Брадикардия сердца представляет собой вид аритмии, при которой частота сокращений падает ниже 60 ударов за минуту. Нарушается функционирование синусового узла, он слабо вырабатывает электрические импульсы. Для профессионального спортсмена это нормальное состояние.
Появление у нетренированных взрослых людей брадикардии может быть следствием серьезной патологии. Без своевременной медицинской помощи высока вероятность возникновения опасных осложнений, вплоть до летального исхода.
Этиология
В норме ЧСС должна варьироваться от шестидесяти до ста ударов в минуту, а все значения, которые будут ниже вышеуказанных, относятся к категории брадикардии. Патологическим считается состояние, когда частота сердечного ритма не достигает шестидесяти ударов в минуту и не повышается в ответ на физическую нагрузку. Опасность такого расстройства заключается в том, что оно может протекать совершенно бессимптомно.
Тем не менее существует большое количество причин, которые приводят к замедлению ЧСС и практически все они связаны с протеканием того или иного недуга. Именно из-за этого патологические факторы принято разделять на несколько категорий.
Источники такой синусовой аритмии некардиальной природы:
- ВСД;
- анемия или малокровие;
- болезни органов дыхательной системы, в частности, бронхит или бронхиальная астма, при которых организм получает недостаточное количество кислорода;
- повышение внутричерепного давления – это может произойти на фоне формирования новообразований, кровоизлияний или отёчности головного мозга;
- протекание болезней инфекционного происхождения, например, брюшного тифа или желтухи, дифтерии или менингита;
- нарушение функционирования эндокринной системы, что наблюдается при протекании сахарного диабета, а также при поражении щитовидной железы или надпочечников.
Помимо этого, повлиять на развитие подобного недуга может:
- беспорядочное использование медикаментов, например, веществ для стимуляции работы сердца, мочегонных средств или антиаритмических медикаментов;
- продолжительное голодание;
- отравление организма токсическими веществами;
- пристрастие к вредным привычкам;
- недостаток или, наоборот, повышенная концентрация в организме таких веществ, как калий, магний или натрий.
Также стоит выделить те ситуации, при которых синусовая брадикардия у детей и взрослых является вполне нормальным явлением:
- влияние холодных температур на организм;
- ночной сон – утром практически у всех людей отмечается снижение ЧСС;
- профессиональное занятие спортом – это обуславливается тем, что у людей, занимающихся спортом, имеются особенности нейровегетативной регуляции выброса сердца;
- гормональная перестройка детского организма в подростковом возрасте.
Помимо этого, не исключается влияние отягощённой наследственности – синусовая аритмия может наблюдаться у нескольких членов одной семьи.
Нарушение функции синусового узла
Причиной нарушения функции синусового узла может быть как непосредственное повреждение его структуры (ишемия, инфаркт миокарда, гемохроматоз, ревматоидный артрит), так и опосредованное путём влияния лекарственных средств, нарушение водно-электролитного баланса, при гипотиреозе, гипогликемии, гипоксии (синдром обструктивного апноэ), повышение внутричерепного давления.
Наиболее часто поражение синусового узла возникает в результате развития атеросклероза и, как следствие, ишемической болезни сердца. Развивается хроническая ишемия, с возможным отмиранием клеток синусового узла. Кроме того, при изъязвлении атеросклеротических бляшек и тромбозах артерий, питающих синусовый узел (правая коронарная артерия или левая коронарная артерия) развивается инфаркт миокарда и повреждение структур основного водителя ритма.
При инфаркте миокарда развитие синусовой брадикардии наиболее часто наблюдается при его нижней локализации.
1Почему возникает синусовая брадикардия?
Синусовая брадикардия при занятии спортом
Что значит термин «брадикардия»? Что сердце сокращается менее 60 ударов в минуту. Термин «синусовая» означает, что ритм сердца сохранён, импульсы исходят из синусового узла. Таким образом, синусная брадикардия — это урежение частоты сердечных сокращений от 59 и менее ударов в минуту при правильном ритме. Но значит ли, что синусовая брадикардия — это болезнь?
Такое состояние является нормой для спортсменов, людей активно занимающихся физической нагрузкой, тренированных лиц.Также есть вероятность наследственной формы брадикардии. Во всех вышеперечисленных случаях уменьшение сердечных сокращений не является заболеванием, а является вариантом нормы, не требующей лечения. Но не всегда синусовая брадикардия является физиологической, есть ряд заболеваний, при которых стоит рассматривать её как патологический симптом.
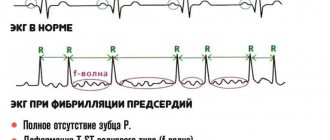
ЭКГ-признаки
Выявить данный вид аритмии можно не только по клинической картине, но и на электрокардиограмме.
- Уменьшение частоты сердечных сокращений до 59—40 в мин.
- Сохранение правильного синусового ритма.
- Положительный зубец P в отведениях I, II, aVF, V4-V6.
Для синусовой брадикардии экстракардиального происхождения, развившейся вследствие ваготонии, характерно увеличение ЧСС при физической нагрузке и введении атропина и частое сочетание с синусовой дыхательной аритмией. При органической синусовой брадикардии (интракардиальная форма) дыхательная аритмия отсутствует, после введения атропина ритм не учащается, а при физической нагрузке ЧСС увеличивается незначительно.
- Уменьшение частоты сердечных сокращений до 59—40 в мин.
- Сохранение правильного синусового ритма.
- Положительный зубец P в отведениях I, II, aVF, V4-V6.
Классификация
В зависимости от определяющего этиологического фактора существуют следующие разновидности синусовой брадикардии у детей и взрослых:
- органическая – напрямую связана с патологиями сердечно-сосудистой системы;
- экстракардиальная – развивается на фоне высокого внутричерепного давления;
- токсическая – источниками может послужить сепсис и иные инфекционные заболевания;
- гипоксическая;
- лекарственная;
- эндокринная;
- синусовая брадикардия у спортсменов.
По мере своего прогрессирования заболевание проходит три степени развития:
- лёгкая синусовая брадикардия – протекает совершенно бессимптомно и не нуждается в лечении. При этом частота сокращения миокарда варьируется от пятидесяти до шестидесяти уларов в минуту;
- умеренная синусовая брадикардия – также не вызывает опасений, поскольку симптоматика выражается слабо и легко купируется консервативными методами терапии;
- выраженная синусовая брадикардия – является таковой, если частота сердечного ритма не достигает 49 ударов в минуту. Такое состояние опасно для жизни пациента, отчего требует немедленного врачебного вмешательства.
Стоит отметить, что появление синусовой брадикардии при беременности нехарактерно – у представительниц женского пола в период вынашивания ребёнка наблюдается другой вид аритмии – синусовая тахикардия.
Диагностика
Диагностика синусовой брадикардии осуществляется по характерным жалобам пациента и данным объективного обследования, в ходе которого определяют редкий пульс с правильным ритмом, нормальную звучность сердечных тонов, а также признаки дыхательной аритмии.
Подтвердить наличие синусовой брадикардии позволяют результаты электрокардиографии:
- снижение частоты сердечных сокращений до 60 за минуту и менее;
- каждому зубцу Р соответствует комплекс QRS.
Если при обычной записи электрокардиограммы приступ брадикардии не был зафиксирован, может быть назначено суточное мониторирование ЭКГ.
При подозрении на органическую форму синусовой брадикардии рекомендуется УЗИ сердца, которое позволяет с высокой точностью определить размеры сердца и его камер, особенности сократительной функции, выявить возможные участки дегенеративных и склеротических изменений в толще миокарда.
Основной метод диагностики синусовой брадикардии – суточное мониторирование ЭКГ
В некоторых случаях целесообразно проведение рентгенографии грудной клетки, которая позволяет выявить венозный застой в легких.
Изучить особенности изменения ритма сердечных сокращений под влиянием дозированной физической нагрузки помогает нагрузочная велоэргометрия.
Синусовая брадикардия требует дифференциальной диагностики со следующими состояниями:
- ритм из предсердно-желудочкового узла;
- атриовентрикулярная блокада (нарушение прохождения электрического импульса из синусового узла по проводящим путям сердца) II или III степени;
- синатриальная блокада II степени.
Первичное выявление брадикардии осуществляют, измеряя пульс пациента. При его снижении от 69 до 51 удара за минуту предполагают наличие AV-блокады, при снижении в пределах 50-30 ударов — синоатриальной.
Дифференцировать брадикардии от других патологий сердца можно с помощью ЭКГ. Для нее характерно:
- сохранение общего вида кривой ЭКГ и ориентации зубцов относительно изолинии;
- удлинение промежутков P-QRS (для СА-блокад), или Q-R и R-S с инверсией зубца Т (при AV-блокаде);
- выпадение одного или нескольких комплексов QRS.
Кроме разового ЭКГ, пациентам проводят суточное мониторирование или ЭКГ после физических нагрузок. В первом случае изучают постоянство брадикардии при привычном образе жизни пациента, во втором — адаптационные возможности его организма.
Если брадикардия связана с гипертонусом блуждающего нерва, то при физической активности возникает увеличение ЧСС на фоне «дыхательного» изменения сердечного ритма. Эти изменения отсутствуют при брадикардии, связанной с органическим поражением сердца.
склерозирования мышцы сердца;миокардита, перикардита и любых воспалительных поражений сердца;ИБС на фоне атеросклероза или коронарной недостаточности, тромбоза (с помощью допплерографии).
Подтвердить или исключить гипотиреоз и сепсис позволяют лабораторные исследования крови:
- посев крови на стерильность;
- определение уровня Т3, Т4;
- определение концентрации ТТГ в крови.
Хирургическое
Обнаружение развития на фоне брадикардии опасных для жизни заболеваний требует немедленного хирургического вмешательства.
Инвазивный метод терапии заключается в установке медицинского прибора, искусственно стимулирующего нормальный сердечный ритм.
Электрокардиостимулятор навязывает частоту сокращений сердечной мышцы и поддерживает жизнеспособность организма. Искусственный водитель ритма сердца требует проведения замены каждые 5 лет.
Благоприятный прогноз при лечении брадикардии синусоидальной обусловлен своевременностью обращения за помощью.
Диагностика нарушений на ранней стадии позволяет избежать риска развития патологических процессов и применить правильные профилактические меры для предотвращения тяжелой формы заболевания.
Если наличие болезни является следствием органических поражений сердечной мышцы, прогнозирование должно учитывать степень тяжести злокачественных факторов.
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
2Синусовая брадикардия как патология
Синусовый узел сердца
Все причины, вызывающие патологическую форму брадикардии можно разделить на внутрисердечные и внесердечные.
К внесердечным причинам относят:
- Повышение тонуса блуждающего нерва при опухолях, воспалительных процессах ЦНС, инсультах, ЧМТ, язвенной болезни желудка, нейроциркуляторной дистонии;
- Непосредственное угнетение центра автоматизма 1-го порядка (синусового узла) токсинами, которые могут как поступать извне, так и вырабатываться внутри организма: при отравлении лекарственными препаратами (бета-блокаторами, сердечными гликозидами, клофелином), алкоголизме, курении, либо при таких диагнозах как вирусный гепатит, почечная недостаточность, печёночная недостаточность.
Внутрисердечные причины — это патологии сердца:
- инфаркт,
- ишемия,
- синдром слабости синусового узла,
- повышенное кровяное давление.
Профилактика брадикардии
Так как основными причинами, приводящими к развитию брадикардии, являются сердечные патологии, то основными профилактическими мероприятиями являются:
- отказ от курения;
- отказ от употребления алкоголя;
- соблюдение диеты с ограничением избыточного употребления жирной пищи;
- поддержание идеальной массы тела;
- прогулки на свежем воздухе, аэробные нагрузки.
Симптоматика
Лёгкая синусовая брадикардия протекает без выражения какой-либо симптоматики, отчего человек даже не подозревает о развитии у себя такой патологии. Более того, практических никаких изменений не будет наблюдаться даже на ЭКГ. Обнаружить такую разновидность болезни можно лишь при помощи внутрисердечного исследования.
Синусовая аритмия также может стать диагностической неожиданностью, поскольку признаки выражаются слабо и зачастую попросту игнорируются. В таких случаях симптомами могут служить:
- незначительные головокружения;
- быстрая усталость;
- одышка при интенсивных физических нагрузках.
Выраженная слабость синусового ритма будет иметь, помимо вышеуказанных симптомов, такие клинические признаки:
- беспричинная слабость;
- приступы утраты сознания;
- ощущение нехватки воздуха;
- одышка даже в состоянии покоя;
- необоснованное беспокойство и паника, чувство страха и боязнь умереть;
- повышенное выделение холодного пота;
- нарушение сна.
Синусовая брадикардия у ребёнка и взрослого чревата развитием сердечной недостаточности, о присоединении которой могут свидетельствовать такие симптомы:
- сильная отёчность нижних конечностей;
- гепатомегалия – это увеличение печени, при этом поражённый орган можно легко самостоятельно пальпировать;
- снижение работоспособности;
- одышка при выполнении повседневных дел.
Пациентам необходимо учитывать, что вышеуказанная симптоматика синусовой брадикардии, составляет основу клинической картины и может дополняться признаками той патологии, на фоне которой было сформировано подобное расстройство.
Последствия и осложнения
При выраженной синусовой брадикардии происходит уменьшение сердечного выброса, что, в свою очередь, снижает кровоснабжение органов и тканей, доставку к ним кислорода и питательных веществам. Наиболее чувствительны к подобным нарушениям кровообращения клетки головного мозга. Недостаточность их кровоснабжения приводит к развитию гипоксических изменений и провоцирует развитие приступов Морганьи – Адамса – Стокса, основными признаками которого являются потеря сознания и генерализованный судорожный припадок, продолжающиеся от нескольких секунд до нескольких минут. На фоне приступа у больного может произойти остановка дыхания и сердечной деятельности.
Сочетание синусовой брадикардии с эктопическими аритмиями, развитие которых обусловлено наличием в толще миокарда дополнительных очагов возбуждения, каждый из которых функционирует независимо от других, значительно повышает риск возникновения у пациента тромбоэмболических осложнений.
Стойкая выраженная синусовая брадикардия может стать причиной утраты больным трудоспособности.
3Как классифицируют синусовую брадикардию?
Классификация
Выделяют физиологическую (брадикардия у спортсменов, наследственная) и патологическую форму.
В зависимости от того, сколько раз в минуту сокращается сердце, выделяют:
- Лёгкую: ЧСС менее 60, но более 50 ударов в минуту;
- Умеренную: ЧСС от 40 до 50 ударов в минуту;
- Выраженную: ЧСС меньше 40 ударов в минуту.
При диагнозе лёгкая и умеренная брадикардия гемодинамика не страдает, кровь поступает во все органы и ткани, а при выраженной брадикардии, сердце не справляется с насосной функцией, возникают расстройства кровообращения и развивается клиника.
У взрослого человека
Синусовая брадикардия сердца — это такое изменение работы синусового узла, который отвечает за нормальную частоту сокращений. В основном у взрослых брадикардия сопровождается сдавливанием в грудной клетке, с сопровождением сильной головной боли. Также повышается давление и появляется нехватка воздуха.
Это спровоцировано тем, что чаще всего причиной снижения пульса являются сердечные заболевания, а также злоупотребление алкоголем и табакокурением.
У взрослых иммунитет уже развит и при развитии легкой и умеренной стадии заболевания, часто протекает бессимптомно. Тем самым наносится вред и кислородное голодание органов. Обнаруживается симптом, когда частота сокращений уже ниже 40 ударов. Что обеспечивает яркую симптоматику.
Синусовая брадикардия сердца у ребенка или взрослого – причины, симптомы, ЭКГ диагностика и лечение
На фоне того, что синусовая брадикардия сердца у ребёнка и взрослого обладает неспецифической симптоматикой, для того чтобы поставить правильный диагноз потребуется осуществление комплекса диагностических мероприятий.
Первый этап диагностирования основывается на выполнении кардиологом таких манипуляций:
- изучение истории болезни и жизненного анамнеза пациента – иногда это даст возможность выяснить причину возникновения подобной аритмии у того или иного человека;
- тщательный физикальный осмотр — направлен на изучение состояния кожи, оценивание дыхательной функции и прослушивание человека при помощи фонендоскопа;
- детальный опрос больного или его родителей – для выяснения того, какие симптомы синусовой брадикардии присутствуют у пациента и с какой интенсивностью выражаются. Это поможет в определении тяжести течения болезни.
Второй этап диагностики – лабораторные исследования, среди которых:
- общеклинический анализ крови;
- общий анализ урины;
- биохимия крови;
- гормональные тесты.
Заключительный шаг в установлении правильного диагноза предусматривает осуществление таких инструментальных обследований:
- ЭКГ – это главный метод, подтверждающий наличие изменений, характерных для подобной патологии;
- МРТ сердца;
- суточное фиксирование результатов ЭКГ – пациенту необходимо на протяжении суток носить специальный портативный аппарат. Параллельно ведётся дневник, в который человек записывает все действия, которые делал на протяжении дня;
- ЭхоКГ;
- стимуляция сердца низкочастотным электрическим импульсом;
- специфические нагрузочные тесты;
- чреспищеводное электрофизиологическое исследование – это даёт возможность чётко разглядеть параметры активности этого органа.
Синусовая брадикардия
После изучения результатов всех диагностических мер клиницист определится с тем, как лечить синусовую брадикардию.
Диагноз синусовая брадикардия, озвученный кардиологом, – еще не повод поддаваться панике и начинать судорожное лечение непонятного заболевания сердца, которое, если разобраться в причинах, может оказаться вовсе и не болезнью, а естественным состоянием.
Прежде всего следует определиться с терминологией. Синусовый ритм – это генерирование сердечного импульса синусовым узлом (в норме – 50-60 ударов в мин.). Брадикардия характеризует отклонение в сторону замедления (от греч.слова «бради» – медленный).
Однако не всегда это означает патологию.
Сердце человека выполняет основные физиологические функции под воздействием импульсов, создаваемых синоатриальным узлом. Каждый организм имеет свои индивидуальные особенности частоты сокращения сердечной мышцы, но научные исследования определили среднюю норму ритмичности сердца.
У здоровых людей она составляет от 50 до 60 ударов в минуту. Если автоматия синусового узла понижается, ритм сердца становится реже. Для такого состояния используется медицинский термин «брадикардия синусовая», которая зачастую обусловлена повышением тонуса блуждающего нерва.
Классификатор болезней и проблем, связанных со здоровьем, построенный на основе международных статистических данных, для аномалий сердечного ритма предусматривает код R00.
В эту категорию включены все проблемы, связанные с нарушением сердцебиения. Брадикардия находится в составе подраздела R00.1.
Самыми очевидными симптомами при умеренной брадикардии, которые побуждают больных обратиться к врачу, являются:
- быстрая утомляемость;
- подавленное настроение;
- частые головокружения;
- одышка;
- гипертония;
- панические состояния;
- расконцентрация внимания;
- тяжесть в области грудной клетки;
- периодическая расфокусировка зрения.
Выраженная брадикардия помимо перечисленных признаков характеризуется проявлением гипоксии мозга — появлением судорог, обмороков, резкими скачками артериального давления, обильного «холодного» потоотделения. Такое состояние игнорировать уже нельзя – ввиду появления риска сердечных приступов вследствие недостаточности кислорода в организме.
Для квалифицированного объяснения выявленной симптоматики необходимо обратиться в больницу. Обследование состояния работы сердца происходит с помощью электрокардиограммы, принцип которой заключается в регистрации электрических сердечных импульсов.
Кардиолог при расшифровке данных ЭКГ на основании частоты и ритмичности сокращений определит характер имеющихся нарушений в сердце. Проблемы выявляются уже при диагностике, а после необходимых дополнительных обследований диагноз подтверждается.
Причины
В некоторых случаях нарушение ритма работы сердца не является патологическим отклонением. Малая частота сердечных сокращений может быть вызвана воздействием холода, постоянными высокими нагрузками у профессиональных спортсменов, расслаблением в период сна.
Зачастую брадикардия диагностируется при беременности, если до этого будущая мама вела физически активный образ жизни. В таком случае вероятность угрозы для плода сведена к минимуму.
Известны случаи наследственной брадикардии, когда пониженный ритм биения сердца присущ целым поколениям.
Синусоидальная брадикардия сердца, сопровождаемая возникновением нарушений гемодинамики (кровообращения), может быть вызвана такими причинами:
- склеротическими изменениями мышечного слоя сердца;
- патологией головного мозга;
- медикаментозным отравлением;
- нарушениями функции щитовидной железы;
- злоупотреблением никотином;
- интоксикацией при отравлении фосфорорганическими соединениями;
- недостаточной калорийностью рациона питания.
У ребенка
Нарушение ритма сердца у детей-подростков зачастую вызвано быстрым ростом внутренних органов.
https://www.youtube.com/watch?v=4JbXHzEPTTA
Во время гормональной перестройки организма происходит временная потеря тонуса сосудов, что сказывается на частоте пульса и ритме дыхания. Неврозы на фоне происходящих изменений тоже служат причиной подростковой брадикардии.
По мере адаптации к новому состоянию симптомы аритмии проходят, если нет других предпосылок для появления патологии. К ним относятся:
- врожденные отклонения сердечно-сосудистой системы;
- перенесенные тяжелые формы заболеваний (грипп или скарлатина);
- никотиновая интоксикация;
- нехватка в организме селена и магния;
- проблемы в работе эндокринной и нервной систем.
Новорожденные дети страдают от синусоидальной брадикардии вследствие кислородного голодания мозга или в результате сбоя в работе щитовидной железы. Нормальная частота сердечного ритма для грудничков составляет 100 ударов в минуту. В ходе взросления пульс постепенно понижается сначала до 70-80 (дошкольный возраст), и затем до 60 ударов в минуту.
Классификация
| Форма брадикардии | Характеристика |
| Экстракардиальная | Развивается при неврозах, повышенном внутричерепном давлении, передавливании каротидного синуса. |
| Органическая | Возникает на фоне дегенеративных изменений тканей (инфаркт миокарда). |
| Лекарственная | Катализатор патологии – прием сердечных препаратов, блокирующих кальциевые каналы сосудистых стенок сердца. |
| Токсическая | Отравление организма вследствие интоксикации. |
| Эндокринная | Причина развития – повышенное содержание ионов калия или кальция в крови. |
| Спортивная | Физиологическая особенность людей, испытывающих постоянные физические нагрузки. |
| Идиопатическая | Общий термин, предполагающий невыясненный характер заболевания. |
В зависимости от факторов, повлиявших на снижение частоты ритма сердца, брадикардия бывает функциональная (физиологическая) или патологическая. Первый вид обусловлен воздействием естественных внешних условий (холод, сон, стресс), второй – наличием болезнетворного очага. Заболевание может протекать в острой или хронической форме. Второй вариант чаще наблюдается у пациентов пожилого возраста.
Хирургическое
Обнаружение развития на фоне брадикардии опасных для жизни заболеваний требует немедленного хирургического вмешательства.
Инвазивный метод терапии заключается в установке медицинского прибора, искусственно стимулирующего нормальный сердечный ритм.
Электрокардиостимулятор навязывает частоту сокращений сердечной мышцы и поддерживает жизнеспособность организма. Искусственный водитель ритма сердца требует проведения замены каждые 5 лет.
Благоприятный прогноз при лечении брадикардии синусоидальной обусловлен своевременностью обращения за помощью.
Диагностика нарушений на ранней стадии позволяет избежать риска развития патологических процессов и применить правильные профилактические меры для предотвращения тяжелой формы заболевания.
Если наличие болезни является следствием органических поражений сердечной мышцы, прогнозирование должно учитывать степень тяжести злокачественных факторов.
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Физиологические
К ним относятся внешние факторы, способные вызвать брадикардию. Одними из наиболее частых физиологических причин являются следующие.
Хорошая физическая подготовка
Зачастую брадикардия диагностируется у взрослых как мужчин, так и женщин, профессионально занимающихся спортом, что обуславливается постоянными повышенными нагрузками на сердце. Одной из особенностей данного вида брадикардии является отсутствие другой симптоматики.
Гипотермия
Под этим термином понимается переохлаждение организма, при котором температура тела опускается ниже 35 градусов. В этом случае включаются защитные функции организма, которые реагируют на внешние неблагоприятные раздражители.
Стимулирование рефлекторных зон
В организме человека имеется несколько рефлекторных зон, влияющих на функционирование мышечных тканей сердца. Замедление частоты сокращений сердца обуславливается раздражением блуждающего нерва. Вызвать брадикардию искусственным образом возможно посредством стимуляции следующих зон:
- Глазные яблоки. Стимуляции блуждающего нерва можно спровоцировать несильными надавливаниями на глаза, что вызовет приступ брадикардии.
- Стимуляция сонной артерии. Следует массажировать место, где сонная артерия разделяется на внутреннюю и наружные части.
Идиопатический вид
Такой вид характеризуется неустановленными причинами брадикардии, когда одновременно отсутствуют какие-либо патологические нарушения. В данном случае проведение лечения не требуется.
Возрастная разновидность
С возрастом отмечается снижение частоты пульса. В пенсионном возрасте брадикардия приобретает уже постоянный характер. Если же дополнительно имеют место патологии сердца, то состояние ухудшается приступами тахикардии. В данном случае также отсутствуют какие-либо заметные признаки.
4Какие жалобы предъявляет пациент?
Головокружение, слабость
Очень часто пациент, особенно, если это спортсмен, либо тренированный человек, который на «ты» со спортом, узнаёт о том, что у него брадикардия лишь случайно, при прохождении ЭКГ на профосмотре, поскольку жалоб он не предъявляет и проблем со здоровьем не испытывает.
Такому пациенту следует дать рекомендации и научить самостоятельно измерять пульс дома и периодически контролировать ЧСС, ритм сокращений. Но, если симптомы возникают, то пациент будет жаловаться на общую слабость, снижение работоспособности, ощущение перебоев в работе сердца, такое ощущение пациент может характеризовать словно сердце «останавливается», «замирает».
Пациента беспокоят приступы головокружения, особенно при резком переходе их горизонтального положения в вертикальное, мелькание «мушек» перед глазами, потемнение в глазах, обморочные состояния, периодически возникающие боли в области сердца, головную боль, потливость, плохую переносимость холода. Если брадикардия возникает остро, резко нарушается гемодинамика, и пациент может терять сознание. В этом случае необходима срочная госпитализация и лечение в условиях стационара.
Клиническая картина
Физиологическая аритмия фактически не проявляется, чего нельзя сказать об органической форме сбоя. Для нее характерно ощутимое снижение частоты сердечных сокращений. В зависимости от данного показателя, симптомы могут отличаться. Поможет разобраться в этом следующая таблица:
| Признаки сбоя | ЧСС (в минуту) | ||
| 50-55 | 40-49 | 35-39 и меньше | |
| Нарастающая слабость, быстрая утомляемость, одышка при получении физических нагрузок, болевые ощущения в области сердца, головокружение. | Не возникают или фактически не вызывают дискомфорта. | Выявляются всегда в достаточно выраженной степени. | Клиническая картина ярко выражена. Больным приходится лежать, чтобы не усугублять состояние. |
| Самочувствие | Остается в рамках нормы. | Возникает ощущение недомогания. | Состояние тяжелое. Близится к критическому пределу. |
| Сознание | Нарушения не выявляются. | Возникает легкая сонливость и снижается реакция. | Коматозное состояние. |
| Кровяное давление | Остается в допустимых рамках. | Незначительно снижается. | Резко падает значительно ниже допустимых показателей. |
| Частота пульса | Слегка замедлен. | Частота пульса падает более выражено. Его тяжелее измерить. | Измерить пульс нет возможности. |
| Дыхательная система | Не затрагивается. | Учащается дыхание и возникает одышка. | Дыхание становится поверхностным или вовсе пропадает. |
Синусоидальная брадикардия бывает резкой, приступообразной (от 5 минут до 2-3 дней) и хронической. Наиболее оптимальным вариантом считается второй. Организм успевает подстроиться к снижению частоты сердечных сокращений, тем самым уменьшая выраженность пароксизма. Резкие приступы брадиаритмии наиболее опасные, особенно, если им предшествовала тахикардия (учащенное ЧСС). Из-за них повышается вероятность остановки сердца и летального исхода.
Синусовая брадикардия сердца: что это такое, причины, лечение и прогноз
Представляя собой один из достаточно распространенных видов сердечных аритмических патологий, синусовая брадикардия является выраженным сокращением ритма сердечных сокращений. При этом обнаружение ее зачастую бывает случайным, при прохождении медицинских профосмотров и даже у абсолютно здоровых с точки зрения наличия заболеваний людей.
Основной особенностью данной сердечной патологии можно считать сохранение естественного водителя ритма, которым является синусовый узел: процесс индуцирования электрических импульсов, производимых им, сокращается в заметной степени.
Частота сокращений сердца при данном состоянии может составлять порядка 30-45 ударов в течение минуты. При этом нормой следует считать показатель в 60-100 сердечных сокращений за минуту. Синусовая брадикардия имеет ряд особенностей протекания в зависимости от состояния человека и его возраста. Рассмотрим их более подробно.
Синусовая брадикардия с блокадой передней ветви левой ножки пучка Гиса (результаты ЭКГ)
У взрослых
Профессиональные спортсмены, получающие значительную физическую нагрузку, часто имеют высокий тонус блуждающего нерва, и частота сокращений сердца у них может замедляться под влиянием этого. Однако такое состояние не несет серьезного негативного воздействия на здоровье.
Для взрослых данное состояние может не ощущаться, выявляется синусовая брадикардия может лишь при инструментальном обследовании. В частности, при проведении каротиндного синуса длительность синусовой паузы составляет порядка 3 секунд у полностью здоровых людей; при наличии же синусовой брадикардии она обычно длиннее и составляет около 5 секунд.
Из этой статьи вы узнаете: что такое синусовая брадикардия, ее виды. Причины, симптомы, как лечить.
Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Синусовая брадикардия – это замедление ритма сердца в виде уменьшения частоты сердечных сокращений (ЧСС) менее 60 ударов в одну минуту.
Это состояние может быть физиологическим (вариант нормы, особенность организма) и патологическим (свидетельствует о нарушениях в организме). В 90–95% случаев патологический тип синусовой брадикардии – проявление различных болезней.
Поэтому ее нельзя рассматривать как самостоятельное заболевание или диагноз, а лишь как симптом или синдром.
Если сердце сокращается в диапазоне от 50 до 60 раз в минуту, в 90–92% случаев у людей это либо вообще никак не проявляется, либо сопровождается общей слабостью и недомоганием.
Частота сокращений сердца менее 40 уд/мин может сигнализировать об угрожающей остановке сердца.
Синусовую брадикардию легко диагностировать при обычном осмотре (посчитать частоту пульса), а такой простой метод как ЭКГ полностью подтверждает ее наличие. Излечение возможно, но для этого обязательно нужно выяснить и устранить причину. Первично этой проблемой занимается врач-кардиолог или терапевт, а при необходимости другие специалисты (невропатолог, инфекционист, эндокринолог).
Здоровое сердце сокращается самостоятельно без каких-либо стимулирующих влияний. Это возможно благодаря спонтанным возбуждающим импульсам, которые возникают в сердечно-нервных клетках.
Самое большое их скопление называют синусовым узлом. Его импульсы ритмичные, сильные и проходят через все отделы сердца, производя регулярные однотипные сокращения миокарда.
Поэтому здоровый сердечный ритм называют синусовым (его частота в минуту – 60–90 уд.)
При синусовой брадикардии синусовый узел генерирует мало импульсов, сердце сокращается реже чем должно – менее 60 раз в мин. Это приводит к замедлению кровообращения во всех органах и тканях, что сопровождается кислородным голоданием (гипоксией).
Больше всего страдает головной мозг и сердечная мышца. Чем больше выражена брадикардия, тем тяжелее нарушения в организме.
Угроза для жизни возникает при замедлении сердечных сокращений менее 40/мин, а цифры менее 30 уд/мин – сигнал предстоящей остановки сердца.
Если замедление сердечного ритма вызвано закономерной реакцией организма на влияние факторов окружающей среды, ее называют физиологической (вариант нормы). Это значит, что у таких людей преобладают тормозящие влияния нервной системы на сердце.
Физиологическая синусовая брадикардия сердца бывает:
- у людей, занимающихся физкультурой, физической работой и профессиональных спортсменов;
- во время сна;
- при длительном (более суток) пребывании тела в горизонтальном положении;
- в результате воздействия холода.
При регулярных физических нагрузках, у спортсменов развивается физиологическая синусовая брадикардия
Главные критерий того, что уменьшение частоты сердечных сокращений является вариантом нормы:
- отсутствие жалоб;
- пульс не менее 50 уд/мин;
- ритмичность сердцебиения (через одинаковые промежутки времени).
Брадикардию считают патологической (аномальной, сигналом болезни), если замедление сердцебиения возникает:
- без явных предпосылок (нет факторов, которые способны вызвать физиологическую брадикардию);
- в виде внезапных приступов;
- сопровождается нерегулярностью пульса (разная продолжительность временных промежутков между сокращениями);
- сопровождается нарушением общего состояния или любыми другими жалобами.
Термин патологическая синусовая брадикардия значит, что она является лишь симптомом какой-то болезни, а не самостоятельным диагнозом. Наиболее частые причины ее появления:
- нейроциркуляторная дистония (вегетососудистая);
- острые и хронические заболевания сердца (миокардит, инфаркт, кардиомиопатия, синдром слабости синусового узла);
- заболевания головного мозга (черепномозговая травма, менингит и менингоэнцефалит, опухоли головного мозга);
- систематическое злоупотребление алкоголем, табакокурением и наркотиками;
- интоксикация организма (свинец, химикаты, вредности на производстве);
- тяжелые инфекции (большие гнойники, абсцессы, сепсис, кишечные инфекции, пневмония и пр.);
- опухоли шеи и грудной клетки;
- передозировка медикаментов, замедляющих сердечные сокращения (например верапамил, амиодарон, метопролол, аспаркам);
- патология эндокринной системы (гипотиреоз – снижение гормональной активности щитовидной железы, гипокортицизм – надпочечниковая недостаточность);
- печеночно-почечная недостаточность, обусловленная тяжелыми заболеваниями печени и почек.
Симптомы и проявленияЧастота сердечных сокращений в минуту
| 50–59 | 39–49 | 39–30 и менее | |
| Жалобы – слабость, головокружение, одышка, головная боль, боль в груди | Отсутствуют или несильно выражены | Возникают всегда, выражены | Ярко выражены, больные вынуждены лежать |
| Общее состояние | Не нарушено | Недомогание, слабость | Тяжелое, критическое |
| Сознание | Не нарушено | Сонливость, заторможенность | Кома (отсутствие сознания) |
| Артериальное давление | Нормальное | Ниже нормы | Резко снижено или отсутствует |
| Пульс | Замедлен | Замедлен, ослаблен | Не определяется |
| Дыхание | Не изменено | Частое, одышка | Поверхностное или отсутствует |
Основные симптомы синусовой брадикардии
Появление и течение синусовой брадикардии может быть внезапным, приступообразным (минуты, часы, дни), а также продолжительным, хроническим (недели, месяцы, годы).
Второй вариант более благоприятный, так как организм успевает приспособиться к замедлению сердцебиения, особенно если оно умеренное (59–50 уд/мин).
Внезапные быстро прогрессирующие приступы опасны, больше всего в тех случаях, когда брадикардии предшествует учащение сердцебиений – это угроза остановки сердца.
Методы лечения
Вылечить синусовую брадикардию возможно. Лечение состоит из двух этапов:
- Симптоматическая терапия – неотложная помощь по устранению выраженной брадикардии и ее последствий, угрожающих жизни.
- Специальная терапия – мероприятия, направленные на лечение тех причинных заболеваний, которые проявляются замедлением сердечного ритма.
Экстренное лечение брадикардии наиболее целесообразно при нарушении общего состояния больного на фоне снижения сердцебиений менее 50 уд/мин:
- Уложить больного на спину, обеспечить условия для хорошего доступа свежего воздуха (открыть форточку, снять или расстегнуть одежду, сдавливающую грудную клетку и шею).
- Оценить наличие сознания, дыхания, пульса на артериях шеи и сердцебиений. Только при их отсутствии показаны реанимационные мероприятия – сердечный массаж и искусственное дыхание.
- Прием медикаментозных препаратов (приведены в таблице).
Названия препаратаПоказания к применению
| Капли Зеленина | Принимать вовнутрь (пить) при любых формах брадикардии в случае сохранения сознания |
| Атропина сульфат | Вводится внутривенно или подкожно при уменьшении сокращений сердца менее 50 уд/мин |
| Дофамин | Синусовая брадикардия, сопровождающаяся снижением артериального давления |
| Адреналин | Вводят подкожно/внутривенно при критическом замедлении ритма (менее 30 уд/мин) (остановке сердца) |
Первая помощь при обнаружении симптомов сильной синусовой брадикардии
Навсегда устранить патологическую синусовую брадикардию, можно лишь путем лечения причинных болезней. В любом случае, сперва нужно обратиться к врачу-кардиологу или терапевту.
Специалист решит объем необходимого обследования и консультаций других специалистов (это может быть невропатолог, эндокринолог, инфекционист и др.). Только после этого назначается оптимальное лечение.
Если на фоне проводимых специализированных или неотложных мероприятий восстановить нормальный сердечный ритм не удается, больным устанавливают под кожу кардиостимулятор – прибор, издающий электрические импульсы, и являющийся искусственным водителем ритма сердца.
Кардиостимулятор
Синусовая брадикардия относится к заболеваниям сердечной системы, симптомы которого на начальных стадиях проявляются незаметно.
Такие заболевания также имеют название «тихие», поскольку незаметны до тех пор, пока основная болезнь не даст о себе знать.
Давайте разберемся, что же это такое — синусовая брадикардия сердца — и как ее лечить.
Хирургическое
Причины
Основной фактор риска брадикардии – возраст. У пожилых людей заболевания и симптомы, связанные с редким пульсом, возникают чаще, чем у молодых людей.
Брадикардия часто бывает последствием заболеваний сердца. Поэтому факторы, повышающие риск сердечных заболеваний, тем самым увеличивают и вероятность редкого пульса:
- высокое артериальное давление;
- курение;
- чрезмерное употребление алкоголя;
- психологический стресс.
Брадикардия может быть вызвана по 3 основным причинам:
- Внутрисердечная блокада проводящего пути.
- Замедление выработки импульса в синусовом узле.
- Предсердно-желудочковые блокады
Блокада проводящей системы сердца
Сердце состоит из 4 отделов, или камер – двух верхних (предсердия) и двух нижних (желудочки). Естественный «кардиостимулятор», задающий ритм сокращений, – это синусовый узел, расположенный в правом предсердии. Он регулярно вырабатывает электрические сигналы, возбуждающие каждое сокращение сердечной мышцы.
Эти электрические импульсы проходят по ткани предсердий, заставляя их сокращаться и перекачивать кровь в желудочки. Затем эти импульсы поступают в скопление клеток, которое называется атриовентрикулярным узлом и лежит между предсердиями и желудочками.
Пройдя через клетки АВ-узла, импульсы идут по двум путям – на правый и на левый желудочек. Правый желудочек перекачивает венозную кровь в легкие, а левый – обогащенную кислородом кровь ко всем органам тела.
Брадикардия возникает, когда эти электрические сигналы замедляются или блокируются. Общие причины для этих состояний:
- ИБС;
- инфильтративные процессы – амилоидоз, саркоидоз, гемохроматоз, лимфогранулематоз, множественная миелома, последствия лучевой терапии;
- инфекции: болезнь Чагаса, дифтерия, болезнь Лайма, сифилис, токсоплазмоз;
- коллагенозы: ревматизм, волчанка, ревматоидный артрит, склеродермия;
- прием или передозировка лекарственных препаратов (бета-адреноблокаторов, дигоксина, верапамила, дилтиазема, антиаритмических средств, препаратов лития, клофелина);
- рефлекторные влияния, связанные с блуждающим нервом: вазовагальный обморок, рефлекторная реакция на кашель, рвоту, мочеиспускание, дефекацию;
- снижение в крови содержания калия или повышение – кальция;
- гипотиреоз (сниженная гормональная активность щитовидной железы), в редких случаях гипертиреоз; синдром сонного апноэ.
Патология синусового узла
Чаще всего брадикардия возникает из-за замедления образования импульса в естественном водителе ритма – синусовом узле. Причинами дисфункции синусового узла, помимо общих перечисленных выше факторов, могут быть:
- возрастной дегенеративный фиброз (прорастание узла соединительной тканью);
- перикардит;
- коррекция врожденных пороков сердца;
- гипотермия (переохлаждение);
- повышение внутричерепного давления (травмы, пороки строения, гидроцефалия, опухоль, инсульт).
Патология синусового узла встречается чаще в пожилом возрасте, но даже в этой возрастной группе она составляет лишь 5 случаев на 3000 человек.
Предсердно-желудочковые блокады
Это еще одна причина редкого сердцебиения, которая сопровождается замедлением или прерыванием прохождения импульса между предсердиями и желудочками. Помимо перечисленных выше общих причин, брадикардию такого происхождения могут вызвать:
- болезнь Ленегра-Лева (прогрессирующее поражение проводящей системы);
- нейромышечные заболевания: миотоническая мышечная дистрофия, синдром Kearns-Sayre, миопатия Эрба, перонеальная мышечная атрофия;
- миокардит;
- протезирование аортального и/или митрального клапана, осложнения РЧА после лечения суправентрикулярных тахикардий, РЧА атриовентрикулярного соединения.
Частота развития далеко зашедших предсердно-желудочковых блокад, вызывающих резкое замедление пульса, составляет 200 случаев на 1 миллион населения. Среди новорожденных этот показатель составляет 1 случай на 20 тысяч детей.
5Как диагностировать синусовую брадикардию?
ЭКГ-признаки синусовой брадикардии
ЭКГ наиболее точно укажет врачу диагноз. Существуют определённые ЭКГ-признаки:
- снижение ЧСС до 59 в 1 минуту и менее,
- правильный ритм (перед каждым комплексом QRST на ЭКГ располагается зубец Р),
- увеличен интервал R-R на ЭКГ,
- может увеличиваться интервал Р-Q до 0,21 сек.
Помимо ЭКГ, для уточнения диагноза, рекомендуют проводить функциональные пробы.
- При брадикардии, обусловленной повышением тонуса блуждающего нерва, будет положительна проба Ашнера: снижение ЧСС при надавливании на глазные яблоки.
- При снижении ЧСС функционального происхождения положительный результат даёт ортостатическая проба: разница между ЧСС в горизонтальном положении и между ЧСС в вертикальном положении — 10-15 в минуту.
- При органической патологии разница отсутствует — проба отрицательная.
Первая помощь
При выявлении первых симптомов брадиаритмии (нарастающей слабости, головокружения) врачи советуют предпринять такие меры:
- выпить чашку кофе;
- принять медикамент на растительной основе для повышения ЧСС;
- сделать зарядку.
Подходят данные советы лишь для купирования легких приступов брадикардии, которым свойственна частота сердечных сокращение 45-50 ударов в минуту. При снижении пульса до 40 и ниже, нужно срочно вызвать скорую помощь. Больному желательно прилечь, положив под голову и нижние конечности подушки. При наличии болевых ощущений в области грудной клетки, необходимо принять сублингвально (под язык) таблетку «Нитроглицерина».
В запущенных случаях, когда человек потерял сознание, необходимо вызвать «скорую» и оказать ему неотложную помощь. Понять, что нужно делать в домашних условиях до приезда бригады врачей, поможет нижеприведенный перечень:
- Если человек, потерявший сознание, не дышит, то потребуется искусственно вводить ему воздух изо рта в рот. Для этой цели зажимают ноздри больному одной рукой и подкладывают другую под шею. Затем делается глубокий вдох. Проводить манипуляцию следует до восстановления дыхания.
- При отсутствии пульса придется выполнить непрямой массаж сердца. Больному перпендикулярно кладут ладонь по центру грудной клетки и сверху придавливают ее другой рукой. Осуществлять нажимы нужно по 15 раз, а затем делать 2 вдоха воздуха изо рта в рот. Проводить меры оказания неотложной помощи необходимо до приезда бригады врачей или восстановления дыхания больного.
Меры профилактики
При длительном воздействии негативных факторов даже легкие формы синусовой брадикардии могут перерасти в боле серьезные и вызвать опасные для жизни осложнения. Для предотвращения развития аритмии специалисты советуют придерживаться правил профилактики. Ознакомиться с их перечнем можно ниже:
- Сбалансировать условия труда так, чтобы иметь возможность раз в 1-2 часа 5 минут отдохнуть. Потратить время желательно на прогулку или легкую разминку.
- Убрать из рациона жирную пищу насытив его овощами, фруктами и ягодами. Кисломолочную продукцию, а также мясо и рыбу желательно покупать обезжиренную.
- Заниматься спортом для укрепления сердечной мышцы. Отлично подойдет бег и плаванье. По утрам обязательно делать зарядку.
- Готовить на пару, путем варки или запекания. От жареной и копченой пищи рекомендуется отказаться.
- Использовать медикаменты по схеме лечения, составленной врачом. Самостоятельно изменять ее не допускается.
- От употребления спиртных напитков, наркотических средств и курения придется отказаться полностью.
- Ежегодно проходить обследования, чтобы контролировать работу сердечной мышцы и предотвращать развитие осложнений.
- В указанное врачом время приходит на осмотр. Специалист оценит эффективность лечения и внесет свои правки при необходимости.
Синусовая брадикардия является следствием воздействия внешних и внутренних факторов. В первом случае аритмия не страшна и зачастую проходит самостоятельно. Врач порекомендует лишь соблюдать правила профилактики. Второй вариант – более тяжелый, он является следствием сбоев в организме. Для нормализации состояния придется пройти полное обследование, чтобы выявить причину и устранить ее. В курс терапии могут входить медикаменты и народные средства. Если не удается достичь желаемого результата, потребуется оперативное вмешательство, целью которого является установка искусственного водителя ритма.
6Как лечить синусовую брадикардию?
Имлпнтация электрокардиостимулятора
Брадикардия спортсменов, физиологическая, без клинических симптомов и жалоб не требует лечения. Не реже 1 раза в год необходим врачебный осмотр и проведение ЭКГ. При наличии симптомов и клиники, необходимо выяснить причину, вызывающую снижение ЧСС. Лечение основного заболевания или перевод его в состояние ремиссии снижает симптоматику брадикардии. Из лекарственных препаратов повышающих ЧСС, применяют симпатомиметики, холиноблокаторы.
Также при лёгкой форме следует помнить, что в качестве лечения могут применяться препараты женьшеня, элеутерококка, повышает пульс крепкий чай, кофе, шоколад. Если синусовая брадикардия носит выраженный характер с тяжёлым нарушением гемодинамики, частыми обмороками, пациенту может быть предложено хирургическое лечение — установка электрокардиостимулятора.
Хирургическое лечение заболевания
Полное исцеление от симптомов брадикардии возможно с помощью оперативного вмешательства. Это связано с имплантацией кардиостимулятора, который контролирует работу сердечной мышцы. Стимулятор – это микрокомпьютер, оснащенный генератором электроимпульсов и электродами, благодаря которому больной не испытывает никаких симптомов брадикардии. Программа кардиостимулятора подбирается индивидуально, при которой регулируется периодичность сердечных сокращений, сила импульса и остальные параметры сердца, необходимые для нормального функционирования организма.
Лечение брадикардии с помощью кардиостимулятора назначают в следующих случаях:
- У пациента регулярные обмороки.
- Брадикардия сочетается с тахикардией, что не дает возможности использовать для лечения ряд медикаментов.
- Прогрессирование или хроническая форма сердечной недостаточности.
- Не было плодотворным медикаментозное лечение.
- Симптомы брадикардии развились на фоне приема лекарственных препаратов, которые нельзя исключить при дополнительном заболевании.
Операция по внедрению кардиостимулятора проводится под общим наркозом и длится около часа. Вводится стимулятор в правое предсердие через вены. Для этого кардиохирург делает надрез в районе ключицы, брюшной полости или жировом слое, контролируя все манипуляции при помощи рентгеновского аппарата. После такого хирургического лечения пациент лежит в палате интенсивной терапии на спине в течение двух часов, после чего переводится в обычную палату. Полное выздоровление от симптомов брадикардии происходит через два месяца. Менять кардиостимулятор следует каждые пять лет.
Одышка и хроническая слабость
При патологиях сердечной мышцы пациент чувствует общую слабость без видимой причины. Это объясняется недостаточным кислородным снабжением мышц и органов. Больной не только ощущает упадок сил в спокойном состоянии, но и не может выполнять физическую работу, поскольку его мышечные ткани длительное время не получают кислорода.
При брадикардии нарушается насосная функция сердца, в последствие чего может произойти застой в бронхах. Малый круг кровообращения не в состоянии обеспечивать правильный газообмен. У больного появляется одышка при ходьбе или физических нагрузках. После работы у человека иногда возникает сухой кашель.
Бледность кожи и повышенная утомляемость
Кожные покровы становятся бледными вследствие низкого артериального давления. Кожа человека является одним из «депо», за счет которых организм компенсирует недостаток кровообращения.
Если бледность кожи вызвана нарушением кровотока, то, естественно, что человек чувствует повышенную утомляемость даже при незначительных нагрузках. Утром у него нет состояния бодрости, он разбитый и вялый.
Кислородное голодание организма приводит к нарушению обмена веществ, из-за чего мышцы и органы не получают необходимого количества энергии.
Основные симптомы патологии
Основные симптомы брадикардии:
- Слабость во всем теле, постоянная усталость человека, вялость.
- Снижение артериального давления.
- Состояние полуобморока или обморока.
- Повышенная утомляемость
- даже при маленьких нагрузках.
- Холодный пот.
- Учащенное и затруднённое дыхание.
- Ноющая, давящая грудная боль.
- Трудности с фокусировкой внимания, постоянная рассеянность.
- Скачущее артериальное давление.
- Потемнение в глазах, круги перед глазами.
- Непрекращающееся головокружение.
В некоторых ситуациях симптоматика неярко выражена, и брадикардия будет диагностирована только при помощи ЭКГ. Однако подобные случаи довольно редки.