Краснуха — это острое вирусное заболевание, наиболее часто встречающееся у детей от года до семи лет. Болезнь называется краснухой из-за ярко-красных пятен, которые появляются на теле заболевшего.
Как выглядит краснуха
У краснухи еще есть и другие имена: третья болезнь, рубелла, германская корь, коревая краснуха. Это всё названия одного и того же заболевания.
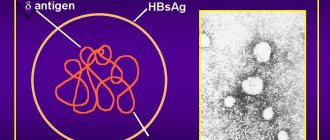
Rubella virus вызывает краснуху – острое вирусное инфекционное заболевание, поражающее в основном детей, в редких случаях взрослых
Распространяется вирус при помощи воздушнo-капельного пути. Заражаются детки краснухой достаточно легко, особенно если посещают детские сады и общественные места. Болезнь протекает обычно без осложнений, достаточно легко. Исключение составляют лишь беременные женщины, впервые заболевшие краснухой.
Краснуха при беременности
После того, как ребёнок переболел краснухой у него формируется стойкий иммунитет к этому заболеванию. Существует вакцина от краснушной болезни, которая позволяет снизить риски заболевания. Прививку ставят ребенку в год и в семь лет. Важно понимать, что наличие прививки не дает гарантии того, что ребёнок не заболеет. Однако, в случае, если заболеет привитый ребенок, болезнь пройдет очень легко.
Имеются 5 вакцин против краснухи: индийская вакцина, хорватская вакцина, французская вакцина Рудивакс, комбинированные вакцины против кори, краснухи и паротита (приорикс и MMRII)
Причины краснухи у детей – этиология и патогенез
Краснуху относят к группе вирусных респираторных инфекций, обладающих высокой заразностью (контагиозностью). При отсутствии иммунитета, восприимчивость детей или взрослых к данной болезни может достигать 90%, но старшие дети и взрослые нередко переносят инфекцию под маской ОРВИ.
После прививки дети не заболевают совсем – или, спустя примерно 10 лет, могут переносить ее в легкой форме.
Возбудителем является вирус Rubella virus, относящийся к группе РНК-содержащих, и являющийся единственным патогенным для человека представителем этой группы. Он не обладает устойчивостью во внешней среде, выживая вне хозяина не более 5-6 часов, поэтому передается он при тесных контактах среди детей в организованных коллективах.
Вирус чувствителен к различным методам дезинфекции и воздействию УФ-лучей, кварцеванию, высоким температурам, и даже после обычной влажной уборки можно резко снизить концентрацию вирусов в помещении.
При низких температурах вирус хорошо сохраняет активность, поэтому чаще встречается в холодное время года.
Пути передачи краснухи:
Заразиться можно
только от больного человека.
Через животных же или предметы не передается, от третьих лиц заболеть невозможно. Вирусы, преимущественно, передаются с частицами слюны и слизи из носоглотки при чихании или кашле, плаче детей.
Возможна передача при поцелуях и при облизывании детских ложек, сосок. Но предметы быта, из-за нестойкости вируса, редко становятся причиной инфекции.
Особый путь передачи – при беременности от матери к плоду трансплацентарно. В отличие от всех предыдущих, в этом случае говорят о врожденной краснухе, при заражении после рождения – приобретенной.
Как выглядит краснуха у детей на начальной стадии – признаки и симптомы заболевания
Вирус изначально попадает от больного человека на слизистые оболочки респираторного тракта, и проникает через капиллярные стенки в кровь, разносясь по всему организму, поражая все органы и ткани в стадии вирусемии.
Период бессимптомной инкубации с вирусемией длится до 2-3 недель, а при внутриутробном заражении плода у матери вообще может не быть внешних проявлений.
Зараженные вирусом люди становятся опасными для окружающих в плане заражения во второй половине периода инкубации. Заразность повышается еще за неделю до появления типичной сыпи, и длится еще неделю с момента высыпаний.
Локализация сыпи при разных инфекционных заболеваниях у детей первых лет жизни
Чаще всего, вирусы распространяются среди детей в закрытых помещениях и местах скопления людей (больницы, школы или садики).
- Если ребенок переносит приобретенную форму краснухи, иммунитет остается пожизненным и стойким. Случаи повторного заражения крайне редки (при резких проблемах с иммунной системой). После вакцинации, на фоне ослабления иммунитета, через 20 лет возможно повторное заражение, протекающее без ярких и явно выраженных проявлений краснухи, без высыпаний по телу, с преобладанием респираторных симптомов.
- Если ребенок переносит врожденную форму краснухи, иммунитет может быть не таким стойким, так как он формируется при незрелости иммунной системы у плода. Но такие дети остаются носителями вируса примерно два года с момента рождения, выделяя вирусы во внешнюю среду — и заражая окружающих.
Для краснухи характерны две основные клинические формы – это типичная, со всеми проявлениями сыпи и лихорадки, поражениями лимфоузлов, и атипичная, протекающая под маской ОРВИ.
Важно!
При последней не возникает сыпи вообще, или она имеет нехарактерный вид, ее мало.
Также возможны только респираторные симптомы — или вообще бессимптомное течение, с распространением вируса в окружающую среду.
Дети с такой формой опасны другим детям и беременным в плане заражения вирусами.
Видео: Краснуха — основные симптомы и методы лечения
Диагностика
Первичная диагностика заболевания включает физикальный осмотр ребенка и сопоставление с местными эпидемиологическими данными. Если симптомы слабо выражены, или врач хочет уточнить диагноз, могут быть назначены дополнительные исследования.
К ним относятся:
- клинические анализы крови и мочи;
- РТГА;
- серологические и иммуноферментные анализы;
- рентген легких;
- ЭКГ (редко).
Общий анализ крови
Клинический анализ крови при краснухе малоинформативен. На нем будет заметно повышение лейкоцитов — лейкопения, что свидетельствует о вирусной природе воспаления, и увеличение СОЭ. Возможно появление плазматических клеток, что говорит о перенесенной или присутствующей в организме ребенка инфекции.
РТГА
Реакция торможения гемагглютинации (РТГА) единственный метод, который способен идентифицировать вирус краснухи. Для данного способа у малыша берется кровь из вены, а затем в сыворотке исследуют противовирусные антитела. Как правило, этот метод применяют дважды — в разгар заболевания и спустя неделю после активной фазы.
Иммуноферментный анализ
Для этого исследования используется венозная кровь, в которой определяют антитела, как и в случае с РТГА. О наличии у больного ребенка вируса краснухи, будут свидетельствовать IgM, а о приобретенном иммунитете — IgG.
Дифференциальная диагностика
Проявления краснухи могут быть похожи на корь или скарлатину, поэтому важное значение для постановки диагноза имеет дифференциальная диагностика. Для кори характерна сильная интоксикация организма и высокая температура. Высыпания при этом расположены близко друг другу и имеют тенденцию сливаться. Сыпь при скарлатине отличается более мелкими пузырьками розового цвета.
Дифференциальная диагностика сыпи
Реже заболевание нужно дифференцировать от энтеровирусной экзантемы, менингококцемии и псевдотуберкулеза.
Дифференциальная диагностика краснухи
От каких болезней нужно отличать
Истинную краснуху важно дифференцировать от ложной краснухи или розеолы розовой. Обе болезни могут протекать идентично — температура, сыпь, симптомы ОРЗ. Главное отличие в моменте появления сыпи. В случае ложного заболевания, высыпания возникают после трехдневной температуры.
Характерная для розеолы сыпь
Течение заболевания, стадии краснухи
Начальные проявления краснушного поражения в детском возрасте отмечают в конце периода инкубации. Возникают легкое недомогание и слабость, возможна сонливость или заторможенность, вялость.
Как признак наличия вируса краснухи в теле, встречается увеличение лимфоузлов в области паха и подмышечной зоны, а также подчелюстной группы. Затем лимфоузлы начинают увеличиваться в области затылка и заушного пространства.
Именно в области заушных лимфоузлов максимально копится вирус, откуда он распространяется по телу.
Период продрома
У краснухи выделяют продромальную стадию, которая возникает не у каждого ребенка, она длится по времени несколько часов — или пару суток.
За счет размножения вируса, возникают болезненность в области суставов и мышц, снижение аппетита с головными болями, слабостью и першением в глотке, возникает отек носа и заложенность.
Период разгара
Постепенно продром переходит в типичные признаки краснухи, и отмечается резким формированием болезненности затылочных и шейных лимфоузлов, на фоне их увеличения до 1 см и уплотнения, неподвижности.
Могут также формироваться сухой кашель приступами, явления конъюнктивита, отек слизистой и заложенность носа, легкий насморк, повышение температуры до 38 градусов — примерно на двое суток, с постепенным ее снижением.
Сыпь при краснухе
По мере того, как температура постепенно снижается, в области волосистой части головы, лица с шеей и ниже появляются мелкие пятнышки красно-розового цвета. Они обычно овальные или круглые, размерами до 3-5 мм, не сливаются между собой. Поражения кожи связаны с токсическим действием вируса на сосуды и эпителий кожи.
За несколько часов сыпь с головы спускается на плечи и грудь, живот и спину, конечности, паховую зону, поражая все тело, за исключением ступней с ладонями.
Через трое суток пятна превращается в узелковые элементы, постепенно бледнеют и пропадают, не оставляя пигментации или рубцов. Сходит сыпь в той же последовательности, как она и возникала. Где она наиболее плотная — высыпания держатся дольше всего.
Период сыпи длится до недели. По мере того, как сходит сыпь, состояние детей значительно улучшается, возвращается нормальный сон и аппетит, устраняются насморк и кашель, размеры лимфоузлов приходят в норму за 2-3 недели.
Особенности высыпаний при краснухе
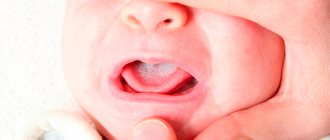
Еще до того, как болезнь перейдет во вторую стадию, и ребенок «пойдет пятнами», при желании, можно заметить ярко-розовые крапинки во рту. Если вести наблюдение в динамике, постепенно одинокие точки сливаются в темно-красные пятна, и примерно в это же время у малыша начинает сильно болеть горло.
Важно понимать, как проявляется сыпь при краснухе у детей. Ее характер отличает болезнь от той же скарлатины.
В первую очередь, высыпания возникают на нижней части лица:
- в области ушек;
- на носогубном треугольнике;
- на щеках.
Через 24 часа красные пятнышки как будто в один момент возникают по всему телу. Но больше всего их можно заметить на:
- плечиках;
- локотках;
- попе;
- наружной поверхности бедер;
- коленках.
Вот как выглядит сыпь при третьей болезни в сравнении с тем же признаком у скарлатины на рисунке
А так выглядит распространившаяся на лицо и тело сыпь:
По сути, высыпания выглядят, как плоские розовые пятнышки без пузырьков или корочек. Форма чаще круглая или овальная. Некоторые из них находятся близко друг к другу, визуально сливаясь в фигуры неправильной формы. Примерно на вторые сутки пятна становятся все больше похожи на папулы размером до 5 миллиметров. В этот период у некоторых деток проявляется кожный зуд, но чесаться врачи не рекомендуют. По прошествии трех суток сыпь потихоньку сходит на нет, постепенно теряя цвет и как будто расползаясь. Иногда на ее месте кожа становится сухой и шелушится, но это также временное явление.
Чем опасна краснуха для детей разного возраста – возможные осложнения у мальчиков и девочек
Обычно краснуха у детей протекает нетяжело, и не формирует осложнений, но опасно наличие атипичной формы, которая может стать опасной для будущих матерей в раннем сроке беременности.
Вирус имеет небольшие размеры, легко проникая через трансплацентарный барьер, поражая плод.
Чем меньше сроки гестации при заражении вирусом — тем более опасными последствиями может она обернуться:
- В первом триместре это грубые пороки сердца, поражения глаз с врожденной катарактой и тяжелые пороки мозга, что требует прерывания беременности.
- В поздние сроки заражение краснухой может привести к некоторым поражениям внутренних органов – печени, почек, сердца и длительной циркуляции вируса в теле плода, с формированием врожденной краснухи.
Важно!
По внешним проявлениям, нередко может быть похожа на другие инфекции, в связи с чем важно уметь отличать краснушную сыпь от любой другой (коревая, скарлатинозная, энтеровирусная или мононуклеозная).
.
Осложнения краснухи
Заболевание легко переносится детьми, чего не сказать о пациентах старшего возраста. Краснуха у взрослых нередко провоцирует развитие осложнений, поэтому начинать ее лечение необходимо с появления первых симптомов. В случае несвоевременной, неправильной терапии вероятность развития осложнений повышается в несколько раз.
Среди частых негативных последствий перенесенной краснухи необходимо выделить:
- поражение суставов;
- заболевания нервной системы (менингит, энцефалит);
- тромбоцитопеническую пурпуру (повышенную склонность к развитию кровотечений);
- при вынашивании ребенка: порок сердца, глухоту, катаракту, прерывание беременности или смерть плода.
Методы лечения краснухи у ребенка
У детей краснуха обычно протекает нетяжело, и требует общих подходов к лечению, аналогичных таковым при ОРВИ:
- Показан постельный режим на время лихорадки — и полупостельным режимом на время высыпаний.
- Также показана влажная уборка в помещении, где находится ребенок, с частым проветриванием и дезинфекцией.
- Малышу показана еда по аппетиту и обильное теплое питье, витаминизированные блюда и напитки — понемногу, но часто.
- Антибиотики и противовирусные препараты при краснухе не назначаются, они не показаны для лечения. Применяют симптоматические препараты – жаропонижающие при высокой температуре, комплексы витаминов в виде аскорутина, витаминов группы В или витамин С, применение антигистаминных средств в возрастной дозировке, препараты для облегчения боли в горле и устранения заложенности, нормализации носового дыхания местно.
Лечение
Лечение краснухи у детей не слишком сложное, но предполагает повышенное внимание к малышу:
- Постельный режим.
- Прием медикаментов (от температуры).
- Обильное питье: вода, отвары трав.
- Симптоматическое лечение: ингаляции горла содовым раствором, закапывание в нос.
- Диета, основанная на употреблении овощей, фруктов, молочных продуктов, клетчатки.
Медикаментозная терапия
К сожалению, не существует специфического противовирусного лечения. Медикаменты назначаются для профилактики осложнений и снятия симптомов:
- Аскорутин по 500 мг трижды в день (восполняющий дефицит витаминов).
- Сыпь не смазывают. Зуд и интенсивность высыпаний помогают снизить антигистаминные средства: (Тавегил, Диазолин, Кларитин).
- Температуру, головную боль, ломоту в теле снимают спазмолитики и детские противовоспалительные средства: Парацетамол, Но-шпа, Нурофен.
- Если на фоне заболевания появилось бактериальное воспаление — лимфаденит, ангина, пневмония, то нужно применять антибиотики.
Важно. Для экстренной госпитализации прямыми показаниями являются судороги, стойкая температура, признаки поражения центральной нервной системы.
Лечение народными методами
Терапия болезни носит симптоматический характер. Слабо поддается лечению даже фармакологическими препаратами. Чтобы облегчить протекание болезни, допускается использование народных средств.
Если в качестве побочного эффекта появился зуд, то можно сделать раствор: в теплой воде растворить полстакана соды. Смачивать в нем салфетки и на 10 минут прикладывать к зудящим местам. Так же от зуда помогают отвар березовых почек, одуванчика и череды.
Для укрепления иммунитета готовится отвар плодов шиповника и ягод черной смородина. 0,5 литра кипятка и горсть смеси засыпать в термос. Пить вместо чая.
Противовоспалительными свойствами обладает смесь плодов брусники и малины, липового цвета. 2 столовых ложки сбора, приготовленного в равных пропорциях, заливаются кипятком (0,5 литра) и настаиваются четверть часа, процеживается. Перед отходом ко сну принимается по полстакана горячего напитка.
Купать ли заболевшего малыша?
Детей купать можно, но с разрешения врача. Купание способствует:
- уменьшению зуда (если есть);
- поддержанию гигиены;
- уменьшению жара.
Можно ли купать ребенка при краснухе с инфицированной кожей и выделениями гноя? Да, для этого готовят ванну со слабым раствором марганцовки. В небольшой концентрации такое купание способно противостоять инфекции.
Профилактика краснухи у детей – эффективна ли прививка от краснухи?
Основной профилактикой краснухи считается вакцинация. Она защищает, как самих детей, так и беременных женщин и плод на раннем сроке.
Проводится прививка против краснухи малышам за счет живой, но ослабленной вакцины, по схеме. Параллельно с нею, проводят вакцинацию против кори и вируса паротита.
Обычно первую прививку ставят в 12-15 месяцев. В последующем, для подкрепления и оживления иммунитета — в возрасте 6-7 лет.
К сведению родителей:
Такая вакцинация надежно защищает от всех трех инфекций на весь период детства, формируя устойчивый иммунитет.
Прививка дает эффективность до 98%, если она выполняется по всем правилам, переносится хорошо, побочных эффектов не дает.
Профилактика
Больного малыша изолируют от других детей до полного выздоровления. Обычно заболевшего, с начала высыпаний, изолируют на 10 дней. Иногда (если в семье или коллективе находятся беременные) срок карантина увеличивается до 3 недель.
Запрещается отправлять в санатории, лагеря детей до 10-летнего возраста, которые не перенесли недуг, но контактировали с болеющим ребенком. Запрет распространяется на 3 недели после контакта.
Профилактика болезни заключается и в том, что необходимо в доме делать влажную уборку и проветривать помещение.
Прививки
Человек приобретает пожизненную устойчивость к вирусу после выздоровления. Для тех, кто не успел переболеть, единственным методом профилактики болезни является вакцинация и ревакцинация.
Прививки у детей осуществляются в 3 периода.
Первую прививку выполняют в год. Вводят сыворотку внутримышечно. Первичный иммунитет формируется через 20-23 дня. Защиту организма надо «освежить» повторной прививкой через 5 лет. И третья прививка выполняется у подростков с 13 лет.
Вопрос о ревакцинации индивидуально решается во взрослом возрасте. Искусственный иммунитет действует примерно до 28 лет. Рекомендуется прививаться женщинам детородного возраста, так как болезнь в период вынашивания плода является поводом для прерывания беременности.
Чтобы избежать случаев врожденного заболевания, нужно прививать девочек в возрасте от 12 до 16 лет. Беременных женщин вакцинировать нельзя. В течение 90 дней после прививки также не стоит планировать зачатие.
Если беременная женщина контактировала с инфицированным человеком, то вопрос о продлении беременности решается после серологического обследования, проведенного 2 раза. Если набор антител стабильный, то контакт с больным для плода не опасен.
Для повышения иммунитета от кори, паротита, краснухи используют смешанную вакцину «MMR» и ослабленную живую – «Рудвакс».
Пожизненный иммунитет?
Бывает, что спустя 7 лет после двух произведенных вовремя прививок в крови не определяются антитела. Это происходит потому, что организм прекращает выработку антител, не контактируя с вирусом. Ведь антитела нужны только, когда угроза реальная. Однако в организме сохраняются особенные клетки памяти, которые при контакте с вирусом помогают вырабатывать иммунной системе достаточное количество антител.
Побочные эффекты вакцинации
После введения вакцины в организм, у некоторых детей в течение нескольких (5-15) дней могут развиться следующие реакции:
- аллергия;
- насморк;
- конъюнктивит;
- кашель;
- повышение температуры тела.
Важно. Проведение вакцинации запрещено при онкологических заболеваниях, иммунодефицитных состояниях.
Помните, что быстрому выздоровлению не способствуют бесконтрольный прием лекарственных препаратов и самолечение, т. к. они влекут развитие осложнений заболевания. Поэтому действия, направленные на борьбу с вирусным заболеванием должны согласовываться с медицинским специалистом и необходимо следовать только его рекомендациям.