Гейл Харт, профессиональная сертифицированная акушерка. США
(Перевод: Екатерина Житомирская-Шехтман)
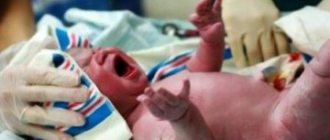
Зеленые воды при родах.
.
Сам по себе меконий не является проблемой, если только его появление не симптом сильного дистресса плода. И тогда уже проблема в состоянии плода, а не в самом появлении мекония. При хорошем сердцебиении плода и нормальных родах даже большое количество мекония редко является проблемой.
Меконий чаще встречается при стимулированных родах, независимо от метода стимуляции, а вопрос, чаще ли отходит меконий в родах после 40-й недели, остается открытым, так как такие роды и стимулируются тоже чаще. Недавно мне встретилось исследование, изучающее, действительно ли внутриутробное отхождение мекония представляет собой риск аспирации мекония ребенком. Оно давнее, но крупное – рассматривается почти тысяча родов «с большим или средним количеством мекония» в водах. Были установлены различные факторы, влияющие на количество мекония; но всего несколько детей из каждой сотни действительно продемонстрировали синдром аспирации мекония (САМ), хотя у всех исследуемых детей меконий отошел внутриутробно (САМ обнаружен у 39 младенцев из 937).
Стимуляция тесно связана и с внутриутробным отхождением мекония, и с аспирацией мекония
, но (и это стало неожиданностью для всех),
переношенность не была фактором риска для развития синдрома аспирации мекония
: САМ равномерно распределился среди женщин, рожавших на различных сроках. Наличие САМ было напрямую связано с большим количеством мекония в случаях, где имелись другие факторы риска, — необходимость в реанимации новорожденного, слабость сердечных сокращений, Кесарево сечение..
Стимуляция родов напрямую оказалась связана с САМ.
Мы знаем, что у малышей, родившихся в стимулированных родах, меконий в водах встречается чаще, чаще встречается и САМ. Логично было бы предположить, что мы чаще встречаемся с внутриутробным выделением мекония в родах после 40-й недели из-за того, что стимуляция на таком сроке гораздо более вероятна, чем на сроке 40 недель.
Это исследование подтверждает то, что большинство из нас видело и так: сам по себе меконий «редко представляет собой проблему». Даже если он густой.
marimiru.livejournal.com
Причины зеленых околоплодных вод
Зеленые околоплодные воды – нередкая патология при беременности. Иногда невозможно установить их этиологию, но наиболее частый провоцирующий фактор смены цвета амниотической жидкости – внутриутробная гипоксия – снижение количества кислорода в крови будущего ребенка во время беременности
. В норме каловые массы плода (меконий) не покидают кишечник. При недостатке кислорода сфинктер прямой кишки расслабляется и меконий попадает в околоплодные воды и окрашивает их в зеленоватый цвет.
Очень часто гипоксия возникает в результате нарушения кровообращения в плаценте из-за ее «старения». При переношенной беременности в плодных оболочках происходят дегенеративные изменения и сосуды перестают функционировать, поэтому роды после 41-42 недели гестационного срока очень часто сопровождаются позеленением околоплодных вод. Иногда дефицит кислорода появляется в 1-2 триместре из-за патологии местного кровообращения, либо системных заболеваний сердечно-сосудистой системы.
Порой зеленый цвет околоплодных вод свидетельствует об инфекционных заболеваниях у матери. Это могут быть бактериальные воспаления мочеполовой системы, например цистит или вагинит. Реже околоплодные воды зеленого цвета появляются при воспалительных заболеваниях соматических органов: бронхите, ОРЗ, гастрите.
К более редким причинам зеленых околоплодных вод относят:
- стресс ребенка, при котором возникает открытие сфинктера прямой кишки и выход мекония;
- врожденные аномалии плода;
- особенности питания матери, некоторые специалисты считают, что яблочный сок и горох способны окрасить околоплодные воды в зеленый цвет.
Как лечится синдром аспирации околоплодных вод и мекония?
Лечение синдрома аспирации варьирует в зависимости от тяжести случая и может включать отсасывание жидкости, кислород, вентиляцию легких или экстракорпоральную мембранную оксигенацию. Вашему ребенку также может потребоваться лечение вторичных эффектов аспирации, таких как инфекция или коллапс легких.
Когда меконий высвобождается, он окрашивает околоплодные воды в зеленый цвет. Как только воды отойдут, врач будет знать, что ребенок выпустил меконий и может быть подвержен риску синдрома аспирации. Во время родов врачу понадобится команда медсестер и врачей, чтобы справиться с любыми потенциальными последствиями заглатывания вод.
Только небольшая часть детей, которые выпускают меконий преждевременно, будет на самом деле аспирировать его. Большинство детей, которые выделяют меконий, полностью здоровы и не имеют мекония в легких или дыхательных путях. Важно отметить, что сдавливание груди ребенка или введение пальца в рот ребенка очень опасно и не должно выполняться при попытке предотвратить аспирацию.
Врач будет использовать трубочки для отсасывания носа и рта ребенка, как и при любых родах, и выполнит тест Апгар, чтобы убедиться, что дыхание ребенка, частота сердечных сокращений, рефлексы и мышечный тонус в норме. Если они есть, нет необходимости в дальнейшем лечении.
Отсасывание слизи и вод
Если в околоплодных водах содержится меконий, а ребенок не плачет или ему трудно дышать, врачу необходимо назначить лечение. В большинстве случаев ребенок аспирирует небольшое количество вод. Врач отсасывает их изо рта и носа ребенка, а также использует трубку для отсасывания жидкости из трахеи. Это удаляет меконий из дыхательных путей ребенка, чтобы ребенок мог легко дышать и избежать риска гиперинфляции и коллапса легкого.
Кислородная поддержка
Если очистки дыхательных путей у ребенка недостаточно, и малыш не начинает нормально дышать и плакать, может потребоваться дополнительная помощь. Следующий шаг — дать ребенку больше кислорода. Доктор может использовать лицевую маску или специальный капюшон для доставки кислорода. Если уровень кислорода у ребенка все еще слишком низок, ему может потребоваться кислород, доставляемый под давлением, либо с помощью насоса, прикрепленного к лицевой маске, либо с помощью машины CPAP (постоянного положительного давления в дыхательных путях).
Если ребенок все еще не получает достаточного количества кислорода, врач может принять решение провести интубацию или переключить ребенка на аппарат искусственной вентиляции легких. Интубация включает в себя помещение трубки через рот ребенка в дыхательные пути. Эта трубка соединена с вентилятором, который выталкивает воздух в легкие ребенка, чтобы они могли полностью надуться и получить достаточное количество кислорода в кровоток. Аппарат ИВЛ выполняет дыхательную работу, позволяя легким ребенка отдыхать и заживать.
Важно
Перед интубацией и на искусственной вентиляции легких ребенок может быть успокоен, чтобы предотвратить дистресс.
Диагностика околоплодных вод
Определить зеленые околоплодные воды можно с помощью следующих инструментальных методов обследования:
- УЗИ.
При данном обследовании нельзя увидеть сам цвет околоплодных вод, но можно косвенно судить о его изменении. Во-первых, при переношенной беременности снижается количество амниотической жидкости, что видно на УЗИ. Это повышает вероятность появления в ней мекония. Во-вторых, ультразвуковое исследование помогает определить однородность околоплодных вод, появление сгустков в них говорит об инфицировании. - Амниоскопия.
Проводится с помощью инструмента (амниоскопа), который вводится во влагалище и шейку матки. Данное исследование помогает увидеть цвет и количество амниотической жидкости. - Амниоцентез.
Делается по показаниям, так как эта процедура может вызвать осложнения. Производится забор околоплодной жидкости, данный метод диагностики помогает не только определить цвет амниотической жидкости, но ее состав.
Последствия зеленых околоплодных вод
Самая главная опасность зеленой амниотической жидкости для будущего ребенка – это ее заглатывание и аспирация (засорение, «засасывание») дыхательных путей. Перед появлением на свет плод может заглатывать околоплодные воды, что вызывает следующие осложнения:
- развитие дыхательной недостаточности из-за легочного пневмонита в результате действия на альвеолы (функциональные единицы легочной ткани) ферментов мекония;
- распад сурфактанта, предупреждающего спадание легочной ткани;
- «отключение» легкого в результате засорения меконием бронха.
Зеленые околоплодные воды при родах требуют немедленных действий со стороны персонала родильного дома, так как меконий не может самостоятельно распадаться в легких ребенка. До первого вдоха рекомендуется провести отсасывание амниотической жидкости из ротовой полости для предупреждения ее попадания в нижние дыхательные пути.
При попадании мекония в легкие проводится интубация дыхательных путей с их промыванием. Данная процедура продолжается до тех пор, пока из легких не будет выходить жидкость прозрачного цвета. Если у беременной женщины отошли воды зеленого цвета, но родовая деятельность не началась, следует провести экстренное кесарево сечение во избежание ухудшения состояния гипоксии ребенка.
mymammy.info
Как ребенок глотает околоплодные воды?
У младенцев пищеварительная система функционирует задолго до рождения. Конечно, они принимают все питательные вещества через пуповину, а не с пищей. Тем не менее, они глотают околоплодные воды, слизь, эпителиальные клетки и другие вещества в матке. Этот материал собирается в нижней части кишечника ребенка, чтобы сформировать меконий, густой, липкий и темный.
Синдром аспирации вод и мекония возникает, когда ребенок, еще находясь в матке, изгоняет меконий, а затем делает рефлекторное задыхающееся движение, втягивая загрязненную меконием околоплодную жидкость в легкие. Кроме того, ребенок, который выделил меконий, родится покрытым окрашенной меконием околоплодной жидкостью и может аспирировать эту жидкость с первыми вдохами. Липкий меконий может блокировать дыхательные пути, раздражать легочную ткань и ухудшать способность легких эффективно обмениваться кислородом после рождения.
Обратите внимание
Приблизительно в 10% рождений меконий попадает в амниотическую жидкость. Это наиболее часто встречается у детей, рожденных в срок, или у тех, кто родился после срока (42 недели).
Понятие и общие сведения
Меконий представляет собой первородные каловые массы у новорожденных детей.
Специфические испражнения имеют вязкую и липкую консистенцию (могут напоминать смолу). Меконий практически не обладает запахом.
Цвет этих каловых масс может варьироваться от светло-зеленого до черного оттенка. В своем составе первородный кал имеет воду, частицы эпителиальных клеток и желчи, пренатальные волоски и небольшое количество слизи.
Особенности мекония:
- В организме новорожденного содержится примерно 100 г мекония (такое количество первородного кала должно быть выделено младенцем в первые сутки жизни).
- В первые несколько часов первородные каловые массы стерильны, постепенно число лактобактерий и других видов микроорганизмов начинает увеличиваться.
Каким должен быть первый стул малыша?
Меконий – это особый первородный кал, тот, что самым первым выходит из кишечника в виде испражнений. По своим характеристикам меконий значительно отличается от будущих фекалий малыша. Он очень липкий, вязкий, практически не имеет запаха, цветовая гамма преимущественно глубокого темно-зеленого оттенка, доходящая практически до черного цвета (стоит сказать, mekonion в переводе с греческого означает «мак»).
Первородный кал и его состав напрямую обусловлены внутриутробной жизнью, вследствие чего в меконии могут находиться фрагменты желчи, переваренных клеток эпителия, пренатальных волос, амниотической жидкости, слизи в небольших количествах и, естественно, воды.
Смотреть галерею
Сколько времени выходит?
Младенческий стул у ребенка формируется примерно через семь дней после его рождения. Первые испражнения возникают в течение двадцати часов после рождения младенца. Постепенно меконий приобретает желтоватый оттенок и кашицеобразную консистенцию.
У испражнений появляется кисловатый запах. Допустимо присутствие небольших прожилок и комочков в кале.
Процесс выделения мекония осуществляется после каждого кормления, но его частота до десяти раз в сутки не является отклонением.
Варианты выхода мекония у новорожденных:
- На стадии внутриутробного развития (не всегда считается нормой, в большинстве случаев является тревожным симптомом).
- В первые три часа после рождения (в некоторых случаях первые первородные каловые массы выделяются практически в процессе рождения малыша).
- В первые двадцать часов после рождения (отклонений от нормы нет).
- Со вторых суток первородные каловые массы становятся переходными (происходит изменение цвета и структуры).
Стул ребенка после отхода мекония
Спустя неделю после отхода мекония у малыша устанавливается нормальный, привычный для младенцев стул, имеющий кашеобразную консистенцию и ярко выраженный желтый оттенок. Существуют и другие варианты того, как выглядит кал новорожденного малыша, которые также считаются нормой и не должны пугать молодых и неопытных мам:
- цвет кала малыша — он может быть как желтым, так и коричневым. Иногда испражнения могут быть и зеленоватого цвета, что говорит повышенном уровне билирубина (один из компонентов желчи), который часто наблюдается у малышей в первые недели жизни. Когда должным образом налаживается выработка пищеварительных ферментов,устанавливается и привычная работа пищеварения у малыша;
- консистенция кала — здесь тоже все неоднозначно, так как он может кашеобразным или густым подобно сметане, а также жидким или водянистым. Тревоги такие испражнения вызывать не должны, ненормальным считается лишь тот кал, который слишком жидкий или твердый, черного цвета и имеет прожилки крови;
- периодичность испражнений — дело в том, что такие маленькие детки «ходят в туалет» очень часто, практически после каждого кормления, а значит стул 10 раз в день — это норма.
Что может приводить к задержке отхождения?
Задержка отхождения мекония может быть обусловлена внешними или внутренними факторами. Ко второй категории относятся врожденные патологии пищеварительной системы или последствия сложных родов. Устранить воздействие внешних факторов гораздо легче.
В данном случае необходимо выявить точную причину нарушения процесса испражнения и ликвидировать ее.
Если губы ребенка или соски у матери имеют некоторые анатомические особенности, то наладить процесс кормления можно с помощью специальных накладок.
Спровоцировать задержку отхождения мекония могут следующие факторы:
- неправильная форма сосков у матери (проблемы с кормлением могут возникать, например, по причине их слишком маленького размера или впалой формы);
- физиологические особенности губ или нижней губы новорожденного;
- регулярное недоедание младенца (спровоцировать могут многочисленные факторы);
- ранее искусственное вскармливание младенца;
- скудное выделение молозива у кормящей женщины;
- недостаточность ферментов поджелудочной железы у младенца;
- неправильное прикладывание новорожденного к груди.
О причинах врожденного порока сердца у детей читайте здесь.
Повод для беспокойства
Как говорилось выше, в некоторых случаях обнаружение мекония в амниотической жидкости или задержка первого испражнения может иметь для здоровья и жизни малыша опасные последствия. Какие — рассмотрим далее.
Синдром аспирации мекония (САМ)
Синдром аспирации мекония возникает при попадании каловых масс в дыхательные пути, в результате это провоцирует дыхательную недостаточность из-за закупорки дыхательных путей и повреждения поверхности бронхиального дерева и альвеол. Частота подобной патологии составляет 1-2 % среди новорожденных.
Ознакомьтесь с календарем развития ребенка в , , , , , , , , , , месяцев и в 1 год.
Мекониевый илеус
Другой проблемой, которая может возникнуть в связи с первой дефекацией младенца, является мекониевый илеус или мекониевая непроходимость кишечника.
Подобное состояние возникает по причине слишком вязкой консистенции каловых масс — поджелудочная железа крохи не выделяет в нужном количестве ферменты, которые разжижают кал, в результате он застревает в кишечнике.
Знаете ли вы? Новорожденные и грудные дети имеют интересную физиологическую особенность, которая делает их схожими с животными. Она заключается в возможности одновременно глотать и дышать. Однако к 9-месячному возрасту, когда голосовой аппарат становится более сложным, а гортань опускается вниз, малыши эту способность утрачивают.
Мекониевый илеус — лечение
Мекониевый илеус представляет собой патологическое состояние, возникающее по причине чрезмерной вязкости мекония. Испражнения закупоривают просвет подвздошной кишки и провоцируют отсутствие стула у новорожденного в течение нескольких дней.
Состояние доставляет малышу серьезный дискомфорт. Характерными симптомами для такого патологии считаются вздутие живота, капризность ребенка и отказ его от кормления.
Лечение осуществляется в несколько этапов:
- На ранних этапах мекониевый илеус можно постараться устранить частыми прикладываниями новорожденного к груди (материнское молоко обладает способностью нормализовать пищеварительные процессы ребенка и устранять некоторые патологические состояния).
- Если проблема не устраняется, то сначала новорожденному ставят очистительную клизму (дополнительно могут быть использованы препараты, способные разжижать каловые массы, пропорции в растворе для клизмы рассчитываются врачом).
- Промывание кишечника специальными растворами (гипертонические средства подбираются индивидуально).
- При отсутствии эффективности клизмы или промывания кишечника назначается хирургическое вмешательство (выбор техники операции зависит от степени закупорки подвздошной кишки и наличия у ребенка дополнительных патологий, способных спровоцировать такой симптом).
Долгосрочное лечение
Большинство детей с синдромом аспирации вод полностью выздоравливают и не нуждаются в особом длительном уходе. Некоторые дети могут подвергаться повышенному риску заражения в течение первых нескольких лет жизни.
В очень тяжелых случаях синдром аспирации может привести к необратимому повреждению легких ребенка. Кроме того, побочные эффекты таких радикальных процедур, как ИВЛ и ЭКМО, могут привести к необратимому повреждению, требующему длительного ухода. Наконец, помните, что синдром аспирации лишает ребенка кислорода. Недостаток кислорода может привести к необратимому повреждению мозга.
Парецкая Алена, педиатр, медицинский обозреватель
1, всего, сегодня
(49 голос., средний: 4,82 из 5)
Что делать, если возник понос при беременности?
Депрессия во время беременности: причины, симптомы, лечение
Похожие записи
Что такое аспирация мекония?
Аспирация мекония относится к числу опасных состояний. При данном синдроме первородный кал попадает в легкие новорожденного. Возникнуть такая проблема может не только после рождения ребенка, но и на последних месяцах внутриутробного развития.
Тревожным сигналом является наличие мекония в околоплодных водах. Первородные каловые массы при попадании в легкие младенца способны вызвать серьезный воспалительный процесс или пневмонию.
Причины
В группе риска развития аспирации мекония находятся переношенные дети. На поздних сроках внутриутробного формирования плода у таких малышей начинают работать естественные процессы, в том числе и опорожнение кишечника.
Ранний выход мекония провоцирует его попадание в околоплодные воды. Под влиянием некоторых патологических состояний плод делает глубокий вдох, в результате которого испражнения проникают в его легкие.
К причинам аспирации мекония относятся следующие факторы:
- последствия асфиксии плода;
- резус-конфликт при беременности;
- осложнения при стимуляции родов;
- чрезмерное наличие углекислой кислоты в крови;
- рождение малыша от первых родов у женщины старше 35 лет;
- злоупотребление вредными привычками во время беременности;
- последствия маловодия в процессе вынашивания плода;
- последствия сахарного диабета у женщины;
- предлежание плода на поздних сроках беременности;
- внутриутробная задержка развития или роста плода;
- регулярный токсикоз у женщины;
- гипоксия плода.
Чем опасна гематома на голове у новорожденного после родов? Ответ узнайте прямо сейчас.
Почему появляется и чем опасно состояние?
Само по себе наличие мекония в отошедших околоплодных водах свидетельствует о гипоксии ребенка и его внутриутробных страданиях, вызванных разными причинами. Симптом может свидетельствовать о:
- переношенной беременности (больше 40 недель);
- присоединении внутриутробной инфекции;
- нарушении плацентарного обмена (преждевременная отслойка, состояние преэклампсии и эклампсии у матери).
Длительная гипоксия плода грозит его гибелью. Необходимо определить жизнеспособность малыша: исследуют его сердцебиение, мониторируется жизнеспособность малыша и проводятся экстренные меры по профилактике основных осложнений.
Опасностью мекониальных вод является возможность заглатывания их малышом и попадания в дыхательные пути. Загрязненные воды способствуют:
- Разрушению сурфактанта. Это вещество необходимо для раскрытия альвеол при первом вдохе ребенка. При его отсутствии легкие не раскрываются и ребенок может не произвести первый вдох.
- Обтурации вязким меконием просвета бронхов. Это также приводит к невозможности произведения малышом своего первого вдоха, так как дыхательные пути закрыты.
- Формированию аспирационной пневмонии. При попадании мелкодисперсных частиц мекония в просвет альвеол. Участки легкого выпадают из акта дыхания из-за нарушения газообмена в альвеолах.
Аспирационный синдром — симптомы и признаки
Выявить аспирационный синдром можно на этапе внутриутробного развития плода. Околоплодная жидкость меняет свой цвет и приобретает зеленоватый оттенок.
Такая патология хорошо просматривается при проведении планового осмотра беременной. Если у новорожденного имеется аспирационный синдром, то бессимптомным такое состояние быть не может. Определяется оно по ряду характерных признаков.
Признаками аспирационного синдрома являются следующие факторы:
- чрезмерно увеличенная грудная клетка;
- наличие частиц каловых масс на коже новорожденного;
- присутствие мекония в ротовой полости новорожденного младенца;
- посинение кожных покровов ребенка после рождения;
- отсутствие дыхания (первый вдох таким детям не удается сделать самостоятельно);
- нарушение дыхания (ритм может быть прерывистым или поверхностным).
Необходимые меры
Методика устранения аспирации мекония зависит от периода выявления такого состояния. Патология может проявиться на этапе внутриутробного развития плода или после рождения малыша.
Независимо от времени проведения процедуры очистки легких ребенка, все методы отличаются сложностью выполнения.
После них первые сутки маленького пациента нельзя кормить. Полностью его организм восстанавливается примерно через две недели.
Аспирация мекония устраняется следующими способами:
- Отсасывание околоплодной жидкости с предшествующей интубацией трахеи.
- Использование антибиотиков для предотвращения пневмонии.
- Осуществление искусственной вентиляции легких ребенка.
- Тепловое воздействие на новорожденного (в условиях роддома).
- Очистка дыхательной системы маленького пациента специальными растворами.
pediatrio.ru
Особенности терминологии
Обычно об этом состоянии говорят, что появившийся на свет малыш «наглотался» околоплодных вод, но с точки зрения медицины это не совсем верно. Это связано с тем, что происходит аспирация, то есть вдыхание, а не заглатывание жидкости. Если кроха заглатывает околоплодные воды, ничего критичного с ним не происходит, он активно это делал и в период внутриутробного развития, переваривая их и выделяя в виде мочи. А вот легкие в период внутриутробного развития у него были в спавшемся состоянии, и никаких дыхательных движений не осуществляли, были в нерабочем состоянии.
Во время родов, сразу после появления на свет, ребенок за счет особых гормонов и раздражения рецепторов с кожи, ротоглотки, запуска внутренних механизмов делает первый вдох, за счет активного поступления воздуха в легкие они раскрываются, альвеолы заполняются газами, и на выдохе уже не спадаются. За счет этого осуществляется в норме газообмен и самостоятельное дыхание. Если же процесс идет не по плану, и механизм первого вдоха запускается ранее, чем ребенок появится на свет, еще в полости матки, вместо воздуха кроха может вдохнуть в легкие амниотическую жидкость, из-за чего процесс раскрытия легких и дальнейшего дыхания нарушается, страдает газообмен и могут возникать осложнения. Особенно опасна аспирация вод, в которые попали частицы мекония (первородного кала).
Чем опасны и последствия для ребенка
Появление околоплодной жидкости зеленого цвета, в первую очередь, нехорошо для ребенка. Нужно ли говорить о том, что те самые перенесенные инфекции или кислородное голодание, которые могли стать причиной окрашивания вод, способны принести вред его здоровью.
Последствия гипоксии напрямую зависят от степени ее выраженности. Легкая, как правило, компенсируется организмом крохи и проходит практически незаметно, за исключением разве что нервозности и повышенной возбудимости. Не факт, что они проявятся, но могут.
Что значит умеренная степень гипоксии? Скорее всего, незначительную задержку в развитии, которая успешно корректируется терапией. Именно поэтому дети, рожденные с околоплодной жидкостью зеленого цвета, всегда наблюдаются у невропатолога. Хуже всего тем, у кого диагностирована тяжелая форма гипоксии, ведь она провоцирует дисфункцию органов и систем. В первую очередь, страдает дыхательная система. Тогда при необходимости прямо в родзале проводятся реанимационные мероприятия, а то и искусственная вентиляция легких.
Исход случаев, когда воды зеленого цвета отошли вследствие переношенной беременности, полностью зависит от квалификации врача. Чем быстрее он сделает кесарево сечение, тем меньше вероятности развития гипоксии. Стоит также отметить, что при отсутствии выраженных признаков дефицита кислорода зеленые воды представляют опасность для крохи, лишь если он их наглотался. Тогда возможен риск развития синдрома аспирации вследствие попадания мекония в дыхательную систему.
Важно отметить, что он развивается лишь в 1 случае из 100, благодаря квалифицированной медицинской помощи и своевременно сделанному кесареву сечению. От последнего мамы стараются отказаться, а зря. Понять опасения врачей, когда ребенок при родах наглотался зеленых вод, несложно.
В норме, спустя 10 секунд после появления на свет кроха вместе с криком делает свой первый вздох. При этом легкие раскрываются, и к ним устремляется бедная кислородом кровь. Что означают воды с меконием в этом случае для него? Что последний попадет в легкие и поставит под угрозу жизнь младенца. Чтобы этого не случилось, ему предварительно будут очищать дыхательные пути, а затем лишь спровоцируют хлопком по попе его крик.
В этом случае здоровье и дальнейшая жизнь малыша напрямую зависят от профессионализма и скорости работы медиков. Это кстати, одна из причин, по которой маме не рекомендуют соглашаться на домашние роды. В медицинском учреждении в случае возникновения форс-мажорных ситуаций все-таки безопасней.
Чем еще опасны зеленые воды? Интоксикацией организма новорожденного, инфицированием его дыхательных систем и развитием химического пневмонита – это когда часть легкого или целый орган отказывает в акте дыхания, и врачи ставят дыхательную недостаточность.
Стоит отметить, что цвет околоплодной жидкости не всегда влияет на состояние здоровья ребенка. Бывают случаи, когда дети, рожденные после отхождения зеленых вод, демонстрировали отличные показатели и получали оценку 8 – 9 по Апгар.
Чем опасно аспирирование вод?
В каждом случае ситуация индивидуальна, и многое зависит от причины, по которой произошла аспирация, а также степени выраженности патологии, оказания помощи ребенку и даже того, были ли воды чистыми или с примесями мекония. Зачастую такие дети находятся под прицельным наблюдением в детском отделении роддома с постоянным контролем дыхания и всех функций организма.
В норме воды стерильны, но проникновение их в дыхательную систему может грозить асептическим (немикробным) воспалением бронхов или легочной ткани, но обычно так бывает у недоношенных и ослабленных младенцев, либо при массивной аспирации большого объема жидкости на фоне гипоксии или иных проблем в родах.
В чем опасность зеленых вод
Околоплодные воды перед родами (или в процессе родов) в том или ином количестве попадают в ротовую полость и дыхательные пути ребенка. Нормальные, чистые воды безвредны. Амниотическая жидкость красного или коричневого цвета считается несомненным поводом для беспокойства. Степень опасности зеленых вод при родах зависит от причины, вызвавшей их окрашивание.
Когда околоплодные воды имеют серовато-зеленоватый цвет из-за того, что они всего лишь более концентрированы (то есть их количество меньше стандартных 1 – 1,5 литров), никакой угрозы это не представляет. А если зеленый цвет плодных вод вызван их загрязнением меконием, и степень загрязнения велика, последствия для ребенка могут быть тяжелыми.
Мекониальные плодные воды могут вызывать угнетение функций седечнососудистой и центральной нервной системы, а также нарушения дыхания (бронхиальную обструкцию), вплоть до асфиксии (удушья). Попав в легкие новорожденного, взвесь мекония может спровоцировать развитие тяжелой пневмонии. Новорожденные, перенесшие синдром аспирации (блокирование дыхательных путей) меконием, обычно имеют низкий балл по шкале Апгар. В последующем такие дети склонны к заболеваниям дыхательной системы.
Аспирация мекониальных вод: что это?
Ситуация с заглатыванием и аспирацией околоплодной жидкости, прокрашенной меконием, если плод опорожнил кишечник до периода его рождения – это всегда сложная и крайне тревожная с точки зрения врачей патология. Так, попадание мекония с водами в пищеварительную систему, хотя стул тоже стерилен, может приводить к пищеварительным расстройствам с формированием поноса и рвоты, а также снижению аппетита и отказом от груди или смеси, срыгиваниям. Но данная ситуация не столь критична, нежели вдыхание подобных вод в респраторный тракт.
Если же околоплодные воды по данным УЗИ имеют серьезную степень загрязнения меконием или же есть подозрение на их инфицирование, для профилактики аспирации и опасных осложнений показано экстренное кесарево сечение для спасения малыша.
Изменение цвета вод при рождении: причины
Причинами подобного состояния могут стать определенные патологические процессы, и в родах возможна аспирация этих вод, которая может грозить ребенку опасностью. Изменение цвета вод – состояние нередкое для акушерства, и не всегда это означает, что ребенок родится в асфиксии или наглотавшись вод. Но более тщательное за ним наблюдение и особая тактика в ведении родов просто необходима.
В чем причины прокрашивания амниотической жидкости:
- Отхождение мекония в околоплодные воды до рождения крохи. Это формируется в результате влияния на него неблагоприятных факторов, чаще всего гипоксии, так как в нормальных условиях меконий отделяется уже у новорожденного в первые двое суток после рождения. Первородный стул имеет зеленовато-коричневый цвет и его попадание в околоплодные воды и дает подобное окрашивание.
- — развитие гипоксии в результате преждевременного состаривания плаценты или перенашивания беременности. При дефиците кислорода у плода воды могут иметь желтое окрашивание.
- инфицирование околоплодных вод патогенными микробами в силу дефектов в плодном пузыре или заноса микробов гематогенным путем (с током крови). Окраска вод может быть различной в зависимости от типа возбудителя.
- наличие врожденных аномалий у плода, хромосомных, генных мутаций, пороков развития приводящих к нарушению обменных процессов крохи.
Возможные проблемы
В родах малыш может дополнительно наглотаться околоплодных вод, но основную опасность представляет аспирация меконием. Это явление возможно, если в родах имела место гипоксия или асфиксия. Физиологически это объясняется просто: накопление углекислоты в крови стимулирует дыхательный центр в продолговатом мозге, в результате чего возникает рефлекторный вдох. И если роды затянулись, то ребенок делает этот свой первый вдох еще в утробе матери, в итоге меконий попадает в легкие. В результате помимо проблем, связанных с гипоксией, добавляется еще одна — риск развития пневмонии. Особенно опасна пневмония для недоношенных детей, ведь у них и без того уязвимые легкие.
Следует помнить, что сама по себе гипоксия вызывает дополнительное выделение мекония, что усугубляет ситуацию. Меконий в околоплодных водах также причина и следствие переношенности плода. Именно поэтому не стоит ожидать вне медицинского контроля начало родов, если срок беременности превысил 40 недель.
Меконий в околоплодных водах может быть заподозрен у беременной еще в период вынашивания ребенка, но чаще этот факт становится очевидным уже при родах, при отхождении вод. Они имеют зеленоватый цвет, воды мутные, и это не очень хорошая ситуация. Каковы причины и последствия мекониальных вод, расскажет эта статья.
Новорожденный наглотался околоплодных вод: причины
При подозрении на аспирацию амниотической жидкости в родах ребенок требует пристального наблюдения и полноценного обследования врачом, а также наблюдения в детском отделении. Иногда требуется осуществление неотложной помощи и дальнейшее лечение. Аспирация амниотических вод, прокрашенных меконием, обычно возникает в 1-2% случаев рождения детей, а аспирационный синдром может возникать и чаще. Хотя данное явление полностью по своим механизмам еще не исследовано, есть определенные группы риска среди детей, которые более подвержены данной патологии:
- дети, рожденные при переношенной беременности с признаками перезрелости
- те малыши, которые рождаются в срок, при этом у них отмечаются признаки острой гипоксии или хронического ее течения
- дети с врожденными отклонениями развития (генные, хромосомные аномалии, пороки).
Тактика врачей при аспирации околоплодной жидкости
Во многом течение родового процесса зависит от матери и опытности врача, стажа работы акушеров, оказывающих в родах пособие. Опытные специалисты могут предупредить развитие аспирации, но если это уже произошло, могут предпринять неотложные меры к удалению ее из носоглотки до того, как жидкость попадает в желудок, либо малыш вдохнет ее в бронхи и легкие. Если же подобное случилось, и амниотические воды попали в дыхательную систему, детей после рождения сразу помещают в детское отделение и интенсивно наблюдают, проводя мониторирование дыхания и сердечной деятельности, оценивая все показатели.
Если установлено наличие аспирационного синдрома, врачом выполняются следующие действия в определенной последовательности:
- Носовая и ротовая полости освобождаются от околоплодных вод и сгустков мекония сразу после рождения головки, до выхода из половых путей груди и ножек ребенка.
- Сразу после рождения ребенку интубируют трахею при помощи особого аппарата и проводят отсасывание околоплодных вод, которые попали в дыхательную систему.
- ставится зонд в желудок с проведением отсасывания его содержимого и промывания желудка, что предотвращает срыгивания и повторную аспирацию околоплодной жидкости.
- проводят при помощи ранее поставленной трубки кислородную терапию, а в случае серьезных проблем ребенка могут временно перевести на ИВЛ (искусственно вентилируют легкие).
- применяется внутривенное введение антибиотиков с целью предотвращения инфицирования дыхательных путей и всего организма.
Важно обеспечить полноценную лактацию и кормить ребенка даже в условиях детского отделения и интенсивной терапии грудным молоком, защищающим от инфекции и помогающим в формировании иммунитета. Если ребенок может прикладываться к груди сам, нужно кормить его по требованию, чтобы снизить уровень стресса и получать все необходимые питательные и защитные вещества. Это помогает быстрее справиться с последствиями аспирации.
Синдром аспирации мекония: симптомы, диагностика, лечение
Главная » Педиатрия »
Синдром аспирации мекония (САМ) определяется как респираторный дистресс новорожденного по причине наличия мекония в трахее. Он проявляется только в самом скором неонатальном периоде. Это также касается респираторного дистресса у новорожденных, которые пребывали в зараженных меконием околоплодных водах, который нельзя объяснить другими факторами.
- 7.1 Стабильный: энергичный, без признаков респираторного дистресса
Этиология
Меконий — это первый стул новорожденного. Это выделения из кишечника плода, стерильный, густой, темно-зеленого цвета, вязкий материал, содержащий секрет поджелудочной железы и желчного пузыря, проглоченные плодом клетки, волосы и первородную смазку. При попадании в легкие вызывает местное воспаление дыхательных путей и выброс цитокинов. Наличие мекония в амниотической жидкости и вдыхание зараженных меконием околоплодных вод (зеленых вод) являются основными причинами САМ. Выделение мекония может быть физиологическим явлением созревания в процессе развития плода, поэтому зеленые воды не характерны между 20-й и 34-й неделями беременности.
Наличие зеленых вод может иметь патологические причины: патологию плода и внутриутробную гипоксию на фоне плацентарной недостаточности, сжатие пуповины, обвитие пуповины вокруг шеи, маловодие, гипертензия у матери, преэклампсия, диабет у матери, наркомания или курение матери. Эти факторы могут вызвать утрудненное дыхание и аспирацию мекония плодом или новорождённым. Определенные инфекции, например стрептококковые инфекции группы В и листериоз, могут сопутствовать САМ. Впрочем, одно исследование не обнаружило доказательств материнского или неонатального листериоза в случаях САМ и пришло к выводу, что зеленые води не являются индикатором листериоза у матери или новорожденного. Хориоамниотит у матери также может вызвать стресс и выделение плодом мекония. Во время родов около 5% новорожденных с выделением мекония вдыхают меконий, что вызывает повреждение легких и респираторный дистресс.
Патофизиология
Патофизиология САМ может объясняться механическим, васкулярным, метаболическим и воспалительным действием мекония. Хотя выделение мекония может быть спонтанным, внутриутробная гипоксия может спровоцировать выделение свежего мекония и утрудненное дыхание плода. Это приводит к аспирации амниотической жидкости, содержащей меконий. В результате вдыхания меконий может вызвать частичную или полную обструкцию дыхательных путей в зависимости от консистенции жидкости. Диффузия определенного материала вызывает более низкий уровень обструкции дыхательных путей и приводит к полному ателектазу или неполному блокированию дыхательных путей с обструкцией шарового клапана. Это явление приводит к задержке воздуха и, в результате, к пневмотораксу или эмфиземе средостения. Ателектаз вызывает шунтирование крови справа налево без оксигенации на уровне альвеол. Задержка воздуха при обструкции шарового клапана вызывает накопление углекислого газа. Вместе они приводят к гипоксии, гиперкапнии и ацидозу. И гипоксия, и ацидоз являются потенциальными вазоконстрикторами, которые приводят к дальнейшему шунтированию крови справа налево. Комбинация неоднородного ателектаза и легочной вазоконстрикции может привести к нарушению соотношения вентиляции и перфузии легких (Va/Q).
К тому же меконий вызывает воспалительную реакцию в альвеолах и более крупных дыхательных путях, что провоцирует генерацию различных воспалительных цитокинов. Меконий сам по себе может вызвать местное воспаление дыхательных путей и инактивацию сурфактанта, что приводит к альвеолярному ателектазу. Вазоактивные медиаторы играют важную роль в развитии хронической легочной гипертензии у новорожденных с САМ, а пролонгированная внутриутробная гипоксия также вызывает гипертрофию легочного сосудистого русла (перестройку), что приводит к легочной гипертензии.
Первичная профилактика
Превентивные меры включают раннее определение беременностей с высокой степенью риска, которые имеют предпосылки для патологии плода и гипоксии плода. Акушерское сопровождение включает избежание переношенности и своевременные роды при надлежащем уровне медицинского обслуживания. Матерей, имеющих высокий риск рождения младенца с патологией нужно перевести в специализированную клинику, где есть отделение интенсивной терапии новорожденных третьего уровня или выше, как рекомендовано Американской академией педиатрии.
Наличие мекония в амниотической жидкости может провоцировать рост бактерий. Доказано, что назначение антибиотиков при родах предотвращает хориоамниотит, но не послеродовый эндометрит, неонатальный сепсис или госпитализацию в отделение интенсивной терапии новорожденных, даже при малых дозах.
Превентивные меры, такие как амниоинфузия при зараженных меконием околоплодных водах (зеленых водах) перед родами, отсасывание ротоглотки новорожденного в промежности, и эндотрахеальное отсасывание после рождения для энергичных новорожденных не способны предотвратить САМ. Поэтому их применение не рекомендуется, хотя амниоинфузия может быть полезной для сокращения количества случаев сжатия пуповины при маловодии. Она также может быть полезной при наличии обильного мекония в амниотической жидкости в условиях ограниченных возможностей для наблюдения плода.
Согласно имеющимся доказательствам, отсасывание через трахею обычно не назначается энергичным новорожденным, которые пребывали в зеленых водах. Анализ опубликованных данных обнаружил недостаточные доказательства для использования эндотрахеального отсасывания для неэнергичных новорожденных, которые пребывали в зеленых водах. Результаты двух рандомизированных контролируемых исследований показали, что для неэнергичных новорожденных, которые пребывали в зеленых водах, эндотрахеальное отсасывание не снижает риск развития САМ, необходимость в механической вентиляции и показатель смертности. Согласно рекомендациям Программы неонатальной реанимации 2020 года, для новорожденных, которые пребывали в зеленых водах, обычно не применяются интубация и трахеальное отсасывание. Однако трахеальное отсасывание может рассматриваться при подозрении на обструкцию дыхательных путей. Важность состоит в немедленном проведении вентиляции.
Пошаговый диагностический подход
Наличие мекония в амниотической жидкости и под голосовыми связками является существенными критериями для постановки диагноза САМ. Младенцы с признаками респираторного дистресса, который нельзя объяснить ничем другим, кроме наличия зараженных меконием околоплодных вод (зеленых вод) и мекония в трахее.
Хотя зеленые воды характерны для доношенных и переношенных новорожденных, они также могут быть и у недоношенных младенцев, хотя реже. У недоношенных младенцев зеленые воды могут быть ошибочно диагностированы как респираторный дистресс-синдром в результате сурфактантной недостаточности.
Оценивание риска
Существует несколько прогностических факторов риска развития зеленых вод и САМ. Факторы риска и прогностические факторы можно оценивать на различных стадиях до родов, во время родов и послеродового/неонатального периода с целью предотвращения или сокращения САМ.
Предродовой период
- При оценивании риска в предродовом периоде следует обратить внимание на анамнез матери, особенно срок беременности. При сроке беременности >42 недель риск развития САМ возрастает.
- Гипертензивные нарушения у матери, эклампсия, преэклампсия, курение и злоупотребление психотропными веществами сопровождаются патологией плода и повышенным риском развития зараженных меконием околоплодных вод и САМ.
- Хроническое подтекание околоплодных вод может привести к маловодию, что вызывает сжатие пуповины, что, в свою очередь, повышает риск развития зеленых вод.
Родовой период
- Патология плода во время родов, в результате задержки развития, кровотечения у матери, наличия густого мекония, обвития пуповины вокруг шеи, или патология у новорожденного, являются признаками развития САМ.
Постнатальный период
- Густой меконий, низкий балл по шкале Апгар, отсутствие реакции на первоначальную реанимацию, являются признаками развития тяжелой формы САМ.
Физикальное обследование
При осмотре младенцев, которые родились в результате беременности >42 недель, наблюдаются признаки переношенности, такие, как кожный покров зеленого или желтого цвета, длинные пятнистые ногти, сухая шелушащаяся кожа, внешность переношенного и отсутствие подкожной основы.
Такие пациенты обычно проявляют признаки респираторного дистресса, в частности тахипноэ, хрипы, цианоз и западание грудной клетки (утрудненное дыхание). Может наблюдаться цианоз, поэтому следует немедленно применить вентиляцию.
Грудная клетка может иметь бочкообразную форму и увеличенный передне-задний диаметр. Звуки дыхания могут быть приглушенными, могут наблюдаться диффузные хрипы и сухие хрипы. Асимметрическое расширение грудной клетки может указывать на развитие пневмоторакса. Также могут наблюдаться тахикардия, систолические шумы в сердце и гипотензия.
Все эти признаки обычно проявляются сразу после рождения. Однако значительное количество младенцев могут быть бессимптомными и казаться энергичными при рождении, а по истечении нескольких часов проявить признаки респираторного дистресса тяжелой формы. Хотя в основном вдыхание происходит внутриутробно, послеродовая аспирация также может привести к развитию САМ. Клиническая картина включает тахипноэ и респираторный дистресс с цианозом.
Первоочередные тесты
Диагноз САМ подтверждают рентгенографией органов грудной клетки. Младенцам с респираторным дистрессом необходимо провести рентгенографию органов грудной клетки и в прямой передне-задней проекции, и в положении лежа на боку. Обычно наблюдают неоднородную инфильтрацию, уплотнение и ателектаз. Пневмоторакс и эмфизема средостения различимы на боковых снимках грудной клетки. При эмфиземе средостения типичным проявлением считают «симптом паруса» (поднятие тимусных долей) на прямой переднезадней проекции.[
Асимметрическая грудная стенка и асимметрические движения со сниженным количеством вдыхаемого воздуха предполагают пневмоторакс. Могут наблюдаться плевральный выпот и кардиомегалия. Характерна утечка воздуха, что приводит к пневмотораксу или эмфиземе средостения. При наличии какого-либо из указанных признаков, следует делать рентгенограмму грудной клетки каждые 6 часов до разрешения проблемы.
С целью исключения инфекции назначают лабораторные исследования, которые должны включать общий анализ крови, С-реактивный белок и бактериологическое исследование крови.
Если клиническое обследование выявляет легкую патологию и лабораторные анализы отрицательны, последующие анализы не нужны, но не при наличии хронического респираторного дистресса. Респираторный дистресс объективно измеряется с помощью балла по шкале респираторного дистресс-синдрома (оценка тяжести РДС) (например, пациентам с баллом ≥6 по шкале оценки тяжести РДС следует немедленно предоставить респираторную поддержку). Последующее оценивание состояния должно проводиться каждый час.
Неоднородная инфильтрация на обоих легких на рентгенограмме грудной клетки указывает на ателектаз у пациента с САМ
Эмфизема средостения с симптомом парусника
Воздух внизу правого легкого над диафрагмой на рентгенограмме грудной клетки указывает на пневмоторакс у пациента с САМ
Дальнейшие исследования
Необходимо провести измерение газов артериальной крови, в том числе pH, PaO₂ и PaCO₂, в правой верхней конечности и пупочном артериальном катетере/нижней конечности для выявления сброса крови справа налево. Данное исследование, проводимое доношенным младенцам, может помочь отличить заболевание легких от врожденного заболевания сердца.
Младенцам с тяжелой формой респираторного дистресса следует немедленно провести дуальную пульсоксиметрию, установив один сенсор на правой руке, а второй — на нижней конечности. Показатель насыщения кислородом ниже 90% на верхней и нижней конечностях или разница от ≥5 до 10% между правой верхней конечностью и нижней конечностью указывают на шунтирование крови справа налево из легочной артерии до нисходящей аорты. Это указывает на наличие легочной гипертензии.
В тяжелых случаях САМ можно сделать эхокардиограмму с целью исключения врожденного порока сердца синего типа и оценивания легочного сосудистого сопротивления. При подозрении на неврологические нарушения (гипотония, судороги) необходимо провести ультразвуковое исследование черепа и электроэнцефалограмму. Стоит назначать анализ мочи младенцам с тяжелой формой гипоксии, поскольку у них могут наблюдаться олигурия или анурия. Могут наблюдаться гематурия и протеинурия.
Факторы риска
- Период беременности >42 недели Зараженные меконием околоплодные воды наблюдаются примерно у 35% переношенных новорожденных (>42 недель беременности). Переношенность сопровождается повышением плацентарной недостаточности, что приводит к гипоксии плода и выделению мекония. Доказательства свидетельствуют, что снижение показателя случаев САМ может объясняться 33-процентным сокращением случаев переношенных родов.
- Выделение мекония — показатель нарушения у плода в процессе родов или перед родами. Вероятность развития САМ в два раза выше при наличии у плода нарушения частоты сердечных сокращений.
- Вызывает сжатие пуповины и гипоксемию плода В одном исследовании маловодие сопровождается возрастанием случаев САМ в 4 раза.
- Клиническая картина младенцев, которые пребывали в зараженных меконием околоплодных водах, может зависеть от консистенции мекония. Если младенец вдохнул жидкий меконий и энергичен при рождении, респираторные осложнения минимальны.
- Младенцы с низким баллом по шкале Апгар на 1-й минуте подвергаются риску в 10 раз больше, чем новорожденные с более высоким баллом. Если балл остается низким на 5-й минуте, риск возрастает до 20-кратного.
- Вызывает стресс у плода и внутриутробное выделение мекония.
- Новорожденные, родившиеся путем кесарева сечения, имеют в 1,89 больше шансов развития САМ.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Пошаговый подход к лечению
Хотя некоторые младенцы, которые пребывали в зараженных меконием околоплодных водах (зеленых водах), родились без осложнений, а некоторые позже могут проявить признаки респираторного дистресса от легкой до тяжелой формы с полномасштабным САМ, педиатру следует должным образом оценивать состояние новорожденного в родильном зале и продумывать надлежащую тактику ведения.
Первоначальный подход заключается в обеспечении общего медицинского обслуживания, а также реанимации при необходимости в родильном зале и стабилизации младенца.
Стабильный: энергичный, без признаков респираторного дистресса
Доношенные младенцы, которые пребывали в зеленых водах, без положительной реакции матери на стрептококковую инфекцию группы В или другие инфекции, энергичные при рождении, без признаков респираторного дистресса, могут пребывать вместе с матерью, как и нормальные новорожденные, после получения стандартного медицинского обслуживания в родильном зале. Желудочная жидкость у новорожденных, которые пребывали в зеленых водах, не влияет на предотвращение САМ. Таким новорожденным не назначают лечение антибиотиками.
Антибиотики назначают при наличии факторов риска или результатов лабораторных анализов в случае подозрения на инфекцию (например, хориоамниотит, пролонгированный разрыв плодовых оболочек, маловодие, нарушения ЧСС у плода, переношенность). Желудочная жидкость у новорожденных, которые пребывали в зеленых водах, не влияет на предотвращение САМ. Антибиотики широкого спектра включают ампициллин и гентамицин. Лечение антибиотиками должно быть приостановлено, если после 48-ми часов результат бактериологического анализа отрицательный и младенец не проявляет симптомов инфекции. Если результат бактериологического анализа положительный, прием антибиотиков следует продолжать до 7 дней.
САМ легкой степени
Младенцы с легкой формой респираторного дистресса, тахипноэ, легкой формой цианоза и западанием грудной клетки должны быть госпитализированы в отделение интенсивной терапии новорожденных для лечения и наблюдения.
- Младенца следует поместить в инкубатор или под детский обогреватель и постоянно контролировать насыщение кислородом.
- Для поддержания показателя насыщения кислородом на уровне 92–97% кислород необходимо подавать через маску или назальную канюлю. Такому младенцу может быть необходимо введение FiO₂ дозой <0,40 на протяжении 48–72 часов. При улучшении состояния дозу FiO₂ можно снижать на 5% за один раз, по переносимости, в зависимости от показателей пульсоксиметра.
- С целью обеспечения нутритивной поддержки с первого дня необходимо начинать проведение внутривенной инфузионной терапии. В случае улучшения дыхания младенца в последующие дни необходимо рассмотреть возможность перехода на питание с помощью назогастральных или оральных зондов, в зависимости от переносимости. Если питания недостаточно, для обеспечения дневных потребностей необходимо увеличить дозу внутривенной инфузионной терапии. У новорожденных с задержкой внутриутробного развития и младенцев с тяжелым гипоксическим инсультом может наблюдаться гипогликемия. До исчезновения симптомов гипогликемии назначается внутривенная инфузионная терапия с содержанием глюкозы.
- Антибиотики назначаются при наличии факторов риска или результатов лабораторных анализов в случае подозрения на инфекцию (например, хориоамниотит, пролонгированный разрыв плодовых оболочек, маловодие, нарушения ЧСС у плода, переношенность). К антибиотикам широкого спектра относятся ампициллин и гентамицин. Лечение антибиотиками должно быть приостановлено, если после 48-ми часов результат бактериологического анализа отрицательный и младенец не проявляет симптомов инфекции. Если результат бактериологического анализа положительный, прием антибиотиков следует продолжать до 7 дней.
- Обычно младенцы такой категории поправляются на 3–5 день. Однако при наличии симптомов дистресса средней степени, несмотря на описанное выше лечение, пациента следует перевести в отделение интенсивной терапии новорожденных второго уровня или выше для дальнейшего лечения.
САМ средней степени
Пациентами этой группы являются младенцы с респираторным дистрессом средней степени, которые не отвечают на описанное лечение или у которых наблюдался респираторный дистресс средней степени при осмотре. Они нуждаются в искусственной вентиляции легких с поддержанием положительного давления в дыхательных путях (СИПАП) или механической вентиляции легких с высоким FiO₂, лечение необходимо проводить в отделении реанимации и интенсивной терапии новорожденных третьего уровня под присмотром неонатолога.
- Младенцам с самостоятельным дыханием и достаточными дыхательными усилиями вентиляцию с поддержанием положительного давления в дыхательных путях (СИПАП) необходимо проводить с помощью назальных канюль, если потребность в FiO₂ превышает 0,40, для поддержания насыщенности кислородом в переделах нормы. В случае наличия признаков утечки воздуха и задержки воздуха на рентгенографии органов грудной клетки необходимо избегать проведения вентиляции легких с СИПАП. Осложнения включают вздутие живота, задержку воздуха по причине механизма шарового клапана и повышение давления. Эти потенциальные осложнения требуют тщательного наблюдения.
- Всем пациентам назначают лечение антибиотиками широкого спектра действия (например, ампициллином и гентамицином) с внутривенным введением.
- Симптоматическое лечение включает парентеральное питание раствором аминокислот и интралипидным раствором для обеспечения нормы калорий.
- Младенцам, у которых продолжают проявляться симптомы респираторного дистресса несмотря описанное лечение, необходимо провести интубацию и механическую вентиляцию легких. Показания для проведения интубации: FiO₂ >0,60, утрудненная работа дыхательных мышц или апноэ, ухудшающиеся показатели артериальных газов крови с низким PaO₂ (<50 мм рт. ст., PaCO₂ 70 мм рт. ст., снижение pH до <7,25). После проведения интубации и приведения состояния младенца в норму необходимо провести определение газового состава крови и рентгенографию органов грудной клетки для повторного оценивания состояния.
- У новорожденных с САМ может быть изменен или инактивирован легочный сурфактант. Такому пациенту можно дать болюсную дозу сурфактанта в качестве дополнительного лечения через эндотрахеальную трубку сразу после интубации. Доказательства подтверждают, что назначение сурфактанта младенцам с САМ от средней до тяжелой степени снижает риск прогрессирующей дыхательной недостаточности, которая требует поддержки с использованием экстракорпоральной мембранной оксигенации (ЭКМО). Перед получением сурфактантной терапии следует провести лечение пневмоторакса с помощью плевральной трубки. Можно рассмотреть возможность лаважа легких разбавленным сурфактантом в малых количествах для интубированных младенцев, особенно в отделениях, где недоступна дальнейшая ЭКМО поддержка. Может быть полезным лаваж легких с разбавленным меконием, но потребуются дальнейшие клинические исследования для определения долгосрочных результатов. Лаваж легких должен проводить только опытный специалист, поскольку он сопровождается тяжелой формой десатурации.
- Младенцы с САМ склонны к развитию гипотензии, особенно после приема успокоительных. Многие младенцы переживают асфиксию при рождении и могут иметь депрессию миокарда и гипотензию. Инотропные препараты, такие как допамин и добутамин, часто используются для поддержания более высокого уровня системного давления и избежания гипотензии при одновременном назначении успокоительных.
- Пациентов, не реагирующие на лечение, нужно перевести в отделение интенсивной терапии новорожденных четвертого уровня (если на третьем уровне ЭКМО недоступна) под присмотр неонатолога и системы поддержки для получения ингаляций оксида азота (iNO) или ЭКМО.
Тяжелая форма САМ
Пациенты этой группы — младенцы, не реагирующие на механическую вентиляцию легких с высокой концентрацией кислорода и сурфактантное лечение или с тяжелой формой респираторного дистресса при осмотре. Таких младенцев лучше всего лечить в отделение интенсивной терапии новорожденных третьего уровня (или четвертого, если на третьем уровне ЭКМО недоступна) под присмотром неонатолога.
- Младенцы, не реагирующие на механическую вентиляцию легких с высокой концентрацией кислорода и сурфактантное лечение, неизменно имеют сопутствующую хроническую легочную гипертензию (ЛГ). Следует применить ингаляции оксида азота (iNO) с начальной концентрацией 20 мд , параллельно с традиционной или высокочастотной вентиляцией легких (ВЧ ИВЛ), если дуальная пульсоксиметрия или эхокардиография выявила шунтирование крови справа налево и показатель кислорода >25. Перед началом ингаляций оксидом азота (iNO) рекомендуется эхокардиографическое обследование с целью исключить заболевание сердца, измерить давление легочной артерии и оценить функцию желудочков. Около 60% младенцев с хронической легочной гипертензией (ЛГ) реагируют на ингаляции оксидом азота (iNO). Использование ингаляций оксидом азота (iNO) у доношенных и почти доношенных младенцев с дыхательной недостаточностью сократило количество проведенных ЭКМО, улучшило оксигенацию на 50% и снизило индекс оксигенации на 15,1 на протяжении от 30 до 60 мин.
- Для пациентов с тяжелой формой респираторного дистресса при осмотре лечение включает высокочастотную вентиляцию легких (ВЧ ИВЛ) плюс ингаляции оксидом азота (iNO).
- При отсутствии реакции на ингаляции оксидом азота (iNO) вместе с ВЧ ИВЛ младенцу следует сделать ЭКМО. Показания включают альвеолярно-артериальный градиент >610 мм рт.ст. и индекс кислорода ≥40.
- С целью преодоления сброса крови справа налево на уровне протока на фоне персистирующей легочной гипертензии новорожденных необходимо поддерживать артериальное давление крови на уровне суперсистемного давления. Младенцам с САМ и хронической легочной гипертензией часто назначают инотропные препараты, такие как допамин и добутамин, для поддержания более высокого системного давления и избежания гипотензии при одновременном назначении успокоительных. Хотя эту стратегию применяют специалисты для повышения уровня PaO₂, результатов исследований в поддержку этих рекомендаций нет.
- Можно рассмотреть возможность лечения ацидоза системным подщелачиванием с использованием бикарбоната натрия, хотя такое лечение не используется регулярно по причине отсутствия исследований в его пользу. При использовании бикарбоната натрия специалисту следует осознавать степень возможных осложнений от его использования при отсутствии надлежащей вентиляции и потенциальный электролитный дисбаланс (гипернатриемия).
Список источников
- Rossi EM, Philipson EH, Williams TG, et al. Meconium aspiration syndrome: intrapartum and neonatal attributes. Am J Obstet Gynecol. 1989 Nov;161(5):1106-10.
- Fanaroff AA. Meconium aspiration syndrome: historical aspects. J Perinatol. 2008 Dec;28(suppl 3):S3-7.
- Cleary GM, Wiswell TE. Meconium-stained amniotic fluid and meconium aspiration syndrome: an update. Pediatr Clin North Am. 1998 Jun;45(3):511-29.
- Dargaville PA, South M, McDougall PN. Surfactant and surfactant inhibitors in meconium aspiration syndrome. J Pediatr. 2001 Jan;138(1):113-5.
- Balchin I, Whittaker JC, Lamont RF, et al. Maternal and fetal characteristics associated with meconium-stained amniotic fluid. Obstet Gynecol. 2011 Apr;117(4):828-35.
- Wiswell TE, Pinchi S. Aspiration syndromes in neonatal respiratory disorders. In: Greenough A, Milner AD, eds. Neonatal respiratory disorders. London, UK: Arnold; 2003:350.
- Yoder BA, Kirsch EA, Barth WH, et al. Changing obstetric practices associated with decreasing incidence of meconium aspiration syndrome. Obstet Gynecol. 2002 May;99(5 Pt 1):731-9.
- Singh BS, Clark RH, Powers RJ, et al. Meconium aspiration syndrome remains a significant problem in the NICU: outcomes and treatment patterns in term neonates admitted for intensive care during a tenyear period. J Perinatol. 2009 Jul;29(7):497-503.
- Fischer C, Rybakowski C, Ferdynus C, et al. A population-based study of meconium aspiration syndrome in neonates born between 37 and 43 weeks of gestation. Int J Pediatr. 2012;2012:321545.
- Vivian-Taylor J, Sheng J, Hadfield RM, et al. Trends in obstetric practices and meconium aspiration syndrome: a population-based study. BJOG. 2011 Dec;118(13):1601-7.
- bmj
Соединить с
Я разрешаю создать мне учетную запись
Когда вы первый раз заходите с помощью соцсетей, мы получаем публичную информацию из вашей учетной записи, предоставляемой провайдером услуги соцсети в рамках ваших настроек конфиденциальности. Мы также автоматически получаем ваш e-mail адрес для создания вашей учетной записи на нашем веб сайте. Когда она будет создана, вы будете авторизованы под этой учетной записью.
Не согласенСогласен
Соединить с
Я разрешаю создать мне учетную запись
Когда вы первый раз заходите с помощью соцсетей, мы получаем публичную информацию из вашей учетной записи, предоставляемой провайдером услуги соцсети в рамках ваших настроек конфиденциальности. Мы также автоматически получаем ваш e-mail адрес для создания вашей учетной записи на нашем веб сайте. Когда она будет создана, вы будете авторизованы под этой учетной записью.
Не согласенСогласен
Подписаться
Может ли быть пропущен аспирационный синдром?
В редких случаях, если объем аспирированной жидкости был небольшим, врачами может быть пропущено данное состояние. Если ребенок самостоятельно дышит после появления на свет и у него громкий крик, это не всегда указывает на то, что аспирации не было.
К ним стоит отнести такие проявления, как:
- Возникновение сухого кашля
- Появление на вдохе и выдохе звуков, неестественных для дыхания
- Появление срыгиваний, частых и обильных.
Если своевременно обратиться к врачу при наличии этих или иных симптомов, подозрительных в плане развития аспирации, можно предотвратить развитие осложнений, которые могут угрожать здоровью и жизни детей.
Что делать
Что делать, если отошли воды зеленого цвета? Прежде всего, успокоиться и не паниковать, а затем взять сумки и отправляться в роддом. Страх, паника, суета, как и любое промедление, повышают риск развития гипоксии плода.
Кроме того, сами воды содержат иммуноглобулины и выполняют функцию барьера на пути микробов и бактерий к ребенку. Если они отходят, барьер исчезает, а значит, в лучшем случае повышается риск снижения иммунитета у малыша, а в худшем – риск развития внутриутробной инфекции.
Более того, сразу же после отхождения вод могут начаться схватки и непосредственно родовая деятельность. Точное время зависит от особенностей организма женщины, а также предыдущих беременностей. В первую роды, после отхождения вод, начинаются спустя 9 – 12 часов, во вторую – спустя 5 – 6. Правда, есть и исключения из правил, когда родовая деятельность начинается уже через 2 – 3 часа после выхода околоплодной жидкости.
Важно также отметить, чего делать не стоит. Ни в коем случае нельзя:
- принимать ванну;
- заниматься спортом или подвергать себя любым физическим нагрузкам;
- заниматься сексом;
- использовать тампоны, гигиенические прокладки.
При необходимости сбривания растительности с половых органов можно пользоваться только душем. Подмываются при этом, двигая рукой по направлению к анальному отверстию, в противном случае попадания микробов в утробу не избежать. При подтекании вод вместо прокладок используют чистую хлопчатобумажную ткань. Если отошло более чем 200 – 250 мл жидкости, важно бросить все и отправиться в больницу. Почему? Скорее всего, ребенок не успел занять правильное положение, в результате чего вылилось все. Вероятно, что врачи будут проводить кесарево сечение.
Если дети испытывают стресс перед появлением на свет, в результате чего воды окрашиваются в зеленый цвет, а мама находится уже в родзале под чутким наблюдением специалистов, переживать не стоит. Даже в самом крайнем случае они проведут ряд мероприятий, которые минимизируют негативное влияние мекония на организм, то есть:
Новорожденный наглотался околоплодных вод: последствия
Если при наличии аспирации вод ребенку не было оказано полноценной помощи или состояние оказалось не распознано по каким-либо причинам, вероятно развитие серьезных осложнений и последствий для здоровья. Особенно опасна аспирация нестерильной, обсемененной микробами жидкости или с частицами мекония, имеющего активные вещества в составе. Это грозит:
- Формированием инфекционного бронхита в период месячного возраста с рождения крохи
- Воспалительных поражений, имеющих инфекционное происхождение, в области легких
- Пищеварительных расстройств
- Иммунных нарушений в силу инфицирования кишечника опасной флорой (когда это нестерильные воды).
Если врач непосредственно после родов определил, куда попали заглоченные околоплодные воды, и применил все меры по устранению подобного состояния (санация дыхательных путей, промывание желудка), подобные последствия можно устранить.