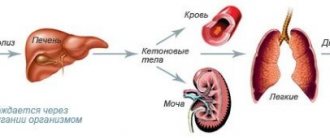
Диабетическая нефропатия – процесс патологического изменения почечных сосудов, которое обусловлено сахарным диабетом. Данное заболевание приводит к развитию хронической почечной недостаточности, присутствует высокий риск летального исхода. Постановка диагноза осуществляется посредством не только физикального осмотра больного, также требуется проведение лабораторно-инструментальных методов обследования.
Онлайн консультация по заболеванию «Диабетическая нефропатия». Задайте бесплатно вопрос специалистам: Эндокринолог.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика
В большинстве случаев лечение диабетической нефропатии осуществляется посредством медикаментозной терапии и соблюдения диеты. В более сложных случаях больным назначают гемодиализ, также может потребоваться трансплантация почки.
По международной классификации заболеваний десятого пересмотра диабетическая нефропатия имеет два значения. Таким образом, код по МКБ-10 будет Е10-14.2 (сахарный диабет с поражением почек) и N08.3 (гломерулярные поражения при сахарном диабете).
Отмечается, что развитие такого осложнения чаще всего диагностируется при инсулинозависимом типе сахарного диабета. В 40-50% диабетическая нефропатия приводит к летальному исходу.
Что такое диабетическая нефропатия
Одним из опасных осложнений сахарного диабета является нефропатия, которая представляет собой нарушение или полную утрату функционирования почек. Патогенез заболевания определяется несколькими факторами:
- Гипергликемией – происходит нарушение структуры и функций белков в почечных мембранах, активация свободных радикалов, имеющих цитотоксическое действие.
- Гиперлипидемией – по аналогии с атеросклерозом, в почечных сосудах происходит формирование бляшек, которые могут привести к закупорке.
- Внутриклубочковой гипертонией – проявляется гиперфильтрацией, затем происходит снижение очистительной функции почек, увеличивается доля соединительной ткани.
Нефропатия диабетического происхождения в истории болезни пациента обозначается как хроническая болезнь почек с указанием стадии. По МКБ-10 заболевание имеет следующие коды:
- при инсулинозависимой форме диабета, осложненной почечными недугами – Е 10.2;
- при почечной недостаточности и инсулиновой зависимости – Е 11.2;
- если при диабете наблюдается недостаточное питание, пораженные почки – Е 12.2;
- при нефропатических нарушениях на фоне уточненной формы недуга – Е 13.2;
- при неуточненной форме диабета с поражением почек – Е 14.2.
Эпидемиология
Согласно данным Международной диабетической федерации, общая численность больных сахарным диабетом составляет 387 000 000 человек. У 40% из них впоследствии развивается заболевание почек, которое приводит к почечной недостаточности.
Возникновение диабетической нефропатии обуславливается множеством факторов и численно различается даже на территории европейских стран. Заболеваемость среди пациентов Германии, поступивших на заместительную почечную терапию, превышает данные из США и России. В Гейдельберге (юго-западная Германия) 59% пациентов, прошедших процедуру очищения крови вследствие почечной недостаточности в 1995 году, имели диабет, причем в 90% случаев второго типа.
Голландское исследование показало, что распространение диабетической нефропатии недооценивается. Во время взятия образов почечной ткани при вскрытии, специалистам удалось обнаружить у 106 из 168 пациентов гистопатологические изменения, связанные с диабетической болезнью почек. Однако у 20 из 106 пациентов в течение их жизни не наблюдались клинические проявления заболевания.
Симптомы
Клинические проявления заболевания зависят от стадии недуга. На начальном этапе возникают неспецифичные симптомы:
- снижение работоспособности, повышенная утомляемость;
- возникновение общей слабости;
- плохая переносимость физических нагрузок;
- эпизодические головокружения, головные боли;
- появление ощущения несвежей головы.
По мере прогрессирования синдрома Киммельстила Вильсона происходит расширение проявлений. Наблюдаются следующие клинические признаки заболевания:
- появление отеков лица в утренние часы;
- учащение и болезненность мочеиспускания;
- тупые боли в области поясницы;
- постоянная жажда;
- повышение артериального давления;
- судороги в икроножных мышцах, боли, патологические переломы;
- тошнота и нарушение аппетита.
Особенности болезни при беременности
Первые стадии диабетической нефропатии протекают незаметно, поэтому регулярное посещение врача — основное мероприятие, помогающее вовремя обнаружить болезнь. Состояние беременной женщины может существенно ухудшиться при переходе патологии на поздние этапы развития. Это проявляется следующими признаками:
- сильной одышкой при длительном пребывании на ногах;
- отёками вокруг глаз, на ногах и руках;
- потерей аппетита;
- общей слабостью;
- плохим качеством сна;
- рвотой и тошнотой, что свидетельствует об интоксикации.
При появлении этих симптомов нужно обратиться за медицинской помощью. Это следует сделать даже в тех случаях, когда признаки выражены слабо: беременность является большой нагрузкой для организма, поэтому своевременное обнаружение и лечение нефропатии позволит избежать снижения работоспособности и без того загруженных почек.
Во время беременности почки подвергаются огромной нагрузке, поэтому ранние диагностика и лечение нефропатии крайне важны для здоровья будущей матери и её ребёнка
Причины
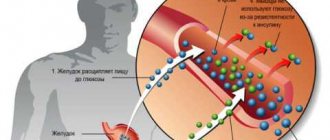
Высокий уровень глюкозы в плазме крови является основной причиной развития нефропатии диабетического типа. Отложения вещества на сосудистой стенке вызывают некоторые патологические изменения:
- Локальный отек и структурную перестройку сосудов, возникающие при образовании в почке продуктов глюкозного обмена, которые накапливаются во внутренних слоях сосудов.
- Гломерулярную гипертензию – постоянно прогрессирующее увеличение давления в нефронах.
- Нарушения функций подоцитов, которые обеспечивают процессы фильтрации в почечных тельцах.
- Активацию ренин-ангиотензиновой системы, которая призвана препятствовать повышению артериального давления.
- Диабетическую нейропатию – пораженные сосуды периферической нервной системы трансформируются в рубцовую ткань, поэтому возникают нарушения работы почек.
Больным сахарным диабетом важно постоянно следить за состоянием своего здоровья. Существует несколько факторов риска, которые приводят к формированию нефропатии:
- недостаточный контроль гликемического уровня;
- курение (максимальный риск возникает при потреблении более 30 сигарет/день);
- раннее развитие сахарного диабета инсулинозависимого типа;
- стабильное возрастание показателей артериального давления;
- наличие отягощающих факторов в семейном анамнезе;
- гиперхолестеринемия;
- анемия.
Диабет и скачки давления останутся в прошлом
Диабет — причина почти 80% от всех инсультов и ампутаций. 7 из 10 человек умирают из-за закупорки артерий сердца или мозга. Практически во всех случаях причина такого страшного конца одна — высокий сахар в крови.
Сбивать сахар можно и нужно, иначе никак. Но это никак не лечит саму болезнь, а лишь помогает бороться со следствием, а не с причиной болезни.
Единственное лекарство, которое официально рекомендуется для лечения диабета и оно же используется эндокринологами в их работе — это .
Эффективность препарата, подсчитанная по стандартной методике (количество выздоровевших к общему числу больных в группе из 100 человек, проходивших курс лечения) составила:
- Нормализация сахара – 95%
- Устранение тромбоза вен – 70%
- Устранение сильного сердцебиения – 90%
- Избавление от повышенного давления – 92%
- Прибавление бодрости днем, улучшение сна ночью – 97%
Производители не являются коммерческой организацией и финансируются при поддержке государства. Поэтому сейчас у каждого жителя есть возможность .
Помимо роста давления и разрушения сосудов из-за гипергликемии, сахар влияет и на процессы метаболизма, вызывая целый ряд биохимических нарушений. Гликозилируются (вступают в реакцию с глюкозой, засахариваются) белки, в том числе и внутри почечных мембран, повышается активность ферментов, которые увеличивают проницаемость стенок сосудов, растет образование свободных радикалов. Эти процессы ускоряют развитие диабетической нефропатии.
Помимо основной причины нефропатии — чрезмерного количества глюкозы в крови, ученые выделяют и другие факторы, влияющие на вероятность и скорость развития болезни:
- Генетическая предрасположенность. Считается, что диабетическая нефропатия появляется только у лиц, имеющих генетические предпосылки. У части больных изменений в почках нет даже при длительном отсутствии компенсации сахарного диабета;
- Повышенное давление;
- Инфекционные заболевания мочевыводящих путей;
- Ожирение;
- Мужской пол;
- Курение.
Классификация по стадиям
При отсутствии лечения нефропатия постоянно прогрессирует. Диабетический гломерулосклероз имеет следующие стадии:
- Гиперфункция почек. Нарушение возникает при первичном выявлении сахарного диабета. Эта стадия характеризуется увеличением размеров клеток органа, повышенным выделением мочи, возрастанием ее фильтрации. Белок в анализах не обнаруживается, отсутствуют и внешние проявления заболевания.
- Начальные структурные изменения. На этом этапе симптомы нефропатии не проявляются. Постепенно развивается утолщение стенок почечных сосудов. Синдром Киммельстила Вильсона в этой стадии возникает примерно через 2 года после установления диабета у пациента.
- Начинающаяся нефропатия диабетического типа. Она характеризуется значительными повреждениями сосудов почек. Определить гломерулосклероз можно при плановом исследовании мочи. В жидкости появляются белковые включения (30-300 мг/ сутки). Возникает стадия через 5 лет прогрессирования диабета. Кроме того, характерным показателем нефропатии является увеличение скорости клубочковой фильтрации. Третья стадия болезни — последний этап, на котором недуг считается обратимым.
- Выраженная нефропатия при сахарном диабете. На этой стадии отчетливо проявляются клинические признаки патологии. Обнаруживается протеинурия (выделение большого количества белка). Содержание протеинов в крови при этом резко сокращается. У пациента появляются отеки на лице и нижних конечностях. При дальнейшем прогрессировании нефропатии явление становится распространенным. Жидкость скапливается в брюшной и грудной полостях, перикарде. Если обнаруживается выраженное поражение почки, а мочегонные препараты не дают должного эффекта, назначается пункция. По мере того, как организм начинает расщеплять собственные белки, больные стремительно теряют вес. Пациенты жалуются на тошноту, жажду, общую слабость, увеличение артериального давления, боли в области сердца и головы.
- Уремическая. Завершающий этап нефропатии по диабетическому типу представляет собой терминальную стадию почечной недостаточности. Орган полностью перестает функционировать вследствие тотального склероза сосудов. Симптомы, характерные для 4-й стадии, прогрессируют, угрожая жизни пациента. Отмечается феномен Дана-Заброды, проявляющийся в мнимом улучшении состояния. Избавиться от опасных поздних осложнений сахарного диабета можно только с помощью перитонеального диализа, гемодиализа и трансплантации почки.
Особенности диеты
Важно, чтобы продукты имели низкий ГИ и были правильно термически обработаны. Запрещается сильно подсаливать пищу, лучше сократить потребление соли к минимуму. Не стоит допускать голодания и переедания. Два этих фактора провоцируют скачек сахара в крови. Питание должно быть небольшими порциями, пять-шесть раз в сутки.
Если же чувство голода большое, то разрешается устроить легкий перекус, например, небольшая порция овощного салата или же стакан кисломолочного продукта. Примерное меню на день:
- первый завтрак — фруктовый салат;
- второй завтрак — омлет из белков и овощей, зеленый чай с ломтиком ржаного хлеба;
- обед — овощной супчик, перловка с рыбной котлетой, зеленый кофе со сливками;
- полдник — овощной салат, чай;
- первый ужин — сладкий перец, начиненный куриным фаршем с бурым рисом, чай;
- второй ужин — половина стакана простокваши.
Диагностика
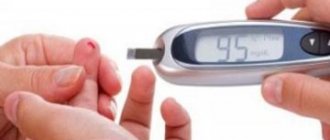
Для успешного лечения заболевания необходимо его вовремя определить. В рамках ранней диагностики диабетического гломерулосклероза проводятся общий и биохимический анализы мочи и крови, пробу Зимницкого, Реберга, ультразвуковое исследование почечных сосудов. Наличие болезни проявляется микроальбуминурией и скоростью фильтрации клубочков почек.
При прохождении пациентом с сахарным диабетом ежегодного скрининга, исследуется соотношение альбумина и креатинина в утренней моче. При обнаружении повышенного уровня содержания белка врачи диагностируют недуг в стадии микроальбуминурии. Дальнейшее развитие нефропатии диабетического типа определяется контролем протеинурии. Для этого специалисты проводят многократные исследования анализов мочи. В случае положительного результата констатируется стадия протеинурии.
Нефропатия при сахарном диабете диагностируется при наличии белка в моче, артериальной гипертензии, поражении глазных сосудов, приводящих к нарушениям зрения, стойком снижении скорости клубочковой фильтрации. Болезнь необходимо дифференцировать от других недугов почек: туберкулеза, гломерулонефрита, хронического пиелонефрита, диабетической ретинопатии. Для этого проводят исследование мочи на микрофлору, УЗИ органа, экскреторную урографию. В некоторых случаях показана биопсия почки.
Диета при осложнениях диабета на почки
Во многих случаях при диабетических проблемах с почками ограничение потребления соли помогает понизить артериальное давление, уменьшить отеки и замедлить развитие диабетической нефропатии. Если у вас артериальное давление в норме, то ешьте не более 5-6 граммов соли в сутки. Если у вас уже гипертония, то ограничьте потребление соли до 2-3 граммов в сутки.
Теперь самое главное. Официальная медицина рекомендует при диабете “сбалансированную” диету, а при диабетической нефропатии — даже понизить потребление белка. Мы предлагаем вам рассмотреть возможность использования низко-углеводной диеты, чтобы эффективно понизить сахар в крови до нормы. Это можно делать при скорости клубочковой фильтрации выше 40-60 мл/мин/1,73 м2. В статье «Диета для почек при диабете» эта важная тема расписана подробно.
Лечение диабетической нефропатии
Терапия заболевания основывается на применении медикаментозных препаратов, специального питания и вспомогательных народных средств. На поздних стадиях недуга требуется использование гемодиализа или перитонеального диализа для замещения функций почек. При крайней степени поражения органа требуется трансплантация. Все мероприятия по лечению должны быть назначены врачом после проведения обследования пациента.
Препараты
Прием медикаментозных препаратов является важнейшей частью комплексной терапии нефропатии по диабетическому типу. Специалисты могут назначить следующие группы лекарственных средств:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
Эналаприл. Препарат оказывает сосудорасширяющее действие, способствует улучшению почечного кровотока. Среди показаний к приему средства значится профилактика ишемии, лечение артериальной гипертензии. Использовать Эналаприл можно на ранних стадиях нефропатии диабетического типа, поскольку лекарство противопоказано при почечной недостаточности.
- Антагонисты рецепторов к ангиотензину.
Лозартан – препарат, обладающий гипотензивным эффектом. Среди его показаний приводится защита почек при сахарном диабете 2 типа. Действие медикамента при нефропатии заключается в снижении скорости прогрессирования хронической почечной недостаточности. Лекарство имеет большой список побочных реакций, поэтому перед применением необходима консультация специалиста.
- Диуретики (тиазидные, петлевые).
Индапамид – тиазидный диуретик, который помогает выводить из организма лишнюю жидкость, бороться с отеками при нефропатии диабетического типа. Медикамент имеет много противопоказаний, поэтому принимать его нужно по назначению врача.
- Блокаторы медленных кальциевых каналов.
Верапамил – медикамент имеет антиангинальное, антиаритмическое и антигипертензивное действие. Применяется при нефропатии для снижения артериального давления. Препарат выводится почками, не имеет противопоказаний, связанных с этим органом.
- Альфа-, бета-адреноблокаторы.
Конкор – препарат, действующим веществом которого является бисопролол. Лекарство относится к бета-адреноблокаторам. Его необходимо с осторожностью назначать пациентам с сахарным диабетом 1 типа. Противопоказаний относительно работы почек медикамент не имеет.
Диета
Соблюдение диеты является составной частью комплексного лечения синдрома КиммельстилаВильсона. Список продуктов, которые можно или нельзя употреблять, устанавливается врачом и зависит от стадии прогрессирования почечного заболевания. Специалисты выделяют несколько общих принципов питания при нефропатии диабетического происхождения:
- Необходимо снизить суточное потребление белка, чтобы уменьшить концентрацию шлаков в организме. Пациенту полагается перейти на диетические сорта рыбы и мяса. Затем надлежит употреблять белки только растительного происхождения.
- При нефропатии диабетического происхождения часто рекомендуется ограничить потребление соли. Чтобы легче справиться с изменениями питания, в рацион нужно включать лук, чеснок, стебли сельдерея, лимонный и томатный сок.
- Возможность употребления пищи, богатой калием, устанавливает врач, опираясь на результаты анализов.
- Если больного нефропатией беспокоят сильные отеки, ему показано ограничение питьевого режима.
- Для приготовления пищи следует использовать обработку паром или варку.
Гемодиализ и перитонеальный диализ
Процедура диализа представляет собой очищение крови с помощью специального аппарата или через брюшину. Этот метод не способствует лечению почек, его применение направлено на замещение функций органа. Для гемодиализа используется диализатор. Кровь, поступая в этот аппарат, очищается от избытка жидкости и токсинов. Процесс способствует поддержанию нормального уровня АД, электролитного и щелочного баланса. Проводится процедура при нефропатии 3 раза за неделю, ее длительность составляет 4-5 часов.
Перитонеальный диализ предполагает очистку крови через брюшную полость. Проводиться такая процедура может в медицинских или домашних условиях. Для перитонеального диализа устанавливаются следующие показания, при которых невозможен гемодиализ:
- нарушения свертываемости крови;
- патологии сердечно-сосудистой системы;
- невозможность доступа к сосудам.
Если врач по какой-то причине отказывает больному в проведении такой почечной терапии при нефропатии, он должен обосновать свое решение. Факторами для отрицательного ответа могут служить некоторые противопоказания:
- онакологические заболевания;
- нарушения психики;
- печеночная недостаточность, цирроз;
- лейкозы;
- сочетание сердечно-сосудистых патологий и перенесенного инфаркта миокарда.
Нормализация показателей артериального давления
Очень существенно при возникновении патологических изменений в почках нормализовать показатели артериального давления и устранить даже минимальное их превышение.
На раннем этапе развития заболевания давление не должно превышать 130/85 мм рт. ст. и быть не ниже 120/70 мм рт. ст.
Артериальное давление, наиболее соответствующее норме, позволяет замедлить развитие патологических процессов в почках.
При выборе медикаментозных средств необходимо учитывать их влияние на пораженный орган. Как правило, специалисты прибегают к следующим группам препаратов:
- Ингибиторам АПФ (Лизиноприлу, Эналаприлу). Лекарственные средства применяются на всех стадиях патологии. Желательно, чтобы длительность их воздействия не превышала 10–12 часов. При лечении ингибиторами АПФ необходимо снизить употребление поваренной соли до 5 г в сутки и калийсодержащих продуктов.
- Блокаторам рецепторов ангиотензина (Ирбесартану, Лозартану, Эпросартапу, Олмесартану). Препараты способствуют снижению как общего артериального, так и внутриклубочкового давления в почках.
- Салуретикам (Фуросемиду, Индапамиду).
- Блокаторам кальциевых каналов (Верапамилу и др.). Препараты тормозят проникновение кальция в клетки организма. Данный эффект способствует расширению коронарных сосудов, улучшению кровотока в мышце сердца и, как следствие, устранению артериальной гипертензии.
Прогноз и профилактика
Благоприятный прогноз при своевременном лечении имеют только первые 3 стадии нефропатии диабетического типа. При развитии протеинурии возможно лишь предупреждение дальнейшего прогрессирования хронической почечной недостаточности. Терминальная стадия болезни служит показанием для замещающей терапии или пересадки органа. Чтобы избежать нефропатии, пациентам с сахарным диабетом нужно соблюдать такие рекомендации:
- постоянно контролировать уровень глюкозы в крови;
- не допускать развития атеросклероза;
- соблюдать диету, предписанную доктором;
- принимать меры по нормализации АД.
Нормализация уровня сахара
Нормализация содержания глюкозы в организме выступает на первый план при лечении нефропатии, т.к. именно завышенный показатель сахара является основной причиной развития болезни.
Клиническими исследованиями установлено: если в течение длительного периода показатель гликогемоглобина не превышает 6,9%, возможно предотвращение развития нефропатии.
Специалисты допускают показатели гликированного гемоглобина, превышающие 7% при высоком риске возникновения гипогликемического состояния, а также у пациентов с тяжелыми патологиями сердца.
Для коррекции инсулинотерапии необходимо: пересмотреть используемые препараты, схему их ввода и дозировку.
Как правило, применяется следующая схема: пролонгированный инсулин вводится 1–2 раза в сутки, препарат короткого воздействия – перед каждым приемом пищи.
Выбор сахароснижающих препаратов при заболевании почек ограничен. Употребление лекарственных средств, вывод которых осуществляется посредством почек, а также оказывающих нежелательное воздействие на орган, нежелательно.
При патологии почек запрещено применение:
- бигуанидов, способных вызвать лактатацидотическую кому;
- тиазолиндионов, способствующих задержке жидкости в организме;
- глибенкламида вследствие риска критического снижения глюкозы в крови.
Для диабетиков 2 типа рекомендовано применение наиболее безопасных пероральных препаратов, которые имеют низкий процент вывода через почки:
Если у диабетиков 2 типа удовлетворительной компенсации за счет таблетированных средств достичь не удается, специалисты прибегают к комбинированному лечению, используя инсулин длительного воздействия. В крайних случаях пациент полностью переводится на инсулинотерапию.