Подагра — ревматическое заболевание, вызванное накоплением в суставах и почечных структурах кристаллизованных солей мочевой кислоты. Ее ведущими клиническими проявлениями становятся рецидивирующие, прогрессирующие приступы артрита, сопровождающиеся интенсивными болями и формированием специфических узелков — тофусов, провоцирующих деформацию сочленений. Спустя некоторое время в процесс патологии вовлекаются почки, что становится причиной развития мочекаменной болезни и почечной недостаточности.
Для диагностирования подагры проводится ряд инструментальных исследований: рентгенография, МРТ, КТ, при необходимости артроскопия. Наиболее информативен биохимический анализ синовиальной жидкости на наличие уратов. Основные задачи терапии купирование воспалительных процессов в суставах, предупреждение прогрессирования патологии снижением уровня мочевой кислоты в организме. Для этого используются фармакологические препараты, проводится коррекция рациона пациента.
Подагра: что за болезнь?
Подагра — это патология (сбой, нарушение) обменных процессов, связанных с чрезмерным образованием или недостаточным выводом из организма мочевой кислоты. Различают 4 этапа формирования подагры:
- Накопление мочевой кислоты в организме, что фиксируется повышенным уровнем ее содержания в крови.
- Образование солевых кристаллов в суставах.
- Агрессия иммунных клеток против уратовых образований и воспаление поврежденного сустава.
- Отдаленные проявления подагры, поражение почек, суставные деформации.
Подагра — сугубо возрастное заболевание. Почти у всех пожилых людей от 65 лет обнаруживаются признаки этой болезни. А у детей и молодых людей подагрические изменения фиксируются в исключительных случаях.
Чаще от подагры страдают мужчины, обычно недуг застает их врасплох уже после 40 лет. Этот факт обусловлен физиологически высоким содержанием мочевой кислоты в мужской крови. Риск развития патологии у женщин значительно возрастает с наступлением менопаузы (от 50 лет). Лучше понять, что такое подагра, помогут причины возникновения этой «царской» болезни.
Наличие подагры у человека — индикатор нерациональной жизни (низкая физическая активность, неправильное питание). Именно поэтому подагру с давних времен именуют «болезнью королей» из-за их праздного образа жизни.
Концентрация мочевой кислоты в крови повышается по следующим причинам:
- Гастрономические пристрастия — переедание, жирная пища (рыба/мясо, копченые продукты, соления), злоупотребление алкоголем (включая пиво) и, как результат, ожирение;
- Гиподинамия — недостаточность физической нагрузки на организм;
- Резкая потеря веса вследствие болезни, неправильно подобранной диеты;
- Курение (никотин активно встраивается в метаболические процессы);
- Длительное микротравмирование суставов (тесная обувь, сверхнагрузки на стопу);
- Гормональные нарушения (у женщин, в первую очередь, менопауза);
- Длительный по времени прием Аспирина, мочегонных.
Однако не только внешние факторы способны спровоцировать формирование уратовых отложений. Нередко подагра развивается на фоне:
- хронической недостаточности почек;
- камней в почках, желчном пузыре;
- сахарного диабета;
- гипотиреоза;
- серьезной аллергической патологии (экзема, псориаз, бронхиальная астма);
- гипертонии и высокого уровня холестерина в крови;
- наследственной предрасположенности (подагра у кровных родственников в предыдущих поколениях).
Подагра у взрослых
Заболевание подагра в большинстве своем диагностируется у представителей взрослого населения. Средний возраст у мужчин для появления острого приступа подагры составляет от 35 до 45 лет. Но в последние годы болезнь заметно «молодеет», и возраст пациентов может быть все меньше и меньше.
«Нога в капкане» – так звучит в переводе с древнегреческого название подагры. И это в буквальном смысле указывает на наиболее распространенное при подагре поражение суставов нижних конечностей. Однако, данное заболевание может проявляться патологическими процессами в тканях разных органов, наносящими существенный вред здоровью.
Заболевание подагра у мужчин
Мужчины подвержены развитию подагры примерно в 20 раз больше, чем женщины. Одной из основных причин заболевания является нездоровое питание и употребление алкоголя, нарушающее пуриновый обмен в организме. Поскольку мужчины намного чаще подвергают свой организм такой нагрузке, увеличение уровня мочевой кислоты в крови и образование кристаллов соли у представителей сильного пола является более вероятным.
При таком заболевании как подагра, симптомы нарушений обменных процессов в организме у мужчин, как правило, появляются в возрасте после 30 лет. Однако при наличии провоцирующих факторов подагра может развиваться и намного раньше. У мужчин болезнь диагностируется обычно на поздних стадиях, поскольку они обращаются к врачу лишь, когда острые приступы становятся частыми или уже наблюдаются внешние проявления подагры в виде тофусов.
Подагра у женщин
У женщин повышение уровня мочевой кислоты в крови и формирование кристаллов соли (уратов) в мягких тканях происходит в основном в период менопаузы. Подагре, развившейся на фоне наследственной предрасположенности, женщины подвержены в меньшей степени. Объясняется это тем, что ген, отвечающий за выработку большей части ферментов, которые принимают участие в метаболизме пуриновых соединений, расположен на Х-хромосоме. У женщин Х-хромосом две, а у мужчин одна. Поэтому, если ген поврежден, у мужчин со стопроцентной вероятностью в определенный период жизни разовьется подагра. В женском геноме дисфункция поврежденного гена на одной Х-хромосоме будет «перекрываться» интенсивной работой нормального гена на другой.
Признаки и лечение подагры, фото
фото обострения подагры, процесс проявления первых симптомов
Признаки подагры невозможно спутать с другой болезнью, настолько специфичны ее проявления. Первые симптомы появляются в районе сустава больших пальцев ног (одной или обеих). Именно этот сустав большого пальца подагра выбирает в качестве первой мишени.
Подагрический артрит не дает симптоматики до провокационного момента: тесная обувь, застолье с перееданием и употреблением алкоголя.
Характерная картина симптомов для приступа подагры:
Боль
Внезапно ночью возникает боль в суставе. Это одно из самых сильных болевых ощущений, которое когда-либо приходится испытывать человеку. Даже крепкие и выносливые люди отмечают ее невыносимую интенсивность, практически обездвиживающую всю стопу. Ситуацию усугубляет абсолютная неэффективность обезболивающих средств.
Воспаление
Признаки подагры, фото воспаления
Пораженный сустав опухает, появляется разлитая гиперемия. Зачастую повышается и температура тела до высоких цифр (39-40ºС).
Приступ подагры длится до 4 дней, а затем самостоятельно исчезают даже без приема лекарственных препаратов. Самоустранение болезненных симптомов основано на включении в борьбу с воспалением фагоцитов. Временное облегчение, длящееся порой несколько лет, не означает выздоровления.
Патологические изменения затрагивают фаланговые суставы пальцев рук, более крупные голеностоп и лучезапястный сустав, нередко колено. Увеличение сустава в размерах и ограниченность его подвижности не исчезают с уходом атаки подагры.
прогрессирование болезни — деформация сустава
Для прогрессирующей подагрической патологии характерны признаки:
Тофусы
Безболезненные шишки под кожей представляют собой скопление уратов. Характерная локализация: за ушами, локти, кожа над пораженным суставом. Тофусы склонны к самостоятельному вскрытию, при этом из ранки выделяется творожистая масса белого цвета. Подобная картина наблюдается спустя 5-6 лет от первой атаки подагры.
Суставная деформация
Накопление уратовых отложений в суставе приводит к его стойкой деформации (подвывиху) и значительному ограничению подвижности в нем. При затяжном течении болезни пациент не может передвигаться без трости.
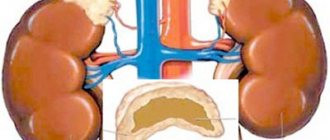
Поражение почек
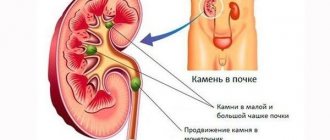
Почки, как «очистительная станция» крови, накапливают в себе ураты, не обеспечивая полномасштабный их вывод из организма с мочой. Этот процесс постепенно формирует песок/камни в почках.
Диагностика подагры
При подозрении на подагру следует обращаться к ревматологу. Диагноз ставится с учетом:
- специфических симптомов болезни;
- визуального осмотра (воспаление сустава, обнаружение подкожных тофусов);
- биохимического анализа крови (высокий уровень уратов);
- рентгена (поражение суставных поверхностей и тофусы внутри суставной сумки, приведшие к сужению внутрисуставной щели, при тяжелом повреждении — симптом «пробойника» — прорастание тофусов в костные ткани);
- пункции больного сустава (иглообразные уратовые включения, не выявление инфекционного агента воспаления, лейкоциты до 20х109/л при обострении подагры);
- пункции тофусов (состав — ураты).
Подагра: симптомы, стадии и формы заболевания
Заболевание подагра отличается в основном четкой клинической картиной и последовательностью смены стадий ее развития. Но в некоторых случаях симптоматика болезни может быть смазанной или скрываться за «масками» других патологий. Определить подагру поможет только врач, обращаться к которому необходимо при появлении первых признаков заболевания. При отсутствии своевременной диагностики, лечения и соблюдения специального питания признаки подагры, проявляющиеся острыми приступами с сильными болями, могут учащаться и доставлять пациенту существенный дискомфорт.
Стадии подагры
По симптоматическим проявлениям, содержанию мочевой кислоты и наличию сформированных уратов (твердых кристаллов соли) различают три стадии развития подагры:
- Преморбидная стадия является началом заболевания, когда у пациента отмечается лишь гиперурикемия, а формирование уратов с признаками поражения мочевыводящей системы или суставов отсутствует.
Определить преморбидную стадию подагры можно лишь посредством сдачи анализа крови на биохимию. Неспецифическими признаками болезни могут выступать ощущение общей слабости, повышенная потливость, предрасположенность к полноте и нарушениям в работе органов пищеварительного тракта, кожный зуд и запоры.
- Интермиттирующая, иначе называемая интервальной, стадия развития подагры характеризуется началом формирования кристаллов соли в околосуставных мягких тканях и изредка в почках.
На данной стадии пациента начинают тревожить острые приступы подагры, длящиеся от 3 до 7 дней, и завершающиеся ремиссией. Продолжительность последней зависит от многих факторов. В основном от соблюдения пациентом диеты и приема назначенного врачом лечения. Так, спровоцировать обострение подагры может перенесенное оперативное вмешательство, злоупотребление алкоголем, поражение организма острым инфекционным процессом, переохлаждение и другие негативные факторы.
- Хроническая стадия, сопровождающаяся регулярными обострениями подагры и сменяющими их ремиссиями.
На данной стадии у пациентов мелкие кристаллы соли соединяются и формируют тофусы. Сформированные тофусы могут иметь различные размеры и быть довольно твердыми, доставляя пациенту ярко выраженные болезненные ощущения. При хронической подагре у пациентов может развиваться мочекаменная болезнь. На данной стадии клиническая картина заболевания яркая и помимо образования тофусов проявляется выраженным покраснением пораженных суставов, воспалением близлежащих тканей, ограничением подвижности и повышением температуры в области поражения.
Для каждой стадии развития подагры характерны свои особенности проявления клинической картины и актуальны определенные диагностические меры.
Боль при подагре: особенности локализации и проявления
Острый приступ подагры на интермиттирующей и хронической стадии болезни сопровождается сильной болью, возникающей в основном в ночное время. Болезненные ощущения не только локализуются в области пораженного сустава, но и распространяются по всей конечности. Причиной острой боли является наличие в мягких тканях твердых уратов, которые травмируют и их, и хрящевые части суставов. Также боль при подагре в некоторой мере вызывается воспалительным процессом.
Боль при подагре довольно острая, и утолить ее с помощью обезболивающих лекарственных препаратов, как правило, невозможно. Даже минимальное давление извне на сустав, близлежащие ткани которого поражены подагрой, многократно усиливает боль. Более чем у половины пациентов первый острый приступ с выраженным болевым синдромом поражает I плюснефаланговый сустав, расположенный в основании большого пальца нижней конечности. Кроме того, ураты могут образовываться в близлежащих тканях фаланг пальцев, лучезапястных, локтевых, голеностопных, тазобедренных, коленных суставов и др.
Формы подагры
Примерно у 60-80% пациентов, страдающих данным заболеванием, диагностируется типичный острый приступ подагры. При хронической стадии приступ наступает внезапно, завершая состояние ремиссии и впоследствии сменяясь им вновь. Продолжительность острого приступа зависит от стадии развития болезни и типа принимаемого лечения. Обострение подагры определяется в первую очередь острыми болями в месте пораженного сустава и вокруг него. Также у пациентов отмечается общая слабость, головные боли, покраснение кожи на пораженном участке и иногда обретение ним синюшного цвета, повышение температуры до субфебрильного уровня или выше. Кроме острого приступа подагры выделяют также следующие основные формы развития болезни:
- Подострая форма характеризуется более ослабленным выражением клинической картины. При такой форме заболевания у пациентов обычно поражается область одного сустава. Но при этом не наблюдается сильного отека и острых болезненных ощущений.
- Псевдофлегмонозная форма не сопровождается характерными для классической клинической картины подагры симптомами. При такой форме у пациента в околосуставных тканях развивается острый воспалительный процесс, при котором температура тела больного поднимается выше 39°С и наблюдается озноб.
- Ревматоидноподобная форма отличается течением, максимально схожим с клинической картиной различных ревматологических болезней. При подагре такой формы поражаются, как правило, суставы пальцев и лучезапястный сустав. Длительность обострений подагры при ревматоидноподобной форме может затягиваться от нескольких недель до нескольких месяцев.
- Подагра, течение которой схоже с признаками инфекционно-аллергического полиартрита, диагностируется у 5% пациентов. В таком случае начало развития заболевания может характеризоваться симптомами, подобными клинической картине мигрирующего полиартрита.
- Малосимптомная форма, название которой говорит само за себя, отличается слабо выраженной клинической картиной. Пациенты, страдающие подагрой такой формы, обычно жалуются на умеренные болезненные ощущения, локализующиеся в области одного сустава. Из внешних признаков также возможно развитие небольшого отека и покраснения тканей.
Каждая из вышеперечисленных форм заболевания характерна для начала развития подагры, но по мере его прогрессирования у пациентов во всех случаях могут проявляться типичные острые приступы, чередующиеся с периодами ремиссий.
Также у 30-50% пациентов, страдающих подагрическим артритом, или так называемой подагрой суставов, на поздних стадиях заболевания может развиться подагрическая нефропатия. Данное осложнение заключается в поражении мочевыделительной системы, при котором в мягких тканях органов образуются твердые кристаллы соли.
Суставные проявления болезни
Подагрический артрит, более известный как подагра суставов, имеет различные внешние проявления. Во время острого приступа по мере усиления болевых ощущений и прилива крови к пораженному участку его кожные покровы краснеют. Среди других суставных проявлений при подагре стоит отметить:
- воспалительный процесс в мягких тканях, окружающих сустав, приводящий к развитию бурсита, тендинита или тендовагинита;
- ограничение подвижности сустава, характерное в основном для острого приступа подагры с ярким проявлением болей в суставах, но способное частично сохраняться и во время ремиссии;
- повышение температуры, проявляющееся локально увеличением показателей на 1-2 градуса.
Один из специфичных признаков подагры на поздних стадиях ее развития является образование тофусов. Тофусы – это подкожные и внутрикожные образования, сформированные из твердых кристаллов соли, которые возникают из-за скопления мочевой кислоты в мягких околосуставных тканях. Как правило, образование тофусов происходит на 3-5 год развития подагры. Однако, в некоторых случаях появление такого симптома может произойти и раньше.
Тофусы по мере прогрессирования болезни постепенно увеличиваются в размерах, достигая в диаметре нескольких сантиметров. Нарушенное кровообращение в пораженной области впоследствии может приводить к образованию свищевых отверстий, из которых периодически выделяется густая масса белого цвета или порошок, являющийся сформированными из мочевой кислоты кристаллами соли.
Тофусы, как правило, образовываются в области голеностопных, локтевых, коленных, плюснефаланговых и фаланговых суставов, на ушных раковинах и надбровных дугах. Подагра пальцев и суставов другой локализации может сопровождаться появлением тофусов и в более ранние периоды развития болезни.
Лечение подагры
Первое в лечении подагры — это купирование боли. Больные, страдающие подагрой, должны знать перечень мероприятий, способных уменьшить болевые ощущения во время обострения:
- Покой поврежденной конечности.
- Холод на болезненный очаг: мокрое полотенце, пузырь со льдом, бутылка с холодной водой.
- Препараты НПВС (Ортофен, Вольтарен, Напроксен, Диклофенак) в таблетках или инъекциях (уколы несколько повышают а/д, рекомендуется делать в первой половине дня).
При обращении за медицинской помощью и нестихающих болях возможно внутрисуставное введение стероидных препаратов и внутривенная инъекция Колхицина.
Как лечить подагру и добиться стойкой ремиссии скажет только квалифицированный врач, опираясь на результаты диагностики конкретного случая. Мы рассматриваем общие меры терапии.
Для предотвращения рецидивов и развития болезни назначают следующие препараты (лечение курсами):
- НПВС — принимать с осторожностью, раздражают слизистую ЖКТ;
- Кортикостероидные средства — назначаются с учетом иммунодепрессивных свойств и вымывания кальция из костей;
- Колхицин — нормализует обмен мочевой кислоты, негативно влияет на состав крови и ЖКТ;
- Витамины Р и С — способствуют растворению и выводу уратов;
- Урикодепрессанты (Аллопуринол, Оротовая кислота) — уменьшающие продукцию мочевой кислоты;
- Урикозуретики (Бензброманол, Кетазон, Пробенецид) — выводят мочевую кислоту из организма, противопоказаны при хронической почечной недостаточности, заболеваниях ЖКТ (особенно печени).
Читать также: Как облегчить боль при подагре
При высоких кровяных показателях мочевой кислоты и малой выводящей способности почек (вывод с мочой менее 3,56 ммоль/сут.) целесообразно сочетанное применение урикозуретиков и урикодепрессантов. Дозы и длительность приема средств для лечения подагры определяются индивидуально. Лечебные курсы продолжительные (до 1 года) с перерывом в 2 месяца.
Благотворно влияют на пораженный сустав физиопроцедуры: УФО (при обострении), лекарственный фонофорез, парафинолечение и ультразвуковое воздействие (в период ремиссии).
Оперативное лечение (артропластика, протезирование) показано при значительной деформации сустава, значительной степени обездвиживания. Часто хирургические манипуляции проводятся под местным обезболиванием с помощью артроскопии (эндоскопический способ лечения).
Лечение подагры в домашних условиях
При лечении подагры домашних условиях, возможно применение следующих, наиболее эффективных при подагре рецептов: настойки сирени или шишек ели, отвара лаврового листа.
- Использование лекарственного сырья одабривается лечащим врачом.
- Такие рецепты имеют свои противопоказания. Например, лавровый лист категорически запрещен к употреблению беременных (провоцирует преждевременные роды и кровотечения), больным язвенным поражением ЖКТ и сахарным диабетом, при запорах.
- Лечение домашними средствами не заменяет прописанную врачом лекарственную терапию.
Диагностика подагры
Основная жалоба пациентов, страдающих подагрой, – болезненные ощущения в суставах пальцев, стоп, локтей, колен и др. Данный факт существенно усложняет диагностику заболевания, поскольку такой симптом могут указывать на огромное множество ревматологических патологий. Опытный специалист сможет определить подагру, опираясь на внешние особенности клинической картины, а также результаты параклинических исследований, назначенных пациенту. Скорость и сложность постановки диагноза зависит от выраженности симптоматики и факторов, спровоцировавших развитие болезни.
Комплексный подход к диагностике позволит с точностью определить заболевание и этап его развития. Кроме того, общий осмотр, сбор анамнеза, параклинические диагностические методики позволят обнаружить:
- гиперурикемию, при которой уровень мочевой кислоты, определяющийся в сыворотке венозной крови, стабильно повышен;
- накопление кристаллов соли;
- отложение уратов (кристаллов соли) в околосуставных тканях;
- острое воспаление, вызывающее сильнейшую боль при подагре, уменьшение подвижности сустава.
При длительном течении болезни в патологический процесс нередко вовлекаются и почки, обследование которых должно быть регулярным.
Опрос пациента
При появлении болезненных ощущений в суставах необходимо обращаться к врачу-ревматологу. Имея огромный опыт в диагностике ревматологических заболеваний, специалист такого профиля сможет в кратчайшие сроки подтвердить или опровергнуть диагноз «подагра», признаки которой в большинстве своем не специфичны. Значительную роль в постановке диагноза играет сбор анамнеза. На первом приеме врач обязательно спросит у пациента:
- какие именно симптомы его тревожат, когда они проявились и с какой интенсивностью развивались;
- наблюдались ли боли в суставах ранее и где именно они локализовались;
- имелись ли случаи подагры у ближайших родственников в семье;
- какие продукты преобладают в рационе и имеются ли вредные привычки (курение, употребление алкоголя и др.);
- какое количество жидкости употребляет человек в сутки;
- были ли в прошлом у пациента какие-либо хирургические вмешательства, длительный прием некоторых лекарственных препаратов, заболевания почек, негативно отразившиеся на их фильтрующей способности.
Также при сборе анамнеза для врача важно знать, часто ли пациент подвергает свой организм физическим нагрузкам.
Подагра: признаки клинической картины течения болезни
Собрав анамнез, врач на первом приеме произведет детальный осмотр участка, пораженного заболеванием. При наличии соответствующей квалификации специалист сможет поставить предварительный диагноз еще до проведения определенных лабораторных и инструментальных исследований. Стоит отметить, что регулярное прохождение осмотра необходимо не только для постановки диагноза «подагра», лечение которой следует как можно раньше.
При внешнем осмотре врач сможет оценить наличие воспалительного процесса в околосуставных тканях, подвижность самого сустава и другие особенности течения болезни. Стоит отметить, что регулярное прохождение осмотров у врача для оценки клинической картины и состояния пациента является важным не только для определения диагноза, но и при лечении подагры.
Инструментальные исследования
Определить этиологию болей в суставах помогают некоторые виды аппаратного обследования. Так, боли при подагре – повод для проведения ультразвуковой диагностики, сцинтиграфии с использованием пирофосфата технеция, компьютерной томографии и рентгенографии. Объектом обследования при любых методиках инструментальной диагностики являются пораженные суставы. Но стоит отметить, что при подагре на первоначальных стадиях такие исследования малоинформативны, поскольку деструктивные процессы в таких случаях еще не происходят. Однако, инструментальные исследования позволяют исключить наличие многих ревматологических заболеваний, симптоматика которых довольно схожа с признаками такого заболевания как подагра суставов. Назначение инструментальной диагностики актуально в следующих случаях:
- Ультразвуковое исследование, проводимое на 3-4 день от начала острого приступа, позволяет определить расширение суставной щели, наличие отека и уплотнения околосуставных мягких тканей. Позже проводить такое исследование не имеет смысла, поскольку оно окажется малоинформативным.
- Проведение КТ предназначено для определения особенностей расположения тофусов. Такое исследование актуально на поздних стадиях, когда твердые кристаллы соли в околосуставных тканях объединяются в тофусы. Но стоит отметить, что и на ранних стадиях развития подагры с помощью компьютерной томографии можно определить уплотнение околосуставных тканей.
- Рентгенография, выполняемая на ранних стадиях развития болезни, предназначена для исключения признаков других ревматологических заболеваний. При подтвержденном диагнозе «подагра» рентгенографическое исследование актуально лишь при хронической форме болезни.
Проведение сцинтиграфии с использованием пирофосфата технеция назначается пациентам в тех случаях, если клиническая картина болезни смазана. В процессе проведения процедуры пациенту в кровь вводится пирофосфат технеция, что позволяет с точностью определить места отложения кристаллов соли. Таким образом, подобное исследование позволяет определить подагру даже на ранних стадиях ее развития, когда отложение уратов только начинается.
Анализы при подагре
С помощью лабораторных исследований можно определить не только подагру на ранних стадиях, но и наличие условий, способствующих ее развитию, а именно повышение уровня мочевой кислоты в сыворотке крови. Кроме того, результаты соответствующих анализов помогают дифференцировать данное заболевание с различными ревматологическими патологиями. Как правило, пациентам назначают:
- Общий анализ крови.
Исследование информативно при острых приступах подагры. По его результатам определяется лейкоцитоз со сдвигом лейкограммы влево и увеличение скорости оседания эритроцитов (СОЭ).
- Биохимический анализ венозной крови.
Основное предназначение такого исследования – определение повышенного содержания мочевой кислоты. По результатам биохимического анализа может определяться повышение С-реактивного белка и кальция, увеличение уровня липопротеинов и липидов, гипергликемия.
- Общий анализ мочи.
Такого плана исследование является информативным только в том случае, если у пациента имеются признаки поражения мочевыводящей системы, в частности почек. Тогда в исследуемом материале специалисты определяются наличие уратов.
- Анализ мочи на биохимию.
Благодаря данному исследованию врач может оценить количество мочевой кислоты, выделяемой вместе с мочой. Но стоит отметить, что ее объем в зависимости от причин развития подагры может быть разным. Так, при нормальной работе почек уровень мочевой кислоты может увеличиваться по мере увеличения объема токсинов в крови. А при наличии патологических процессов в почках объем выводящейся мочевой кислоты, как правило, минимален.
При подагре количество мочевой кислоты в моче и сыворотке крови является одним из основных показателей. В норме объем данного вещества в моче должен составлять в пределах 250-750 мг. Нормальные показатели мочевой кислоты у пациентов-мужчин колеблются в пределах 0,27-0,48 ммоль/л, а у представительниц женского пола – составляют 0,18-0,38 ммоль/л. Кроме перечисленных выше исследований при подагре для оценки состояния специалисты могут брать на анализ синовиальную жидкость из полости суставов и содержимое образовавшихся тофусов.
Особенности дифференциальной диагностики
На разных стадиях развития такого заболевания как подагра признаки ее могут быть схожими с различными ревматологическими патологиями. Например:
- на начальных этапах развития болезни, протекающей с поражением одного сустава, ее симптомы схожи с признаками острого инфекционного артрита;
- острый приступ подагры пальцев и других суставов, протекающий по типу полиартрита, без соответствующего обследования можно перепутать с началом развития ревматического аллергического полиартрита;
- хроническая подагра характеризуется симптоматикой, схожей с клинической картиной ревматического аллергического полиартрита, так же протекающего в хронической форме.
Кроме того, при таком заболевании как подагра лечение, его особенности и эффективность зависят от правильности определения первичности или вторичности болезни.
Питание: меню при подагре
Без коррекции питания эффективность медикаментозной терапии значительно снижается. Для нормализации обменных процессов и предупреждения развития обострений обязательно придерживаться диеты:
- со сниженным употреблением жиров,
- ограничивающей поступление натрия,
- с упором на растительные белки и витамины;
- исключающей консерванты.
Режим питания при подагре запрещает употребление продуктов:
- Соль (полное исключение или суточное употребление не более 1/2 ч. л.).
- Кремовые торты.
- Пряности и специи (можно уксус, лавровый лист).
- Жирное мясо/рыба, копчености, блюда из субпродуктов (особенно холодец).
- Грибы.
- Инжир, малина, изюм и свежий виноград.
- Бобовые культуры.
- Шоколад, какао, крепко заваренный чай, кофе.
- Алкоголь.
- Зелень — шпинат, цветная капуста, щавель, листья салата.
- Хлеб (белый, ржаной), макароны.
- Овощи (лучше в свежем виде), фрукты (особенно полезны цитрусовые и вишня).
- Молоко, творог, кефир, сливочное масло.
- Птица, нежирная рыбы (рекомендуются отварные 2-3 раз в недельном меню).
- Сахар без ограничений и мед (при нормальном уровне глюкозы в крови).
- Сок, минеральная вода.
Употребление теплой минералки или стакана воды с добавлением лимонного сока ускорят метаболизм. Также обменные процессы нормализуются при еженедельном разгрузочном дне.
Осложнения подагры
- Выраженная деформация суставов, инвалидность.
- Подагрическая почка, острая/хроническая недостаточность, камни.
- Гипертония, ишемия сердца.
- Остеопороз.
Профилактика
Избежать появления подагры поможет только здоровый образ жизни (физическая активность, отказ от вредных привычек, правильное питание). Эта «заезженная» и часто не воспринимаемая серьезно фраза охраняет организм от многих болезней, включая подагру.
Для стабилизации состояния и исключения осложнений следует четко соблюдать врачебные рекомендации и строго соблюдать диету, прописанную при подагре. Только тогда длительная борьба с недугом принесет результат.
Подагра — симптомы и лечение в домашних условиях
Подагра представляет собой ревматическую патологию, вызванную образованием в суставах солей мочевой кислоты. Признаки и лечение данного заболевания весьма подробны описаны в нашем материале. Заболевание является одним из распространенных видов артрита и возникает чаще у мужчин среднего возраста.
Что это за болезнь? Подагра хроническое заболевание, связанное с нарушением мочекислого обмена, при котором соли мочевой кислоты, еще известные как ураты, откладываются в суставах.
Патологию по другому называют «болезнь королей», это старинная болезнь, которая уже была известна во времена Гиппократа. Подагру в прошлом считали признаком гениальности. Ею страдали такие известные люди как Леонардо да Винчи, Александр Македонский, многие члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
В наше время по данным эпидемиологических исследований, проведенных в странах Европы и США за последние годы подагрой заболели до 2% взрослого населения, а среди мужчин в возрасте 55-64 лет частота недуга составляет 4,3-6,1 %.
Первые признаки подагры характеризуются острым началом с появлением выраженной болезненности, покраснения и скованности в суставах. Чаще всего встречается подагра на большом пальце ноги, лечить которую следует незамедлительно. Основными рекомендациями для уменьшения симптомов хронической подагры являются соблюдение режима лечения и образа жизни. Даная статья о подагре, симптомы и лечение данного заболевания мы постараемся подробно рассмотреть сегодня.
Что это такое? Причиной возникновения подагры является отложение кристаллов мочевой кислоты (уратов) в хрящевой ткани сустава. Их накопление приводит к воспалению, сопровождаемому выраженными болевыми ощущениями. Урат натрия кристаллизируется и откладывается в суставах небольшими частицами, что в конечном результате приводит к полному или частичному разрушению суставов.
- Злоупотребление определенными аптечными лекарствами: аспирином, мочегонными диуретиками, циклоспоринами.
- Наличие состояний и заболеваний в виде сахарного диабета, ишемической болезни сердца, ожирения.
- Употребление жирных сортов мяса, морепродуктов, газированных и алкогольных напитков в немалой степени способствуют накоплению пуринов в организме.
- Заболеванию в большей степени подвержены мужчины в возрасте 30-50 лет.
Приступы подагры могут провоцироваться стрессовыми реакциями на алкоголь, цитрусы, вирусные инфекции, физические или психические нагрузки, травмы и переохлаждение, ушибы, колебания давления, прием медицинских препаратов. При первом приступе подагры, признаки очень отчетливы, а лечение следует начинать как можно скорее, чтобы снять болевые ощущения.
Выделяют три типа заболевания: метаболический, почечный и смешанный.
- Метаболическая форма с самым высоким количеством мочевой кислоты.
- Почечная форма, умеренное количество мочевой кислоты с повышением солей,
- При смешанном типе возможна сниженная или нормальная уратурия и нормальный клиренс.
Диагноз устанавливает ревматолог при осмотре и опросе больного. Используют также лабораторную диагностику: в биохимическом анализе крови обнаруживают высокое содержание мочевой кислоты.
Подагра у детей
Повышение мочевой кислоты (гиперурикемия) в детском возрасте, как правило, является вторичным, и возникает на фоне других заболеваний. Например, к активному отмиранию клеток, при котором наблюдается повышенная выработка пуринов, может привести обезвоживание, злокачественные новообразования, голодание, почечная недостаточность и др. Также развитие подагры у детей может быть спровоцировано полным или частичным отсутствием гипоксантингуанинфосфорибозилтрансферазы, увеличенной активностью фосфорибозилпирофосфатсинтетазы.
Симптомы подагры
Обычно наблюдаются артриты суставов нижних конечностей. Часто воспалительным процессом охвачен большой палец стопы, затем по частоте — голеностопные и коленные суставы. Реже наблюдается артрит мелких суставов кистей и локтевых суставов.
При подагре, симптомы развиваются во время приступа – это боль, которая развивается достаточно быстро, и достигает наивысшего ощущения буквально за пару часов. Приступы больше случаются в ночное время или ранним утром.
Человек не в состоянии не только пошевелить ногой, но даже легкое прикосновение простыни к пораженному суставу вызывает нестерпимые мучения. Сустав стремительно опухает, кожа на ощупь становится горячей, отмечается покраснение кожи на месте сустава. Вероятно увеличение температуры тела.
Через 3-10 суток приступ подагры стихает с исчезновением всех признаков и нормализацией функций. Повторный приступ случается, как правило, спустя три месяца после первого, либо заболевание никак не проявляется на протяжении двух десятилетий.
Читать также: Отложение солей в суставах пальцев рук лечение
Хроническая подагра отличается тем, что приступы становятся все чаще, а интервалы без симптомов — короче.
Клиническая картина
Для приступов подагрического артрита характерны острые, пронизывающие, «грызущие» боли, интенсивность которых может не снижаться несколько дней. Болевой синдром возникает внезапно, сопровождается скованностью движений и отечностью суставов. В воспалительный процесс вовлекаются расположенные поблизости мягкие ткани, поэтому наблюдается покраснение кожи. Она разглаживается, становится горячей на ощупь. При пальпации нарастает интенсивность болей, они иррадиируют в здоровые участки тела. Мягкие ткани вокруг очага воспаления уплотняются, припухают. Наиболее часто подагрой первыми поражаются мелкие суставы больших пальцев ног. Затем воспалительные очаги формируются в крупных сочленениях:
- голеностопных;
- коленных;
- локтевых;
- тазобедренных.
При отсутствии врачебного вмешательства кристаллы мочевой кислоты откладываются в ахилловом сухожилии, фалангах пальцев рук. Учащение приступов артрита приводит к образованию специфических подагрических узелков в виде шишек на суставах, необратимым изменениям сочленений, выражающимся в их видимой деформации. Объем движений существенно снижается, больной постепенно утрачивает профессиональные навыки и способность обслуживать себя в быту.
Возникают проблемы в работе сердечно-сосудистой системы. В течение дня может несколько раз повышаться артериальное давление, наблюдаются спазмы сосудов, сердечная недостаточность. Хотя в некоторых случаях гиперурикемия протекает бессимптомно, вероятность нарушения функционирования сердца или кровеносных сосудов не снижается. Самые опасные последствия отсутствия лечения остановка сердца или инсульт. У 20% больных подагрой возникает почечнокаменная болезнь, а практически у всех — хроническая почечная недостаточность. Сформированные из кристаллов мочевой кислоты конкременты провоцируют сильные боли в суставах, нередко закупоривают мочеточники.
| Формы подагры | Клинические проявления |
| Приступ острого артрита | Первые боли возникают внезапно, обычно в ночное время. Артрическую подагру провоцируют употребление алкоголя или жирной, жареной пищи, травмы, переохлаждения. Болевой синдром сильно выражен, локализуется в плюснефаланговом суставе первого пальца стопы |
| Полиартрит по инфекционно-аллергическому типу | Возникают блуждающие боли во многих суставах. Сочленение отекает, краснеет, становится горячим на ощупь. Признаки поражения первого плюснефалангового сустава выражены умеренно. У молодых больных высока вероятность развития олиго- или моноартрита коленного, голеностопного, тазобедренного сочленений |
| Ревматоидноподобная форма | Отмечается первичная заинтересованность суставов кистей рук, проявляющаяся в виде олиго- или моноартрита |
| Периартрическая форма | Воспалением поражаются сухожилия и синовиальные сумки, обычно голеностопов. Суставные ткани деформируются, разрастаются края костных пластинок, учащаются неполные вывихи, возникает хруст при движении |
| Псевдофлегмонозная форма | Проявляется моноартритами с локализацией воспалительного процесса в суставах и парарартикулярных тканях. Часто такая форма подагры сопровождается лихорадочным состоянием |
Осложнения
Гиперурикемия и накапливание уратных солей при подагре приводит к их отложению в почках с развитием:
- нефропатии;
- подагрического нефрита;
- артериальной гипертензией с последующим переходом в хроническую почечную недостаточность.
У 40% взрослых отмечается развитие мочекаменной болезни с почечными коликами на высоте приступа подагры, осложнениями в форме пиелонефрита. Чтобы избежать последствий подагры на ногах, как лечить недуг нужно озадачиваться сразу.
Симптомы и признаки у мужчин и женщин
Ниже представлена таблица с симптомами и признаками подагры у мужчин и женщин:
| Признаки и симптомы у мужчин | Признаки и симптомы у женщин |
| Острые, жгучие, сильные боли в суставах (большой палец стопы, суставы свода). Чаще всего возникают рано утром или ночью | Острая боль в суставе (обычно сначала поражаются пальцы ног и рук) |
| Резкое увеличение сустава, покраснение и отечность, невозможность шевеления суставом | Покраснение, опухоль, увеличение сустава, отечность |
| При приеме алкоголя и жирной вредной пищи боль обостряется | При прикосновении боль усиливается |
| Чередование острого периода и временное затухание симптомов | Общее недомогание |
| На фоне подагры может развиваться мочекаменная болезнь и пиелонефрит | Возможно повышение температуры тела |
| Возможно повышение температуры тела | Если симптомы исчезают, их повторное появление возможно при приеме алкоголя, смене режима питания, чрезмерной физической и эмоциональной активности |
| Общая слабость и недомогание | Возможно появление хруста суставов |
Лечение острого приступа
Лечение подагры предусматривает постепенное воплощение в жизнь нескольких этапов терапии. Прежде всего, очень важно снять острые симптомы заболевания. Дальнейшее лечение направлено на то, чтобы предотвратить обострение симптомов подагры в будущем.
При приступе подагры необходимо обеспечить достаточный отдых для пораженных суставов и постараться как можно меньше травмировать сустав одеждой или обувью. В случае нестерпимой боли, можно приложить лед. После чего желательно сделать компресс на больное место с мазью Вишневского или димексидом.
Для купирования острых признаков подагры врачи рекомендуют принимать колхицин или нимесил, а также НПВС — диклофенак, бутадион, индометацин, напроксен. Как лечить подагру на ногах должен решать специалист, он пропишет нужные препараты, подскажет схему приема и предупредит о побочных эффектах.
В употребление пищи лучше сильно ограничиться, можно употреблять жидкие каши и овощные бульоны. Рекомендуется пить достаточное количество воды, зеленого чая, также можно кисель, молоко, минеральную или простую воду, но с добавлением лимонного сока.
Лечение подагры
При подагре лечение назначается индивидуально и включает медикаментозные препараты, физиотерапевтические методы и диету. Необходимо учесть все побочные действия лекарств при наличии других заболеваний, поэтому необходим постоянный врачебный контроль.
Основу терапии составляет специальная диета, направленная на уменьшение в рационе больного насыщенных пуринами продуктов. Если больной сможет придерживаться назначенной диетотерапии, тогда образовавшиеся шишки на суставах начнут исчезать, а организм восстанавливаться.
В рацион нужно включать блюда, отваренные в воде или приготовленные на пару. Соль нужно почти исключать. Также противопоказаны рыбные и мясные бульоны, холодец. Рекомендовано употребление большого количества овощей. Их следует принимать в сыром виде, для разнообразия меню можно иногда запекать их или отваривать.
Для снижения уровня мочевой кислоты применяются препараты антиподагрического действия (сульфинперазон, алопуринол, уралит и другие). В сочетании с физиотерапией и медицинскими препаратами применяется и фитотерапия. Подагру лечить должен врач, он точно скажет что можно использовать в домашних условиях для избавления от недуга.
Диагностика
Диагностика состоит из нескольких этапов: опрос, осмотр, инструментальные и лабораторные исследования. Правильная диагностика имеет очень важное значение, т.к. за подагру часто принимают другие болезни.
При осмотре врач обращает внимание на проблемный сустав, пытается его ощупать по возможности.
Затем пациент направляется на анализ крови — общий и биохимический, чтобы определить концентрацию лейкоцитов, мочевой кислоты и наличие сопутствующих заболеваний.
Необходимо исследовать суставную жидкость. Операция сама по себе довольно неприятна, но помогает облегчить состояние больного. Нередко при этом анализе удаляется излишняя жидкость и вводится лекарство. Изъятая жидкость отправляется в лабораторию, и после ее изучения можно почти с полной уверенностью поставить диагноз.
Если заболевание достигло стадии образования пузырьков и волдырей, проводится анализ их содержимого и природы.
Для диагностики состояния суставов назначается рентген и УЗИ.
Диета при подагре
Пациентам с подобным диагнозом следует более внимательно отнестись к своему питанию, в частности исключить из рациона насыщенные пуринами продукты. Здесь важно отметить, что необходимо исключить как переедание, так и голодание, к тому же нельзя допускать резкого снижения веса, это может привести к обострению заболевания.
Как лечить подагру в домашних условиях? Наиболее правильная диета при подагре предполагает переход на вегетарианский рацион питания или диету №6.
- Овощи, лучше в отварном виде, сваренные на пару, запеченные в духовке с небольшим добавлением соли;
- молочные продукты;
- ягоды, преимущественно смородина разных сортов, арбузы;
- отруби, хлеб из отрубей;
- орехи, фрукты и сухофрукты;
- минеральная вода.
- жирное мясо;
- субпродукты (почки, печень, язык сельскохозяйственных животных);
- красную рыбу;
- важно свести к минимуму прием соли;
- алкоголь, кофе;
- сладких газированных напитков.
Доказано, что клубника, вишня, смородина и прочие ягоды темно-красных и синих цветов вызывают снижение концентрации мочевой кислоты в крови, поэтому больные подагрой могут есть их в любом виде и количестве.
Лечение подагрического артрита
Рассматриваемое заболевание лечится только комплексной терапией – невозможно принимать лекарственные препараты и отказываться от коррекции питания, неплохой эффект оказывает и народная медицина. Безусловно только одно – обращение к врачу при первых симптомах подагрического артрита увеличивает шансы на полное избавление от патологии в разы.
Медикаментозное лечение
В моменты обострения хронического подагрического артрита целесообразно пройти медикаментозную терапию. И врачи делают следующие назначения:
- Нестероидные противовоспалительные препараты – ибупрофен (как заменители могут быть имет или нурофен), индометацин, ревмоксикам, мовалис. Перечисленные лекарственные средства считаются наиболее эффективными во время острых приступов подагрического артрита. Причем, сначала врачи назначают их в форме инъекций (так эффект оказывается быстрее и полнее), а затем постепенно переводят пациента на употребление этих же препаратов, но уже в таблетированной форме.
- Специфическое противовоспалительное средство, применяемое именно при подагре – колхицин.
- Мази на основе нестероидных противовоспалительных препаратов – ремисид, дип-релиф, индометацин. Эти мази предназначены для нанесения на кожу над пораженным воспалительным процессом суставом.
- Компрессы/примочки, изготовленные на основе димексида (25% раствор) или обычного полуспиртового раствора (спирт разводится с водой в пропорции 1:1).
- Физиотерапевтические процедуры. Они назначаются на фоне утихания острого приступа подагрического артрита – магнитолечение, лазеротерапия, парафиновые ванны и другое.
Но даже если рассматриваемое заболевание протекает в латентной форме, или же хронический процесс находится в стадии ремиссии, то прием лекарственных препаратов прекращать ни в коем случае нельзя! Врачи просто делают другие назначения, корректируют схему терапии – например, назначают медикаменты, которые уменьшают синтез уратов. Чтобы избавиться от какого-либо патологического процесса, необходимо устранить причину – это же относится и к подагрическому артриту. Это означает, что необходимо избавится от излишка мочевой кислоты в организме. Для этого делают следующие назначения:
- урикозим – он воздействует непосредственно на уже образовавшиеся кристаллы уратов, разрушая их структуру;
- аллопуринол – активно уменьшает количество выделяемой организмом мочевой кислоты. Врачи могут назначать и аналог этого лекарственного препарата – зилорик;
- пробенецид – выводит избыточное количество кристаллов мочевой кислоты.
Самое большое значение в лечении подагрического артрита имеет аллопуринол – он назначается в случае высоких показателей содержания мочевой кислоты в крови, при развивающейся почечной недостаточности, в случае уже образовавшихся тофусов. Нужно знать, что после приема данного лекарственного препарата в первые 5-7 дней все характерные симптомы подагрического артрита могут сильно обостриться и именно поэтому целесообразно аллопуринол принимать одновременно с противовоспалительными нестероидными препаратами. Обратите внимание: аллопуринол никогда не используется в качестве болеутоляющего средства, если приступ подагрического артрита случился впервые. Во время лечения этим лекарственным препаратом может возникнуть аллергическая реакция в виде кожной сыпи. Пробенецид и урикозим никогда не назначается при прогрессирующей почечной недостаточности, слишком высоком уровне мочевой кислоты в крови. Противопоказанием к назначению этих групп лекарственных препаратов является ранее диагностированная язвенная болезнь желудка и/или двенадцатиперстной кишки.
Обратите внимание: во время лечения всеми вышеуказанными лекарственными препаратами необходимо употреблять большое количество воды – не менее 2, 5 литров в сутки. Пациенты должны понимать, что лечение подагрического артрита предстоит длительное, обязательно нужно будет соблюдать диету и ежемесячно сдавать анализы для контроля уровня мочевой кислоты в организме. Если динамика рассматриваемого заболевания положительная, то пациенты могут основную терапию дополнять лечебной физкультурой, массажами и физиопроцедурами.
Диета при подагрическом артрите
Если больной будет игнорировать назначения диетолога, нарушать рацион питания и продолжать употреблять в больших количествах мясные продукты, кофе, шоколад и другие вредные продукты, то даже при специализированном лечении результатов не будет. Существуют четкие ограничения и разрешения по отношению к продуктам:
- Исключаются полностью из рациона минимум на 12 месяцев:
- мясо баранины и телятины;
- субпродукты – печень, легкие, сердце и другие;
- холодец;
- сельдь, скумбрия и сардины в любом виде – копченые, маринованные, соленые, жареные;
- супы и бульоны на мясе.
- Необходимо ограничить употребление:
- мяса птиц, ветчины, ливерной колбасы;
- трески, кильки, судака, шпрот;
- гороха, фасоли, чечевицы, бобов;
- цветной капусты, редиса, шпината, щавеля;
- кофе, пива и какао.
- Смело можно вводить в ежедневное меню:
- любые молочные продукты, в том числе и сыр твердых/мягких сортов;
- яйца куриные и перепелиные, гусиные и утиные;
- орехи абсолютно всех видов;
- желе и желатин;
- супы из овощей (кроме запрещенных к употреблению);
- каши всех сортов/видов, кроме овсяной;
- растительное и сливочное масло.
Рыба и мясо при диагностированном подагрическом артрите должны употребляться в пищу только в отварном виде и не более 3 раз в неделю. Необходимо ограничить употребление соли, в том числе и в виде маринадов, рассолов для консервации овощей. Очень полезно во время лечения рассматриваемого воспалительного заболевания суставов употреблять отвар шиповника, клюквенный морс, липовый чай, ягодные компоты – не забудьте только удостовериться в том, что отсутствуют какие-либо заболевания сердечно-сосудистой системы. Вообще, при подагрическом артрите нужно питаться по диете №6, но только с некоторыми уточнениями. Ниже дано примерное меню больного:
Понедельник
- Завтрак – творог с киселем из свежих или консервированных фруктов, кофе с большим количеством молока.
- Второй завтрак – стакан яблочного сока.
- Обед – рисовый суп на овощном бульоне, ржаной хлеб, стакан компота из сухофруктов.
- Полдник – чай черный (некрепко заваренный), мармелад, яблоко.
- Ужин – стакан зеленого чая, оладьи из картофеля.
Вторник
- Завтрак – любая каша на молоке (кроме овсяной!), ржаной хлеб, стакан ананасового сока.
- Второй завтрак – грецкие орехи, груша любого сорта.
- Обед – рагу из овощей, крольчатина тушеная, стакан компота.
- Полдник – стакан апельсинового сока.
- Ужин – стакан черного чая с молоком, бутерброд с твердым сыром.
Среда
- Завтрак – котлеты из свежей моркови, сметана, стакан черного чая.
- Второй завтрак – один-два банана.
- Обед – борщ на овощном бульоне со сметаной, стакан отвара из шиповника.
- Ужин – запеканка из тыквы, травяной чай.
Четверг
- Завтрак – бутерброды из пшеничного хлеба с любым сортом сыра, черный чай.
- Второй завтрак – стакан вишневого сока.
- Обед – картофель, запеченный в духовке с форелью, овощной салат с растительным маслом, стакан клюквенного морса.
- Ужин – мюсли с орехами любого сорта, стакан зеленого чая.
Дано лишь примерное меню – из него видно, что питание больного с диагностированным подагрическим артритом, несмотря на ограничения и исключения, довольно разнообразно и уж назвать его неполноценным никак нельзя. Хотя для многих пациентов даже такое меню является весьма скудным, но нарушать диету нельзя – это приведет к обострению рассматриваемого заболевания. Обратите внимание: указанная диета должна строго соблюдаться пациентами в течение 12 месяцев. Далее следует тщательное обследование организма больного и при положительной динамике подагрического артрита могут быть разрешены некоторые послабления в питании.
Лечение подагрического артрита народными средствами
Важно: ни в коем случае нельзя считать средства из категории народной медицина панацеей – рассматриваемое воспалительное заболевание суставов должно лечиться медицинскими работниками. Но даже официальная медицина признает и «дает добро» на применение во время терапии народных средств. Естественно, больные должны получить разрешение на такое лечение от своего врача, исключить возможные гиперчувствительность и/или индивидуальную непереносимость каких-то лекарственных растений или продуктов.
Черная редька
Сок этого овоща считается самым эффективным для выведения из суставов солей, но при условии употребления исключительно свежеприготовленного средства. Приготовить сок черной редьки достаточно легко – овощ очищается, натирается на терке и выжимается через марлю, но можно воспользоваться и блендером для измельчения, и соковыжималкой. Схема приема сока черной редьки при подагрическом артрите: первый день принимаем 1 чайную ложку сока через 60 минут после приема пищи один раз в сутки. Затем ежедневно дозировку увеличиваем и доводим сначала до столовой ложки, а затем до ½ стакана на один прием. Такой режим приема сока из черной редьки позволяет определить отсутствие/присутствие побочных эффектов и не навредить собственному организму. Обратите внимание: если на фоне употребления сока черной редьки отмечаются боли в области эпигастрия, печени (справа), то прием лекарственного средства нужно либо вовсе прекратить, либо значительно уменьшить суточную дозу. На весь период лечения рассматриваемым народным средством из рациона питания полностью исключаются кислые и острые продукты. Длительность курса индивидуальна, но необходимо суммарно употребить хотя бы 3 литра сока из черной редьки.
Ромашка аптечная
Отвар из цветков этого целебного отвара поможет при остром приступе боли в пораженном подагрическом артритом суставе, но готовить его нужно не привычным способом. Причем, соблюдение технологии является обязательным моментом:
- сначала готовится солевой раствор – на 10 литров горячей воды 20 г обычной поваренной соли;
- затем в него опустить 100 г цветков ромашки аптечной и проварить на маленьком огне 10 минут.
После готовый отвар остужается до температуры, которую сможет выдержать кожа и делается ванночка на больной сустав.
Еловые шишки
Готовится отвар из нераскрывшихся еловых шишек с семенами – одна шишечка заливается 500 мл кипятка и настаивается в течение 6-8 часов. Принимается отвар 3 раза в сутки за полчаса до приема пищи. Такой отвар эффективно очищает суставы и вообще организм от избытков мочевой кислоты. Длительность приема этого отвара определяется в индивидуальном порядке – народные целители рекомендуют не прерывать лечение вплоть до полного выздоровления.
Лавровый лист
Такой привычный продукт в кулинарии, оказывается, отлично помогает очистить суставы от кристаллов моноуратов натрия. Готовится лекарственное средство следующим образом:
- возьмите не более 5 грамм лаврового листа и залейте их 1,5 стаканами воды;
- сварите средство на маленьком огне, при медленном кипении в течение 10 минут;
- снимите отвар с плиты, посуду укутать полотенцем или шарфом и настаивать 3 часа.
Полученный отвар необходимо выпить в течение суток небольшими порциями.
Необычные средства
Кто-то удивляется необычным народным средствам, кто-то активно их использует – дело сугубо индивидуальное. Ничего вредного в приведенных ниже средствах нет по мнению официальной медицины, но получить консультацию у лечащего врача все-таки необходимо. Свежее сало Многие для лечения подагрического артрита используют сало – отрезают от него небольшой кусочек и втирают в область пораженного сустава до тех пор, пока кусочек уменьшится в 2-3 раза.
Если приступы боли в суставе слишком частые, то следует кусочек сала просто привязать к больному суставу и оставить так на ночь. Как правило, после такой процедуры утром наступает значительное облегчение – боль практически отступает. Народные целители рекомендуют при лечении рассматриваемого заболевания салом употреблять в пищу пшенную кашу, сваренную на воде – она способствует выведению солей из суставов. Сливочное масло
Берут в равных пропорциях сливочное масло (несоленое и желательно найти продукт домашнего приготовления) и спирт. Масло разогревают на водяной бане или маленьком огне до такой степени, чтобы начала появляться на его поверхности пенки. В этот момент масло снимают с огня, заливают сверху приготовленным спиртом и поджигают его. Только после того, как огонь в посуде с маслом догорит, мазь будет считаться готовой. Использовать ее следует в моменты острой боли в пораженном суставе – ее просто втирают в кожу до тех пор, пока боль не утихнет. Хранится мазь на основе сливочного масла в теплом месте и не более 5 дней. Горчица Смешиваем в посуде по 1 чайной ложке меда, горчицы (уже готовой, не порошка) и пищевой соды. Далее распариваем конечность, на которой находится больной сустав и на вот такую распаренную кожу наносим полученное средство. Сверху накладываем полиэтиленовую пленку, потом закутываем это место чем-то теплым (шарф, платок) – такой компресс должен оставаться на пораженном суставе всю ночь. Курс лечения такими компрессами составляет 10-15 дней. Рыба
Понадобится 2 килограмма рыбных обрезков – это количество нужно разделить на 10 пакетиков поровну и сложить все в морозилку, предварительно вычистив из продукта хребет и все кости. Затем каждый вечер доставать один пакет, размораживать его и надевать на больную ногу прямо с рыбой, а сверху – теплый носок. Подобный странный компресс следует делать на 6-8 часов, а утром все снимается и выбрасывается, нога тщательно моется. Считается, что через 10 дней таких ежедневных рыбных компрессов боль в пораженном подагрическом артритом суставе надолго исчезает. Подагрический артрит – достаточно сложное заболевание, которое тяжело поддается лечению. Но при всем при этом врачи уверяют, что при внимательном соблюдении всех рекомендаций и назначений специалистов рассматриваемое заболевание либо полностью вылечивается, либо переходит в длительную ремиссию. Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
21, всего, сегодня
(188 голос., средний: 4,59 из 5)
Косолапость у детей: симптомы и лечение
Синдром запястного канала (туннельный синдром): симптомы и лечение
Похожие записи
Как лечить подагру народными средствами
Поскольку многих интересует вопрос, как лечить подагру в народными средствами, остановимся на этом моменте более подробно.
- Рыбные компрессы . Разделите филе любой рыбы на 10 частей, положите их в кулечки, и отправьте в холодильник. Перед сном вытяните один пакет, разморозьте, полученный кусок рыбы положите на пораженный сустав и обмотайте полиэтиленом, после натяните толстые носки. Лежите так до утра.
- Активированный уголь . Горсточку таблеток необходимо смолоть в кофеварке, доводя количество смеси менее чем до половины стакана. В порошок добавляется малое количество воды и одна столовая ложка семян льна. Все размешивается до пастообразного состояния. Данной смесью смазываются пораженные кожные участки на ночь.
- Купите обычного сала и разрежьте его так, чтобы можно было положить на каждый пальчик небольшие кусочки сала. И теперь каждый кусочек втирайте в кожу до тех пор, пока эти кусочки не станут совсем маленькими.
- Приготовить смесь : растопить 250 г несоленого сливочного масла, после его закипания снять всю пенку и добавить в масло 250 г винного спирта. Зажечь сразу полученную смесь до тех пор пока выгорит спирт. Теплой мазью смазывать больные места.
Данное лечение в домашних условиях не избавит от подагры, но уймет на какое-то время ее болезненное проявление.
Можно ли вылечить заболевание суставов народными средствами?
Некоторые пользователи сети интернет делятся своими небольшими секретами борьбы с подагрой на форумах. Люди пишут как о медицинских препаратах и мазях, которые помогают или не помогают. А также лечении народными средствами.
Прежде всего — это компрессы, которые снижают воспаление пораженных участков. Можно использовать мазь от подагры. В их состав входит активированный уголь, йод. Некоторые люди готовят из них компрессы на основе цветков ромашки аптечной.
Готовят отвары и настойки, делают ванночки для больных суставов на основе йода, ромашки и других лекарственных растений. Полезен настой корней марены красной, экстракт из еловых шишек. Можно использовать компрессы из йодированной соли.
Таким образом, с подагрой можно и стоит бороться. В тандеме с правильным питанием из организма будут постепенно выводиться мочекислые соли. Как результат – больной избавится от приступов подагрической боли. Так что не стоит пренебрегать здоровым питанием. Ведите здоровый образ жизни и пускай вас ничего не беспокоит!
Возникновение подагры: причины
Так выглядит больной сустав, в котором скопились кристаллы мочевой кислоты
Подагрой называется заболевание, связанное с нарушением обмена веществ. Во время этой болезни происходит отложение уратов (солей мочевой кислоты) в суставах. В большинстве случаев подагра развивается у мужчин после 40 лет. Женщины подвергаются этому заболеванию в основном после периода менопаузы.
Поражению подагрой зачастую подвергаются суставы пальцев, причем как на руках, так и на ногах. Заболевание может легко приобрести хронический характер, поэтому важно вовремя начать его лечение.
Причины развития подагрического артрита
Чаще всего рассматриваемое заболевание диагностируется у лиц мужского пола в возрасте 40-50 лет, а вот у женщин подагрический артрит встречается редко и только после 60 лет. Нередко патология встречается и у мужчин 25-50 лет – такой возрастной «разброс» связан с прямой связью подагрического артрита и мужскими гормонами, которые могут либо активно вырабатываться, либо находиться в нормальном количестве. Именно поэтому врачи включают женщин в период менопаузы в группу риска по подагрическому артриту. Обратите внимание: крайне редко подагрический артрит диагностируется в детском возрасте – в таком случае речь будет идти о генетической предрасположенности. Современная медицина не может назвать конкретные причины развития рассматриваемого заболевания – этиология подагрического артрита до конца не выяснена. Но зато факторы, которые могут спровоцировать подагрический артрит, доподлинно известны. К таковым относятся:
- генетическая предрасположенность;
- нарушение рациона питания – речь идет о чрезмерном употреблении мяса, колбас, кофе, шоколада. Раньше вообще подагрический артрит называли болезнью аристократов по перечню продуктов, которые нужно употреблять в ограниченных количествах;
- длительный период приема некоторых лекарственных средств по медицинским показаниям или же в самостоятельном режиме – например, спровоцировать развитие рассматриваемого заболевания могут диуретики, препараты против повышенного артериального давления, цитостатики и другие.
Подагрический артрит может возникнуть и как вторичное заболевание – нередко он диагностируется на фоне болезней почек, сердечной недостаточности, отклонений гормонального фона. Обратите внимание: отложение кристаллов мочевой кислоты может длительное время протекать абсолютно бессимптомно, но даже при небольшом «толчке» подагрический артрит проявится весьма интенсивно. Подобным «толчком» может стать инфекционное заболевание, перенесенный стресс, сильное физическое переутомление, вынужденное голодание и другое.
Почему возникает подагра и как она проявляется
Причины возникновения подагры кроются в устойчивом и повышенном уровне содержания мочевой кислоты в крови человека. При развитии заболевания кристаллы уратов постепенно откладываются во всем организме, в том числе и в суставах. Вследствие этого начинается процесс разрушения сочленений, который называют микрокристаллическим.
Причины возникновения повышенного уровня мочевой кислоты — это неспособность почек справиться с выведением данного вещества из организма. Подагра может быть вызвана частым употреблением продуктов питания с большим содержанием пуринов: жирной рыбы, мяса, алкоголя и т. д.
Читать также: Подагра симптомы у женщин
От чего возникает подагры (причины), вам теперь известно, но каковы же первые признаки данного заболевания? В первую очередь возникает воспалительный процесс в одном из суставов. Вследствие этого человек подвергается приступу подагрического артрита. В большинстве случаев болезнь поражает суставы больших пальцев ног, чуть менее часто — голеностопные и коленные суставы.
Чаще всего подагра дает о себе знать ранним утром. Боль характеризуется как внезапно появившаяся, давящая и очень сильная. В некоторых случаях возможны покраснения и отеки пораженного сустава. Такое обострение может продолжаться до нескольких дней, больному требуется срочное лечение. Повторный приступ опасен тем, что есть риск перехода болезни на близлежащие суставы. Заканчивается это, как правило, частичным разрушением сочленения.
Для подагры характерны наросты (тофусы) в области пораженного сустава. Количество мочевой кислоты в крови больного в этот период очень высоко.
Одним из наиболее серьезных осложнений заболевания считается подагрический артрит с образованием узлов на подверженных недугу суставах. Помимо этого, подагра может вызвать мочекаменную болезнь. Пациенты жалуются на почечные колики.
Тофусы или подагрические узлы (конгломерат кристаллов урата натрия) могут образовываться в любой части тела человека. При задержке отложений в суставе или околосуставной ткани организм воспринимает их в качестве инородного тела. Вследствие этого происходит накапливание лейкоцитов, что приводит к серьезному воспалительному процессу, который известен как подагрический артрит.
Какие причины приводят к подагре?
Единственной причиной развития подобного рода заболевания как подагра выступает стабильно увеличенное содержание мочевой кислоты, приводящее к формированию кристаллов соли и их отложению в тканях. Накопление мочевой кислоты в крови на начальных стадиях не приводит к образованию уратов (кристаллов соли). Такое состояние называется гиперурикемией. Повышению уровня мочевой кислоты способствуют различные факторы. В основном это генетическая предрасположенность, чрезмерное поступление пуриновых соединений или увеличение их катаболизма, а также замедление процесса естественного выведения мочевой кислоты вместе с мочой.
Подагра и мочевая кислота
Мочевая кислота выделяется на фоне переработки пуриновых оснований, поступающих в организм вместе с пищей или в результате распада клеток собственных тканей. Попадая в кровь, мочевая кислота проходит процесс фильтрации почками и выводится из организма вместе с мочой. При возникновении каких-либо нарушений на любом этапе данного процесса создаются оптимальные условия для накопления мочевой кислоты и развития у пациента гиперурикемии. Последняя не является стопроцентным симптомом подагры, поскольку может указывать и на другие заболевания.
При таком заболевании как подагра мочевая кислота вступает в реакцию с натрием, кальцием и прочими химическими элементами, формируя специфические кристаллообразные соединения – ураты. Отложение уратов может происходить, как в мягких тканях суставов, так и в органах мочевыводящей системы. Причиной того, что ураты преимущественно откладываются в околосуставных тканях, являются особенности их кровоснабжения. Кристаллы соли в тканях около суставов становятся причиной развития подагры.
Ураты также могут откладываться в почках в виде камней, образованных из более мелких кристаллов, скапливающихся в почечной лоханке и в некоторых случаях попадающих в мочевой пузырь. Происходит это при «запущенности» заболевания, отсутствии лечения и не соблюдении диеты.
Усиленный синтез пуриновых нуклеотидов
Поскольку мочевая кислота – продукт распада пуриновых оснований, скорость синтеза играет немаловажную роль в определении объема ее выработки. Пуриновые основания поступают в организм не только вместе с продуктами питания при подагре, но и попадают в кровь после гибели клеток его собственных тканей. Если на фоне каких-либо патологических процессов в организме отмирает большое число клеток, возникает переизбыток пуриновых нуклеотидов, повышение уровня мочевой кислоты и, соответственно, создаются все условия для развития подагры. Такое явление может носить временный характер или быть довольно продолжительным ввиду тяжелых хронических болезней.
К усиленному синтезу нуклеиновых оснований может привести длительный прием цитостатиков, лечение радио- и химиотерапией, гемолиз и различного рода хирургические вмешательства.
Замедленное выведение мочевой кислоты
Мочевая кислота из организма выводится вместе с мочой, проходя перед этим переработку в почках. Если человек страдает хроническими заболеваниями почек, вывод основного продукта распада пуриновых оснований нарушается, и уровень мочевой кислоты в крови растет. Происходит это на фоне частичного закрытия просвета канальцев в фильтрующем органе, возникающего из-за воспалительного отека или разрастания соединительной ткани. При развитии подагры в таком случае заболевание считают вторичным.
Избыток пуриновых нуклеотидов, поступающих в организм
Поскольку пурины являются так называемым «сырьем» для выработки мочевой кислоты, чем их больше, тем больше токсинов содержится в плазме крови. Именно поэтому основной мерой профилактики и лечения заболевания является уменьшение в рационе количества продуктов с высоким содержанием пуриновых нуклеотидов. Хотя стоит отметить, что их употребление в пищу не является причиной развития болезни. Это лишь фактор, создающий идеальное подспорье, для увеличения уровня мочевой кислоты в крови, ее проникновения в мягкие ткани и образования твердых кристаллов соли, именуемых уратами.
Наследственная предрасположенность
За переработку пуринов отвечает группа определенных ферментов. Ферменты являются белками, строение которых определяется геномом человека. Если у человека диагностируется такое генетическое заболевание, как ферментопатия, то определенные виды ферментов вырабатываются в недостаточном количестве. Так, при недостатке белковых веществ, отвечающих за переработку пуриновых оснований и выведение мочевой кислоты, последняя накапливается в плазме крови и в дальнейшем приводит к развитию подагры.
Нередко недостаток ферментов, принимающих участие в переработке пуриновых нуклеотидов, является частью нарушений, вызываемых генетическим метаболическим синдромом. Помимо создания идеальных условий для развития подагры, такой синдром выступает причиной склонности к появлению лишнего веса, развитию сахарного диабета, гипертонии или гиперлипидемии.
Мочевая кислота как основной фактор развития болезни
Самые уязвимые — это суставы больших пальцев на ногах. Возникшая подагра чаше всего проявляет себя уже в течение года. Лечение способно снять обострение, заболевание купируется, но забыть о нем навсегда не удастся. Как правило, промежуток между приступами постепенно сокращается.
Подагра способствует серьезному нарушению обмена веществ. Пурины попадают в организм вместе с пищей, также он способен самостоятельно их вырабатывать. При расщеплении пуринов происходит образование мочевой кислоты. Как известно, ее выводят почки. При повышении уровня кислоты возникают обложения солей в тканях с плохим кровоснабжением, поскольку в этих местах кристаллики лучше закрепляются. В первую очередь это касается хрящей, сухожилий и суставов.
Развитию подагры подвержены люди:
- с избыточным весом;
- с наследственной предрасположенностью к данному заболеванию;
- ведущие малоподвижный образ жизни;
- предпочитающие носить тесную или неудобную обувь;
- употребляющие вредную, жирную пищу.
Профилактика и лечение подагры
Как показывает практика, в большинстве случаев лечение не дает мгновенных результатов, приступ подагры проходит спустя некоторое время. До того как это произойдет больного мучают сильные давящие боли. В первую очередь лечение требует строгого соблюдения постельного режима. Под ноги с пораженными суставами рекомендуется положить жесткую подушку.
С целью притупить нестерпимые болевые ощущения поверх пораженных суставов приложите лед. После того как боль утихла, в больное место можете втереть димексид или мазь Вишневского. Кроме того, лечение и профилактика подагры требуют тщательного контроля питания. Включите в свой рацион бульоны из овощей и не слишком густые каши. Рекомендуется потребление около 3 л жидкости в течение суток. При этом хорошо подойдут щелочесодержащие продукты:
- кисель;
- овсяный отвар;
- молоко;
- лимонный сок, добавленный в простую воду;
- минеральная вода.
Прием обезболивающих препаратов результата практически не дает. Определенного эффекта при лечении подагры можно добиться с помощью противовоспалительных средств, не имеющих в своем составе стероидов. Профилактика заболевания осуществляется с помощью препаратов, прием которых назначает лечащий врач больного.
Профилактика подагры необходима для того, чтобы предотвратить обострение и не допустить повторного возникновения заболевания. Очень часто болезнь поражает травмированные ранее суставы. Это говорит о том, что любой полученной травме требуется определенное лечение. Возьмите за правило носить исключительно удобную обувь. Узкая обувь может серьезно повредить сустав большого пальца. Для того чтобы подагра не дала осложнений и обострений, не забывайте тщательно соблюдать диету.
Запрещенные продукты для больного
Постарайтесь свести к минимуму потребление продуктов, содержащих белки, среди которых можно отметить:
С помощью этой диеты масса тела больного нормализуется, что позволит снизить нагрузку на пораженные суставы. Постарайтесь употреблять как можно меньше кофе, какао и чая.
Избежать обострения заболевания поможет специальная гимнастика. При этом с повышенным вниманием следует отнестись к пораженным суставам. Чаще совершайте пешие прогулки.
Профилактика подагры
Профилактика подагры особенно важна людям, предрасположенным к развитию данного заболевания. Основной профилактической мерой является соблюдение определенного меню при гиперурикемии и подагре. Кроме того, необходимо тщательно следить за своим здоровьем и не допускать появления факторов риска для развития болезни. Так, вероятность нарушения метаболизма пуринов значительно возрастает при быстрой потере массы тела, приеме цитостатиков и диуретиков, употреблении алкоголя, обезвоживании, чрезмерных физических нагрузках, разного рода травмах, стрессах, острых инфекциях и др. Если диагноз уже поставлен, соблюдение определенного рациона питания и внимательное отношение к своему здоровью помогут значительно продлить периоде ремиссий и избежать развития осложнений.