Перитонитом называется тяжелое осложнение, воспаление брюшины, вызванное деструкцией органов брюшной полости в результате воспалительных процессов или неудачно проведенной полостной хирургической операции. Вовремя не выявленный перитонит угрожает жизни больного, является причиной летального исхода в 25-30% случаев в гастроэнтерологии.
Причины и симптомы воспаления брюшины
Наиболее частыми причинами воспаления брюшины являются заболевания желудочно-кишечного тракта и их осложнения. Часто отправной точкой развития перитонита становится перфорация язвы желудка или язвы двенадцатиперстной кишки. Внезапное попадание содержимого этих органов в брюшную полость вызывает очень сильную реакцию с ее стороны.
В большинстве случаев.
Перфорация тонкой или толстой, возникшая из-за различных причин (в ходе сыпного тифа, туберкулеза, сифилиса, грибковой инфекции или онкологического процесса кишечника), вызывает аналогичные последствия. Также, как и разрыв кишечника вследствие его прямого травмирования. Острый аппендицит – это ещё одна очень распространенная причина воспаления брюшины.
Другой причиной перитонита может стать переход инфекции на брюшину с окружающих кишечник тканей. Определение этой причины воспаления брюшины может вызвать трудности, если пациент не в состоянии дать исчерпывающее интервью по болезни.
Боль, как симптом развивающегося перитонита, изначально локализуется в районе органа, в отношении которого связана первоначальная причина болезни (например, в правой нижней части живота при воспаление червеобразного отростка).
Боль постепенно охватывает всю брюшную полость. Её характер в значительной степени зависит от исходной причины. Боли часто сопровождаются рвотой или тошнотой. Развитие воспаления брюшины сопровождается задержкой газов и стула.
Другие симптомы перитонита включают:
- вздутие живота;
- боль или болезненность в области живота;
- лихорадка;
- жидкости в брюшной полости;
- газы, запор;
- проблемы с мочеиспусканием;
- тошнота и рвота;
- полидипсия;
- озноб.
Хирургическое лечение перитонита
Предоперационную подготовку пациентов, страдающих перитонитом, начинают с инфузии кристаллоидных плазмозаменителей: изотонического раствора натрия хлорида, глюкозы с добавлением калия хлорида калия, витаминов, панангина. С целью восстановления объёма циркулирующей крови вводят коллоидные и белковые препараты (желатиноль, полиглюкин, плазму, протеин, альбумин). Осуществить полную коррекцию нарушений гемодинамики, водно-электролитного обмена до операции практически невозможно. Врачи предпринимают все усилия, чтобы добиться стабилизации артериального и центрального венозного давления, увеличения диуреза.
Если имеют место признаки гиповолемического шока и нарушения сердечной деятельности, в инфузионные растворы добавляют следующие препараты:
- Глюкокортикоидные гормоны (преднизолон, гидрокортизон);
- Сердечные гликозиды (строфантин, коргликон);
- Антиоксиданты (токоферол);
- Витамины В и С.
При наличии метаболического ацидоза (смещения рН крови в кислую сторону) вводят натрия гидрокарбонат.
Хирургическое вмешательство при перитоните сопряжено с механическим разрушением биологических барьеров, которые отграничивают очаги деструкции. По этой причине врачи назначают антибиотики для создания их терапевтической концентрации в тканях, которые не поражены инфекционным процессом. Предпочтение отдают цефалоспоринам третьего поколения в комбинации с препаратами метронидазолового ряда. На поздней стадии распространённого перитонита используют антибиотики группы карбопенемов (меронем, тиенам).
Во время операции хирурги выполняют следующие основные этапы хирургического вмешательства:
- Тотальную лапаротомию;
- Исчерпывающую ревизию брюшной полости;
- Устранение источника воспаления брюшины;
- Адекватную санацию брюшной полости химическими и физическими способами;
- Рациональное дренирование широкопросветными дренажами, расположенными в наиболее отлогих областях брюшной полости);
- Декомпрессию желудочно-кишечного тракта (назоинтестинальную интубацию);
- Временную или окончательную герметизацию брюшной полости с учётом выраженности гнойно-воспалительных изменений тканей полости живота и брюшной стенки.
Завершающим этапом операции является создание условий для пролонгированной санации брюшной полости в послеоперационном периоде.
Профилактика и лечение воспаления брюшины
Диагноз перитонит ставиться на основе характерных симптомов, медицинского осмотра и лабораторных исследований, к которым относятся: исследование крови, рентген и компьютерная томография брюшной полости.
Перитонит не всегда приводит к повреждению какого-либо органа, однако, причина должна быть найдена как можно быстрее, а лечение принято в самые короткие сроки, потому что воспаление брюшины, может представлять угрозу для жизни, а также вызвать различные осложнения.
Осложнения зависят от конкретного типа воспаления. К наиболее распространенным относятся:
- внутрибрюшинные спайки (аномальные постоянные соединение между двумя воспаленными участками поверхности брюшины, иногда спайки могут возникнуть между брюшиной и кишечником);
- рецидивирующая кишечная непроходимость – имеют тесную связь с описанными выше спайками, ибо они приводят к затруднению продвижения содержимого кишечника.
- внутрибрюшинные и поддиафрагмальные абсцессы – являются закрытыми полостями, содержащими гной, отдельными от остальной части брюшной полости посредством спайки. Их вскрытие может быть отправной точкой для повторного воспаления брюшины.
Лечение состоит, главным образом, в оперировании и устранении причины воспаления брюшины, например, подшивка язвы желудка или удаление аппендицита. Кроме того, может использоваться лечение в виде приема антибиотиков и анальгетиков.
Воспаление брюшины (перитонит)
развивается при внедрении в нее патогенных микробов или попадании некоторых химических веществ. Брюшина представляет собой двухслойную мембрану, которая выстилает брюшную полость и окружает желудок, кишечник и другие органы живота. Эта мембрана поддерживает брюшные органы и защищает их от инфекции; однако иногда сама брюшина может стать инфицированной бактериями или другими микроорганизмами. Инфекция обычно распространяется от органов в пределах живота. Воспаление может охватить всю брюшину или ограничиться только одним нарывом. Разрыв в любом месте желудочно-кишечного тракта является наиболее обычным путем для проникновения инфекции в брюшину. В большинстве случаев микробы переносятся на брюшину непосредственно с какого-либо воспалительного очага, расположенного в том или ином органе брюшной полости (острый аппендицит, холецистит, воспаление женских половых органов, заворот кишечника и т. д.), а также при проникающих ранениях живота и при прободении полых органов брюшной полости (прободение желудка и кишок, желчного пузыря и т. д.). Реже инфекция заносится гематогенным путем из воспалительного очага (ангина и т. д.).
Перитонит является причиной критического положения: мышцы в стенках кишечника становятся парализованными и продвижение содержимого кишечника прекращается. Однако с появлением антибиотиков большинство людей полностью выздоравливает от перитонита при надлежащем лечении.
Методы санации брюшной полости при перитоните
Основным элементом детоксикации, который применяют врачи отделения абдоминальной хирургии при перитоните, является адекватная интраоперационная и послеоперационная санация брюшной полости. С этой целью хирурги используют различные методы – от простого дренирования брюшной полости и перитонеального лаважа до лапаростомии и программированных релапаротомий. В лечении тяжёлых форм острого разлитого перитонита отдают предпочтение последним двум вариантам. Они позволяют не только эффективно санировать брюшную полость, но и контролировать течение перитонита.
С целью повышения эффективности дренирования хирурги используют множество различных дренажных устройств. В настоящее время широко применяют силиконовые дренажи, которые обладают гибкостью, прочностью и при длительном пребывании в брюшной полости не вызывают пролежни стенки кишечника.
Дренирование брюшной полости независимо от количества дренажных трубок и активной аспирации далеко не всегда способствует адекватной санации. При наличии распространённого перитонита большинство дренажных трубок в течение 12-24 часов теряют проходимость. Улучшает ситуацию применение активного дренирования.
Хирурги при перитоните также проводят промывание брюшной полости растворами антисептиков (1-1,5 % раствором перекиси водорода, раствором фурацилина в разведении 1:5000, 0,5 % раствором диоксидина, гипохлоритом натрия, озонированными растворами). Для промывания брюшной полости хирурги обычно используют от 4 до 6 литров раствора. Некоторые врачи считают, что необходимо применять до 10 литров антисептического раствора. Промывание не всегда позволяет полностью убрать налёт фибрина, под которым сохраняется патогенная микрофлора.
Хирурги иногда для лечения перитонита применяют закрытую или открытую лапаростомию. При закрытой лапароскопии не ушивают лапаротомную рану, а внутренние органы отграничивают салфетками или плёнкой. При втором виде санации брюшную полость оставляют открытой, а в края раны вшивают различные каркасные устройства (аппарат для сближения краёв раны, молнии-застёжки, вентрофилы). Кроме оказания положительного действия, этот метод приводит к нежелательным последствиям:
- Большим потерям жидкости;
- Нарушению всех видов обмена веществ;
- Образованию кишечных свищей;
- Формированию массивного спаечного процесса брюшной полости;
- Образованию обширных дефектов передней брюшной стенки, которые требуют повторного оперативного вмешательства;
- Присоединению суперинфекции.
Более эффективным методом лечения перитонита является программная релапаротомия. Её суть в том, что после завершения операции хирург ушивает только кожу. Программные релапаротомии хирурги выполняют при наличии следующих показаний:
- Формирующиеся абсцессы брюшной полости;
- Неуверенность в жизнеспособности органов брюшной полости;
- Массивные наложения фибрина и нежизнеспособных тканей, которые невозможно удалить одномоментно;
- Послеоперационный перитонит;
- Синдром внутрибрюшной гипертензии;
- Перитонит с распространением воспалительного процесса на забрюшинную клетчатку.
При применении этого метода может возникнуть операционная травма в результате повторного вмешательства, развиться гнойные осложнения брюшной полости и передней брюшной стенки, образоваться свищи, возникнуть внутрибрюшное кровотечение.
Наименьшей травматичностью обладает минирелапаротомия, когда хирург снимает с краёв раны 1-2 шва и исследует брюшную полость методом «шарящего катетера». Врачи клиники хирургии при перитоните используют инновационные методики санации брюшной полости – лапароскопические технологии. Они позволяют выполнить следующие задачи:
- Санировать брюшную полость, корригировать расположение дренажей, контролировать состояние кишечных анастомозов и швов, выполнить наложения швов в случае обнаружения дефекта полого органа;
- Произвести пункцию и дренирование внутрибрюшных абсцессов;
- Остановить кровотечение с использованием гемостатических полимерных материалов, осуществить прошивание сосудов, коагуляцию, клипирование;
- Рассечь формирующиеся и сформированные спайки между органами брюшной полости.
- Произвести лазерное облучение брюшной полости или обработку брюшины и органов брюшной полости ультразвуком в растворе антисептика.
Различают две разновидности лапароскопической санации: гидропрессивную (механическое воздействие промываемым раствором) и физическую (обработку ультразвуком, облучение лазером). Программированные санации выполняют при наличии следующих показаний:
- Давность заболевания свыше 24 часов;
- Источником перитонита является патология ободочной кишки;
- Выраженные воспалительные изменения париетальной и висцеральной брюшины, которые сопровождаются массивными, плотными наложениями фибрина;
- Наличие экссудата с каловыми массами;
- Удерживание жидкости после перитонеального лаважа;
- Истечение желчи;
- Необходимость в визуальном динамическом контроле.
Кроме положительных моментов, лапароскопическая санация имеет ряд недостатков: отсутствие возможности произвести назоинтестинальную интубацию, невозможность адекватной санации брюшной полости при массивном бактериальном обсеменении и фибринозных наложениях, плохой обзор при наличии паралитической кишечной непроходимости.
Перитонит – грозное осложнение острых воспалительных заболеваний органов брюшной полости, нарушения целостности полых органов, травм живота. Невзирая на применяемые врачами клиники хирургии современные методы лечения, инновационные методики санирования брюшной полости, инфузионную терапию новейшими лекарственными препаратами, антибактериальную терапию антибиотиками последней генерации, прогноз далеко не всегда утешительный. При подозрении на перитонит немедленно вызывайте скорую помощь и звоните по телефону Юсуповской больницы. К приезду пациента бригада хирургов, анестезиологов, врачей интенсивной терапии в любой день недели независимо от времени суток будет готова начать оказание неотложной помощи.
Что такое брюшина и почему ее воспаление опасно
Брюшина –являет собой серозную оболочку, покрывающую брюшную полость и поверхность отдельных органов. Состоит из париентального и висцерального листка. Между ними находится полость, в которой имеется небольшое количество стерильной жидкости. От нее зависит блеск и здоровый вид внутренним органам.
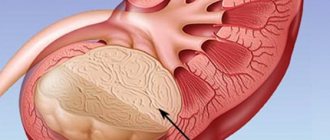
Листки имеют несколько слоев, а на их поверхности имеются небольшие отверстия. Сквозь них жидкость может всасываться из абдоминальной полости. Брюшина поэтому играет важнейшую роль в поддержании постоянного состава внутренней среды организма. И если она повреждается или воспаляется, то это отображается на деятельности всего организма. На фото можно увидеть характерные изменения внутренних органов при перитоните брюшной полости.
Проблема ранней диагностики перитонита и его своевременного лечения является актуальной, несмотря на развитие хирургии.
Особенности заболевания
Если выразиться коротко и точно, перитонитом называют воспалительный процесс, протекающий в брюшине.
Брюшной полостью называется объем, расположенный ниже грудной клетки. В ней находятся определенные органы, такие как тонкий и толстый кишечник. А брюшина – это внутренняя оболочка брюшной полости.
При возникновении калового перитонита нарушается деятельность многих органов.
Если своевременно не принять соответствующих мер, то патология может нанести серьезный ущерб здоровью человека и даже привести к смерти пациента.
Медицинская статистика свидетельствует, что смертность от этой патологии высокая.
Брюшина представляет собой полупроницаемую пленку, можно сказать – мембрану. В организме эта мембрана выполняет много разных и очень важных функций.
Среди основных выделяются следующие:
- барьерная;
- резорбтивная;
- экссудативная.
Брюшина защищает внутренние органы брюшной полости от проникновения микробов. Когда возникает диффузный перитонит, эта защита существенно ослабевает.
Резорбтивная функция сводится к тому, чтобы всасывать экссудат и продукты лизиса, а экссудативная – к выделению серозной жидкости.
При наличии каловой патологии все эти процессы замедляются или прекращаются.
Патогенез калового перитонита определяется большим числом составляющих. Скорость развития болезни зависит от объема токсинов, которые всасываются брюшиной.
Чем больше площадь воспаленной поверхности, тем быстрее токсины попадают в кровь. Отягощающим фактором при развитии калового перитонита является интенсивное обезвоживание организма.
Когда потеря жидкости в сутки превышает пятилитровую отметку, это может вызвать приступ сердечной недостаточности. Симптомы такого рода связаны не только с каловым, но и другими видами перитонита.
В зависимости от вида патологии назначается курс лечения и послеоперационной реабилитации.
Успешный опыт лечения перитонита свидетельствует, что симптомы патологии проявляются неоднозначно, поэтому очень важно своевременно обратить на них внимание.
Чаще всего первые признаки заболевания свидетельствуют об остром отравлении или расстройстве желудка. При каловой разновидности патологии клиническая картина выглядит стандартным образом.
Только опытный врач способен определить уровень опасности имеющихся признаков. Чтобы различать определенные стадии развития заболевания, создана классификационная система.
READ Признаки и методы лечения разлитого перитонита
Согласно этой системе, перитонит подразделяется на первичный и вторичный.
В первом случае заражение брюшины происходит при отсутствии воспалительного очага в брюшной полости.
При этом инфицирование протекает гематогенным или лимфатическим путями, а каловый вариант перитонита невозможен.
Вторичный перитонит распространяется из гнойных очагов, которые образовались в брюшной полости.
Для более точного описания специалисты выделяют следующие виды перитонита:
- местный;
- распространенный;
- разлитой.
Местная патология поражает какую-то одну область брюшной полости. При втором варианте поражение распространяется на несколько анатомических участков.
Разлитым перитонитом может быть поражена вся брюшная полость.
Причины
Причин возникновения воспаления брюшины у взрослых и у детей чрезвычайно много, но все они связаны с распространением инфекции в абдоминальную полость. Первичное заражение встречается редко. Оно связано с попаданием инфекции в брюшину с кровью.
Вторичное заражение происходит в результате нарушения целости органов абдоминальной полости и малого таза. Причинами развития микробного перитонита являются такие патологии.
- Аппендицит – воспаление червеподобного отростка. Он является причиной развития перитонита примерно в половине случаев. Это осложнение развивается в том случае, если больному не будет сделано удаление аппендикса. Из-за воспаления он разрывается и заражает брюшину микробами. Аппендицит и перитонит связаны между собой: болезнь является осложнением острого флегмонозного или гангренозного воспаления аппендикса.
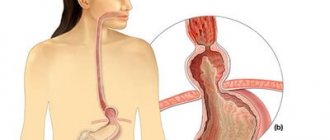
- Прободение язвы желудка или ДПК. Эта причина примерно в 15 % всех случаев приводит к перитониту. Прободение язвы приводит к тому, что содержимое пораженных органов вытекает в брюшную полость. Происходит химическое, физическое и бактериальное поражение брюшины, причем ожог будет тем сильнее, чем выше кислотность сока желудка.
- Гинекологические и акушерские патологии – сальпингит, сальпингоофорит, накопление гноя в маточных трубах, разрыв кист в яичнике или повреждение маточной трубы. Прогрессирование перитонита у женщин в подобных случаях может быть очень тяжелым. Заболевание может встречаться примерно в 10 % случаев.
- Кишечные и желчные патологии. Воспаление брюшины примерно в 10% случаев может быть осложнением кишечной непроходимости, дивертикулеза кишечника, синдрома Крона, воспаления желчного пузыря или накопления камней в этом органе. В крайне редких случаях перитонит могут вызвать инфекции зуба.
- Открытые или закрытые поражения живота. При проникающих ранениях происходит непосредственное заражение из-за наличия в окружающей среде микробов. При закрытых травмах болезнь развивается из-за нарушения целостности абдоминальных органов, а также мочевого.
- Факторами развития асептического перитонита являются агрессивные для брюшины жидкости – кровь, урина, сок желудка или поджелудочной, каловые массы. Иногда болезнь вызывают ферментативные жидкости.
Диагностика
Вовремя диагностированный перитонит в начальной стадии – шанс человека выжить. При первых подозрениях на него, если больной не в хирургическом стационаре, а дома, его близким нужно знать, как грамотно действовать. Острая боль в животе, чем бы она ни была вызвана – повод сразу вызвать «Скорую помощь». До ее приезда нельзя поить и кормить больного, ставить клизму, давать обезболивающие препараты или слабительное. Иначе это смажет клиническую картину, и постановка диагноза будет затруднена.
Постоянных, характерных только для перитонита симптомов практически нет. Они обычно схожи с его первопричиной – острым аппендицитом, непроходимостью кишечника, прободной язвой желудка или двенадцатиперстной кишки.
Однако опытный врач сразу установит отсутствие перистальтики, дыхания животом, напряженное состояние брюшной стенки, острую боль при пальпации, особенно когда пальцы быстро убирают (симптом Щеткина-Блюмберга).
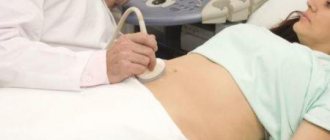
С помощью общего анализа крови устанавливают, что у больного высокий уровень лейкоцитов, отмечается сгущение крови. В анализе мочи обнаруживаются эритроциты. Инструментальными методами диагностики перитонита является рентгенография, УЗИ, МРТ органов брюшной полости. Окончательное подтверждение диагноза может дать лапароскопия и лапароцентез (пункция).
Разновидности перитонитов
Существует достаточно сложная классификация перитонитов. Врачи делят виды воспаления брюшины по многим критериям.
В зависимости от причины перитонит может быть:
- травматическим;
- перфорационным;
- послеоперационным;
- бактериальным.
В зависимости от травмирующего фактора перитонит бывает микробным или асептическим. По механизму заражения различают первичный или вторичный перитонит. Зависимо от степени распространения перитонит может быть местным, диффузным и тотальным.
По характеру воспалительного агента различают такие типы болезни:
- серозный;
- гнойный;
- геморрагический;
- фибринозный.
Зависимо от наличия экссудата различают экссудативный и сухой перитонит.
Различают еще формы заболевания, вызванные определенными бактериями. Его могут вызывать стрептококки, микобактерии туберкулеза, клостридии, гонококки.
Классификация
Различают три стадии развития острого перитонита: реактивную, токсическую и терминальную. Реактивная стадия проявляется и длится первые сутки или двое, характеризуется сильной болью, гиперемией брюшины. Локализуется перитонит в очаге воспаления, не затрагивая поначалу другие отделы кишечника. В выпоте с небольшим количеством фибрина микробов и бактерий немного или вообще нет.
С третьих суток острый перитонит переходит в токсическую стадию, которая в среднем длится трое суток. Он распространяется на несколько отделов кишечника. Выпота становится больше, он имеет серозно-гнилостный характер, появляется экссудат, количество бактерий становится значительным. Если имела место перфорация органа, то экссудат сразу приобретает зловонный запах и грязно-серый цвет. Происходит интоксикация организма, обезвоживание.
Терминальная стадия является заключительной, перитонит приобретает разлитой характер. Гнойный экссудат заполняет всю брюшную полость, парез кишечника переходит в паралич, наблюдается сильная отечность брюшины, кишечник покрыт фибринозным гнойным налетом, местами петли склеены им, все завороты заполнены зловонной жидкостью. Истощаются защитные силы организма, нарушение жизненно-важных его функций приобретает необратимый характер. Терминальная стадия длится с 6 до 21 суток. Приводит к летальному исходу.
В зависимости от причин, возраста больного, особенностей организма переход из одной стадии в другую острого перитонита может быть более быстрым или неявным, не все стадии могут иметь место. Оптимальным является диагностика и лечение в самом начале его развития, на реактивном этапе.
Перитонит могут классифицировать в зависимости от вида перитонеального выпота:
- серозный;
- гнойный;
- гнилостный;
- желчный;
- каловый;
- геморрагический.
Перитонит бывает местным и диффузным, острым и хроническим. Местные подразделяются по месту локализации: подпеченочный, межкишечный, аппендикулярный.
Выделяют еще и такие формы перитонита:
- туберкулезный – инфицирование гематогенным путем;
- адгезивный (слипчивый) – развитие спаечного процесса воспалительного происхождения;
- хронический неспецифический – редко диагностируемый;
- послеродовый – на фоне послеродовой инфекции;
- пневмококковый – свойственен детскому возрасту.
Главные симптомы заболевания
Первый признак перитонита – боль. При перфорации полых органов она очень резко выражена. По своей силе она напоминает резкий удар кинжалом. При разрыве поджелудочной железы и ее некрозе боль настолько сильная, что она может приводить к болевому шоку.
Локализация боли сначала ограничена местом поражения. Но через несколько часов, вследствие распространения патологического процесса она распространяется на весь живот. В этом случае говорят о разлитом перитоните. Иногда может наблюдаться изменение локализации боли.
Опасно! Стихание боли является плохим симптомом. Это явление вызвано параличом кишечника и накоплением в брюшной полости жидкости.
Не менее характерным признаком является напряжение мыщц. Максимальное напряжение бывает при прободной язве. В этом случае говорят о «доскообразном животе». Напряжение может не наблюдаться у ослабленных и пожилых пациентов.
Характерен положительный признак Щеткина Блюмберга. Пациент находится в лежачем положении с согнутыми нижними конечностями. При медленном надавливании на живот возникает боль. Она усиливается, если врач резко отнимает руку.
Общие симптомы болезни такие:
- повышенная температура;
- неукротимая рвота;
- тахикардия;
- понижение АД;
- олигурия;
- заострение черт лица (маска Гиппократа);
- ацидоз;
- помрачение сознания.
Уточнение диагноза
Воспалительное поражение брюшной полости предполагает выслушивание жалоб больного и сбор анамнеза. Уточняется характер болезненных ощущений, определяется степень интоксикации. Во время клинического осмотра больного проводится пальпация брюшной стенки и полости живота.
К инструментальным диагностическим процедурам относят такие:
- ультразвуковое исследование;
- рентгенографию;
- пунктирование;
- пункцию через задний свод влагалища;
- диагностическую лапароскопию;
- компьютерную томографию.
Эти методы обязательно применяются для подтверждения диагноза в комплексе с физикальным обследованием и анализом крови.
Особенности течения разных видов перитонитов
Разные виды воспаления брюшины могут иметь характерные особенности. Необходимо знать проявления таких перитонитов, так как первая помощь и лечение должны быть оказаны как можно раньше.
Опасно! При перитоните запрещено любое самолечение. Больному нельзя давать есть, пить, ставить грелку, клизму, давать обезболивающие и любые другие препараты. Это может стереть характерную клиническую картину, а от неправильного лечения может наступить летальный исход.
Течение экссудативного перитонита
При этом заболевании в абдоминальной полости накапливается жидкость. Ее может быть до нескольких литров. По мере дальшего развития патологии наступает интоксикация. Все яды, накапливающиеся в брюшной полости, разносятся по всему организму. Из-за отравления у больного прогрессирует полиорганная недостаточность.
Одновременно с концентрацией жидкости в абдоминальной полости прогрессирует дегидратация. Организм утрачивает воду и во время рвоты, с поносом. Выраженное обезвоживание еще более отягчает состояние пациента.
Сухое воспаление
В этом случае в брюшной полости накапливается небольшое количество экссудата. Но в нем отмечается большое количество фибриногена – белка, являющегося основной составляющей тромба. Из-за этого образуются спайки. Такой перитонит осложняется резкой гиповолемией.
Сухой перитонит часто возникает при туберкулезном процессе. Развитие патологии приводит к деформациям органов.
Гнойная форма болезни
Эта патология вызывается патогенной флорой. Как правило, он сочетается с образованием большого количества экссудата. Чаще всего такой перитонит является осложнением острого гнойного аппендицита.
Осложнения
Острый перитонит относится к таким состояниям, при которых требуется неотложная помощь. При несвоевременном выполнении врачебных манипуляций существует высокая вероятность развития таких последствий, как:
- формирование гнойника в брюшине;
- распространение воспалительного процесса на печень;
- поражение ЦНС токсическими веществами;
- нарушение работоспособности одновременно нескольких внутренних органов, что в медицинской области называется полиорганной недостаточностью;
- отёчность головного мозга;
- появление воспалительного процесса в лёгких;
- сильное обезвоживание;
- отсутствие перистальтики кишечника;
- расхождение послеоперационной раны;
- появление свищей.
Для того чтобы не возникло таких осложнений, необходимо своевременно устранять заболевания, которые стали причиной появления острого перитонита, в частности аппендицит, а также язвенное поражение желудка и двенадцатипёрстной кишки. Это единственная мера профилактики острого перитонита.
Стадии перитонита
Всего различают 3 стадии заболевания.
Реактивная фаза длится примерно 24 часа. Пациент лежит на спине с согнутыми к брюшной полости ногами. Резко повышается температура, значительно увеличивается частота сокращений сердца. Одновременно появляется тошнота, рвота. Сознание в преимущественно ясное. Отмечается положительный признак Щеткина Блюмберга.
Если хирургическая помощь взрослым или ребенку не была оказана на протяжении суток, то заболевание переходит в токсическую стадию. Ее длительность – до 72 часов с начала патологии. В это время наблюдаются симптомы отравления организма. В первую очередь отмечаются признаки недостаточности печени и почек.
Основные клинические явления связаны с дегидратацией и нарастанием водно-электролитных нарушений. Больного мучит сильная и неукротимая жажда. Происходит просачивание жидкости в брюшную полость наряду с нарушением проницаемости сосудов. АД падает, тахикардия усиливается до 140 и больше ударов в минуту.
При олигурии состояние пациента ухудшается. Накопление карбамида, мочевой кислоты в организме приводит к нарастанию обезвоживания. Все симптомы раздражения брюшины стираются, развивается перитонит кишечника с последующим парезом этого органа.
Если же перитонит не лечить и помощь не была оказана и в это время, то после 3 суток от начала перитонита развивается его запущенная – терминальная стадия.
Обратите особое внимание! Прогноз при такой стадии перитонита неблагоприятный. У больного развивается резкое обезвоживание и возникает прекоматозное состояние. Вероятность вылечить болезнь крайне низкая.
На третичной стадии лицо больного имеет так называемую маску Гиппократа. Черты лица становятся острыми, а кожа – почти черной. Глаза и щеки запавшие. Из-за резкого обезвоживания виски втягиваются.
Симптомы
Бывают местные и общие симптомы. Для первой категории свойственны локальные боли в животе и напряженность мышц. Они усиливаются при нажатии (пальпации). Сильные боли вынуждают человека лежать только в позе эмбриона: на боку с согнутыми ногами, подведенными к животу.
Малейшее движение или попытка сменить позу оборачиваются сильными болями
Общие симптомы – это тошнота, слабость, учащенное сердцебиение, повышение температуры до 37-390, спутанность сознания и другие расстройства, которые не протекают в животе.
Факт: при этом мышцы живота находятся в не стихающем напряжении вне зависимости от стадии.
Стадии воспаления
Таблица 1. Стадии воспаления
| Стадия | Местные симптомы | Общие симптомы |
| Первая | Не прекращающаяся боль в животе. Если попытаться сменить положение тела, боли усиливаются. | Повышение давления, учащенное сердцебиение, ощущение тошноты, рвота, сухость слизистых оболочек. |
| Вторая | Болезненность и напряжение спадают, поскольку начинается интоксикация. | Ярко выраженное вздутие живота, обильная рвота, задержка стула, учащение сердцебиения, повышение температуры до 38-39 градусов, понижение давления. |
| Третья | Местные симптомы могут быть выражены слабо либо вовсе отсутствовать из-за ухудшения общего состояния человека | Ярко выраженная интоксикация и обезвоживание. Сухие слизистые оболочки, бледность кожи, вздутие живота, тахикардия и пониженное давление, частое и поверхностное дыхание, отсутствие перистальтики, сильная рвота содержимым кишечника и желудка. Из-за тяжелого состояния проявляются расстройства нервной системы – бред, спутанность сознания, перепады настроения. |
Лечение
Терапевтические меры направлены на устранение причины перитонита. Больной нуждается в срочной операции.
При подготовке к вмешательству больному вводят анестик, ему опорожняют ЖКТ, проводят внутривенное вливание инфузионных растворов для восполнения объема циркулирующей крови.
При операции проводят:
- обеспечение доступа к пораженному месту;
- устранение инфекционного очага;
- промывание;
- кишечная декомпрессия;
- промывание брюшной полости.
Медикаментозная терапия направлена на избавление от патологического очага, коррекцию метаболических нарушений и профилактику осложнений. Назначаются такие группы препаратов.
- Антибиотики – Бензилпенициллин, Ампициллин, Гентамицин, Сигмамицин.
- Рефортан, Перфторан, глюкоза и другие растворы для инфузий.
- Кальция хлорид.
- Фуросемид (назначают очень осторожно, при нарушениях водного и электролитного обмена).
- Ибупрофен и другие НПВП.
- Антихолинэстеразные средства – Прозерин, Убретид.
- Антикоагулянты.
- Анаболики – Ретаболил, Инсулин в сочетании с глюкозой.
Обратите внимание! При остром перитоните запрещено назначение анальгезирующих лекарств. Это касается всех патологий, относящихся к категории острого живота. Запрещено вводить слабительные.
Лечение в домашних условиях, а также лечение народными средствами и другими методами перитонита невозможно. Народные способы лечения и другие рецепты могут быть причиной смерти.
После операции назначается парентеральное питание. В дальнейшем, по мере восстановления, диета немного расширяется.
Общие этапы развития
Клиническая картина перитонита полностью зависит от длительности течения недуга, от характера воспалительного процесса, от возраста пациента и истории его болезни. В хирургической и гастроэнтерологической практике выделяют стадии перитонита.
Первая стадия
Первый этап (реактивная стадия) развивается стремительно и длится около суток. Симптомы носят местный характер, общее состояние пациента тяжелое, на лице присутствует выражение явного страдания. К основным признакам относят:
- сильная болезненность;
- вынужденное положение тела пациента;
- бледность или синюшность кожных покровов;
- потливость;
- неукротимая рвота;
- признаки интоксикации;
- повышение температуры тела.
Болезненность носит постоянный характер, часто локализуется в области воспаления, но имеет место генерализация болевого очага. Иногда пациенты испытывают мнимое благополучие, благодаря снижению интенсивности болезненности, но следующие приступы боли возникают через пару часов. При пальпации болезненность усиливается сразу после отведения руки от брюшины (симптом Щеткина-Блюмберга). Больной всеми возможными способами пытается уменьшить страдания путем принятия вынужденного положения тела. Обычные позы — на боку или на спине с подведенными ногами к животу.
Вторая стадия
Второй этап (токсическая стадия) начинается спустя 72 часа после первых признаков перитонита. Местные признаки постепенно стираются или полностью исчезают. Черты лица пациента заметно заостряются, становится выраженной бледность кожных покровов, ногтевые пластины синеют. Конечности становятся прохладными или даже холодными. Пациенты находятся в спутанном сознании, проявляют полную безучастность к происходящему (реже возникает чрезмерное эмоциональное возбуждение). Возбуждение обычно характерно для маленьких детей, для которых крик является единственным способом привлечь внимание к боли и страданиям. Отмечается эпизодическая потеря сознания. Живот при пальпации безболезненный. Жажда и сухость во рту становятся мучительными, а постоянная глубокая рвота не приносит никакого облегчения. Рвотные массы обретают темно-бурый окрас с примесью крови, имеют неприятный запах гниения. Часто наблюдается задержка мочи, вплоть до полной утраты мочевыделительной функции. Температура достигает 42 градусов, пульс едва прощупывается.
Третья стадия
Терминальная стадия носит необратимый характер. Отсчет начинается спустя 3-4 суток после начала болезни. В ряде случаев третья стадия перитонита практически всегда заканчивается гибелью пациента. Состояние по характеру заболевания особо тяжелое, внешние проявления перитонита едины для всех больных:
- бледная кожа с синюшным оттенком;
- острые черты лица;
- отсутствие болезненности;
- отсутствие мышечного напряжения в брюшине;
- нарушение дыхания, вплоть до его отсутствия;
- отсутствие пульса и артериального давления.
В терминальной стадии перитонита пациенты пребывают в реанимационных боксах, подключены к аппаратам искусственного жизнеобеспечения. На последней стадии развивается выраженная полиорганная недостаточность с дисфункцией практически всех органов и систем.
Важно! Острый разлитой перитонит развивается именно на второй стадии развития патологии, когда интоксикация становится более выраженной. Печень перестает выполнять свою дезинтоксикационную функцию, в почечных структурах происходят необратимые изменения.
Перитонеальный диализ или гемодиализ неэффективны. В лабораторных анализах крови выявляются характерные признаки разлитого перитонита (увеличивается скорость оседания эритроцитов, выраженный лейкоцитоз и другое).