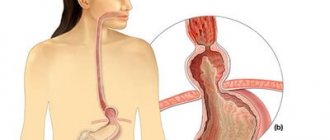
Почки – это внутренние органы, обеспечивающие очищение крови путем вывода токсичных веществ, растворенных в моче, поддерживающие водно-солевой баланс организма. У здорового человека почки не допускают задержание в организме излишков воды.
Самые разнообразные причины приводят к замедлению вывода жидкости из организма. Жидкость в почках заполняет почечные лоханки и чашечки, при этом создается дополнительная нагрузка на орган, что приводит к развитию болезни, которая называется гидронефроз.
Этиология
Изначально стоит отметить, что различают врождённый гидронефроз и приобретённый. Врождённый гидронефроз может возникнуть в результате таких факторов:
- обструкция мочевых путей;
- неправильное расположение канала.
Что касается приобретённой формы этого заболевания почек, то, как правило, она может развиваться на фоне таких заболеваний:
- воспалительные процессы в мочеполовых путях;
- мочекаменная болезнь;
- опухоли матки, мочевыводящих путей, предстательной железы и яичников;
- метастазы, злокачественные процессы в области брюшной полости;
- травмы спинного мозга, которые приводят к нарушению естественного оттока мочи.
Кроме этого, нарушения процесса естественного оттока мочи могут быть обусловлены анатомическими особенностями.
Причины возникновения заболевания
Причины возникновения заболевания — недостаточная функциональность клапанов мочеточника, приводящая к обратному току мочи
Определить причины заболевания со 100% вероятностью медики затрудняются, но есть много факторов, провоцирующих скопление жидкости в парном органе:
- Обструкции и/или генетическое нарушения прямотока мочи, образующиеся в мочеточнике, мочевом пузыре;
- Недостаточная функциональность клапанов мочеточника, приводящая к обратному току мочи.
Важно! Гидронефроз врожденного типа имеет основные заболевания: дистенезии, аномальное развитие органов мочевыделительной системы, обструкции. Приобретенное заболевание в основе содержит мочекаменную болезнь, новообразования доброкачественного/злокачественного типа, другие урологические патологии
Стадии развития
Различают три стадии гидронефроза левой (правой) почки:
- компенсированная стадия – на этом этапе моча скапливается в лоханочной системе в незначительном количестве. Функции почки сохраняются практически в полной мере.
- гидронефроз 2 степени – наблюдается сильное утончение ткани, что приводит к снижению работоспособности органа на 40%;
- третья стадия – орган практически полностью не справляется со своими функциями, наступает хроническая почечная недостаточность.
Гидронефроз: определение, классификация патологии
Гидронефроз или скопление воды в почках – патология, при которой происходит расширение чашечно-лоханочной системы почек, ведущее к атрофии паренхимы
Гидро – вода, нефро – почка, в переводе с латинского перевод названия болезни говорит сам за себя: концентрация жидкости в локальной точке. Переходя в стадию обострения, патология приводит к деструкции почечных функций, нарушению обменных процессов и инфицированию всего организма пациента.
Диагностироваться болезнь может сразу после рождения – врожденный вариант или в процессе жизнедеятельности – приобретенный. Поражать патология может одну или обе почки, при этом двустороннее воспаление нарушает оттоки мочи в нижних пределах путей мочевыведения: мочеточнике, уретре.
Классифицируется три степени заболевания:
- Первая степень проявляется незначительным расширением лоханки из-за повышения давления на ее стенки. При этом орган еще сохраняет 100% своих функций.
- Вторая степень – среднее или значительное расширение лоханок, чашек. Скопленная жидкость в почках давит на паренхиму, перекрывает канальцы, функциональность органов сохраняется на 40-45%;
- Третья степень характеризуется атрофией тканей органов, причем процесс уже необратимый, приводящий к полной гибели почки и угрозе жизни пациенту.
Симптоматика
На ранней стадии развития заболевания симптомов практически нет. В отдельных случаях больной может жаловаться на такие симптомы:
- колики;
- более частое мочеиспускание, которое не приносит должного облегчения;
- ощущение тяжести в области расположения органа.
Симптомы гидронефроза
По мере развития врождённого гидронефроза или приобретённого, может ощущаться тупая, ноющая боль в области поясницы. Локализация болевых ощущений зависит от того, какая именно почка поражена. Далее можно наблюдать такие симптомы:
- боль внизу живота;
- слабость;
- повышенная температура;
- тошнота;
- приступы боли в области расположения органов;
- вздутие живота;
- повышенное артериальное давление.
Если у больного наблюдается повышенная температура (более 37 oC), то это свидетельствует о начале инфекционного процесса, особенно когда есть подозрение на гидронефроз у детей.
В некоторых случаях у больного не наблюдаются вышеописанные симптомы, кроме одного – мочи с примесью крови. Такое нарушение требует немедленного обследования у врача.
Диагностика гидронефроза (почки)
Современные методы диагностики (УЗИ, рентгеноскопия, КТ, МРТ), как правило, позволяют не только выявить гидронефроз, но и определить причину развития гидронефроза, а также спланировать оперативное вмешательство.
| Гидронефроз — УЗИ | Гидронефроз — экскреторная урография (рентген после введения контрастного вещества в вену) |
Гидронефроз левой почки
Гидронефроз левой почки это одно из наиболее распространённых заболеваний мочеполовой системы. Основным провоцирующим фактором является камень, который может блокировать отток мочи. При этом, если камень попадает в мочевыделительный канал, рассматривают двусторонний гидронефроз.
Первым и наиболее распространённым симптомом при такой болезни является боль с левой стороны, которая отдаёт в ногу. Также наблюдается болезненный отток мочи с примесью крови и слизи. В некоторых случаях больной не может помочиться, хотя позывы к мочеиспусканию присутствуют.
При таковых симптомах следует незамедлительно обратиться к врачу для точной постановки диагноза и немедленного лечения. Практически всегда назначается операция.
Лабораторные исследования
Для выявления первых признаков заболевания и постановки предварительного диагноза используются лабораторные пробы: анализ крови, мочи, пробы Зимницкого и Нечипоренко. Анализ мочи при гидронефрозе показывает превышенное количество эритроцитов и белка. Когда в крови увеличено количество креатинина, мочевины, скорее всего, имеет место ухудшение работы почек, с задержкой мочи в организме. Проба по Нечипоренко определяет воспаления, а проба по Зимницкому используется для оценки состояния и функций почек.
Гидронефроз у детей
Как правило, гидронефроз у детей это врождённое заболевание. Такая патология может возникнуть у новорождённых, если диагностировался гидронефроз при беременности. У новорождённых патология нередко затрагивает обе почки одновременно.
При помощи специальной диагностики можно диагностировать гидронефроз у плода. Поэтому врождённая форма гидронефроза у детей диагностируется гораздо чаще.
Гидронефроз у плода и причины развития у него такой патологии можно определить ещё на ранних строках, что даёт возможность начать лечение своевременно, а значит, оно будет более результативным. Такой недуг у новорождённых может быть обусловлен следующими факторами:
- стеноз прилоханочной системы;
- высокое отхождение мочеточника;
- сужение шейки мочевого пузыря.
Гидронефроз у детей лечится более успешно, чем у взрослых, так как диагностируется на ранних стадиях.
Лечение гидронефроза у детей
Лечение гидронефроза у детей и новорождённых проводится только после точной диагностики и подтверждения диагноза. В обязательную программу диагностики входит следующее:
- общий анализ мочи и крови;
- УЗИ почек;
- рентгенологическое исследование почек.
Рентген при гидронефрозе почек
Как правило, лечение гидронефроза у детей проводится только оперативно и проходит в два этапа:
- иссечение тканей для расширения прохода;
- анастомоз — подшивание мочеточника к лоханке.
Угрозы для жизни такая операция не представляет, при условии компетентности хирурга. Реабилитационный период длится недолго, но на этот период требуется соблюдение диеты. Данное обстоятельство не касается новорождённых.
Инструментальные методы
Инструментальные методы анализа работы почек наиболее эффективные и, соответственно, часто применяемые. Используют для того, чтобы оценить функционал почек, их анатомо-морфологические показатели, а также функции мочевыводящих путей. К ним относятся ультразвуковые, рентгенологические, радионуклидные методы и биопсия. Рассмотрим поэтапно, что из себя представляют виды инструментальных методов.
УЗИ или ультразвуковое исследование
Ультразвуковое исследование делают чуть ли не первым среди других, чтобы узнать работу почки. На УЗИ сразу определяют расположение и формы почек, деформированы ли чашечки и лоханка, скажут о размерах паренхимы. Если использовать цветное допплеровское картирование, ценность УЗИ повысится, поскольку будет возможность изучить сосудистое русло органа. С результатами других исследований УЗИ показывает, как уверенно сделать выбор в пользу способа операции.
Уретроскопия
Уретроскопия (анализ уретры, мочеиспускательного канала) проводится при камнях уретры и аномалиях развития. Для такого метода пациента готовят: нужно опорожнить мочевой пузырь и ввести препарат местного обезболивания в мочеиспускательный канал. Само исследование делают в кресле в положение лежа и с согнутыми и разведенными в коленях ногами. После такой процедуры возможен курс с антибиотиками на 3−5 дней, чтобы обезопасить себя от инфекций.
Нефроскопия
Нефроскопия принадлежит к методам эндоскопическим для исследования почечных лоханок и чашек. Может проводиться двумя способами. Первый, когда эндоскоп вводится в мочеточник и таким образом его проводят в систему. Второй, применяемые более часто, когда через разрез лоханки под местным обезболиванием делают анализ.
Цистоскопия
Осмотр мочевого пузыря изнутри для диагностики называют цистоскопией. Цистоскоп вводят через мочеиспускательный канал в мочевой пузырь. У женщин такая процедура, благодаря анатомическим особенностям, не вызывает проблем и не болезненна. Пациент лежит в урологическом кресле. После введения выпускают остаточную мочу, определяя ее количество. Возможно перед процедурой промывание мочевого пузыря, если ранее там была выявлена кровь или гной.
Хромоцистоскопия
Такое обследование эффективно для четкого понимания, как часто и быстро выводится моча из мочеточника. Врач вводит пациенту специальный раствор, который окрашивает мочу в голубой цвет. Проводит исследование и видит, когда и как начинается выделение в пузырь окрашенной мочи. По этим, полученным таким способом данным, он делает вывод о работе, функциональности и состоянии мочевой системы.
Рентгенодиагностика гидронефроза
В диагностике заболевания гидронефроза врачи называют главными рентгенологические методы исследования. Они считаются относительно безопасными и очень результативными. При рентгенограмме определяется патология размеров почки, секреторная функция паренхимы, эвакуаторная деятельность мочеточника и лоханки здоровой и пораженной почки, уже есть представление о наличие камней и песке. Если гидронефроз на I—II стадии развития, то рентгенодиагностика показывает тени полостей почки. А через 30−60 минут на снимке видны расширенные лоханку и чашечки.
Почечная ангиография
Метод почечной ангиографии хорош, когда другие исследования рентгенодиагностики не дают нужной информации и не могут в точности ответить на вопросы врача. Особенно, когда нужно принять решение по оперативной тактике, о выборе операции. Такое обследование точно обнаруживает добавочные почечные сосуды, локализацию и количество, место отхождения от аорты, зоны почечной паренхимы. Практика показывает, что почти у половины пациентов, прошедших почечную ангиографию, были множественные артерии.
Микционная цистография
Это рентгенологический способ изучить работу мочевого пузыря и других органов всей системы при мочеиспускании. Сначала пациенту посредством катетера вводится контрастное вещество, делается снимок рентгена. После пациент мочится и дальше опять делается снимок. Это ценный метод анализа, поскольку при патологии на снимке будет видно, на каком этапе находится вещество, и по этому можно делать вывод, как проходит моча в мочеточники.
Компьютерная томография (КТ)
Для полного представления о возможном набухании почек или блокировке органов следует провести один из видов рентгенологического исследования — компьютерную томографию (сокращенно — КТ). Процедура даст ясную картину происходящего в организме, а врачу — поможет назначить верное лечение. Хотя метод и принадлежит к рентгеновским, тем не менее, вредные лучи в конкретном случае обязательно поддаются компьютерной обработке и с помощью этого создают объемное изображение почек.
Компьютерная диагностика может проводиться как с помощью контрастного вещества, так и без. Без вещества особых приготовлений не проводят. С контрастным веществом рекомендуют сделать биохимический анализ крови (чтобы избежать подозрений на почечную недостаточность), за три часа не принимать пищу, уведомить врача об аллергии (если есть). Перед процедурой пациент должен снять все металлические украшения или изделия, лечь на рентгеновский стол и, пока сканер делает снимки, больной остается неподвижным. По окончании врач просит пациента остаться на несколько минут для проверки качества снимков.
Магнитно-резонансная томография (МРТ)
Данные, полученные от МРТ, дают медикам четкое понимание состояния верхних мочевых путей и причин гидронефроза. Как известно, болезнь имеет 4 стадии, подразумевая степень растянутости чашечно-лоханной системы. Как раз четко определить стадию болезни может метод МРТ. Кроме того, такая процедура показывает и лучшие данные относительно толщины кортикального слоя. Вместе с тем, при магнитно-резонансной томографии не всегда удается точно увидеть длину суженного участка мочеточника. К положительным сторонам относят то, что сама процедура длится не более, чем 90 минут, не используется ионизирующая радиация.
Радиоизотопная ренография (сцинтиграфия почек)
Этот метод относится к редким, используемым в ядерной медицине. Данные исследования показывают не только информацию о закупоривании мочевыводящих потоков. Действует такой способ таким образом: пациенту вводят препарат, обработанный радиоизотопами, дальше наблюдают за накоплениями в почках. При проведении нет ограничений или подготовительного этапа.
Гидронефроз при беременности
Гидронефроз при беременности имеет такие же симптомы, как указаны в перечне выше. Стоит отметить, что гидронефроз в таком положении, чаще развивается в правой почке, чем в левой. Это обусловлено тем, что мочеточник сдавливается из-за расширения матки.
Очень важно определить, образовалось это заболевание во время беременности или было врождённым. Дело в том, что гидронефроз при беременности может стать причиной развития патологии у новорождённого.
Операбельное вмешательство в таком положении невозможно. Как правило, назначается консервативное лечение с минимальным потреблением медикаментов. В этом случае уместно лечение народными средствами, но только по предписанию врача. Важно соблюдать при этом диету, но без ущерба для ребёнка.
Народная медицина при лечении гидронефроза
Народные средства используют для лечения гидронефроза как дополнение к лекарственной терапии при обязательном контроле со стороны врача. Проверенные народные рецепты далее.
Рецепт 1. Смешать сухую траву:
- Спорыш – 1 ст. ложка.
- Хвощ –1 ст. ложка.
- Створки фасоли –1 ст. ложка.
Добавить 5 ложек листьев березы. 2 ст. ложки смеси засыпать в термос и залить 200 мл кипятка. Настаивать 7 часов. Выпить в 2 приема за 20 минут до приема пищи.
Рецепт 2. Взять в равных пропорциях:
- адонис,
- зерна овса,
- шишки хмеля.
2 ст. ложки смеси заливаются 1 стаканом кипятка, настаивать 7 часов. Выпить в 2 приема за 20 минут до еды.
Диагностика
Во время осмотра врач может предварительно диагностировать гидронефроз посредством пальпации. В области органа наблюдается уплотнение. Также во внимание принимаются симптомы больного и общее состояние его здоровья. Для точной постановки диагноза назначают инструментальные и лабораторные анализы:
- общий анализ мочи и крови;
- УЗИ почек;
- рентгенологическое исследование почек.
УЗИ при гидронефрозе почек
На основании анализов ставится точный диагноз и назначается корректный курс лечения. Если по результатам таких исследований поставить точный диагноз невозможно, врач может назначить КТ и МРТ исследование.
Стадии гидронефроза (почки)
В течении гидронефроза традиционно принято выделять три стадии, имеющие характерные объективные признаки.
- На I стадии гидронефроза выявляется расширение лоханки почки (пиелоэктазия).
- II стадия гидронефроза характеризуется расширением не только лоханки, но и чашечек почки. На этой стадии начинает страдать ткань почки, начинается ее повреждение и атрофия.
- III стадия – финал развития гидронефроза. Почка полностью атрофируется, перестает функционировать и превращается, по сути, в тонкостенный мешок.
| Стадии развития гидронефроза, вызванного наличием дополнительного сосуда в области лоханочно-мочеточникового сегмента (ЛМС). |
Лечение
В большинстве случаев назначается операция. Особенно, если болезнь диагностируется у детей.
Что касается лечения заболевания у взрослых, то используется как консервативное лечение, так и проводится операция. Все зависит от степени развития недуга и общего состояния больного. Важно на период лечения соблюдать диету.
Консервативное лечение уместно только на ранней стадии развития заболевания. В рамках терапии назначаются препараты такого спектра действия:
- обезболивающее;
- противовоспалительное;
- для понижения артериального давления;
- антибактериальные (если есть инфекция).
Однако, как показывает практика, даже на ранней стадии наилучшие результаты даёт операция.
Симптомы гидронефроза
Клиническая картина.
Гидронефроз часто развивается бессимптомно и проявляется при вспышке инфекции, травме или случайно обнаруживается при пальпации брюшной полости. Симптомов, характерных только для гидронефроза, нет. Наиболее часто отмечается боль в поясничной области разной интенсивности, постоянного ноющего характера, а в ранней стадии — в виде приступов_почечной колики. Боли при гидронефрозе, могут возникать и днем, и ночью независимо от того, на каком боку спит больной.
Приступы сопровождаются тошнотой, рвотой, вздутием живота и повышением артериального давления. Часто больные отмечают уменьшение количества мочи перед приступами и во время них и увеличение ее количества после приступа. В далеко зашедших стадиях гидронефроза острая боль нехарактерна.
Повышение температуры во время приступов боли возможно только при инфицированном гидронефрозе.
Важным симптомом при большом гидронефрозе является прощупываемое в подреберье опухолевидное образование.
Иногда единственный симптом— гематурия (микро- и макроскопическая), чаще наблюдаемый в начальных стадиях гидронефроза. Макроскопическая гематурия наблюдается у 20% больных гидронефрозом, микрогематурия — значительно чаще.
В терминальной стадии заболевания функция почки резко нарушается. Признаки почечной недостаточности появляются главным образом при двустороннем процессе.
Диета
Не последнее место в лечении занимает диета. Диета прописывается врачом индивидуально. Из ежедневного рациона должны исключиться следующие продукты:
- солёное;
- жирное;
- копчёное;
- сладости;
- алкоголь;
- жареное мясо и острые блюда.
Вместо этого диета должна включать в себя следующее:
- овощи и фрукты;
- молочные продукты;
- белки.
Такая диета в комплексе с правильным лечением даёт положительные результаты. К слову сказать, диета может помочь наладить обмен веществ, что полезно для всего организма.
Консервативное лечение
Консервативное лечение при этом заболевании применяется крайне редко, ведь причиной гидронефроза является механическое препятствия в мочевыводящих путях, поэтому иначе как, удалив их и обеспечив урине правильный отток, вылечить заболевание невозможно.
Однако если процесс сопровождается воспалением, необходимо провести симптоматическую терапию, а именно:
- прием противовоспалительных препаратов;
- прием антибиотиков;
- прием препаратов от гипертензии.
Кроме того, назначается специальная диета с ограничением употребления поваренной соли, отдых, щадящий режим.
Хирургическое лечение
При оперативном вмешательстве может быть удалено препятствие в мочевыделительной системе, например, новообразование.
При сужении мочеточника хирургическое лечение гидронефроза может быть проведено тремя способами:
- При помощи установки стента – трубочки, которая будет помещена в мочеточник, соединяя почку и мочевой пузырь, обеспечивая беспрепятственный отток урины. Размер стента выбирает хирург исходя из анатомических особенностей пациента. Обычно все стенты имеют диаметр 1,5 см, и длину до 30 сантиментов. Концы трубочек имеют загнутую форму – это необходимо для того, чтобы трубка надежно фиксировалась в организме пациента.
Процедуру чаще всего проводят под общим наркозом. В мочевой пузырь вводится цистоскоп, который позволяет визуализировать устье мочеточника в мочевом пузыре. Туда вводится стент под контролем ренгенографа.
Стент рекомендуется удалить во временном промежутке до 8 недель, и даже в том случае, если стент устанавливается пожизненно, его нужно менять 4 раза в год.
- При помощи нефростомы – ведения в почку тоненькой трубочки через прокол в пояснице. Она необходима для выведения мочи из почки для того, чтобы уберечь ткани органа от повреждения во время наполненности уриной. Нефростома – временный и экстренный метод, который используется во время оперативного вмешательства или при поступлении больного в отделении при срочной госпитализации, чтобы моча выводилась из организма до момента, когда больному будет проведено оперативное вмешательство.
- При помощи пластики мочеточника – последний вариант все чаще используется при гидронефрозе из-за сужения места перехода лоханки в мочеточник. Операция абсолютно не травматична: хирург делает проколы в животе пациента, удаляет суженный участок мочеточника и сшивает края мочевыделительного тракта. В среднем, такая операция продолжается не более одного часа.
При правильно проведенной операции эффект может быть пожизненным.
Таким образом, хирургическим лечением при гидронефрозе является два варианта: пластика мочеточника и установка стента. Достоинством стента является простота его установки и низкая цена, а недостатком – необходимость замены трубочки каждые 3-4 месяца.
Пластика мочеточника дает длительный и надежный эффект, но такая операция предполагает более серьезное оперативное вмешательство, поиск надежного врача и, возможно, финансовых трат.
| Хирургия при гидронефрозе почки |