Желтуха связана с повышением концентрации билирубина в плазме крови. В результате этого наблюдается изменение пигментации кожных покровов, слизистых оболочек и белков глаз, которые приобретают желтоватый оттенок. Течение заболевания и наличие негативных симптомов связаны с рядом причин, которые спровоцировали желтуху.
Данное заболевание является одним из наиболее распространенных. Особенно часто желтуха встречается в странах с теплым климатом и неблагоприятными санитарными условиями. Признаки болезни могут быть ярко-выраженными или практически незаметными. Поэтому важно провести диагностику, чтобы своевременно приступить к качественному лечению.
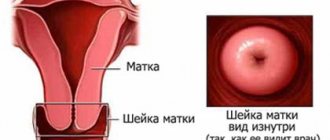
Что такое желтуха?
Проявление желтушного синдрома обусловлено повышенным содержанием в крови билирубина — пигмента желчи, образованного в процессе распада гемоглобина. Когда ребёнок здоров, «жёлтые» клетки накапливаются в его пищеварительном тракте и постепенно выводятся из организма.
Однако сбои в функционировании некоторых систем провоцируют избыточное разрушение гемоглобина, замедленную переработку и вывод билирубина, как результат — пожелтение кожных покровов, склер глаз.
Формы и причины появления желтухи у детей
Выделяют 2 вида проявления желтушного синдрома: физиологический и патологический. Первый вид характерен исключительно для новорожденных. Спустя 2-4 дня после рождения кожа малыша приобретает желтоватый оттенок, который может сохраняться до двух недель.
Причина появления неонатальной желтухи: незрелость систем, отвечающих за обменные процессы в организме ребёнка. При внутриутробном развитии расщеплять билирубин помогал материнский организм. «Обезвреживание» желчного пигмента усложняется большой выработкой эритроцитов при развитии плода.
Активному проявлению физиологической желтухи способствуют следующие факторы:
- Неправильное питание беременной женщины;
- Курение будущей матери;
- Сахарный диабет, недостаток йода у беременной;
- Приём лекарственных препаратов.
Важно! Максимальный срок желтушного синдрома новорожденных — 3 недели. Если кожа за это время не приобрела естественную окраску, требуется врачебная помощь.
В любом другом возрасте желтизна тела считается патологией. В зависимости от причин развития синдрома различают три формы: надпечёночную, печёночную, подпечёночную. Название определяет точку сбоя в цепочке «выработка — распад — выведение билирубина».
Надпечёночная (гемолитическая). Причина появления — усиленное расщепление гемоглобина с выбросом в кровоток большого объёма билирубина. Желтушный синдром провоцируют сбои в кровеносной системе. Массовое преобразование эритроцитов наблюдается при токсическом воздействии лекарств, отравлении организма ребёнка свинцом, мышьяком, сероводородом или змеиным ядом. Иногда такая желтуха развивается при малярии, сепсисе, эндокардите, злокачественных образованиях кроветворной системы, несовместимости донорского продукта или при заражении организма гельминтами.
Печёночная (паренхиматозная) желтуха — результат заболевания печени. Возможны различные поражения печёночных тканей:
- Вирусные гепатиты;
- Осложнение после мононуклеоза;
- Билиарный цирроз печени;
- Синдромы Криглера-Найяра, диагноз Жильбера-Мейленграхта;
- Непереносимость лекарств, токсическое воздействие химических соединений.
Деструктивное действие токсинов, вирусов приводит к разрушению клеток печени. Желчные пигменты из распавшихся гепатоцитов поступают в кровеносные и лимфатические сосуды.
Подпечёночная (механическая) желтуха. Возникает из-за частичной/полной закупорки желчных путей, которая осложняет отток билирубина. Механическим фактором являются: кисты, опухоли, абсцессы, камни. Интенсивность желтушного проявления определяется степенью обструкции.
В ситуациях, когда новообразование или камни полностью перекрывают проток, блокируется проходимость желчи к кишечнику. В желчевыводящих проходах наблюдается повышенное давление: продукты распада начинают просачиваться в кровь, окрашивая слизистые и кожу.
Важно! Существует так называемая каротиновая или «ложная желтуха». Изменение оттенка кожи наблюдается при употреблении большого количества оранжевых продуктов (морковь, тыква, апельсин), медикаментов или добавок, богатых каротином. Такая реакция организма нормальна и не требует лечения.
Народная медицина
Если было принято решение выписать малыша из роддома, то в дальнейшем лечение патологии будет проводиться в домашних условиях. Мамочка должна внимательно относиться к каждому симптому. Дополнительно лечащий врач следит за изменением физиологического состояния. Если улучшений не наблюдается, то целесообразно изменить тактику лечения.
В процессе лечения грудничка могут использоваться только те средства, которые были предварительно согласованы с лечащим врачом.
Быстро и эффективно вывести токсичные вещества позволяет отвар из шиповника. Для его приготовления необходимо использовать три сушеные ягоды, которые тщательно измельчаются и заливаются кипяченой водой. Достаточно всего стакана жидкости. Для получения максимального количества целебных свойств отвар должен настояться не менее пяти часов. Избавиться от желтухи позволит прием по одной чайной ложке каждый раз перед кормлением. Родители должны быть предельно внимательны при использовании, если у ребенка уже была зафиксирована аллергия.
Эти травы помогают улучшить кровообращение и устранить воспаление. Процесс приводит к быстрому выведению билирубина из тканей и крови.
Отвар можно сделать самостоятельно. Для этого 200 граммов цветков календулы и ромашки заливаются одним литром воды. Заваривание должно продолжаться не менее 10 минут. Настаивание необходимо провести три часа. Средство целесообразно добавлять каждый раз во время купания.
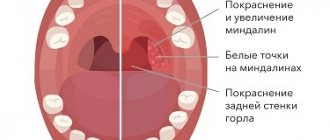
Симптомы желтухи у детей
Клиническая картина зависит от формы желтухи. Общий симптом для всех типов патологии — окрашивание слизистых, кожи в разные тона жёлтого цвета. Поражение самой печени дает жёлто-красный оттенок, гемолитическая желтуха сопровождается лимонным цветом тела, а при механическом сбое наблюдается жёлто-зелёная окраска.
Для желтухи у детей характерны и другие отклонения:
- Цвет кала. Печёночное поражение осветляет каловые массы; при гемолитической желтухе, наоборот, происходит окрашивание экскрементов в тёмно-бурый цвет. Затруднённый отток желчи при подпечёночной желтухе сопровождается полным обесцвечиванием кала.
- Изменение цвета мочи. Моча становится тёмно-коричневой. При заболевании печени цвет мочи напоминает пиво.
- Кожный зуд. Интенсивность зависит от типа поражения. Наиболее выражен при закупорке желчных путей — из-за сильного зуда у ребёнка появляется бессонница, без своевременного лечения возможно нервное истощение. При остальных формах кожный зуд умеренный.
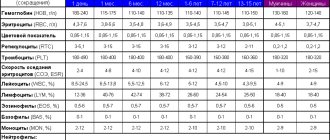
- Отклонения в анализе крови. Картина меняется в зависимости от разновидности синдрома: печёночная недостаточность — снижение СОЭ, лейкоцитов; механическая желтуха — повышение СОЭ; лейкоцитоз, гемолитическая патология — ретикулоцитоз, анемия, увеличение СОЭ.
К перечисленным симптомам добавляются признаки главного заболевания. Вирусный гепатит проявляется тошнотой, асцитом, рвотой. Клиническая картина при камнях, новообразованиях в желчных протоках — быстрая потеря веса, ощущение колик, острых болей в подреберье справа.
Совет. Появление первых симптомов и жалоб — повод для незамедлительного обращения за помощью врача. Доктор осматривает ребёнка, выдаёт направление на анализы, для уточнения диагноза проводят УЗИ.
Питание
Комплексное, назначаемое гастроэнтерологом лечение желтухи в домашних условиях у взрослых включает, в первую очередь, диету.
Диета должна быть калорийной, сбалансированной, состоящей из блюд, которые не нанесут вреда печени. Кушать блюда нужно только свежими и теплыми. В рационе пациента обязательно должны присутствовать в достаточном количестве белки, витамин D (содержится в мясе и продуктах животного происхождения) и железо.
Питаться в домашних условиях нужно часто небольшими порциями, не менее 5 раз в день. Назначают диету для лечения желтухи у взрослых, которая состоит из трех этапов.
Первый этап (около двух дней) предполагает потребление раствора глюкозы, фруктов, сладких компотов и чая. За счет поступления глюкозы, происходит нормализация процессов в клетках печени. Твердая пища в этот период не приветствуется, жидкости способствуют выводу из организма шлаков.
Второй этап (около недели) предполагает включение в рацион овощных отваров и каш, а также небольшого количества твердой пищи.
Третий этап (до выздоровления) позволяет кушать диетические продукты, разрешенные при заболеваниях печени.
Что можно в период лечения желтухи у взрослых:
- сухой хлеб, сухари, галеты;
- овощные и крупяные супы, тушеные овощи и каши;
- нежирные мясо, птицу и рыбу только в отварном или запеченном виде, котлеты из них на пару;
- нежирные молоко, кефир и творог, запеканки и пудинги из них, твердые сыры;
- сладкие компоты, кисели, мармелад, джем, карамель.
При лечении желтушки в домашних условиях у взрослых приветствуется потребление свежих ягод — малины и клубники, зелени — укропа и петрушки.
Что нельзя в период лечения желтухи у взрослых:
- консервы, копчения, соления и маринады, жареные блюда;
- жирное мясо, птицу и рыбу, бульоны из них;
- специи, шоколад, пряности, кофе, алкоголь (под особенно строгим запретом);
- бобовые, редис и редька, грибы;
- свежий хлеб, торты с кремом, выпечка.
Лечение желтухи у ребенка
Самостоятельное лечение желтушного синдрома недопустимо. Первый (основной) этап медпомощи оказывается в стационаре. Лечение направлено на устранение первичной болезни, повлекшей изменения в работе организма. Методика и выбор лекарств зависят от причины появления «желтизны».
Если основа патологического состояния — вирусный гепатит, то необходим приём противовирусных препаратов и лекарств, активизирующих иммунную систему. Механическая желтуха устраняется исключительно хирургическим путём.
Важно! При паренхиматозной желтухе существует вероятность кровотечения. Медлить с визитом к врачу опасно!
Маленьким пациентам в обязательном порядке приписывают ферменты и жирорастворимые витамины. Всем без исключения показана строгая диета с минимальным содержанием жиров. Из детского рациона на лечебный период и время восстановления необходимо исключить: соленья, шоколад, колбасные деликатесы, кислые ягоды, сдобу, яйца, мороженое, грибы.
Нетрадиционные способы лечения
Народные, нетрадиционные способы для лечения взрослых в домашних условиях способны облегчить состояние пациента в период затухания болезни или во время течения хронической желтухи. Однако необходимо знать, как лечить желтуху в домашних условиях нетрадиционными методами.
Сокотерапия
Обычно применяют свекольный сок с добавлением нескольких капель лимонного. Отжимают сок из ярко-бордовых плодов, без прожилок, дают напитку выстояться в холодильнике около 3 часов. Каждое утро принимают около 100 г сока. Полезен тыквенный сок, его рекомендуют принимать до 200 г в день.
Лечебные травы
Хорошо помогает для очищения печени от токсинов сбор трав — мяты, тысячелистника и ромашки аптечной. Мята — лекарственное, эфиромасленичное растение, является желчегонным и болеутоляющим средством. Содержащиеся в тысячелистнике филлохиноны активно растворяют жиры. Аптечная ромашка снимает внутренние отеки, спазмы и воспаления.
Рассол квашеной капусты
Рассол улучшит работу печени и выведет паразитов (лямблий). В день выпивают не менее литра рассола с перерывами в 3–4 часа. По отзывам, желтуха быстро проходит, лечение рассолом в домашних условиях считается эффективным.
Корень хрена
Растение само по себе и его корень чрезвычайно богаты витаминами В и С. В нем много калия, кальция, содержатся эфирные масла. Измельченный корень заливают литром хорошо прокипяченной воды. Настаивают сутки, в течение дня нужно выпить стакан настойки, разделив его содержимое на 4 части.
Вши
Лечение вшами от желтухи известно с давних пор. Вшей закатывают в хлебный мякиш и съедают, выздоровление, по отзывам, наступает стремительно. Доказательная медицина не считает данный способ лечения эффективным. Более того, вши являются переносчиками различных инфекционных заболеваний: их поедание может быть небезопасным.
Профилактика желтухи у детей
Распространённая причина желтухи в детском возрасте — заболевание малыша гепатитом. Своевременная вакцинация способна существенно снизить вероятность заражения и облегчить течение заболевания. Прививки против гепатита типа А и В включены в обязательный график вакцинации.
Гепатит А распространяется бытовым путём, и обычно проходит без тяжёлых осложнений. Заражение гепатитом В происходит через кровь, вирусная атака является причиной развития цирроза. Вакцинацию против вируса типа В проводят в роддоме.
Уменьшить риск заражения помогут обязательные меры, нацеленные на соблюдение личной гигиены. Ребенок должен пользоваться собственным полотенцем, зубной щёткой, обязательно мыть руки после туалета и перед приемом пищи. Овощи и фрукты всегда необходимо мыть.
Стоит скрупулезно относиться к выбору детского стоматолога, парикмахера и прочих специалистов, выполняющих манипуляции, связанные с телесным контактом. Обязательно следует исключать общение ребёнка с носителем заболевания.
Для повышения стойкости организма рекомендовано соблюдать дневной распорядок, организовать полноценный сон ребёнку, частые прогулки, обеспечить сбалансированный рацион питания.
Заболевания, сопровождающиеся пожелтением кожи, встречаются у детей разного возраста. В реальных причинах патологии поможет разобраться доктор. Поэтому не стоит заниматься самолечением и рисковать здоровьем малыша — при первых же симптомах желтухи надо обращаться в больницу.
Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача.
Желтухой называют заболевания, которые протекают с окрашиванием кожи и слизистых в желтый цвет. Происходит это из-за накопления билирубина. В статье мы поговорим о том, как протекает желтуха у детей.
Причины заболевания
Желтуха развивается в двух случаях: или билирубин излишне образуется, или не успевает выделяться. Его циркуляция происходит таким образом: эритроциты распадаются, выделяя непрямой биливердин, который затем превращается в непрямой (свободный) билирубин. Последний захватывается клетками печени (гепатоцитами), связывается с глюкуроновой кислотой. Затем прямой билирубин (связанный) попадает с желчью в кишечник, и выводится из организма. Часть обратно всасывается и выводится почками.
По тому, в каком месте этой цепочки у ребенка произошел сбой, выделяют 3 формы желтухи:
- надпеченочная, или гемолитическая (до момента, когда билирубин попадает в печень);
- печеночная, или паренхиматозная (нарушается процесс связывания в печени);
- подпеченочная, или обтурационная, или механическая (нарушается выведение).
Надпеченочные формы желтушного синдрома
Возникновение гемолитической желтухи у ребенка связано с усиленным распадом эритроцитов или их предшественников. В результате образуется большое количество билирубина. В анализах крови присутствуют изменения в виде анемии.
- желтое окрашивание кожи, склер и слизистых с их умеренной бледностью;
- повышение непрямого билирубина в анализах крови;
- изменение цвета кала у ребенка: он становится темно-коричневым;
- увеличение размеров печени и селезенки;
- повышение в крови ретикулоцитов (предшественников эритроцитов);
- укорочение продолжительности жизни эритроцитов.
Фототерапия
Медикаментозная поддержка для лечения взрослых в домашних условиях будет эффективна совместно с проведением сеансов фототерапии при желтухе. На таких сеансах под воздействием ультрафиолетовых лучей пигмент разрушается и пациенту становится легче.
В фототерапии для лечения взрослых используются ультрафиолетовые лампы. Яркие солнечные лучи также способны принести положительный эффект.
Применяется процедура при лечении желтушки новорожденных. Однако и при лечении желтухи у взрослых фототерапия пользуется заслуженной популярностью.
Лампа для лечения желтухи у взрослых имеет оптимальный спектр излучения, в результате его воздействия билирубин приобретает водорастворимую форму и становится нетоксичным.
Печеночные формы желтушного синдрома
Печеночную желтуху вызывает любой патологический процесс в гепатоцитах или в желчных путях печени. Желтушный синдром у детей в этом случае развивается из-за нарушения «печеночного» метаболизма билирубина. Существует 3 вида болезни:
- Печеночно-клеточная желтуха связана с вирусными гепатитами, отравлениями химическими веществами, непереносимостью лекарств, циррозом, инфекционным мононуклеозом, лептоспирозом. Механизм развития синдрома – нарушение целостности гепатоцитов и выход билирубина во внеклеточное пространство. Вследствие этого он выводится не желчью, а только с мочой, что проявляется билирубинурией.
- Холестатическая форма желтухи (стаз – застой) развивается вследствие нарушения метаболизма компонентов желчи и изменения проницаемости желчных капилляров. Такое может быть при холестатическом гепатите, циррозе, приеме лекарств.
Признаки: повышенное содержание в анализах крови: обоих видов билирубина, желчных кислот, щелочной фосфатазы. Выделение метаболитов билирубина с мочой и калом отсутствует или понижено.
- Энзимопатическая форма желтух (энзим – фермент) развивается вследствие недостаточности ферментов, участвующих в метаболизме билирубина. Причинами являются голодание или введение специальных препаратов при рентгенологическом исследовании. Такое наблюдается также при синдромах Жильбера-Мейленграхта, Криглера-Найяра и т. д.
Проявляется эта форма высоким уровнем непрямого билирубина в крови.
Что представляет собой заболевание?
Наверное, многие люди знают о том, какие симптомы при желтухе у взрослых можно наблюдать — желтизна кожи, изменение цвета глазной склеры, которая принимает нехарактерный желтый оттенок. Тем не менее далеко не все четко понимают, что же кроется за этим термином.
Гепатиты, которые представляют собой вирусные заболевания, поражающие печень человека, — именно эти недуги в народе и характеризуют словом «желтуха». Симптомы у взрослых, как передается, каковы факторы риска и как лечат болезнь — эти вопросы интересны многим.
Если речь идет о вирусном заболевании, то возбудитель, как правило, передается при контакте с кровью или внутренними жидкостями зараженного человека. После проникновения в организм вирусные частички начинают активно размножаться, нарушая работу организма, в частности печени. Именно так развивается вирусная желтуха. Симптомы у взрослых, инкубационный период, степень поражения организма — все в данном случае зависит от разновидности возбудителя и формы гепатита. Кстати, по большей части от данного недуга страдают жители районов с теплым влажным климатом.
В медицине же термин «желтуха» объединяет в себе целую группу расстройств. Они могут развиваться на фоне аутоиммунных заболеваний и поражений организма токсинами, употребления лекарственных препаратов, в силу анатомических особенностей или даже в результате поражения организма бактериями. Общееу этих заболеваний лишь одно — по той или иной причине наблюдается повышение уровня билирубина в крови. Это желтый пигмент, при высоком содержании которого кожные ткани и склеры окрашиваются в нехарактерный цвет.
Подпеченочные формы желтушного синдрома
Подпеченочная (механическая, обтурационная) форма развивается из-за препятствия нормальному оттоку желчи.
- Причины: паразиты, камни, рубцы, сдавливание опухолью или кистой. При этом желчь вырабатывается, как обычно, и, вследствие того, что есть препятствие, пропитывает гепатоциты и проникает в кровь.
- постепенное нарастание желтушного синдрома,
- «пивной» цвет мочи с пеной,
- бесцветный глинистый кал с большим количеством мыл и жирных кислот,
- в анализе крови повышено содержание холестерина, билирубина, желчных кислот, щелочной фосфатазы.
Радикальные методы
В запущенных случаях не обойтись без операции:
- Папиллосфинктеромия – это эндоскопическое хирургическое вмешательство, которое помогает устранить причины механической желтухи.
- Чрескожную чреспеченочную холангиостомию назначают при холестатической желтухе.
- Чрескожная чреспеченочная микрохолецистосомия – это щадящий метод холецистосомии (операция, во время которой искусственно создаётся наружный свищ желчного пузыря).
- Стенирование желчных протоков с применением полимерных стентов проводят для восстановления оттока желчи.
Эндоскопическую папиллосфинктеромию применяют для лечения механической желтухи
Справка. Наиболее радикальным методом лечения желтухи является пересадка донорской печени. Однако эта операция дорого стоит, и всегда существует риск отторжения органа.
Желтушный синдром у новорожденных
В связи с возрастными особенностями в виде ферментативной недостаточности и распада большого количества эритроцитов, желтуха у новорожденных детей встречается часто. Нарушение обмена билирубина может произойти на любом этапе.
При конъюгационной желтухе нарушается процесс перехода непрямого билирубина в прямой. Диагностируется она при гипербилирубинемии малышей раннего возраста, гипотиреозе и т. д.
При невысоких показателях содержания данного пигмента состояние ребенка не нарушается. Признаки болезни: желтушность кожи и склер. Содержание эритроцитов, гемоглобина в крови в пределах нормы. Печень и селезенка обычных размеров. При физиологической желтухе пик заболевания приходится на 3-4 сутки. Затем желтушность постепенно исчезает.
Что такое гепатолиенальный синдром и каков прогноз на выздоровление
Гепатолиенальный синдром относится к патологическому нарушению с изменением печени (гепатомегалия) и селезенки (спленомегалия). На фоне различных процессов эти органы увеличиваются в размерах, но нарушение не является первопричиной или самостоятельной патологией.
Что это такое?
Пациенты с гепатолиенальным синдромом не всегда нуждаются в специфическом лечении. В большинстве случаев специалисты находят фактор, провоцирующий дефектное увеличение органов. Если ее удалось устранить, то синдром постепенно исчезает.
Подобное нарушение описано в международной классификации болезней МКБ 10.
Синдром печеночно-селезеночный имеет несколько критериев, по котором и классифицируют дальнейшие отклонения в патологическом процессе.
По степени увеличения:
- легкая;
- средняя;
- резкая.
По консистенции органов:
- мягкая;
- с умеренной плотностью;
- массивная или средней плотности;
- каменистая или с высокой степенью плотности.
По уровню болевых ощущений:
- отсутствие дискомфорта;
- слабо чувствительный (редкие приступы боли);
- болезненный (периодические приступы);
- гиперчувствительный (постоянные и длительные приступы боли).
По длительности патологии:
- быстрый или кратковременный (в пределах 7 дней);
- острый (в пределах 1 месяца);
- подострый (1-3 месяца);
- хронический (более 90 дней с периодическим проявлением).
Причины
Гепатолиенальный синдром возникает на фоне системных, общих и инфекционных заболеваний. Увеличение органов не относится к диагностическому критерию, но у синдрома есть собственный механизм развития и признаки. По причине возникновения синдром делится на несколько групп.
- При инфекционных заболевания (сифилис, вирусный гепатит, мононуклеоз).
- Хронические патологии печени (цирроз, поражение воротной вены, гепатозы).
- Глистные инвазии (заражение лямблиями, эхинококком).
- Болезни крови системного характера (анемия, лейкоз, гранулематоз с поражением лимфатической системы).
- Болезни сердца и сосудов (гипертония, порок сердца, ишемия, кардиосклероз).
- Патологии, вызванные метаболическими нарушениями.
Размеры печени и селезенки отличаются в зависимости от природы синдрома и длительности течения. Большую важность составляет уровень увеличения органов и их соотношение.
Симптомы
Спленомегалия, гепатомегалия и гепатолиенальный синдром имеют ведущий клинический признак — увеличение селезенки и печени в размерах независимо от причин или факторов. Существуют и другие проявления, которые связаны с любой из основных патологий:
- увеличение сосудов в передней брюшной стенке, пищеводе;
- накопление лишней жидкости в полости брюха (асцит);
- увеличение геморроидальных узлов;
- ухудшение работы селезенки;
- поражение эритроцитов или тромбоцитов;
- поражение центральной нервной системы с нарушением деятельности головного мозга;
- угнетение работы эндокринной системы;
- накопление продуктов распада в организме;
- печеночная энцефалопатия;
- снижение массы тела;
- сбой в функциях пищеварительной системы.
При патологиях печени гепатолиенальный синдром сопровождается желтухой и кожным зудом. При выраженных печеночных патологиях происходит деформация пальцев и ногтей.
Особенности у детей
Гепатомегалия или увеличение селезенки и печени в детском возрасте зависит от физиологических изменений или от клинических болезней. У детей от рождения до 7 лет в большинстве случаев диагностируется умеренный гепатолиенальный синдром. При этом нижний край печени выходит из-под реберной дуги не более чем на 2 см.
После 7 лет гепатолиенальный синдром может прогрессировать, а размеры органов превышать допустимые значения, а также:
- В области ребер появляются болезненные ощущения, пигментация кожи изменяется.
- Ткани печени претерпевают диффузные изменения.
- Обычно дети с гепатомегалией быстро утомляются и проявляют апатичность.
У большинства детей гепатомегалия и спленомегалия проявляются в виде ответа на различные инфекции в организме. После их лечения и корректировки питания органы снова возвращаются к обычным размерам.
Возможные осложнения
Последствия болезни зависят от причины и от общего состояния организма, от иммунитета. Исходя из этого, желтуха протекает тяжелее у недоношенных деток. Или у тех, у кого есть сопутствующая патология.
Осложнением вирусных гепатитов является переход в хроническую форму, цирроз печени или онкологию. Возможно и молниеносное течение с летальным исходом. А при гемолитической болезни возможны слабость, вялость, подавление рефлексов, нарушения со стороны нервной системы, отеки и т. д.
Последствия при желтухе детей раннего возраста обусловлены токсическим влиянием билирубина. Страдает, прежде всего, нервная система: пигмент накапливается в ядрах головного мозга, что в дальнейшем грозит глухотой, судорогами и т. д. В крови падает уровень альбумина. С возрастом все эти нарушения могут отразиться на умственном развитии ребенка и на его моторике.
Терапевтические меры
Лечение зависит от вида заболевания. При патологической желтухе оно стационарное и направлено на устранение не основного симптома, а причины. При вирусных гепатитах ребенок госпитализируется в инфекционное отделение (или стационар), при обтурации – в хирургическое, при гемолической анемии – в гематологическое и т. д.
Детская желтуха сигнализирует о сбое в работе организма ребенка и не всегда является отдельным заболеванием. Родители беспокоятся при таком заболевании, потому что нужно быстро принимать меры. Для начала нужно выяснить, какова причина заболевания, как проявляется желтуха, какие у нее имеются формы.
Возникнуть это заболевание может у ребенка в любом возрасте: от новорожденного до школьного и подросткового. Поэтому мудрые родители должны знать особенности этого заболевания и основные принципы лечения.
Важность консультации врача
Самолечение без консультации медика является недопустимым практически при любом заболевании. Особенно это касается случаев рассматриваемой патологии, когда за симптомом «желтизны кожи» скрываются серьезные, угрожающие жизни болезни. Необходимо помнить, что ни фармацевт в аптеке, ни медицинская энциклопедия, а тем более интернет не помогут поставить диагноз, оценить состояние, провести дифдиагностику.
Желтуха – важный симптомокомплекс, игнорировать появление которого чревато серьезными последствиями. Использование народных методик вполне допустимо, как вспомогательная терапия, но только через четкое согласование с лечащим врачом, после положенного обследования и поставленного диагноза.
Формы желтухи у детей и причины ее появления
Существует две формы желтухи у детей: физиологическая и патологическая. При физиологической (неонатальной) форме, характерной для новорожденных, не требуется серьезного лечения. Начинается такой вид желтухи на 2-4 день жизни малыша и в течение 14 дней проходит бесследно.
Почему возникает физиологическая желтуха? Ее причиной являются особенности метаболизма желчных пигментов младенцев и несовершенство связывающей функции печени.
Причины, по которым может возникнуть физиологическая желтуха у детей, в основном являются следствием проблем в организме матери, например:
- вредные привычки, такие как курение и злоупотребление алкоголем;
- неправильное питание;
- прием некоторых медикаментов;
- йододефицит;
- сахарный диабет.
Несмотря на последствия в виде желтушного синдрома, кожа младенца приходит в норму, а билирубин снижается через 21 день. Педиатр может назначить лекарства, способствующие улучшению работы печени. Если улучшений все равно не произошло, необходима дополнительная консультация.
Если желтизна кожи и слизистых была замечена в более старшем возрасте, например, в 7 или 10 лет, это считается патологией. Такой синдром может иметь какую-либо из трех возможных форм: надпеченочную, подпеченочную и печеночную.
- Надпеченочная форма желтухи характеризуется быстрым расщеплением гемоглобина из разрушающихся эритроцитов и выбросом в кровь большого количества билирубина. Такая патология может возникать на фоне приема неправильно подобранных лекарств, отравления гемолитическими ядами, несовместимости переливаемой крови, наследственных заболеваний, патологий строения клеток печени.
- Печеночная, или паренхиматозная, форма желтухи возникает вследствие патологий печени. Ее причиной могут быть вирусные гепатиты различного типа, инфекционные заболевания печени, цирроз, токсическое повреждение печени. При такой проблеме гепатоциты (клетки печени) разрушаются, и билирубин попадает в кровеносное русло. Симптомы желтухи у ребенка заключаются в таких видимых патологиях как шафраново-желтый, и даже красноватый цвет кожи, темная моча, слишком светлый кал.
- Подпеченочная, или механическая, форма желтухи вызывается препятствиями на пути оттока желчи. Это могут быть камни в желчных протоках, кисты, опухоль печени или двенадцатиперстной кишки, абсцессы. Из-за таких препятствий билирубин всасывается в кровь и вызывает интоксикацию. Проявляется такая форма желтухи болью в правом боку, сильным кожным зудом, тошнотой, снижением веса, повышением температуры тела, желтизной кожи и слизистой, переходящей в землистый цвет. Признаки желтухи у детей могут присутствовать не все, поэтому точный диагноз можно поставить только на основании анализов и дополнительных исследований.
- Каротиновая желтуха — это изменение оттенка кожных покровов. Такой синдром может возникать при употреблении в пищу чрезмерного количества оранжевых продуктов или каких-либо добавок, содержащих каротин. Так называемая «ложная желтуха» — это не патология, она не требует лечения и проходит после перехода на обычное питание.
Как вылечить желтуху в домашних условиях народными методами
Перед тем, как лечить желтуху в домашних условиях у взрослых, необходимо пройти полное обследование и проконсультироваться с лечащим врачом. Доктор правильно диагностирует болезнь и подберет действенные рецепты народной медицины, имеющие хорошие отзывы.
Печень – это внутренний фильтр, в котором скапливаются все токсические вещества, шлаки, поступающие в организм через еду, питье, дыхание или кровь. Поэтому необходимо регулярно очищать печень, особенно в пожилом возрасте.
Так как внутренние органы изнашиваются, им необходима поддержка за счет правильного питания и ведения здорового образа жизни. Особенно полезны при болезни свежевыжатые соки из фруктов и овощей.
Лечение соками
При помощи соков можно проводить очистку печени и восстанавливать иммунитет. Самыми полезными при желтухе считаются сок из свеклы, яблока, тыквы, граната, алычи, томата, моркови, огурцов.
Так как гранатовый сок богат антиоксидантами, он эффективно борется с вредным холестерином, токсинами и шлаками. Его рекомендуется употреблять при лечебном голодании. Томатный сок пьют по одному стакану три раза в день за 20 минут до приема пищи. Для очищения печени используют морковный сок, богатый витамином А.
Для приготовления целебного средства у тыквы срезают верхушку, из овоща вынимают семена, оставляя только мякоть. В образовавшееся отверстие засыпают сахарный песок, после чего тыкву затыкают отрезанной ранее верхушкой и залепляют тестом. Важно, чтобы воздух не попадал вовнутрь плода. Через 10 дней сливают скопившийся сок и принимают три раза в сутки по 100 мл до еды. Хранят средство в холодильнике.
- Полстакана томатного сока смешивают с 100 мл капустного рассола. Средство пьют трижды в день до приема пищи. Курс терапии составляет не менее шести месяцев. Также сок из томатов смешивают с морковным, такое средство принимают после еды.
- Свекольный сок смешивают с морковным и огуречным. Также сочетают морковный фреш со шпинатом, сельдереем, петрушкой, салатными листьями или одуванчиком.
- От воспаления печени и желчевыводящих путей можно избавиться, если пить комбинированный фреш. Для этого сироп шиповника в количестве 5 мл смешивают с 1,5 мл барбарисовой настойки, 100 мл сока рябины, 2 столовыми ложками свекольного сока. Средство тщательно перемешивают и фильтруют.
Терапия травами при желтухе
Чтобы уменьшить интоксикацию и ускорить выведение продуктов метаболизма, соединяют в равных количествах кору вяза, красный клевер, лопух, щавель, расторопшу, ламинарию. 45 г трав заливают 500 мл воды, доводят до кипения, после чего снимают с плиты, настаивают в течение 30 минут, фильтруют. Средство разбавляется водой в одинаковом соотношении и принимается два раза в день по 60 мл. Лечение проводится в течение месяца.
Устранить застой желчи и восстановить ее отток поможет следующий рецепт. Используется в равных количествах мякоть одуванчика, ботва свеклы, магнолия, щавель, восковница, желтокорень. Смесь в количестве 45 г заливают 500 мл кипятка и томят на медленном огне на протяжении 15 минут. Далее лекарство фильтруется, переливается в термос, через час принимается по 40 мл. Терапия проводится в течение трех недель.
Для защиты гепатоцитов и уменьшения повреждения клеток печени принимают тыквенную настойку. В тыкве срезают верхушку, в отверстие заливают 0.5 л водки. Средство настаивается на протяжении 30 дней, периодически его встряхивают. Пьют настойку три раза в день по 15 мл.
Чем почистить поджелудочную железу и печень от токсинов
Вместо того, чтобы использовать препараты для чистки печени и поджелудочной железы, можно воспользоваться проверенными народными методами. Накануне процедуры необходимо придерживаться вегетарианской диеты и проводить очистку кишечника.
Далее в течение двух дней утром на голодный желудок делается клизма. Пациент пьет исключительно свежевыжатый яблочный сок. На третий день сок пьют до 19 часов, после чего ложатся на кровать и прикладывают к печени теплую грелку. Через каждые 15 минут больной принимает смесь оливкового и лимонного сока.
Через два часа грелку убирают. После процедуры начинается высвобождение из кишечника зеленых камней, омертвевшей слизи, черной желчи, холестериновых пробок. В утреннее время делают клизму и полноценно завтракают.
- Для укрепления мускулатуры кишечника и очистки печени применяют свекольный сок. В первые день пьют 50 мл средства, и с каждым днем дозировка увеличивается. Важно перед приемом дать соку отстояться в течение 15 минут.
- В обеденное время пациент ложится на бок, прикладывает к печени грелку, выпивает смесь 3 столовых ложек свежевыжатого лимонного сока и такого же количества растительного масла. Процедура повторяется через каждые 15 минут, пока не будет израсходовано два стакана жидкости.
- Через полтора часа проводят дыхательную гимнастику и массируют печень. Пациент приседает на пятки, закладывает одну ноздрю ваткой, а на кончик языка насыпается острый перец.
- В области печени размещается аппликатор Кузнецова с применением металлических иголок. Больной при этом медленно дышит на протяжении 15-30 минут, все время выпячивая и втягивая живот. Через час ноздря меняется, процедура повторяется. После чего человек лежит в кровати.
Утром должны выйти все скопившиеся образования. Пациент промывает желудок и завтракает постной кашей с фруктами или соком. В течение недели после чистки рекомендуется включать в меню только вегетарианские блюда. Подобная процедура проводится один или два раза в год.
При лечении печени и желчевыводящих путей очень полезен овес. Его в количестве одного стакана заливают литром воды, варят на медленном огне, пока не получился слизистый отвар. Средство процеживают, отжимают и принимают по 100 мл по утрам на голодный желудок.
Как проявляется желтуха у ребенка
Различные формы желтухи могут проявляться у детей по-разному. Но некоторые особенности все равно будут схожими:
- Изменение цвета кожных покровов и слизистой на различные оттенки желтого или красноватого цвета.
- Изменение цвета каловых масс. При печеночной и подпеченочной форме кал становится светлым, иногда белым. Если желтуха надпеченочная, кал окрашивается в темно-бурый цвет.
- Изменение окраса мочи. Обычно она становится темной или темно-коричневой.
- Зуд. При механической форме желтухи зуд проявляет себя наиболее сильно, он может мешать ребенку спать и даже стать причиной нервного истощения. При печеночной и надпеченочной форме зуд не такой сильный, а в некоторых случаях его может не быть.
- Изменения в крови. Общий анализ крови способен выявить патологию. В зависимости от формы желтухи повышается или снижается скорость оседания эритроцитов и количество лейкоцитов, а уровень билирубина увеличивается.
Желтуха у подростков
У подростков клиническая картина мало чем отличается от симптомов желтухи у детей. Но в возрасте 13-15 лет необходимо определить, действительно ли это вирусный гепатит. Это важно сделать, потому что подобные проявления могут возникать и на фоне других болезней, таких как:
- инфекционный мононуклеоз;
- цитомегаловирус;
- болезнь Вильсона;
- киста желчного протока.
Помимо общего анализа крови доктор может назначить дополнительные исследования. Например, содержание церулоплазмина, присутствие меди в моче, биопсия печени.
Диагностика
При появлении первых признаков заболевания пациенту проводят следующие диагностические мероприятия:
- назначают биохимический и общий анализ крови;
- проводят исследование на наличие антител к вирусу гепатита;
- назначают анализы кала и мочи;
- проводят УЗИ брюшной полости;
- ФГДС;
- рентгеноскопию;
- МРТ печени;
- биопсию печени.
Лечение желтухи у детей и подростков
Следует знать, что лечение детей в домашних условиях при желтушном синдроме недопустимо. Обязательно нужно лечь в стационар, обследоваться и устранить причину болезни. Изменения в работе печени необходимо устранять под врачебным контролем. Выбор лекарств, методы лечения, диагностика — все это зависит от формы желтушного синдрома и его проявлений.
- Если форма гепатита вирусная, назначаются противовирусные лекарства, помогающие иммунной системе бороться с вирусом.
- При подпеченочной форме необходимо хирургическое вмешательство для устранения проблемы прохождения желчи.
- При печеночной форме также нужно находиться под наблюдением, эта форма желтушного синдрома опасна вероятностью возникновения кровотечений. В больнице всем пациентам назначают прием специальных ферментов, поддерживающих и улучшающих работу печени, а также жирорастворимых витаминов.
Строгая диета помогает организму быстрее восстанавливаться во время и после болезни. Благодаря такой диете состояние ребенка быстрей улучшается, а функции печени приходят в норму. Во время лечения нужно исключить из рациона такие продукты как:
После выписки из стационара нужно еще в течение 2-х месяцев придерживаться принципов правильного питания, ограничивая употребление слишком соленой и жирной пищи, сладкого и жареного.
Для быстрого восстановления здоровья ребенка и нормализации работы печени рекомендуется питаться низкокалорийными молочными продуктами, кашами, свежими и приготовленными на пару овощами, отварным нежирным мясом. Детская диета разрешает употребление макарон, некрепкого чая, компотов и соков слабой концентрации.
Способы терапии различных желтух
Не только для каждого вида желтухи подбирается определенное лечение – даже если заболевания входят в одну группу, схема и длительность лечения может полностью отличаться в каждом случае.
Надпеченочных
Препараты для лечения подбираются, исходя из причины заболевания:
При анемиях самыми необходимыми считаются препараты, содержащие железо: Мальтофер, Феррум Лек, Сорбифер Дурулес, Фербитол и другие. Не всегда удается подобрать наиболее подходящее средство, так как любое лекарство на каждого пациента действует по-разному.Их назначают, чтобы поддерживать нормальный уровень железа в организме, необходимый для синтеза гемоглобина и некоторых ферментов. Одновременно рекомендуется прием витаминов группы В, особенно фолиевой кислоты.
- При критическом снижении уровня гемоглобина необходимо переливание эритроцитарной массы. Одновременно назначают Ретаболил – препарат из группы анаболиков. Его назначают с осторожностью, так как лекарство имеет различные побочные явления, сказывающееся на эндокринной, нервной и пищеварительной системе. Препарат противопоказан при тяжелых патологиях печени, злокачественных опухолях, беременным и кормящим женщинам.
- Преднизолон назначается при аутоиммунном гемолизе. Это препарат из группы кортикостероидов, поэтому дозировку и длительность лечения подбирают с осторожностью.
- Лечение малярии проводится с учетом возбудителя. Могут назначаться следующие препараты: Хинин, Примахин, Атовахон, Дапсон, Тетрациклин и другие. Пациентам рекомендуется обильное питье и поддержание диеты № 13 или № 15 в зависимости от стадии заболевания. Чем раньше начато лечение, тем больше шансов на получение положительного результата.
Назначаются и другие препараты, для скорейшего выздоровления:
- Диуретики (Фуросемид, Маннитол).
- Гепатопротекторы (Фосфоглив, Гептрал).
- Раствор Рингера.
- Антибиотики (Гентамицин).
- Иммуностимуляторы (Полиоксидоний).
Схема терапии может включать несколько препаратов с разным действием, поэтому лечение начинается в стационарных условиях, чтобы контролировать не только состояние пациента, но и реакцию организма на назначаемые препараты.
Николай пишет: «У дочери-подростка врожденная аутоиммунная анемия, и она постоянно проходит лечение Преднизолоном, а также препаратами с калием и кальцием. Лечение длительное и часто случаются обострения. Врачи пока не дают дальнейших прогнозов».
Лечение желтухи требует также строгого соблюдения диеты, чтобы поддержать работу печени и организма в целом. Общие правила лечебного питания:
- Необходимо включать в рацион крупы, молочные продукты с низкой жирностью, овощи, некислые фрукты, нежирное мясо и рыбу.
- Исключается пища, с большим количеством жиров и соли, майонез, острые соусы и приправы, все жареное, копченое и слишком сладкое.
- Категорически запрещается употребление спиртных и газированных напитков, кофе и крепкого чая. Из напитков лучше всего предпочесть натуральные кисели, компоты и минеральную воду без газа.
Поддерживать диету несложно, учитывая, что лечение начинается в условиях стационара, где пациентам разрешают питаться только определенными продуктами. Но и при продолжении терапии в домашних условиях необходимо соблюдать правила диеты.
Печеночных
Лечение печеночных желтух также зависит от причины заболевания. Во многих случаях, пациента изначально отправляют в стационар, а после выздоровления или улучшения состояния назначают поддерживающую терапию, которую можно проводить в домашних условиях.
Как лечить печеночную желтуху:
- При вирусных гепатитах основными препаратами считаются противовирусные средства, подавляющие размножение вирусных частиц: Интерферон, Рибавирин, Ламивудин, Велпатасвир и лекарства с аналогичным действием.
Противовирусная терапия часто отрицательно сказывается на общем состоянии организма, поэтому в дополнение назначают препараты для поддержания функций клеток печени. Современные препараты от гепатита С с прямым действием помогают полностью устранить вирус из организма: Даклинза, Совальди, Харвани и их аналоги. - Холестаз требует комплексного лечения. Пациентам назначают гепатопротекторы (Гептрал, Шрот расторопши, Лив-52, Силимар, Хепель) и желчегонные лекарства (Хофитол, Холосас, Фламин). Самым эффективным препаратом считается Урсосан, обладающий комплексным действием. Его не назначают при снижении функций желчного пузыря, почечной и печеночной недостаточности, декомпенсированном циррозе и закупорке желчных путей.
- Псевдотуберкулез лечится антибиотиками, которые подбирают по чувствительности возбудителя заболевания. Самыми эффективными считаются: Гентамицин, Цефазолин, Доксициклин, Тетрациклин и Пефлоксацин. Также в терапию входят иммуностимуляторы, противовоспалительные и антигистаминные средства.
При возвратном тифе препараты также подбирают по виду возбудителя, вызвавшего болезнь. Чаще всего используют антибиотики: Левомицитин, Ампициллин, Хлортетрациклин и средства, с мышьяком, например, Новарсенол. Также в схему лечения входят дезинтоксикационные мероприятия и прием витаминных комплексов.
Как и при любом виде желтух, необходимо поддержание диеты и соблюдение питьевого режима, чтобы снизить нагрузку с больной печени.
Так, Александр пишет: «Поставили диагноз холестаз, пока лежал в больнице, и проходил лечение, все было хорошо, но дома перестал поддерживать диету и чуть опять не попал в больницу. Понял, что самое главное исключить вредные продукты, иначе никакие таблетки не помогут».
Подпеченочных
При механической желтухе необходимо длительное, а в некоторых случаях пожизненное, поддержание диеты № 5. Рацион при такой диете состоит из круп, легких супов, овощей, нежирного мяса и молочных продуктов.
При холангите, желчекаменной болезни и холецистите назначают лечение препаратами различных групп:
- Гепатопротекторы: Гептрал, Эссенциале, Урсосан, Хепель, Лив-52.
- Спазмолитики: Папаверин, Но-шпа, Дротаверин.
- Витамины группы В.
- Препараты для снижения холестерина (статины, фибраты, производные никотиновой кислоты).
- Для нормализации кровообращения в печени: Метионин, Липокаин.
- Ангиопротекторы: Трентал, Пентоксифиллин.
- Введение раствора глюкозы.
При злокачественных поражениях проводят операцию по удалению опухоли и химиотерапию. Также хирургическое вмешательство может понадобиться, если желчные пути закупорены камнем, развился стеноз, или на желчных протоках образовались спайки. Перед операцией проводят подготовку, основанную на снятии воспалительного процесса и нормализации свертываемости крови.
Иногда к лечению подключают физиотерапевтические процедуры: плазмаферез, фототерапию, ультразвук или ионофорез. Такие методы могут использоваться при любом виде желтухи, если для этого нет противопоказаний.
Наталья пишет: «После удаления желчного пузыря периодически желтею, как объяснил врач, теперь на печень легла дополнительная нагрузка. Примерно раз в три месяца прохожу курс лечения Урсосаном, хоть и дорогой, но эффективный препарат».
Надежда отвечает: «А мне тоже хотели делать операцию, только на желчном пузыре, но я пошла к другому врачу, и он посоветовал попробовать пропить Урсосан и поддерживать строгую диету. В итоге 5 лет, как обхожусь без операции».
Профилактика желтухи у детей
Одна из часто встречающихся причин желтухи в младенческом и подростковом возрасте — инфицирование гепатитом. Вакцинация способна защитить от болезни или сделать течение заболевания менее тяжелым. Обязательная вакцинация включает в себя прививки от гепатита A и B. Хотя гепатит A обычно легко протекает и не вызывает серьезных осложнений, лучше подстраховаться.
Некоторые несложные правила также оградят ребенка от заражения этим типом желтухи:
- Соблюдение личной гигиены. С раннего детства нужно приучать малыша к несложным правилам: мыть руки после посещения туалета и перед едой, мыть овощи и фрукты, пользоваться только своими принадлежностями для купания и гигиены полости рта.
- Организация режима дня. Нужно укреплять иммунную систему детского организма. Для этого рекомендуется придерживаться сбалансированного рациона питания, часто бывать на свежем воздухе, следить за полноценным сном ребенка.
- Тщательно выбирать специалистов, тесно контактирующих с ребенком. Стоматолог, парикмахер, массажист — все эти люди должны быть здоровыми. Если стало известным, что кто-то из окружения является носителем гепатита, стоит полностью исключить общение ребенка с этим человеком.
Болезнями, которые сопровождаются желтушной окраской кожи и слизистых, заражаются дети разного возраста. Истинную причину заболевания может установить только специалист, он же назначит правильное лечение.