Часто отекает область живота? Кажется, что вес увеличивается буквально на глазах? Без причины побаливает живот? Сделайте УЗИ брюшной полости, возможно у вас асцит!
СТОИМОСТЬ УСЛУГ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| УЗИ брюшной полости | 1200 руб. |
| Прием уролога | 1000 руб. |
| УЗИ почек | 1000 руб. |
| Звоните бесплатно: 8-800-707-1560 *Клиника имеет лицензию на оказание этих услуг | |
Что такое асцит и чем он опасен
Содержание статьи
Брюшная полость – анатомическая отдельная область. В ней систематически вырабатывается влага, необходимая для повышения эффективности скольжения брюшных висцеральных листков. При нормальной деятельности образовавшийся выпот достаточно быстро впитывается.
Однако бывает так, что в области брюшной полости начинает собираться свободная жидкость. Причиной этой аномалии может стать сбой кровообращения и лимфатического оттока или наличие воспалительных процессов. Такой недуг носит название «асцит», который более известен как «водянка».
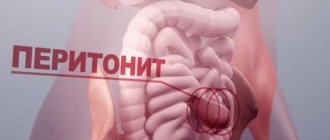
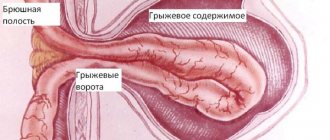
Водянка живота относится к сложно излечимым и приводит к серьезным проблемам со здоровьем. Ведь жидкость, скопившаяся в зоне брюшины, создает идеальные условия для формирования болезнетворной микрофлоры. К ней относятся возбудители таких опасных болезней: синдром гепаторенальный, перитонит, грыжа пупочная, энцефалопатия печеночная и пр.
К счастью, сегодня можно определить начальную стадию развития асцита посредством применения неинвазивного, очень точного и совершенно безопасного метода – УЗИ брюшной полости. Благодаря процедуре появляется возможность начать своевременную борьбу с недугом с помощью лекарств.
Что такое водянка живота?
Давайте разберемся, что это такое асцит или водянка живота (другое название заболевания)? Это патология, при котором наступает скопление асцитической жидкости в брюшине, приводящее к развитию отеков и асцита. В норме асцитическая жидкость образуется в брюшине и постепенно всасывается сосудами. Но по причине развития других заболеваний происходит сбой и наступает слишком большая ее выработка организмом или она перестает попросту всасываться. В конечном итоге жидкость может достигнуть около 25 литров и это может привести к повышению давления, нарушению кровообращения.
В норме асцитическая жидкость образуется в брюшине и постепенно всасывается сосудами, но при нарушениях она начинает скапливаться образуя шар.
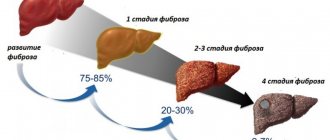
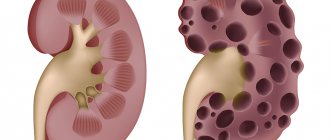
Очень часто можно услышать про такие заболевания как водянка печени и водянка почки. Но, если первая является основным фактором образования асцита брюшной полости, которая появляется в результате развития цирроза печени, то водянка почки — это самостоятельное заболевание, сопровождающееся нарушением оттока мочи из почечной лоханки. Второе более популярное название болезни — гидронефроз.
Различают несколько основных видов водянки:
- мозговая или по-другому гидроцефалия у взрослых и новорожденных;
- грудная;
- брюшинная;
- паховая.
Симптомы и лечение у каждого вида различны.
Что приводит к накоплению свободной жидкости?
Первая и основная причина возникновения асцита — появление в органах малого таза какой-либо патологии. Вначале брюшная влага собирается в относительно небольшом количестве (от 40 мл до 1 литра). Внешне это выглядит как отек без воспаления.
Также влиять на формирование недуга может секреторное нарушение белков, основная задача которых — повышение степени непроницаемости путей и тканей, обеспечивающих прохождение циркулирующей крови и лимфы.
Подобные проблемы приводят к развитию следующих заболеваний:
- цирроз печени;
- почечная и сердечная недостаточность, имеющая хроническую форму;
- портальная гипертензия;
- недостаток белка;
- лимфостаз;
- злокачественное или туберкулезное поражение области брюшины;
- красная системная волчанка;
- сахарный диабет.
Нередко проблема появляется при наличии новообразований в зоне яичников, молочных желез, на серозных стенках брюшной полости и плевры, а также органах пищеварения.
Помимо этого, накапливание свободной жидкости может быть спровоцировано осложнениями амилоидной дистрофии, гипотиреоидной комы, псевдомиксомы и послеоперационного периода.
Какие признаки «говорят» об асците?
В начале своего развития патология никаким образом не проявляется. О наличии проблемы можно узнать исключительно с помощью проведения УЗИ брюшной полости.
Свои первые отрицательные признаки асцит начинает показывать после того, как количественный показатель брюшной влаги превысит полтора литра. В этом случае с больным происходят следующие изменения:
- увеличивается общая масса тела и брюшная область;
- неприятные ощущения «распирания» в зоне брюшины;
- ухудшается самочувствие;
- у мужчин наблюдается отечность мошонки;
- начинают отекать ноги;
- появляется систематическая отрыжка, тошнота, изжога;
- становится сложно дышать;
- наблюдается тахикардия и метеоризм;
- выпячивается вперед пупочный узел;
- мучают болезненные и дискомфортные ощущения в области живота;
- нарушаются мочевыделение и стул.
Когда в брюшине собирается слишком много выпота, заболевший может даже ощущать его движение и слышать плеск.
После обнаружении патологии на УЗИ врач ставит диагноз «водянка», но нужно понимать, что это всего лишь симптом одной из истинных причин образования жидкости в животе. Поэтому далее последует новое обследование.
Как правильно подготовиться к УЗИ брюшной полости
Одно из основных достоинств УЗ-исследования — оно не располагает какими-либо ограничениями и противопоказаниями. При этом ультразвук позволяет продиагностировать наличие или отсутствие множества патологических процессов в органах. Но для получения точных результатов нужно правильно подготовиться к обследованию.
Необходимо придерживаться следующих правил:
- За три – четыре дня до УЗИ брюшной полости запрещается потреблять продукты, которые способны повышать образование газов и включают большое количество клетчатки;
- За пару часов до процедуры нужно поставить очистительную клизму или воспользоваться слабительным средством;
- Для уменьшения газообразования за сутки до УЗИ стоит принять активированный уголь или Мезим.
Благодаря современным методам УЗИ специалист обнаружит место скопления свободной жидкости в брюшной полости. Чаще всего это:
- верхняя брюшная область, расположенная непосредственно под диафрагмой;
- зоны, находящиеся под печенью;
- нисходящая и восходящая часть ободочной кишки;
- каналы латеральные;
- малый таз, в который попадает выпот через латеральные каналы.
УЗИ на сегодняшний день — один из самых информативных и эффективных способов обнаружения опасного недуга. Физические особенности жидкости не дают ей возможности отразить ультразвуковую волну, следовательно на снимке в этом месте образуется пятно. Вернее выпот, даже в небольшом количестве, на мониторе выглядит, как подвижный темный очаг. Если человек здоров, время процедуры не превышает пяти минут.
Однако бывает и такое, что по тем или иным причинам не получается найти транссудат. Поэтому врач использует дополнительные методики обследования:
- в процессе простукивания брюшины меняется звук. В нижней зоне от становится более глухим, а в верхней – тимпаническим;
- присутствует сдвиг петель толстой кишки.
Лечение
При лечении асцита убирают симптомы основного заболевания. Далее занимаются откачкой жидкости из брюшной полости.
Не зависимо от причин, которые вызвали застой жидкости в животе, существует три вида лечения:
- консервативное;
- симптоматическое;
- хирургическое.
Каждый из этих видов лечения предполагает использование медикаментозных методов и средств народной медицины.
Медикаментозное лечение
Медикаменты для лечения водянки брюшной полости назначаются в соответствии с основным заболеванием:
- если скопление жидкости вызвано сердечно-сосудистыми заболеваниями, то назначают препараты и мочегонные средства, чтобы вывести воды. Также назначаются гликозиды;
- при циррозе печени используют гепатопротекторы. Эти препараты выгоняют желчь из желчного пузыря, способствуя ее нормальной циркуляции.
Независимо от поставленного диагноза лечение асцита требует остановки накопления жидкости в брюшной полости.
Для этого используются различные медикаментозные средства:
- Диакарб. Это мочегонное средство способствует выводу жидкости из организма. Дозировка назначается врачом. Препарат имеет ряд побочных действий. Он выводит из организма соли кальция, магния и фосфора, что может привести к нарушению обменных процессов. Назначается он только после тщательного обследования больного.
- Фуросемид. Препарат вызывает сильный, но кратковременный отток жидкости. Имеет ярко выраженные побочные эффекты: сонливость, головная боль, снижение артериального давления. Длительность приема определяет врач.
- Верошпирон. Обладая пролонгированным мочегонным эффектом, лекарство не выводит калий. Оно снижает кислотность урины. Действие препарата проявляется на 2-5 день приема. Среди побочных эффектов: заторможенность, воспаление слизистой оболочки желудка, нарушение менструального цикла.
- Панангин. Лекарство применяется при сердечно-сосудистых заболеваниях. Повышает содержание калия и магния в крови, чем способствует улучшению работы сердечной мышцы. Компенсирует негативное действие мочегонных препаратов.
- Аспаркам. Средство пополняет запасы калия и магния в организме. Способствует снижению проводимости миокарда. Компенсирует действие диуретиков. Побочные эффекты: тошнота, рвота, судороги.
Хирургическое вмешательство
Иногда медикаментозные препараты не дают должного результата. В этом случае удаление жидкости из брюшной полости проводят хирургическим путем. Операция называется лапароцентез.
Больному вводят пятипроцентный раствор новокаина и откачиваются жидкость из брюшной полости в несколько приемов. Операция проводится строго на голодный желудок. За один раз допустимо избавление организма не более, чем от четырех литров экссудата. Содержимое отправляют на анализ, а больному снова делают УЗИ.
Если асцит – следствие перитонита, то лапароцентез назначается только в исключительных случаях. Показанием к экстренной операции служит такой показатель, как образование спаек в брюшной полости. Сросшиеся вследствие воспаления ткани брюшного отдела препятствуют нормальной проходимости кишечника. После оперативного вмешательства больному показан постельный режим и строгая диета.
Народные методы
При подозрении на избыток жидкости в брюшной полости следует обратиться к врачу. Но это не всегда возможно. В таких случаях можно попробовать провести лечение в домашних условиях. Все средства народной медицины должны быть направлены на отток лишней жидкости из организма.
Хорошо, если человек хотя бы догадывается о причинах водянки. Это не сложно сделать, если есть хронические заболевания. Тогда попутно с асцитом следует заняться лечением основного заболевания.
Рекомендуем дополнительно прочитать Лечение асцита брюшной полости при сердечной недостаточности и дальнейший прогноз
В качестве мочегонных препаратов, помогающих откачивать жидкость из брюшной полости, народная медицина предлагает:
- Петрушка. Это однолетнее растение растет на каждом огороде. Измельченные листья и стебли петрушки завариваются кипятком и принимаются в течение дня.
- Полевой хвощ. Это многолетнее растение часто нежеланный гость в саду и огороде с песчаными почвами. Пушистая зеленая елочка – хорошее мочегонное средство. Его завариваются как чай и пьют в первой половине дня.
- Береза. Это дерево не только украшает русские леса своей стройностью и белыми стволами, но и является хорошим лекарственным средством. Наиболее действенными являются почки. Но в период их отсутствия применяют листья. Растительное сырье заваривают кипятком и пьют в виде чая.
Если водянка связана с заболеванием печение, то следует принимать сборы из следующих трав:
- овес;
- кукурузные рыльца;
- цикорий;
- пижма;
- полынь.
Все эти растения содержат горькие алкалоиды, которые стимулируют отток желчи и очищают печень и желчный пузырь.
При заболеваниях почек следует принимать отвары и настои из трав:
- василек;
- толокнянка;
- цветы черной бузины;
- ромашка аптечная;
- листья брусники;
- черника.
Эти растения обладают слабым мочегонным и сильным противовоспалительным эффектом. Они помогут снять воспаление в почках, мочеточниках и мочевом пузыре. Попутно они стимулируют отток жидкости из брюшной полости.
Сердечно-сосудистые заболевания – бич современности. Улучшить состояние помогают такие растительные компоненты, как:
- боярышник;
- валериана;
- вереск;
- девясил;
- корень солодки.
Хорошим противовоспалительным средством является тысячелистник. Отвар этого растения успешно борется с большим количеством различных воспалений. Избавившись от основного заболевания легче избавиться от излишков жидкости в брюшной полости.
Диетические питание
При скоплении воды в животе необходимо строгое соблюдение диеты. Лечебное питание предполагает минимальное употребление соли. Этот продукт задерживает влагу, препятствуя ее оттоку из брюшной полости. Количество соли не должна превышать 1 грамма в день.
Пряные травы и приправы следует ограничить петрушкой. Эта пахучая трава – хорошее мочегонное средство, помогающее освободить брюшную полость от лишней влаги.
Ограничивают прием жидкости. Ее можно пить не более литра в сутки. Приветствуется употребление в пищу овощей и фруктов. Супы следует варить на постном или овощном бульоне. Пища готовиться на пару или запекается.
Не допустимо употреблять следующие продукты:
- алкогольные напитки;
- кофе;
- крепкий черный чай;
- колбасные изделия;
- продукты из цельного молока;
- фасоль;
- горох;
- пшено.
Строгая диета помогает вывести влагу из брюшной полости. Она способна существенно облегчить состояние больного и улучшить качество его жизни.
Какие существуют виды асцита?
Как было сказано выше, водянка — это не самостоятельная болезнь, а признак одной из патологий, говорящий о том, что процесс находится на последних стадиях развития. В зависимости от причины асцит делится на несколько форм, каждая из которых отличается индивидуальной выраженностью симптоматики:
- начальная – в области брюшной полости количество жидкости не превышает полтора литра;
- умеренная – для нее характерно наличие отечности в зоне голеней, одышки, увеличения объема грудной клетки, запора, изжоги, ощущения тяжести в области живота;
- массивная – в этом случае количественный показатель собранной воды достигает пяти литров.
Состояние относится к опасным: у пациента нарушается работа дыхательной и сердечной систем, брюшные стенки напрягаются, свободная жидкость инфицируется.
Во время бактериологической проверки транссудата, которая осуществляется в обязательном порядке, специалисты различают:
- стерильную водянку – не располагает наличием микроорганизмов патогенного типа;
- инфицированную водянку – болезнетворные микробы присутствуют.
Своевременно обнаруженный асцит можно вылечить лекарствами. Однако существует и так называемый патологический устойчивый недуг, который вылечить невозможно.
Диагностика заболевания
Для достоверного подтверждения асцита необходим комплексный подход к диагностике:
- сбор анамнеза (информация о перенесенных инфекционных заболеваниях, возможном злоупотреблении алкоголем, хронической патологии, предыдущих эпизодах асцита);
- объективное обследование пациента (осмотр, пальпация органов брюшной полости, перкуссия живота в горизонтальном, вертикальном положении и на боку, а также определение флюктуации жидкости);
- УЗ-исследование;
- компьютерная томография;
- диагностический лапароцентез (прокол передней брюшной стенки с последующим исследованием асцитической жидкости).
При медицинском осмотре врач легко определяет наличие асцита даже без дополнительных методов. Но при подозрении на первой стадии может потребоваться УЗИ или рентгеновский снимок. На брюшную водянку у людей указывают симптомы:
- шарообразный живот, как у беременных, который растекается при принятии лежачего положения;
- по периметру заметны синие вены;
- кожные покровы желтушны;
- пупок выходит наружу;
- появляются белые растяжки.
Если врач положит ладонь на один бок, а другой рукой начнет легонько толкать живот с другой стороны, возникнут колебания воды.
С чем предстоит столкнуться пациенту после подтверждения диагноза?
Если УЗИ подтвердило асцит, ход лечебного процесса будет напрямую зависеть от причины, вызвавшей скопление лишней жидкости в зоне брюшной полости. Чтобы поставить точный и достоверный диагноз врач назначит дополнительную диагностику. Пациентом проходится:
- общеклинический и биохимический анализ мочи и крови;
- исследование на онкомаркеры и электролитный обмен;
- обзорный рентген зоны брюшной и грудной полости;
- коагулограмма, показывающая уровень функциональности системы свертываемости крови;
- сосудистая ангиография;
- КТ и МРТ брюшины;
- гепатосцинтиграфия, которая даст возможность просмотреть печень специальной гамма-камерой;
- также может потребоваться лапароскопия совместно с пункцией асцитической воды.
В случае наличия у пациента цирроза печени ему дополнительно необходимо провести портосистемное внутрипеченочное шунтирование. Осуществляется манипуляция с помощью сетчатого металлического стента. Стент оказывает воздействие на пространство между печеночной и воротниковой венами. Если наблюдается запущенная форма недуга, тогда не обойтись без трансплантации органа.
Сколько живут люди с асцитом?
Срок жизни людей с диагностированным асцитом варьирует в широких пределах, что зависит от целого ряда факторов. Продолжительность жизни пациента с асцитом обусловлена:
- Временем начала лечения. Если асцит выявлен на ранних стадиях развития, когда функции жизненно-важных органов не нарушены (или нарушены незначительно), устранение основного заболевания может привести к полному излечению пациента. В то же время, при длительно прогрессирующем асците может произойти поражение многих органов и систем (дыхательной, сердечно-сосудистой, выделительной), что приведет к смерти пациента.
- Выраженностью асцита. Транзиторный (слабовыраженный) асцит не представляет непосредственной угрозы для жизни пациента, в то время как напряженный асцит, сопровождающийся скапливанием в брюшной полости десятков литров жидкости, может привести к развитию острой сердечной или дыхательной недостаточности и смерти пациента в течение часов или дней.
- Основным заболеванием. Это, пожалуй, основной фактор, определяющий выживаемость пациентов с асцитом. Дело в том, что даже при проведении самого современного лечения благоприятный исход маловероятен, если у пациента имеется недостаточность сразу нескольких органов. Так, например, при декомпенсированном циррозе печени (когда функция органа практически полностью нарушена) шансы пациента на выживание в течение 5 лет после установки диагноза составляют менее 20%, а при декомпенсированной сердечной недостаточности – менее 10%. Более благоприятен прогноз при хронической почечной недостаточности, так как пациенты, находящиеся на гемодиализе и соблюдающие все предписания врача, могут прожить десятки лет и более.
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения.
Что будет если не лечить
Скопление транссудата не болезнь, а негативное проявление осложнений, связанных с другими патологиями. Если не приступить к лечению вовремя, то водянка станет причиной нарушения функций селезенки и сердца. Также нередко проблема провоцирует начало внутреннего кровотечения, отека головного мозга и формирование перитонита.
И самое страшное, это статистика смертности от водянки – пациенты погибают в 50% случаев. Поэтому не стоит халатно относиться к здоровью: нужно вовремя проходить обследование и обращаться за медицинской помощью. Воспаления и инфекции должны лечиться в срочном порядке и только в клинике. Также очень важно систематически осматриваться у врача в целях профилактики и точно следовать всем его рекомендациям.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter