Острый гломерулонефрит – иммунновоспалительная болезнь, повреждающая клубочки почек. В процесс иногда вовлекаются ткань и канальца органа. Патология протекает как отдельное заболевание или является сопутствующей болезнью. В основном развивается в возрасте от 2 до 12 лет. Болезни подвержены мужчины в большей степени. Фундаментом для формирования патологии является влажность и пониженная температура воздуха.
Что такое гломерулонефрит?
Гломерулонефрит (гламированный нефрит, клубочковый нефрит) – это иммуновоспалительная болезнь, связанная с функционированием почек.
Воспалительный процесс поражает ткани и мелкие сосуды органа. Эта патология воздействует на почечные клубочки и интерстициальную ткань. При возникновении такой патологии орган перестает выполнять возложенную на него функцию, то есть производить мочу и очищать организм от токсических элементов.
Если проводить сравнение с пиелонефритом, то при гломерулонефрите преимущественно поражается не одна почка, а сразу две. Нужно отметить, что развитие гломерулонефрита обусловлено неправильным иммунным ответом организма на возникающий воспалительный процесс.
По статистике это заболевание среди всех недугов у взрослых, связанных с работой почек, стоит на втором месте после инфекционного поражения органа.
Заболевание встречается в большинстве случаев у мужской половины населения. Обычно недуг поражает людей в возрасте до сорока лет. Патология часто встречается у маленьких детей в возрасте до четырнадцати лет.
По характеру течения этот недуг бывает в двух формах: острой и хронической.
Опасность этого недуга заключается в том, что острую стадию, возможно излечить, почти в ста процентах случаев, а в хронической форме с трудом поддается лечению.
Если не лечить гломерулонефрит, он приведет к развитию почечной недостаточности.
Всемирная организация здравоохранения разработала специальный классификатор для заболеваний. Медицинские работники во всем мире используют десятое издание с пересмотренными классификациями. В нем можно узнать о любом из существующих заболеваний, а также узнать о том, как оно диагностируется и какими методами поддается лечению.
Гломерулонефриту в МКБ-10 присвоены коды под номерами N03 (хронический нефритический синдром). Код обозначает хронический нефритический синдром, с характерным поражением клубочков в органе, а также их постепенным разрушением.
Что такое нефритический синдром читайте в нашей статье.
Диагностика, лечение и профилактика
При диагностике гломерулонефрита очень важны результаты лабораторных анализов. В моче обнаруживается белок, эритроциты, цилиндры, количество которых значительно превышает норму. Метод Зимницкого позволяет установить концентрационную функцию почек и суточный диурез.
Для параметров крови характерен лейкоцитоз, ускоренная СОЭ. В крови много остаточного азота, мочевины, креатинина, альфа- и бета-глобулинов. Постстрептококковый гломерулонефрит обнаруживается серологическим анализом крови.
Клиническую картину болезни дополняет УЗИ почек, осмотр состояния сосудов сетчатки. В сложных случаях структурные поражения почек позволяет выявлять биопсия.
Основные назначения при лечении нефрита, гломерулонефрита:
- госпитализация и постельный режим;
- применение антибиотиков, противовоспалительных препаратов, антикоагулянтов, антиагрегантов, а также иммунодепрессантов и цитостатиков (быстропрогрессирующий гломерулонефрит);
- симптоматическое лечение гипертонии, отечности;
- лечение различных осложнений клубочкового нефрита;
- лечебная диета – стол № 7.
Профилактика гломерулонефрита должна быть направлена прежде всего на ликвидацию инфекционных очагов: кариеса, гайморита, тонзиллита, пневмонии, аднексита и др.
В производственных условиях необходимо исключить химическую или бактериологическую интоксикацию почек. А в повседневности для устранения риска развития гломерулонефрита профилактика должна включать меры по борьбе с переохлаждением организма. Самое эффективное – закаливающие процедуры.
Гламированный (клубочковый) нефрит – заболевание почек, возникающее вследствие инфекционных заболеваний. Преимущественно обнаруживается у детей. Главная опасность заболевания – это стремительное развитие почечной недостаточности, что может привести к инвалидности в детстве. Однако, гламированный нефрит может появиться в любом возрасте.
Различают несколько видов заболевания. По характеру течения, нефрит делится на:
- Острый. Возникает внезапно, быстро устраняется при правильном лечении. Если своевременного лечения не будет, то возможна хронизация заболевания.
- Хронический.
- Подострая. Является злокачественной и тяжело поддается лечению. При отсутствии лечения является опасным для жизни пациента.
- Гематурическая. В урине имеются сгустки крови, увеличивается содержание белка, небольшие отеки. Спустя время появляется повышение АД.
- Нефротическая. Характеризуется отеками, но АД в пределах нормы.
- Гипертоническая. Резко повышается АД, в моче увеличивается содержание белка и наличие кровяных тел.
- Смешанная. Возможны любые клинические проявления данного заболевания.
- Латентная (скрытая). Практически никак не проявляется. Может быть незначительное повышение АД, но больной этого не чувствует. Характерно появление олигурии.
По клиническим проявлениям выделяются формы:
В зависимости от стадии развития, имеются формы:
- Первичная. Выделяется как отдельное заболевание почек.
- Вторичная. Развивается после перенесенных инфекционных заболеваний.
- Мезангиопролиферативный гломерулонефрит. Отдельное заболевание, причиной является стрептококковая инфекция.
Классификация заболевания
Болезнь классифицируют по нескольким критериям таким как:
- форма течения болезни;
- видам течения болезни;
- по этиологии.
По течению болезнь подразделяется на следующие виды:
- острый диффузный гломерулонефрит;
- подострый;
- хроническая форма гломерулонефрита.
Острый диффузный гломерулонефрит
Проявление острой формы начинается со стремительного поражения канальцев в органе. По симптоматике эта форма сопровождается лихорадочным состоянием и повышением артериального давления. У больного наблюдается гематурия и тянущие боли в области поясницы.
Если патологический процесс не связан с проникновением вируса или бактериями в организме, такое течение болезни часто вызвано бесконтрольным приемом лекарственных средств.
Подострая форма
Подобная форма по развитию заболевания напоминает острую форму. Болезнь стремительно поражает канальцы и ткань органа. По симптоматике наблюдается повышение артериального давления, бледность, частое сердцебиение и наличие отечности.
Прогноз при такой форме часто неблагоприятен.
Хроническая форма
Хроническая форма болезни является наиболее распространенной. Для того чтобы гломерулонефрит считался перешедшим в хроническую форму, он должен длиться в организме более одного года.
Развивается хронический гломерулонефрит в двух формах: первая заключается в нефротическом синдроме, то есть воспалительном процессе, проходящем в почках, а вторая характеризуется гипертоническими проявлениями, то есть частыми повышениями давления. Симптомы, при таком течении заболевания, немного ослабевают, кроме проявления
полиурии.
Причины и течение разновидностей болезни
Для острого клубочкового нефрита характерна латентная форма и циклическая. В первом случае клиническая картина выражена слабо, а во втором у нее стремительное начало, но выздоровление зачастую наступает быстрее. Могут быть и неинфекционные причины гломерулонефрита: индивидуальная непереносимость отдельных веществ и вакцин, отравление алкоголем, ядом насекомых или растительной пыльцой.
Быстропрогрессирующий гломерулонефрит носит злокачественный характер. Патология отличается стремительным течением. За несколько месяцев, недель и даже дней может развиться острая почечная недостаточность.
Постстрептококковый гломерулонефрит – самая распространенная и наиболее обстоятельно изученная форма болезни. Чаще всего она возникает после инфекций, вызванных стрептококками: ангины, пневмонии, кори, скарлатины, ветряной оспы, ОРВИ. Для нее характерно бессимптомное течение в 85% случаев.
Мезангиопролиферативный гломерулонефрит развивается, когда клетки клубочков разрастаются. При этом они внедряются в капилляры, стенки которых утолщаются. Эта форма в 10% случаев становится причиной нефротического синдрома, причем чаще у мужчин, чем у женщин, а в 15% случаев – у детей и подростков. Гломерулонефрит в мезангиокапиллярной форме встречается реже, но такая форма – одна из самых неблагоприятных по прогнозу болезни.
Если острый гломерулонефрит окончательно не проходит в течение 1 года, то он становится хроническим. Проявления его могут быть различными:
- нефротическая форма (с отеками, внезапным обострением симптомов, тромбозом почечных вен);
- латентная (со слабовыраженными нарушениями функций почек);
- гипертоническая (с подъемом артериального давления);
- смешанная;
- гематурическая (при наличии кровоточивости почки).
Различия по патогенезу и происхождению
По происхождению гломерулонефрит подразделяют на первичный и вторичный.
При первичном происхождении гломерулонефрит возникает в результате уже имевшихся патологических процессов в почках, которые привели в результате к возникновению недуга.
Вторичная форма происхождения заболевания появляется как осложнение после перенесенных заболеваний. К таким болезням относят волчанку, болезнь Вегенера, васкулит и другие. Помимо этого заболевание может возникнуть после приема токсических средств или вследствие образований злокачественных заболеваний в организме.
Причины
Основными причинами развития гломерулонефрита считают другие заболевания и инфекции. Особую роль в формировании этого недуга играет стрептококк. Именно после стрептококковой ангины, пневмонии, скарлатины, стрептодермии чаще всего диагностируется данная форма нефрита.
Также недуг могут вызывать такие перенесённые заболевания, как грипп, герпетическая вирусная инфекция, брюшной тиф, туберкулёз, краснуха, аутоиммунные болезни. Факторами риска для развития данного недуга считаются:
- наследственная предрасположенность к этой болезни;
- переохлаждение;
- очаги хронической инфекции в организме;
- авитаминоз;
- снижение иммунитета;
- носительство стрептококка.
Виды течения болезни
В зависимости от протекания заболевания, его подразделяют на четыре вида, при этом существует еще один называемый смешанным. Это название он получил, потому что в нем присутствуют признаки из разных типов. Итак, по виду клиники, болезнь подразделяют на:
- Латентный.
- Гематурический.
- Нефротический.
- Гипертонический.
- Смешанный.
Латентный
Латентный тип заболевания проявляется в хронической форме болезни, при этом симптомы проявляется медленно. Они состоят в перепадах артериального давления и изменении состава мочи по химическим показателям.
Прогноз в таком течении составляет около десяти лет жизни в девяноста процентах случаев этого заболевания.
Нефротический
Болезнь протекает в умеренном режиме, симптоматика иногда дает о себе знать. Прежде всего это проявляется в понижении диуреза, повышении отечности и ярко выраженной протеинурией.
В некоторых случаях возникают обострения, выраженные в повышении температуры тела и
тромбозе почечных венок.
При этом прогноз по выживаемости не критичен.
Гематурический
Этот тип течения заболевания достаточно редкий и поражает в основном мужское население, находящееся в молодом возрасте. Чаще всего, возникает на фоне перенесенного заболевания ОРВИ. При гематурическом типе болезни проявляются следующие симптомы:
- протеинурия;
- отсутствие отеков;
- стабильное артериальное давление;
- в моче могут присутствовать кровяные выделения;
- почки работают в полноценном объеме.
Если вовремя обратиться за предоставлением медицинской помощи, то прогноз излечения весьма благополучный.
Гипертонический
Симптоматика при гипертоническом типе заболевания протекает медленно, иногда проявляется в изменениях в составе мочи и в электроцитурии.
Для этого типа характерна гипертрофия левого желудочка и выраженное изменение в глазном дне. Общая клиническая картина по всем признакам напоминает латентную форму, поэтому больной часто не обращается за помощью, потому что не ощущает действия ярко выраженных симптомов.
Если не заметить проявления болезни, то как последствия этого заболевания у человека могут возникнуть: инфаркт, инсульт или недостаточность в левом желудочке.
Смешанный
При смешанном типе проявление симптомов схоже с нефротическим и гипертоническим видами болезни. У больного наблюдаются скачки в артериальном давлении и моча с примесями крови. Часто, в добавление к этим симптомам, появляется анемия и белок в моче. Работа почек происходит неполноценно.
Как распознать патологию
Заболевание в острой форме редко нуждается в специальной терапии. Но когда при остром гломерулонефрите клиника не перестает проявляться через год после первого приступа, необходимо посетить поликлинику и проконсультироваться со специалистом. Ведь подобное течение болезни говорит о переходе ее в хроническую форму. Лечение назначается только после точной постановки диагноза. Для начала доктор проводит осмотр и опрос пациента, после чего тот направляется на ряд обследований:
- Общее исследование урины для определения количества эритроцитов, лейкоцитов, белков и цилиндров в моче. Для точности результатов жидкость сдают дважды в течение нескольких дней.
- УЗИ органов мочевыделения. Почка при остром гломерулонефрите обычно увеличена.
- Серологическое исследование крови покажет повышение титра антител к стрептококку.
- Биопсия. Назначается, если подтвердился предварительный диагноз. Процедура показывает, в какой форме протекает болезнь и нет ли сопутствующего заболевания со схожей симптоматикой.
Врачи должны диагностировать острую форму патологии, чтобы отличить ее от обострения хронического течения болезни. Симптомы ОГН проявляются спустя одну-три недели после инфицирования организма. Когда признаки возникают через несколько дней, тогда речь идет о хроническом гломерулонефрите. Распознать его в случае латентного течения сложно. Подтверждают диагноз, если в урине выявлено эритроцитов больше, чем лейкоцитов, отсутствуют бледные и активные лейкоциты.
Морфологические формы заболевания
Классификация гломерулонефрита по морфологическим формам была составлена еще в 1930 году. Тогда в нее входили всего две формы, но постепенно медицинские специалисты стали больше изучать это заболевание и добавили еще несколько форм.
Мезангиопролиферативный
Мезангиопролиферативный тип характеризуется поражением почечной системы, вызванной аутоиммунным характером. Это своеобразный ответ со стороны иммунной системы на некоторые заболевания в организме.
Ученые все больше склоняются к мнению, что причиной возникновения такого ответа со стороны организма может быть предрасположенность по генетической линии. Этому типу возникновения больше всего подвержены дети и подростки.
Организм, при таком заболевании, старается выделить антитела для того чтобы защитить почки от вредоносных факторов, но в итоге антитела и способствуют прогрессированию заболевания.
Мезангиопролиферативный тип заболевания поражает капилляры в почке, а также ткани в клубочках (см. фото). Таким образом происходит сбой в фильтрации и выведении мочи, что приводит к нарушению равновесия химических составляющих в организме. Именно этот вид сопровождается нефротическим синдромом.
Этот вид опасен своими возможными осложнениями.
Фибропластический
Фибропластический тип редко характеризуется одним гломерулонефритом. Часто к нему добавляется еще одно заболевание. Этот тип относят к смешанному, и редко удается выявить основную причину возникновения болезни. Этот вид подразделяют еще на два подвида, которые отличаются по степени поражения органа.
Первый тип называет очаговым, при нем поражаются не все сегменты в клубочках. Второй специалисты назвали диффузным, при котором происходит патологические процессы во всей области клубочков.
Последствиями подобного поражения является разрастание соединительной ткани. Впоследствии это приводит к атрофии канальцев и почечной ткани.
Хронический с изолированным мочевым синдромом
Подобный синдром проходит без каких-либо жалоб. Пациент после общего анализа мочи может обнаружить, что в урине содержатся следы белка и крови. Такой гломерулонефрит часто поддается излечению, но только в случаях своевременного обращения.
Аутоиммунный
Аутоиммунный тип гломерулонефрита – это вид болезни, которая была вызвана аутоиммунным процессом. При неправильной реакции организма на выработку антител происходят сбои, приводящие к заболеваниям почек.
Постстрептококковый
Постстрептококковый гломерулонефрит развивается на фоне появления в организме стрептококков. После того, как в организме появляются бактерии стрептококка, он старается выработать антитела, которые при сбоях начинают убивать собственные ткани в почке.
Потом включается дополнительная система выработки антител, но только уже с участием почек. В результате этого получается так называемый «порочный круг».
Симптоматика выражается в нефротическом синдроме, а так же уменьшении количества мочи и наличием в ней белка. Многих пациентов в этот момент мучает чувство жажды.
Геморрагический
Геморрагическая форма проявляется в результате перенесенных заболеваний, связанных с инфекционным поражением организма бактериями. Это может быть последствием таких заболеваний как волчанка, токсоплазмоз или мононуклеоз.
Помимо вирусных инфекций, геморрагическая форма может появиться в результате приема лекарственных средств или интоксикацией после приема алкогольных напитков.
Мезангиокапиллярный
Это одна из самый редких форм, которая на сегодняшний день встречается у пациентов.
Однако мезангиокапиллярный вид имеет и самый неблагоприятный исход по излечению.
При нем, происходит частичное отложение в канальцах, капиллярах и клубочке глобулинов. Эта патология быстро развивается и становится заметной уже после первой недели воспалительного процесса. Чаще всего она вызвана появлением стрептококковых инфекций, а так же облучения организма.
Ярких признаков у этой формы не имеется, кроме проявления гематурии и повышения артериального давления.
Мембранозный
Мембранозная нефропатия – это нарушение в общем обмене водно-солевого, липидного, а также белкового обмена в организме. Капилляры и клубочки при таком виде заболевания значительно утолщаются. Это происходит из-за отложения иммунных комплексов.
Эта форма проявляется в протеинурии и нефротическом синдроме. Размеры почек при таком течении болезни могут изменяться, значительно увеличиваясь в размерах. Цвет их может изменяться до желтого оттенка.
Если в мембране клубочков происходит значительное отложение антител, тогда эта форма способна перерасти в злокачественную форму.
Классификация гломерулонефрита
Под хроническим гломерулонефритом принято подразумевать группу нефропатий, отличающихся этиологией и патоморфологическими признаками. На фоне длительного вялотекущего воспаления происходит поражение клубочкового аппарата и почечной ткани, что приводит к формированию микротромбов в капиллярах, постепенному склерозу сосудов. В результате нарушается фильтрационная способность парного органа и развивается почечная недостаточность.
В странах СНГ актуальной считается классификация Е. М. Тареева, согласно которой различают следующие формы хронического гломерулонефрита:
- Латентная. Наиболее распространенная форма, характеризующаяся слабовыраженным мочевым синдромом и отсутствием отеков и артериальной гипертонии.
- Нефротическая. Сопровождается ярко выраженной симптоматикой почечной недостаточности: повышением давления, отечностью, олигурией, отсутствием аппетита, тошнотой, слабостью, наличием запаха аммиака.
- Гипертоническая. Проявляется признаками артериальной гипертензии – увеличением показателей АД, полиурией, учащением мочеиспускания.
- Гематурическая. Характеризуется наличием крови в моче, отчего она приобретает розовый или красный цвет. Общий анализ урины выявляет повышенную концентрацию эритроцитов.
- Смешанная. Имеет клиническую картину нескольких форм одновременно.
Важно знать! Согласно МКБ-10 хронический гломерулонефрит имеет код N03. Он характеризуется диффузным поражением клубочкового аппарата почек с последующим развитием склероза и функциональной недостаточности.
Признаки и симптомы заболевания
К основным признакам появления болезни относят следующие факторы:
- Инфекционное поражение организма. Это могут вирусы или бактерии. По статистике, большое число заболевших, подверглось стрептококковой инфекции.
- Онкологические заболевания часто приводят к воспалительному процессу в почках.
- Наследственные синдромы по сбоям в функционировании почек.
- Переохлаждения также могут привести к недугу.
- Лекарственные препараты и токсические вещества могут оказать прямое воздействие на появление гломерулонефрита.
Механизм возникновения заболевания заключается не в попадании инфицирующего фактора в организм, а в аллергической реакции на него.
Поэтому, первые симптомы могут быть заметными только после первых двух недель после перенесенной болезни или после некоторых факторов, провоцирующих начало воспалительного процесса.
К симптомам гломерулонефрита относят:
- тошноту и наличие головной боли;
- повышение температуры;
- боли в области поясницы;
- наличие одышки;
- наличие крови в составе урины;
- плотность мочи в ходе заболевания снижается;
- в первые дни заболевания снижается количество мочи, через пару дней ее количество восстанавливается;
- артериальное давление повышается;
- прибавление в массе тела.
Если у человека наблюдается латентная форма течения заболевания, симптомы могут быть скрытыми или проявляться в слабой форме. Поэтому, необходимо обратиться к врачу, чтобы исключить наличие других патологических процессов в организме.
Болезнь перешедшая в хроническую форму дает о себе знать во время кратковременных обострений.
Если не принимать меры по лечебным мероприятиям, с каждым разом проявления будут усиливаться и проходить в более жесткой форме чем раньше.
По признакам у женщин, как и мужчин, наблюдаются те же симптомы, но дополнительно может появиться отвращение к еде и сонливость.
В чем причина болезни?
Заболевание инфекционной или аллергической природы может вызывать в организме человека развитие специфической реакции иммунной системы, который в свою очередь вызывает поражение почек.
Основные причины болезни:
- осложнение после болезней стрептококкового происхождения (ангина, рожистое воспаление кожи, скарлатина, рецидив хронического тонзиллита);
- хронические и острые инфекции (мононуклеоз, герпетическое поражение, аденовирус, краснуха);
- ревматические болезни (системная красная волчанка, узелковый полиартрит, васкулит);
- введение в организм микробиологических препаратов;
- аллергические реакции на продукты, пыльцу, бытовые аллергены;
- прием лекарств, оказывающих токсическое влияние на почки;
- укусы змей или насекомых;
- злоупотребление алкогольными напитками;
- глистные инвазии;
- хронический стресс;
- злокачественные новообразования любых органов;
- наследственность;
- осложненное течение беременности.
Острый гломерулонефрит может развиться из-за переохлаждения у взрослых, а у детей младшего возраста вследствие анатомо-физиологичной незрелости нефронов.
Что такое нефротический синдром?
К сожалению в большинстве случаев гломерулонефрит сопровождается нефротическим синдромом, характерными чертами которого являются отечность и резкое повышение уровня артериального давления. Спровоцировать подобный синдром может влияние бактерий стрептококка или наличие вирусной инфекции такой как герпес.
Часто возникновение нефротического синдрома вызвано
неправильным приемом лекарственных средств. Если, течение подобной формы, не будет устранено в течение года, тогда появляется риск возникновения недостаточности почек.
Выявить начало подобной патологии удается с помощью анализа мочи, где наблюдается белок до 3 граммов. Помимо белка специалисты находят альбумин, который указывает на нефротический синдром.
Профилактика
Основа профилактики — своевременное выявление токсично воздействующего на почки препарата и информирование больного о недопустимости дальнейшего приема таких лекарств. При развитии вторичного нефрита (на фоне другого заболевания), — пролечивание основной болезни. Лечение должно проводиться до полного выздоровления с последующим наблюдением у специалиста.
Использование лекарств, особенно антибиотиков и нестероидных противовоспалительных препаратов, должно быть ограничено. Избегайте воздействия токсичных веществ и использования незаконных «лекарственных» средств, включая растительные препараты без сертификата, выданного официальными государственными учреждениями.
Следует отказаться от постоянного злоупотребления болеутоляющими и нестероидными противовоспалительными препаратами, особенно при высоких дозах, а также литиевых препаратов.
Также необходимо избегать воздействия токсичных веществ, например, свинца и кадмия, и своевременно и эффективно лечить метаболические нарушения и заболевания, вызывающие непрекращающийся тубулоинтерстициальный нефрит.
Диагностика
При беседе с пациентом, врач старается выявить основные признаки, указывающие на наличие гломерулонефрита и отдифференцировать эту болезнь от других, например таких как:
- Сахарный диабет.
- Аллергия.
- Нарушения в аутоиммунной системе.
Для того чтобы убедиться в правильности постановки диагноза, медицинскому специалисту необходимо назначить ряд анализов и ультразвукового исследования для пациента.
Пациенту необходимо будет сдать:
- анализ мочи по Нечипоренко;
- общий анализ мочи;
- анализ по Зимницкому;
- иммунограмму;
- биохимический анализ крови;
- пробу на наличие аллергических реакций.
Патологию почек выявит исследование ультразвуковой диагностики. Иногда врач назначает биопсию почечных тканей и урографию.
После получения результатов исследования, уролог поставит диагноз и назначит схему лечения.
Диагностика острого гломерулонефрита
Инструментальные методы исследования гломерулонефрита:
- УЗИ почек показывает следующие признаки заболевания — размеры органа находятся в норме, понижена скорость фильтрации клубочков, снижена эхогенность ткани органа.
- Биопсия почек позволяет установить такие симптомы гломерулонефрита, как клеточная пролиферация, наполнение клубочков антителами, миграция иммунных клеток в клубочки.
Лабораторные исследования гломерулонефрита:
- Общий анализ мочи. У больных гломерулонефритом наблюдается розовый цвет мочи, обнаруживается превышение нормы эритроцитов, цилиндров, белка, а также повышение плотности мочи.
- Биохимическое исследование крови. Этот анализ позволяет обнаружить в крови больного снижение уровня белка, повышение холестерина, наличие С реактивного белка и сиаловых кислот.
- Проба Зимницкого. У больных повышена плотность мочи и существенно увеличен ее суточный объем.
- Иммунологический анализ крови — проводится для выявления повышения в крови антистрептокиназы, антидезоксирибонуклеазы В, антигиалуронидазы.
Гломерулонефрит при беременности
Заболевание гломерулонефритом у беременных происходит, как и у других пациентов.
Прежде всего появление недуга объясняется уязвимостью женского организма в этот период жизни. Если болезнь наступила, женщина ощущает сильные отеки и головные боли, которые сложно устранить каким-либо из препаратов. При этом у женщины наблюдается изменения в химическом составе мочи, после чего она может приобрести красный цвет.
Женщины в этот период могут страдать анемией. Если лечение не проводится или неэффективно такое состояние может привести к проведению гемодиализа.
Нельзя забывать и том, что гломерулонефрит у беременных влияет и на состояние плода, вызывая у него гипоксию.
Врачи разрешают вынашивание плода только при первой степени гломерулонефрита.
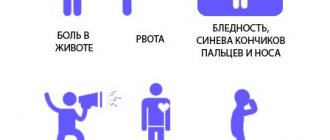
Симптомы острого гломерулонефрита
Первые симптомы острого гломерулонефрита обычно проявляются через пару недель после воздействия предрасполагающего фактора (аллергической реакции или инфекции) на организм. При этом в клинической картине превалируют три основных синдрома: гипертензивный, отечный и почечный.
- Гипертензивный синдром. Обычно при остром гломерулонефрите артериальная гипертензия выражена вполне умеренно, поскольку у 60-70% пациентов артериальное давление не выше 160/100 мм рт.ст. Но стоит отметить, что продолжительная гипертензия оказывает негативное воздействие на организм пациента. Например, гипертензия нередко сопровождается брадикардией, которая может длиться в течение пары недель.
- Отечный синдром. Отечность считается основным симптомом заболевания, поскольку она проявляется на его ранней стадии. Появляются отеки преимущественно утром в области лица. Отечный синдром сопровождается такими осложнениями, как асцит, гидроперикард, гидроторакс. Отеки провоцируют различные церебральные нарушения вроде головных болей, рвоты, тошноты, снижения слуха и зрения. Более того, может возникнуть эклампсия: цианоз шеи и лица, потеря сознания, тонико-клонические судороги, урежение пульса, набухание шейных вен.
- Почечный синдром. У пациентов с гломерулонефритом наблюдаются олигурия и анурия, сопровождающиеся чрезвычайно сильной жаждой. Зависимо от стадии патологии может наблюдаться сниженное или напротив повышенное отхождение мочи, а также изменение ее оттенка.
- Болевой синдром. Зачастую боль локализуется в пояснице. Возникает она из-за нарушения уродинамики и растяжения почечных капсул.
Отличия гломерулонефрита от пиелонефрита
В отличие от пиелонефрита, заболевание гломерулонефритом меняет состав крови, что негативно сказывается на общем самочувствии больного. Помимо этого есть еще ряд отличий (подробнее см. в таблице):
- Мочеиспускание выделяется в малых дозах.
- Происходят нарушения в работе головного мозга.
- При пиелонефрите патология поражает один орган, а при этом заболевании два.
- Моча проникает в кровь, создавая повышенное давление, чего не происходит при пиелонефрите.
- Пиелонефрит исключает отеки, а при гломерулонефрите они присутствуют в больших количествах.
Лечение
Оказание помощи при этом заболевании заключается в приеме лекарственных средств, обеспечении покоя и ограничении упоиребления некоторых продуктов питания. В начальный период следует соблюдать постельный режим, поскольку двигательная активность может привести к увеличению продукции токсичных соединений азота. Лучше всего пациенту первое время пребывать постоянно в постели и не вставать без крайней необходимости.
При остром гломерулонефрите лечение требует соблюдения диеты. По мере прогрессирования болезни происходит нарушение водно-электролитного баланса, потеря белки и других полезных веществ. Правильное питание позволит компенсировать эти нарушения. При выраженных отеках рекомендуется отказаться от соленой пищи и потребления большого количества жидкости.
Важно ввести в рацион как можно больше продуктов с высоким содержанием калия. Можно использовать растительные белки, жиры, сложные углеводы. Жирное мясо и рыбу есть нельзя. Следует исключить копчености, консервы, несвежие и некачественные продукты, фастфуд. Для пополнения белка можно есть нежирный творог и куриные яйца.
Лечение острого гломерулонефрита лекарственными средствами направлено на купирование симптомов и синдромов заболевания. Сгущение крови при потере жидкости может приводит к тромбообразованию. Для разжижения используются дезагреганты и антикоагулянты (Дипиридамол, Гепарин, Тиклопидин).
Для снижения разушительного влияния иммунных комплексов применяются вещества, которые снижают активность извращенного защитного механизма. С этой целью используются глюкокортикоиды (Преднизолон, Дексаметазон) или цитостатики (Хлорамбуцил, Циклоспорин).
С целью купирования высокого давления применяются периферические вазодилататоры (Верапамил, Нитропруссид натрия) или симптоматические средства (Резерпин). Одновременно больному дают диуретики (Фуросемид), которые снижают давление и убирают отеки.
Если доказана связь заболевания с очагом хронической инфекции, то проводится его санация при помощи антибактериальных препаратов широкого спектра. Врач подбирает их после проверки на чувствительность патогенной флоры и с учетом переносимости средств пациентом.
Лечение острого гломерулонефрита
Сколько живут — прогноз
Прогноз жизни зависит от промежутка времени, когда человек заметил у себя проявления гломерулонефрита и обратился за медицинской помощью.
Конечно, немаловажную роль играет степень поражения тканей и механизмов фильтрации почки.
Эффективное лечение так же способно продлить жизнь пациенту, а иногда и избавить его от этого недуга.
Наиболее благоприятный прогноз наблюдается при острых формах заболевания. Хроническая поддается лечению сложнее, при ней часто болезнь переходит в почечную недостаточность, которая может закончиться летальным исходом.
Осложнения
Острая форма гломерулонефрита при неправильном и несвоевременном лечении может давать следующие осложнения:
- Острая сердечная и почечная недостаточность.
- Гипертензивная почечная энцефалопатия (эклампсия и преэклампсия).
- Инсульт.
- Снижение зрения (иногда слепота).
- Заболевание может перейти в хроническую форму.
Гломерулонефрит особенно опасен своими осложнениями, поэтому важно использовать профилактические мероприятия. В связи с этим очень важно своевременно и правильно лечить любые вирусные и бактериальные заболевания, избегать переохлаждения. Также полезен правильный рацион питания, умеренные физические нагрузки и прогулки на свежем воздухе.
Рекомендации по диете
При гломерулонефрите почек должно производиться специальное диетическое питание. Это питание называется столом номер 7, которое ограничивает пищу способную раздражать ткани почки. Прежде всего, необходимо ограничить в рационе белковую пищу и продукты содержащие натрий.
Изделия, способные пагубно действовать на нервную систему, также необходимо исключить. К таким продуктам относят пищу с наличием жира и эфирных масел. Необходимо придерживаться не более трех тысяч калорий. Выходить за эти пределы не следует.
Для того чтобы пища была в радость, а не причиняла пациенту дополнительные боли и неудобства ее нужно правильно готовить. Для этого мясо следует запекать или отваривать. Пищу принимают небольшими порциями по четыре раза в день.
Передача «Жить здорово!» о заболевании, его патогенезе, симптомах и диагностике:
Режим и диета
При лечении гломерулонефрита постельный режим назначается для того, чтобы обеспечить тепло пораженному органу. Это улучшает кровообращение и работу почечной системы, а также ускоряет процесс выздоровления.
Лечение в стационаре в среднем длится около трех недель. Однако, если острые симптомы не устранились, то терапия может быть продолжена. После выздоровления пациенту не следует выполнять тяжелые физические нагрузки и переохлаждаться. При хронической форме заболевания даже в период выздоровления следует использовать профилактическую терапию.
Обязательно назначается диета, которая требует ограничения соли или отказа от ее употребления. Кроме того, требуется исключить из рациона жареные, копченые, острые, соленые продукты и специи. Это поможет уменьшить отеки и снизить АД, а также нормализовать показатели анализов.
Методы лечения
Лечение гломерулонефрита, как правило, комплексное. Терапия проводится под контролем специалиста-нефролога. При выраженных симптомах болезни может потребоваться госпитализация в профильное отделение стационара.
Лекарственная терапия
Препараты — важная часть лечения гломерулонефрита. С их помощью удаётся добиться исчезновения большинства признаков болезни. Для лечения заболевания используются медикаментозные средства с различными механизмами действия:
- антибиотики успешно борются с инфекционной составляющей заболевания: Ампициллин, Амоксициллин, Цефотаксим, Цефтриаксон;
- мочегонные препараты необходимы для поддержания нормального баланса жидкости в организме: Лазикс, Фуросемид;
- стероидные гормональные препараты ослабляют разрушительный воспалительный процесс: Метипред, Преднизолон;
- цитостатические препараты применяются для подавления агрессии иммунитета против собственных тканей: Циклофосфамид, Метотрексат, Эндоксан;
- мембраностабилизаторы улучшают структуру сосудистой стенки воспалённых клубочков: Трентал, Курантил;
- уроантисептики препятствуют развитию инфекционных осложнений: Нитроксолин, 5-НОК, Канефрон.
Препараты для лечения гломерулонефрита — таблица
| Название препарата | Действующее вещество | Фармакологическая группа | Для чего назначается препарат | Формы выпуска | Противопоказания | Побочные эффекты |
| Бруснивер |
|
|
| растительное сырье для приготовления настоев и отваров | индивидуальная непереносимость | аллергические реакции |
| Метилпреднизолон | метилпреднизолон | стероидные гормоны | ликвидация иммунного воспаления в почках | таблетки | острые инфекционные заболевания |
|
| Фитолизин | растительные экстракты | растительные уроантисептики |
| паста для приготовления раствора для приёма внутрь | фосфатный уролитиаз | аллергические реакции |
| Фуросемид | фуросемид | диуретики | мочегонное |
|
|
|
| Пенициллин | пенициллин | антибиотики | ликвидация бактерий | раствор для инъекций |
| аллергические реакции |
| Эндоксан | циклофосфамид | цитостатики | ликвидация иммунного воспаления клубочков | раствор для инъекций |
|
|
| Нитроксолин | нитроксолин | уроантисептики | профилактика и лечение инфекции в почках | таблетки | гиперчувствительность | аллергические реакции |
| Метипред | метилпреднизолон | стероидные гормоны | ликвидация иммунного воспаления в почках | таблетки | острые инфекционные заболевания |
|
| Цефтриаксон | цефтриаксон | антибиотики | ликвидация бактерий | порошок для приготовления раствора для инъекций | индивидуальная непереносимость | аллергические реакции |
| Трентал | пентоксифиллин | мембраностабилизаторы | улучшает кровоток в клубочках | таблетки |
|
|
| Аторвастатин | аторвастатин | антихолестериновые препараты | нормализует холестерин крови | таблетки | тяжёлая печёночная недостаточность |
|
| Канефрон |
| растительные уроантисептики | профилактика и лечение инфекции в почках |
|
| аллергические реакции |
| Курантил | пентоксифиллин | мембраностабилизаторы | улучшает кровоток в клубочках | таблетки |
|
|
| Преднизолон | преднизолон | стероидные гормоны | ликвидация иммунного воспаления в почках |
| острые инфекционные заболевания |
|
| Полиоксидоний | азоксимера бромид | иммуномодуляторы | активация иммунитета | таблетки |
| аллергические реакции |
Препараты для лечения гломерулонефрита — фотогалерея
Трентал улучшает текучесть крови в клубочках
Фуросемид оказывает мочегонный эффект
Канефрон — растительный уроантисептик
Эндоксан — цитостатический препарат, подавляет агрессию иммунной системы
Преднизолон эффективно препятствует воспалению клубочков
Хирургическое лечение
Хирургическое лечение гломерулонефрита как такового не проводится. Вмешательство необходимо в случае осложнений и сопутствующих состояний:
- паранефрита — воспаления жировой клетчатки, окружающей почку;
- карбункула почки — ограниченного гнойника в ткани почки;
- мочекаменной болезни.
Гнойник — повод обеспечить отток воспалительному содержимому (дренировать). При мочекаменной болезни в зависимости от размера камней используется дробление или удаление через разрез в поясничной области.
Физиотерапия
Физиолечение — действенный метод ликвидации воспаления в почках. Используются следующие методики:
- магнитотерапия существенно уменьшает выраженность воспалительных изменений в почках;
- электрофорез оказывает благоприятное влияние при помощи постоянного тока;
- ультразвуковая терапия улучшает кровообращение в почках;
- терапия звуковыми волнами дециметрового диапазона уменьшает активность воспалительного процесса;
- грязелечение улучшает движение крови по сосудам;
- массаж улучшает кровоснабжение почек;
- лечение пиявками (гирудотерапия) улучшает кровоток в почечных клубочках.
Пиявки выделяют в кровь вещества, улучшающие её текучие свойства
Диета
Диета — важная составляющая комплексного лечения гломерулонефрита. По рекомендации врача необходимо до минимума сократить употребление жидкости и соли. Питание должно быть дробным, из способов термической обработки следует выбирать варку и запекание. Продукты, запрещённые к употреблению:
- поваренная соль;
- солёные консервированные продукты;
- мясные продукты;
- кондитерские изделия;
- маргарин;
- фастфуд;
- мясо утки и гуся;
- жирная морская рыба;
- концентрированные мясные бульоны;
- крупы;
- острые приправы;
- крепкий чай;
- сладкие газированные напитки;
- алкоголь.
Продукты, рекомендованные к употреблению при гломерулонефрите:
- хлеб из бессолевого теста;
- нежирные сорта мяса в ограниченном количестве;
- кисломолочные продукты;
- свежие овощи.
Народное лечение
С разрешения врача в терапии гломерулонефрита могут быть использованы некоторые средства из арсенала народной медицины.
Средства народной медицины в лечении воспаления клубочков — таблица
| Сырье | Метод приготовления | Способ применения |
| 2 ст. л. сбора залить полулитром кипятка, настоять | употреблять как чай по половине стакана трижды в день |
| Свежая клюква | отжать сок из свежих ягод | принимать по половине стакана трижды в день |
| 2 ст. л. смеси залить 1,5 стаканами кипятка, томить на медленном огне 15 минут, затем настаивать в течение часа | принимать по половине стакана трижды в сутки |
| Эрва шерстистая (пол пала) | 1 ч. л. сырья залить стаканом кипятка, томить на медленном огне 10 минут | принимать по половине стакана трижды в сутки |
Растения в терапии гломерулонефрита — фотогалерея
Плоды шиповника содержат много витамина С
Эрва шерстистая используется при гломерулонефрите
Брусника оказывает противовоспалительное действие
Клюква содержит много витаминов
Признаки
Симптомы аутоиммунного гломерулонефрита чаще всего проявляются остро
Чтобы вовремя начать лечение гломерулонефрита, необходимо знать признаки и симптомы этого недуга, что позволит диагностировать его на ранней стадии, когда можно полностью избавиться от болезни.
Симптомы аутоиммунного гломерулонефрита чаще всего проявляются остро:
Симптомы лекарственного поражения почек и лечение
- головные боли;
- общая слабость и недомогание;
- тошнота и рвота;
- повышение температуры тела;
- боль в поясничной области.
Среди специфических симптомов клубочкового нефрита можно назвать следующее:
- отёчность (могут отекать конечности и лицо);
- из-за затруднения оттока мочи повышается давление;
- мочевой синдром (состав, запах и цвет урины отличаются от нормы).