Гепатит С – антропонозное инфекционное заболевание печени острого или хронического характера, вызываемое вирусом гепатита С.
По данным Всемирной организации здравоохранения, в настоящее время насчитывается 130–150 млн человек (по другим данным – до 200 млн), инфицированных вирусом гепатита С (ВГС, HCV, Hepatitis C Virus). Ежегодная летальность при данном заболевании и ассоциированных с ним патологиях – приблизительно 700 000 случаев.
Последствия гепатита С
После определения в 70-х годах XX столетия вирусной природы гепатитов и выделения возбудителей типов А и В встал вопрос о классификации прочих гепатитов, наличие которых было подтверждено, но опознать тип вируса не представлялось возможным. Для подобных заболеваний было предложено название «ни А, ни В гепатиты» (non-A, non-B hepatitis, или NANBH). Лишь в 1994 году было достоверно подтверждено наличие вируса гепатита С, провоцирующего соответствующее заболевание (в дальнейшем также обозначены D и Е гепатиты). Тогда же был введен обязательный скрининг донорской крови на предмет наличия антител к ВГС.
Специфической иммунопрофилактики (вакцинация) гепатита С не существует по причине высокой изменчивости вируса.
Зачастую острое заболевание протекает бессимптомно и у 15–35% инфицированных лиц самопроизвольно разрешается в течение 3–6 месяцев даже при отсутствии специфического лечения. У оставшихся 45–85% пациентов, перенесших острый гепатит С, отмечается хронизация воспалительного процесса, приблизительно в трети случаев осложняющаяся циррозом или раком печени.
Основными особенностями гепатита данного типа, определяющими его тяжесть, являются:
- высокий процент хронизации заболевания;
- жизнеугрожающие отдаленные последствия (цирроз и рак печени);
- отсутствие эффективного этиотропного (направленного на уничтожение возбудителя) лечения;
- невозможность эффективной иммунизации ввиду высокой мутабельности вируса.
Синонимы: вирусный гепатит С.
Причины и факторы риска
Возбудитель гепатита С – РНК-вирус семейства Flaviviridae, имеющий по меньшей мере 6 генетических типов и около 90 субтипов, получивших распространение в разных регионах и определяющих тяжесть заболевания.
Подтип 1а преобладает в Северной Европе и Америке, 1b – в Японии, Южной и Восточной Европе, Азии; подтипы 2а и 2b наибольшее распространение получили в Европе, Северной Америке, Японии; тип 3 широко представлен в Юго-Восточной Азии, Индо-Пакистанском регионе. Подтип 3а занимает второе место по частоте встречаемости в развитых странах; инфицируются им, как правило, лица моложе 20 лет, использующие инъекционные наркотические средства. Генотипы 4 и 5 наиболее распространены в странах Африки.
В России чаще встречаются генотип 1 и подтипы 2а и 3а.
Единственный источник заражения – больной человек. Основной путь передачи вируса – парентеральный:
- переливание инфицированной крови и ее препаратов;
- лечебные, диагностические и косметологические (эстетические) манипуляции в условиях несоблюдения стерильности (при загрязненности инструментария инфицированной кровью);
- совместный с носителем вируса гепатита С инъекционный прием наркотических веществ одной иглой (согласно статистическим данным, каждый второй инъекционный наркоман является инфицированным ВГС).
Помимо парентерального способа заражения, возможны вертикальный путь передачи ВГС от больной матери к ребенку во время беременности и инфицирование при незащищенном сексуальном контакте. На долю данных способов заражения приходится не более 10–14% случаев в совокупности.
Способы передачи гепатита С
Заразиться гепатитом С нельзя:
- при пользовании одними бытовыми приборами (за исключением бритвенных, маникюрных и прочих принадлежностей, на которых могут присутствовать следы крови);
- при рукопожатии, объятиях;
- при поцелуях;
- при совместном приеме пищи.
Основные факторы риска:
- переливание донорской крови;
- выполнение татуажа, маникюра, инъекционных манипуляций, стоматологических процедур в ненадежных учреждениях;
- незащищенный секс со случайным партнером;
- совместное инъекционное употребление наркотических веществ;
- профессиональный контакт с кровью (речь идет о медицинских работниках, военных, сотрудниках чрезвычайных служб).
Другие возможные угрозы
Ваш риск развития инфекции печени C увеличивается, если вы:
- После переливания крови или трансплантации органов до 1992 года. С 1992 года все доноры крови и органов были подвергнуты скринингу на заболевание печени C.
- Были подвергнуты воздействию небезопасных методов для уколов, таких как переработка игл. Это происходит в некоторых развивающихся странах.
- Необходимо, чтобы ваша кровь фильтровалась на машине (гемодиализ), потому что ваши почки не могут фильтровать вашу кровь.
- Быть рожденным у матери с заболеваниями печени C. Риск передачи инфекции ребенку выше, если мама также инфицирована ВИЧ.
- Когда-либо вводили или вдыхали запрещенные наркотики.
- Имеете ВИЧ.
- Концентраты гортани для свертывания крови до 1987 года.
- Родились от женщины с инфекцией гепатита С.
- Были в тюрьме.
- Люди, родившиеся с 1945 по 1965 год, в 5 раз чаще заражаются гепатитом С, чем люди, родившиеся в другие годы.
Риск получения гепатита С через половой контакт очень мал. Риск выше, если у вас есть беспорядочная половая жизнь.
Осложнения
Заболевание печени вирусом C, которая продолжается в течение нескольких лет, может вызвать существенные осложнения, такие как:
- Рубцы печени (цирроз). Через 20-30 лет после инфицирования вирусом C печени может произойти цирроз. Рубцы в печени затрудняют работу печени.
- Рак печени. Небольшое число людей с инфекцией печени C может установить рак печени.
- Отказ печени. Продвинутый цирроз может привести к остановке функционирования вашей печени.
Удачи! Хороших выходных! Желаем Вам не болеть!
Хронический гепатит
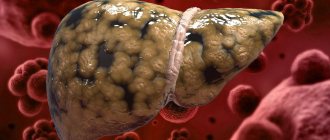
– воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Формы заболевания
Основные формы вирусного гепатита С:
- острая (манифестная желтушная, манифестная безжелтушная, субклиническая);
- ВГС-паст-инфекция (исход острой формы, выздоровление);
- хронический ВГС [латентная (инаппарантная или субклиническая), манифестная].
Исходы хронического гепатита С:
- ВГС-цирроз печени (компенсированный или декомпенсированный);
- гепатоцеллюлярная карцинома.
Хронический гепатит С приводит к циррозу печени и гепатоцеллюлярной карциноме
В соответствии со степенью тяжести гепатит С бывает:
- легким;
- средней степени тяжести;
- тяжелым;
- фульминантным (тяжелым злокачественным).
Классификация хронического гепатита
По происхождению:
- хронический вирусный гепатит (В, С, дельта);
- аутоиммунный хронический гепатит;
- лекарственно-индуцированный;
- алкогольная болезнь печени;
- криптогенный (причина не установлена).
По активности:
- минимальный;
- слабовыраженный;
- умеренновыраженный;
- выраженный.
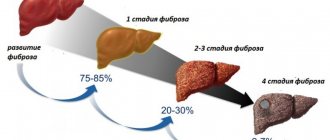
По стадии фиброза (соединительнотканного перерождения) печени:
- отсутствует;
- слабовыраженный;
- умеренный;
- выраженный.
Симптомы
Инкубационный период заболевания длится от 1,5 до 6 месяцев (в среднем – 2–3).
Острый гепатит С характеризуется доброкачественным течением, состояние быстро нормализуется, проявления заболевания выражены слабо или умеренно:
- невыраженные диспепсические симптомы (1-2-кратная рвота, тяжесть или тупая распирающая боль в правом подреберье, неустойчивый стул, тошнота, снижение аппетита, чувство горечи во рту);
- подъем температуры тела до субфебрильных цифр (отмечают около трети пациентов), высокая лихорадка нехарактерна;
- увеличение печени;
- желтушное окрашивание кожных покровов и видимых слизистых, иктеричность склер;
- темное окрашивание мочи, обесцвечивание кала.
Характерно, что тяжесть заболевания при остром гепатите С менее выражена, чем при прочих формах вирусных гепатитов.
Желтушность склер у больного гепатитом С
Выздоровление на фоне острого процесса происходит у 15–35% инфицированных лиц, в остальных случаях заболевание приобретает хроническую форму и продолжается многие годы и даже десятилетия.
Наиболее часто (приблизительно в 70% случаев) какие-либо симптомы как острого, так и (впоследствии) хронического гепатита в течение многих лет отсутствуют, инфицированного человека беспокоят повышенная утомляемость, периодически возникающая тяжесть в правом подреберье, непереносимость интенсивных физических нагрузок. В этом случае носительство вируса определяется случайно во время профилактических осмотров, при госпитализации или попытке сдать кровь в качестве донора.
Причины возникновения
Если воспаление в печени стало хроническим и длится не менее 6 месяцев, то подозрения ложатся на гепатит неясной этиологии. Этот диагноз означает, что причина развития неясна, причем точное заболевание определить в данных условиях невозможно. По-другому такой гепатит называют «криптогенным».
Выделяют ряд причин, способных спровоцировать появление такого гепатита:
- Употребление медикаментов. Многие сильнодействующие лекарственные средства негативно влияют на внутренние органы, особенно на печень, что и может стать причиной появления заболевания. Однако прием препаратов должен быть довольно длительный, чтобы печени был нанесен ущерб.
- Злоупотребление алкогольными напитками. Организм воспринимает этиловый спирт как яд, поэтому при попадании алкоголя в кровь печень начинает вырабатывать нейтрализующие ферменты. Если пить часто, то орган будет изнашиваться.
- Неправильное питание. Печень отвечает на производство желчи, которая расщепляет пищу в кишечнике. Человек, который предпочитает кушать тяжелую и вредную пищу (жареное, фастфуд), мешает печени выводить все токсины из организма, что впоследствии приводит к воспалению.
- Вирус гепатита. Возбудителя бывает сложно выявить, однако симптомы и воспалительные процессы в печени уже начинаются.
- Прочие вирусы (например, патоген Эпштейна-Барра или герпес). Они ослабляют защитные силы организма.
- Аутоиммунные заболевания. В этом случае организм пациента борется с собственными клетками, поэтому происходит ослабление иммунитета и разрушение печени.
Слабый иммунитет
При криптогенном гепатите пациент ставится на учет и постоянный контроль. Еще до определения точного диагноза врач назначает терапию, чтобы не затягивать начало лечения. Статистика говорит о том, что у 40% пациентов этот гепатит так и не был отнесен к определенному этиологическому фактору.
Диагностика
Диагноз устанавливается на основании:
- наличия эпидданных о возможном способе заражения – так называемой точке отсчета (характерно, что приблизительно у половины инфицированных причину заболевания выявить не удается);
- наличия специфических клинических проявлений (при желтушной форме заболевания);
- определения IgM и IgG к ВГС;
- выявления РНК ВГС (HCV-RNA) методом полимеразной цепной реакции;
- изменений биохимического анализа крови [повышения уровня печеночных ферментов (АЛТ, АСТ), гипербилирубинемии];
- положительной тимоловой пробы.
Для выявления вируса гепатита С нужно сдать кровь на анализ
Возможно ли инфицирование при профилактике и применение препаратов
Принимаемые меры направлены на предотвращение распространения инфекции среди населения. В случае строгого соблюдения всех требований риск распространения инфекционного процесса сводится к минимуму.
Однако следует отметить, что соблюдение всех рекомендованных правил не гарантирует полной защиты от проникновения патогена в организм. Поэтому рекомендуется периодически проводить обследование организма на предмет наличия антител к патогену для своевременного выявления патологического процесса, а также принятия адекватных мер направленных на купирование негативных последствий инфицирования.
Одной из наиболее эффективных мер профилактики в настоящий момент считается применение специальных прививок против гепатитов А и В. Применение вакцины позволяет обеспечить защиту печени и поддержку иммунитета. Специальной вакцины против гепатита С в настоящий момент не существует.
В некоторый институтах, расположенных за рубежом и занимающихся проблемой борьбы с вирусными инфекциями, разработаны препараты против вирусного гепатита С, но они находятся на стадии испытания и в данный момент не имеют клинического подтверждения своей эффективности в борьбе с инфекционным заболеванием.
Дистрофическое поражение печени, воспалительной природы, характеризующееся длительным течением.
Причины хронического гепатита
Причиной развития хронической формы гепатита, в половине от всех случае, является неправильная терапия острого вирусного гепатита, чаще всего гепатита С. В зоне риска находятся лица, которые имеют алкогольную и наркотическую зависимость, люди длительное время принимающие лекарственные препараты, например, антибиотики, цитостатики, противотуберкулезные лекарственные средства. Негативное воздействие токсических веществ, аутоиммунные процессы, нарушение обмена веществ, все это может также повлиять на развитие патологического процесса.
Симптомы хронического гепатита
У больного отмечается увеличение размеров печени, при пальпации она четко прощупывается. В области печени возникает тупая боль, возникает брадикардия, общее психологическое состояние ухудшается, человек становится раздражительным. Возникает бессонница, тошнота, расстройства желудка, отрыжка, метеоризм, повышенная утомляемость, аппетит снижается, отмечается появление расширенных капилляров на лице, появление характерно признака «печеночные ладони», возникают носовые кровотечения, боли в мышцах и суставах.
Диагностика хронического гепатита
Проводится анализ анамнеза заболевания и жизни больного, в целях постановки диагноза выполняется: биохимический анализ крови, биопсия печени, анализ крови на определение антител к вирусам гепатита, вирусологические и иммунологическое исследования.
Лечение хронического гепатита
Пациенту следует соблюдать строгую диету (стол №5), исключить алкоголь, кофейные напитки и чай, максимально сократить физические нагрузки, достаточное количество времени отдыхать. В ходе лекарственной терапии больному назначаются препараты иммуномудоляторы, противовирусные средства (интерферон-ɑ, ламивудин), гепатопротекторы (эссенциале, гепабене, гептал). Существует высокая вероятность развития осложнений, в особенности, при проведении некорректного лечения, таких как: цирроз печени, гепатоцеллюлярная карцинома.
Лечение
Основными целями лечения являются предотвращение развития осложнений и замедление или прекращение прогрессирования. Для этого назначаются:
- противовирусные препараты прямого действия (ПППД);
- интерфероны (в том числе ПЭГ-интерферон);
- иммуномодуляторы;
- гепатопротекторы;
- дезинтоксикационная терапия;
- десенсибилизирующие средства;
- витаминотерапия;
- ферментные препараты.
Лечение гепатита С комплексное с применением иммуномодуляторов и интерферонов
По некоторым данным, комплексная фармакотерапия острого гепатита С с использованием ПППД и ПЭГ-интерферона на протяжении 6 месяцев в 98% случаев приводила к излечиванию пациентов и исключала трансформацию заболевания в хроническую форму.
Возможные осложнения болезни
Самыми частыми осложнениями хронического гепатита являются цирроз (замещение нормальной ткани печени соединительной) и рак, а именно гепатоцеллюлярная карцинома, которая считается чрезвычайно злокачественным и быстропрогрессирующим новообразованием. Причём развитие последствий заболевания напрямую зависит от этиологического фактора, который его спровоцировал. Вышеперечисленные патологии в 70-80% случаев возникают на фоне вирусных инфекций В и С типа.
У трети пациентов течение болезни заканчивается органной недостаточностью и токсической печёночной энцефалопатией, которые при позднем обращении за медицинской помощью приводят к коме.
Без полноценной терапии гепатит B станет причиной множества негативных последствий. Обычно пациенты сталкиваются с циррозом печени, что влечет за собой гибель печеночных клеток, замену ткани рубцовой. Из нее постепенно формируются крупные и мелкие узлы, изменяющие структуру органа.
Патологические процессы в клетках при болезни гепатита провоцируют печеночную недостаточность, симптомокомплекс, объединяющий изменения основных функций. Нередко недугу сопутствуют: скопление жидкости в брюшной полости, воспаление брюшины (перитонит), печеночная колопатия (нарушение работы толстого кишечника из-за проблем с печенью, кровоснабжением), бесплодие.
Проявления желудочных или кишечных кровотечений (почернение каловых масс, низкое давление, рвота кровью, повышение сердечных сокращений) свидетельствуют о варикозном расширении вен, расположенных в пищеводе. У некоторых больных наблюдается спутанность сознания и печеночная энцефалопатия.
Перитонит
Пациенты, которым поставлен диагноз цирроз печени, страдают от гепаторенального и печеночно-легочного синдромов. Высок риск развития злокачественных опухолей, в том числе гепатоцеллюлярной карциномы.
Положительный исход терапии хронического вирусного гепатита B зависит от разных факторов: запущенности заболевания, возраста и образа жизни пациента, сопутствующих патологий, индивидуальных особенностей организма. При надлежащем исполнении врачебных рекомендаций шансы достигнуть стойкой ремиссии очень высоки. Чтобы болезнь не вернулась, нужно соблюдать диету и периодически проходить курс гепатопротекторов для поддержания печени.
Чаще всего хронический гепатит Б протекает в целом благоприятно, при этом выраженных признаков поражения печени не отмечается. Медленное развитие заболевания снижает вероятность появления цирроза до 10%.
Активно прогрессирующая болезнь с угрозой цирроза встречается реже, но в таком случае риск выше — от 20%. Один из десяти больных сталкивается с первичным раком печени.
Еще одно доказательство в пользу отказа от алкоголя: злоупотребление этанолом увеличивает вероятность того, что человек пострадает от тяжелых последствий гепатита.
При своевременном лечении гепатита, еще до его перехода в хроническую стадию, врачи часто дают пациентам хороший прогноз. Но при игнорировании вирусной патологии больной уже через несколько месяцев может столкнуться с такими необратимыми последствиями, как рак печени или цирроз.
Кроме этого, в период обострения недуг также наносит серьезный вред организму, провоцируя сбои во многих его системах, включая иммунную. А это, в свою очередь, селает человека легкой мишенью для других заболеваний, в том числе и невирусного характера.
Прогноз
У 25–35% пациентов с диагнозом «хронический гепатит С» в срок от 10 до 40 лет происходит соединительнотканное перерождение тканей печени (цирроз) с возможным летальным исходом. У 30–40% пациентов, имеющих хроническую форму заболевания, цирроз печени в перспективе подвергнется злокачественному перерождению.
По данным Всемирной организации здравоохранения, в настоящее время насчитывается 130–150 млн человек (по другим данным – до 200 млн), инфицированных вирусом гепатита С (ВГС, HCV, Hepatitis C Virus).
Если РНК вируса гепатита С сохраняется в крови инфицированного лица более 6 месяцев, самопроизвольное разрешение HCV-инфекции крайне маловероятно.
Как установить причину болезни?
Вердикт врача часто становится неожиданностью. И многие не совсем понимают, что такое гепатит неустановленного генеза. Это означает, что умеренное либо выраженное воспаление в печени обнаружено, однако врачи сами не могут понять, по какой причине оно возникло.
По статистике, к наиболее распространенным причинам относят потребление спиртных напитков, применение медикаментозных препаратов продолжительное время, вирусные инфекции. Но достаточно часто случается так, что пациент ведет здоровый образ жизни, не пьет, не курит, при этом у него диагностировали заболевание.
На начальной стадии излечить болезнь проще. Если же воспалительная реакция вялотекущая, длится долго, то она трансформируется в хронический вид. Так, идиопатический гепатит диагностируют, когда болезнь «старше» 6 месяцев.
Дифференцировать гепатит неясного генеза от остальных печеночных патологий помогает отсутствие в крови пациента антител. Их всегда обнаруживают при билиарном течении цирроза либо аутоиммунной форме воспаления.
Профилактика
Специфической иммунопрофилактики (вакцинация) гепатита С не существует по причине высокой изменчивости вируса.
Основные профилактические мероприятия:
- соблюдение мер личной гигиены;
- обработка рук и использование перчаток при работе с кровью;
- отказ от случайных незащищенных сексуальных отношений;
- отказ от приема наркотических препаратов;
- получение медицинских, косметологических услуг в официальных лицензированных учреждениях;
- проведение регулярных профилактических осмотров при возможном профессиональном контакте с кровью.
Видео с YouTube по теме статьи:
Способы лечения гепатита неясного происхождения
Когда причины болезни неизвестны, врачи назначают терапевтическую схему, которая типична для любых воспалительно-разрушительных патологий печени. Цели терапии – предупреждение интоксикации, улучшение функциональности железы, поддержка иммунной системы.
Дополнительно рекомендуется применение препаратов, чтобы нормализовать работу пищеварительного тракта. Одновременно с лечением назначаются другие методы диагностики, позволяющие убедиться в эффективности прописанной схемы.