От качества работы пищеварительной системы зависит общее здоровье человека. Именно органы ЖКТ трудятся для того, чтобы съеденная пища расщепилась до питательных веществ и поступила в кровь для дальнейшего использования. При воспалительных заболеваниях кишечника (ВЗК) процесс переваривания и всасывания нарушается, что может привести к серьезным последствиям и отразится на функционировании других органов. Можно ли вовремя заметить патологию и что делать дальше?
Причины заболевания
Воспаление может возникнуть в толстом или тонком кишечнике. При этом нарушается целостность слизистой оболочки и нормальное функционирование органа. Вызвать повреждение верхнего слоя и спровоцировать активную выработку медиаторов воспаления могут:
- Инфекционный процесс, который появился в результате попадания патогенных вирусов и бактерий.
- Глистная инвазия.
- Нарушения кровообращения,
- Длительный прием антибиотиков.
- Аллергия.
- Аутоиммунные заболевания, в результате которых организм воспринимает собственные клетки как чужеродные и начинает с ними бороться.
- Генетическая предрасположенность.
- Неправильное питание.
- Дисбактериоз.
При любой этиологии механизм возникновения воспаления одинаковый. Гибель клеток слизистого слоя кишечника после действия повреждающего фактора приводит к усилению кровоснабжения этого участка и выбросу биологически активных медиаторов. В результате возникают болевые ощущения, нарушается секреторная функция органа и процесс всасывания питательных веществ.
Прямая кишка
Колит развивается вследствие поражения отдельных участков пищеварительного тракта в процессе формирования инфекционного процесса, ишемии тканей или медикаментозного отравления.
Если у пациента возникает дискомфорт в каком-то из отделов кишечника или в анальном отверстии, вероятно, что это начинающееся воспаление толстого кишечника. Развитие заболевания происходит постепенно, и если его не лечить, последствия будут печальными.
Предлагаем ознакомиться: Крем КORA для век: гель для кожи вокруг глаз от морщин с маслом ши, отзывы
Первичный колит возникает из-за поражения слизистой при непосредственном контакте с возбудителем. Вторичный колит – это следствие патологий различных органов ЖКТ: панкреатита, холецистита, гастрита и прочих заболеваний.
- инфекции. Попадание в организм инфекций может поспособствовать появлению колита, поражающего толстый и тонкий отделы кишечника;
- неправильное питание. Употребление вредных продуктов может спровоцировать различные воспаления;
- отравление. Некачественная пища может вызвать интоксикацию, а после и воспалительный процесс в любом отделе кишечника. Толстая кишка не является исключением. Она может поражаться бактериями, которые присутствуют в испорченной продукции;
- употребление медикаментов. Чаще всего этот момент касается длительного употребления антибиотиков. Несмотря на то, что они лечат многие заболевания, эти лекарственные препараты губительно действуют на кишечник.
Кроме этого, на развитие воспаления в толстом кишечнике влияет еще ряд факторов:
- наследственная предрасположенность;
- присутствие паразитов;
- дисбактериоз;
- сбой в процессе кровоснабжения кишечника и застойные явления в зоне малого таза;
- слабый иммунитет, физическое и нервное истощение.
На фоне этих факторов снижаются защитные функции кишечника, влияние возбудителя болезни приводит к повреждению слизистой, выстилающей стенки толстой кишки. Формируется очаг воспаления, который первоначально может не проявлять никаких симптомов.
Острый колит
Этот вид воспаления диагностируется чаще всего у людей в возрасте с 17 до 40 и с 55 до 70 лет. Высокий процент заболеваемости у этих групп обусловлен частым контактом с разными инфекциями и ослабленностью системы пищеварения из-за не соблюдения правил полезного питания и систематического приема лекарственных препаратов, которые агрессивно влияют на слизистую оболочку желудка и кишечника.
Острый колит может протекать с ярко выраженными симптомами, такими как:
- боли;
- тошнота, рвота;
- вздутие живота;
- частые болезненные позывы к дефекации;
- выделения слизи из ануса;
- понос;
- гнойно-кровяные примеси в каловых массах.
К этим симптомам могут добавляться: общее недомогание, слабость, температура, потеря веса (кахексия), артралгия и миалгия.
Иногда острая форма имеет другую картину заболевания: в течение нескольких недель пациент мучается диареей, у него происходит бурление и ощущается дискомфорт в животе, возможны другие местные незначительные симптомы.
Хронический колит
Он проявляется циклично возникающими рецидивами и приводит к трудно излечимым дисфункциям пищеварительной системы. При хронической форме велик риск развития различных осложнений со стороны органов ЖКТ.
Чаще всего возникают язвенные или деструктивно-дегенеративные поражения подслизистой и слизистой толстой кишки, кровотечения (внутренние), различного рода новообразования (доброкачественного и злокачественного характера).
Изменения, происходящие в органе при хроническом воспалении толстого кишечника, таковы:
- стенки кишечника утончаются и сужается просвет на пораженном участке;
- нарушается процесс кровоснабжения пораженной области;
- язвы, возникшие на поверхности, проникают вовнутрь мышечного слоя кишки, появляются нагноения;
- возможно появление новообразований – псевдополипов.
При исследовании крови наблюдается яркая картина воспаления – выраженный лейкоцитоз.
Возможны следующие симптомы:
- наблюдаются попеременно приступы диареи и запоры;
- присутствуют болевые ощущения в зоне живота без конкретной локализации, они усугубляются тошнотой, отрыжкой;
- могут возникать частые позывы к дефекации с выделением слизи вместе с прожилками крови;
- метеоризм и вздутие живота;
- потеря аппетита, привкус горечи во рту;
- выделение каловых масс со зловонным запахом.
Общее самочувствие больного колеблется от удовлетворительного до крайне дискомфортного. На фоне возникшей слабости и недомогания сильно падает работоспособность, растет раздражительность и нервозность.
На ранней стадии воспаления толстого кишечника могут возникать такие симптомы:
- урчание в животе;
- позывы к дефекации или учащенный стул;
- ощущение небольшого дискомфорта в кишечнике до или после опорожнения.
Эти симптомы мало выражены и могут не мешать обычному ритму жизни пациента, но, по мере развития воспаления, к перечисленным симптомам могут присоединиться и другие:
- тошнота, временами рвота;
- спазмы в животе;
- общее недомогание.
После этого этапа, который чаще приобретает хронический характер, возможно развитие язвенного колита. На стенках кишечника появляются эрозии, которые способны вызвать кровотечение. Могут возникать даже гнойные или слизистые образования.
Этот вид колита возникает при длительном приеме лекарств от бактерий — антибиотиков. Результатом такого лечения могут быть фибринозные бляшки. Симптомы могут быть различны, все зависит от стадии воспалительного процесса:
- При легкой форме может возникать диарея, которая быстро прекращается. Симптоматика напоминает расстройство пищеварительного тракта.
- При средней тяжести заболевание имеет более четкую картину – у пациента появляются ложные позывы к дефекации, боль в животе, в кале могут наблюдаться слизь и кровь, возможно вздутие живота.
- При тяжелой форме наблюдаются нарушения в области сердца: может развиться тахикардия и гипотония, иногда случается перфорация прямой кишки.
Этот тип воспаления чаще встречается у женщин, чем у мужчин. Средний возраст пациенток с этим диагнозом – 20-40 лет.
Заболевание характеризуется геморрагическим воспалением толстой кишки со следующими симптомами:
- сильный болевой синдром (преимущественно в левой области живота);
- субфебрильная температура;
- кровотечения из прямой кишки;
- хронический запор;
- неприятные ощущения в суставах;
- кровяные и гнойные выделения из заднего прохода.
Со временем такие симптомы делаются менее яркими, создавая период ремиссии, но при обострении болезни состояние больного становится тяжелым. Могут возникать: поносы, боли, развивается анемия (из-за кровопотерь), физическое истощение.
Предлагаем ознакомиться: Воспаление культи после удаления матки
Этот вид колита очень опасен осложнениями:
- развитием расширения кишечника;
- частыми внутренними кровотечениями;
- риском перфорации стенок кишки, перитонитом;
- формированием благоприятных условий для возникновения онкологии.
Этот колит является функциональным расстройством, а значит, не является тяжелой патологией. Он возникает на фоне хронической усталости, стрессов и т.д.
В основе такого воспаления лежат спазмы, сокращения стенок кишечника разной силы и частоты, что приводит к появлению у пациента таких симптомов, как:
- метеоризм;
- боли.
- запор;
- затрудненная дефекация или диарея;
Спастический колит является менее опасным по сравнению с остальными. Главным его симптомом считается трансформированный кал, напоминающий по виду округлые мешочки. При дефекации больной может ощущать боли.
Энтероколит
Энтероколит сочетает в себе воспалительный процесс в толстом кишечнике с поражением слизистой желудка. Острый энтероколит появляется при инфекции или воздействии неинфекционного характера (аллергены, яды, пищевое отравление, химические вещества).
Первичное воспаление может появиться внезапно:
- спастические боли в области живота;
- вздутие, урчание в животе;
- тошнота, иногда рвота;
- диарея.
Если энтероколит инфекционного происхождения, то могут появиться кровь и слизь в каловых массах, увеличиться температура, на языке будет обильный белый налет, при ощупывании живота будут определяться очаги болезненности.
Слабое кровообращение ведет к недостатку питания стенок кишечника, в результате чего в них появляются очаги ишемии.
Симптомы её таковы:
- периодически возникающие боли в области эпигастрии, чаще после еды;
- рвота;
- диарея и вздутие;
- потеря веса (со временем).
При остром нарушении кровоснабжения, когда происходит закупорка сосудов, возникают некротические процессы, которые сопровождаются:
- резкой болью с очагом в левой области живота, иногда боль может отдаваться в подреберье и поясницу;
- непроходимостью кишечника. Она может привести к тяжелому отравлению;
- диспепсией (тошнота, метеоризм, иногда рвота);
- развитием перитонита;
- снижением аппетита (на этом фоне развивается кахексия);
- кровотечением из ануса.
Далее применяют следующие виды обследования:
- ирригоскопия;
- колоноскопия. Ректороманоскопия. При ней видны гиперемированная слизистая толстой кишки, ее утолщения;
- анализ крови (показатель СОЭ, лейкоциты);
- анализ кала.
На основании полученных результатов врач назначает схему лечения пациента.
- антибиотики, сульфаниламиды, противовирусные лекарства, антипаразитарные средства. Они применяются при наличии возбудителя заболевания: инфекции, вируса, глистов и прочих. При псевдомембранозном колите следует прекратить прием антибиотиков;
- «Но-шпа» (в таблетках, уколах), свечи с папаверином используют для снятия спазмов и болей;
- энтеросорбенты – «Полифепан», «Энтеросгель» выписывают при наличии признаков интоксикации, отравлениях, инфекциях;
- антигистаминные препараты – «Интал», «Бикромат» и прочие – способствуют расслаблению кишечных стенок и устранению запоров;
- раствор натрия хлорида применяют при обезвоживании путем внутривенного введения;
- свечи с метилурацилом и прочими заживляющими препаратами. Их используют при неспецифическом язвенном колите, эрозивных и некротических повреждениях слизистой;
- глюкокортикостероиды — «Гидрокортизон», «Бетаметазон». Используют при тяжелых случаях воспаления;
- пробиотики — применяют для нормализации баланса кишечного биоценоза. Различные типы течения воспаления имеют отличия при назначении лекарственных препаратов.
- нерегулярным и неправильным питанием;
- злоупотреблением спиртными напитками;
- употреблением некачественных продуктов;
- панкреатитом;
- энтеритом;
- пищевыми отравлениями;
- наличием паразитов (гельминтов);
- гепатитом;
- гастритом;
- нарушением кислотно-щелочного равновесия;
- ишемией тканей на фоне нарушения кровотока.
Симптомы воспаления кишечника
Проблема затрагивает людей разного возраста и пола. Большинство проявений при этом могут быть похожи, так как существуют характерные признаки для всей группы кишечных заболеваний. Однако в зависимости от конкретной локализации воспалительного процесса, течение болезни и симптоматика часто имеют свои особенности.
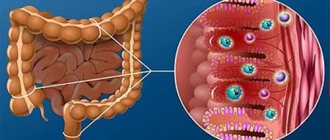
Так выглядит больной кишечник на колоноскопии.
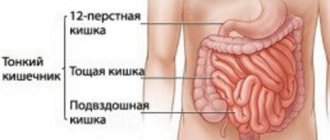
Различают тонкий и толстый отделы кишечника. Первый состоит из двенадцатиперстной, тощей и подвздошной кишки. Второй – из слепой, ободочной и прямой кишки. Заболевание любого участка отражается на работе всей пищеварительной системы и приводит к появлению общих характерных симптомов:
- Боль. Она может иметь разную локализацию и интенсивность, однако всегда сопровождает воспалительный процесс в органах ЖКТ. При патологиях тонкого кишечника дискомфорт чаще носит тянущий характер и ощущается в области пупка, при поражении нижних отделов человек чувствует распирающие боли и облегчение после дефекации.
- Нарушения стула. Диарея чаще 4 раз в день бывают при проблемах с тонким кишечником и обычно сразу наталкивают пациента на мысль о неполадках в работе ЖКТ. Каловые массы при этом могут включать пену или кусочки непереваренной пищи, что для доктора является диагностическим критерием. Заболевания толстого кишечника чаще сопровождаются запорами, где вместе с экскрементами наблюдается кровь или слизь.
- Нарушения обмена веществ. Возникают как следствие неполного расщепления еды и плохого ее всасывания. У пациента может наблюдаться снижение массы тела, анемия, сухость кожи, кровоизлияния, трещины в уголках рта, у женщин случаются сбои в менструальном цикле.
- Метеоризм. Может появляться при проблемах в любом отделе кишечника. Опасен тем, что провоцирует пневматоз, который на запущенных стадиях угрожает жизни больного.
Классификация функциональных расстройств кишечника
Все перечисленные состояния сгруппированы в несколько классов согласно профессионально разработанным «Римским критериям», которые разработаны при участии ведущих гастроэнтерологов со всего мира.
- СРК. Выделяют несколько разновидностей синдрома раздраженного кишечника, которые характеризуются преобладанием запоров (СРК-З), диареи (СРК-Д), их последовательной сменой (СРК-С, т.е. смешанный). Неклассифицируемые случаи относят к СРК-Н
- Функциональные нарушения дефекации по типу запора, который не связан с явной патологией и травмой ЖКТ.
- Функциональное расстройство по типу диареи, которая возникла без видимых органических причин.
- Метеоризм (вздутие живота) функционального происхождения.
- Болевой абдоминальный синдром центрального генеза.
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10), которой в основном руководствуются современные врачи, эти патологические состояния находятся в группах К58 и К59.
Помимо перечисленных, «Римские критерии» описывают также расстройства функционального характера и других органов пищеварительной системы. Отдельно выделяют функциональные расстройства у детей и подростков, которые не реже взрослых страдают от подобных нарушений.
Особенности воспаления
Кроме общих признаков, характерных для поражения любого отдела кишечника, у пациента могут появиться специфические симптомы воспаления.
При дуодените проблема возникает на слизистой двенадцатиперстной кишки и часто сочетается с заболеваниями желудка. Из клинических проявлений у человека добавляется повышенное слюнотечение, чувство распирания в животе, растет температура и давление. Часто это все происходит на фоне общей слабости и раздражительности. При отсутствии своевременного лечения патология может привести к эрозиям и язвам, при которых добавляются такие симптомы, как головокружение, черный стул, коллапс.
Признаки поражения толстого кишечника
Наиболее ярко симптомы воспаления толстого кишечника можно рассмотреть на примере язвенного колита. Основные проявления следующие. Понос с примесями слизи, гноя, крови. Частота стула до 20 в сутки. Иногда выделяется почти чистая кровь по 100–300 мл/сут.
Запах зловонный. Диарея вызвана массивным воспалением на слизистой оболочке толстой кишки, потерей способности всасывать воду и натрий. Кровотечение проявляется по мере изъязвления и разрушения сосудистой сети. Болевой синдром имеет схваткообразный характер.
Усиливаются во время дефекации, затем ослабевают. Интенсивные боли и признаки перитонита нехарактерны, поскольку воспаление расположено только в слизистом и подслизистом слое. Сильные боли дает осложненное течение.
Боли чаще проецируются в левую подвздошную, боковую и околопупочную область, поскольку вызваны поражением сигмовидной, поперечно- ободочной, прямой кишки, здесь же определяется болезненность при пальпации
Интоксикация — выражена при тяжелом течении болезни, проявляется резкой слабостью, повышением температуры, малоподвижностью пациента, отсутствием аппетита, тошнотой, похуданием, депрессивным состоянием, раздражительностью, плаксивостью.
Дистрофический синдром — больные сильно худеют, из-за авитаминоза бледны, кожа сухая, морщинистая, волосы ломкие. Системные проявления не отличаются от болезни Крона. Они отражают аутоиммунный механизм поражения и зависят от тяжести состояния пациента. Болезнь протекает остро (наиболее тяжелая молниеносная форма) или хронически.
Методы диагностики
Лечить кишечник универсальными средствами не получится. Сначала нужно выяснить, где возникла патология, и какая причина ее спровоцировала. Врачу помогут результаты таких анализов и обследований:
- Клинические показатели крови – важны значения СОЭ и лейкоцитов, которые могут свидетельствовать о воспалении или инфекционном процессе.
- Копрограмма – позволяет выявить ненормальные включения в кале, сделать выводы о функционировании пищеварительного тракта и количестве ферментов.
- Колоноскопия – обследование слизистой кишечника, которое помогает определить локализацию проблемы.
- Бактериологический посев. При инфекционной этиологии результаты этого анализа помогут подобрать правильное лечение воспаления кишечника антибактериальными препаратами.
- ФЭГДС – очень неприятное по ощущениям, но не болезненное обследование желудка и 12-перстной кишки с помощью трубки с камерой. Этот метод позволяет взять образец для проведения гистологии.
- Эндоскопия видеокапсулой. Современный и информативный способ изучить состояние всех отделов пищеварительного тракта. Данные с проглоченного элемента отражаются на компьютере в течение суток.
Лечебная диета
Воспалительные очаги в различных отделах кишечника нередко формируются у человека, которые отдает предпочтение жирным и жареным продуктам. Пища подолгу застаивается в желудочно-кишечном тракте, при этом возникают процессы гниения. При неполноценном расщеплении белков, жиров и углеводов начинают накапливаться токсичные соединения, приводящие к воспалению слизистых оболочек. Если у пациента диагностировано острое заболевание, то в первые два дня лечения ему показано полное голодание. Затем постепенно в рацион питания включаются такие блюда:
Еще прочитать:
Чем лечить кишечный грипп у взрослых
- прозрачные супы;
- постное мясо и рыба;
- запеченные или отварные овощи;
- вязкие крупяные каши;
- сухарики из белого хлеба;
- молоко;
- отварные яйца, омлеты.
Такого же меню следует придерживаться при обострениях хронического колита или энтерита. Врачи настоятельно рекомендуют исключить из рациона продукты с высоким содержанием жиров и сложных белков:
- кондитерские изделия из сдобного и слоеного теста: пирожные, пироги, торты;
- бобовые культуры — соя, фасоль, чечевица, горох;
- овощи — белокочанная капуста, редис, томаты, репа, редька;
- жирную рыбу и мясо;
- алкоголь, черный чай, кофе.
Ускорить выздоровление поможет употребление большого количества жидкости. Это могут быть компоты, кисели, морсы из ягод и фруктов, негазированная минеральная вода, настои трав. Народные целители рекомендуют лечить воспаленный кишечник ромашкой, зверобоем, ноготками, аиром. Если колит или энтерит сопровождаются значительными потерями жидкости, то пациенту назначаются солевые регидратационные растворы — Гидровит, Регидрон, Трисоль. Они помогают восполнить в организме запасы микро- и макроэлементов для ускорения обмена веществ и заживления слизистой оболочки кишечника.
Важная часть лечения воспаления кишечника — коррекция рациона питания больного
Народные средства
Лечение народными средствами оправдано при хронических патологиях, так как острый процесс можно вылечить только медикаментозно. Преимущество природных рецептов в том, что они недорогие и абсолютно безопасные. Многие растения проявляют одновременно несколько свойств, которые полезны при воспалении кишечника. Например, ромашка оказывает вяжущее, антисептическое и ранозаживляющее действие.
Для положительного эффекта рекомендуется пить народные средства длительно и регулярно. Популярностью пользуются следующие рецепты:
- Смесь лекарственного сырья (ромашка, тмин, фенхель) заливают кипятком и процеживают. Лечить пищевод и кишечник подобным настоем нужно трижды в день после еды.
- Уменьшить кислотность желудка, которая часто становится причиной патологических состояний ЖКТ, способны такие травы, как липа, алтей, ромашка, девясил.
- Вяжущее и противовоспалительное действие коры дуба хорошо снимает неприятные проявления у пациента. Из растения готовят отвар, для чего сырье заливают литром воды, кипятят и процеживают. Рекомендуется принимать по полстакана до 6 раз в день.
- Чтобы не дать кишечнику воспалиться, до еды нужно выпить смесь сока подорожника и меда.
- Оливковое масло считается натуральным слабительным средством. Принимать нужно по 1 столовой ложке каждое утро.
Лечение кишечника в домашних условиях
Как лечить воспаление, расскажет врач. Терапия направлена на устранение причин, купирование симптомов. Для устранения воспалительных процессов применяют различные группы лекарственных препаратов в комплексе с диетическим питанием и народными средствами.
Важно!
Заниматься самолечением воспаления кишечника нельзя – без своевременной диагностики и правильной терапии возникнут осложнения, устранять которые придётся хирургическими методами.
Медикаментозное лечение
Выбор лекарственных средств зависит от формы и степени тяжести патологии, наличия сопутствующих заболеваний. Чтобы полностью вылечить болезнь, потребуется много сил и времени.
Какие медикаменты используют в лечении:
- Аминосалицилаты – Месаламин, Натриевый олсалазин. Уменьшают проявление воспалительного процесса, продлевают стадию ремиссии.
- Противовоспалительные препараты в виде свечей и клизм – Салофальк, в педиатрии используют Ректодельт. Позволяют быстро устранить неприятные симптомы за счёт быстрого всасывания.
- Кортикостероиды в виде таблеток и свечей – Преднизолон, Будесонид. Позволяют быстро купировать проявления острой формы воспалительного процесса. Несмотря на свою эффективность, имеют много побочных эффектов, поэтому принимать их можно не более 5 дней.
- Ингибиторы ФНО – Ремикейд. Назначают при аутоиммунных патологиях.
- Иммуномодуляторы – Иммунал, Виферон. Принимать их нужно 2–3 месяца.
- Таблетки с противовоспалительным и антибактериальным действием – Метронидазол, Мезавант, Салозинал. Помогают избавиться от патогенных микроорганизмов.
- Противомикробные и противогрибковые препараты – Ципрофлоксацин, Фталазол, Левомицетин, Нистатин.
- Противогельминтные средства – Вермокс, Декарис. Назначают при глистных инвазиях.
- Ферментные препараты – Мезим, Креон. Помогают улучшить переваривание и всасывание пищи.
- Сорбенты – Смекта, Полисорб. Очищают кишечник от токсичных веществ.
Салофальк — действенный противовоспалительный препарат
Обязательно пациентам назначают препараты для купирования диспепсических проявлений заболевания. Эспумизан поможет справиться с метеоризмом, Лоперамид и Нифуроксазид предназначены для борьбы с диареей, при запорах назначают Бисакодил, Кафиол. После приёма антибиотиков нужно восстановить кишечную микрофлору при помощи пребиотиков и пробиотиков – Лактусан, Линекс.
Терапия народными средствами
Для устранения проявлений заболевания, в качестве вспомогательной терапии, используют отвары и настои из противовоспалительных трав, которые принимают внутрь, или используют для клизм, помогают улучшить самочувствие и продукты пчеловодства.
Сбор трав
При энтерите поможет сбор из 30 г чистотела, 60 г соцветий ромашки, 60 г зверобоя. Для приготовления настоя необходимо 1 ст. л. смеси заварить 240 мл кипятка, оставить в закрытой ёмкости на 10 часов. Принимать по 120 мл лекарства трижды в день за полчаса до еды. Продолжительность терапии – 10 дней.
Отвар из трав нормализует состояние кишечника
Овсяной отвар
Помогает справиться с расстройствами желудочно-кишечного тракта отвар овса.
Как приготовить:
- Несколько раз промыть 180 г овсяных зёрен.
- Залить подготовленное сырьё 1 л тёплой воды.
- Час томить смесь на слабом огне.
- Кастрюлю укутать, настаивать 5 часов.
Нормализовать желудочно-кишечный тракт поможет отвар овса
Пить по 120 мл целебного напитка утром и вечером за 40 минут до приёма пищи.
Продолжительность лечения – 2–3 недели.
Настой из овса на молоке
Если болит кишечник у ребёнка, то необходимо 150 г вымытых овсяных зёрен залить 400 мл горячего молока, перелить в термос, оставить до полного остывания. Перед сном давать по 120 мл напитка, продолжать лечение 3–4 дня.
Овес с молоком хорошо подходят для лечения кишечника ребенку
Семена льна при воспалении кишечника
Льняное семя содержит полезную слизь, которая обволакивает стенки кишечника – исчезает боль, нормализуется стул. Заварить 300 мл кипятка 10 г сырья, оставить на 10 минут, хорошо взболтать, процедить. Пить по 110 мл лекарства каждый день перед завтраком.
Семена льна очень полезны для кишечника
Как снять воспаление прополисом
Для приготовления лекарства нужно 50 г прополиса залить 500 мл водки, убрать на неделю в тёмное место, каждый день интенсивно взбалтывать. За полчаса до каждого приёма пищи разводить 10 капель настойки в 100 мл тёплой воды, продолжительность терапии – 10–15 дней.
Достаточно ежедневно употреблять по 50–100 мл качественного мёда, чтобы улучшить состояние при патологиях кишечника, уменьшить вероятность их появления.
Настойка с прополисом восстановит работу кишечника
Диета при воспалении кишечника
Без диеты справиться с воспалениями органов ЖКТ практически невозможно. Основу рациона должны составлять сезонные овощи, фрукты, кисломолочная продукция, мясо и рыбы нежирных сортов. Продукты должны быть отварными, тушёными или приготовленными на пару, иметь комфортную температуру.
Запрещённые продукты:
- фастфуд, жирные, острые, дареные блюда;
- свежий белый или ржаной хлеб – можно употреблять только вчерашние хлебобулочные изделия;
- каши из цельного зерна, ячневая и пшеничная крупа;
- макаронные изделия – допускается добавлять в минимальном количестве в супы;
- бобовые овощи;
- молоко, сливки, в стадии обострения нельзя пить и кисломолочные напитки;
- жирное мясо, рыба, колбасные изделия;
- консервы, соусы, газированные напитки;
- овощи и фрукты в сыром виде.
Нельзя есть острую пищу при воспалении кишечника
Лечебное питание подразумевает сокращение количество углеводов и жиров, увеличение количества белков. Необходимо соблюдать питьевой режим – употреблять в сутки не менее 2,5 л чистой негазированной воды. Количество соли не должно превышать 8 г в день.
Примерное меню на неделю
| День | Завтрак | Обед | Ужин |
| 1 | Отварной рис, зелёный чай с мёдом | Постный овощной суп, куриные паровые котлеты, гречневая каша, чай | Суфле из рыбы, тушёные овощи компот или кисель |
| 2 | Паровой омлет, отварная телятина, несладкий чай | Суп с вермишелью, отварная рыба, небольшое количество нежирного твёрдого сыра, отвар из плодов шиповника | Овощное рагу, отварная курица, пресные сухарики |
| 3 | Овсянка на обезжиренном молоке, отварные яйца, чай | Куриный бульон, отварная рыба, рис | Паровые куриные тефтели, гречневая каша |
| 4 | Творог с мёдом, тост из ржаного хлеба с сыром | Овощной суп, отварное мясо, тушёные овощи | Паровые котлеты, отварные овощи, суфле из фруктов |
| 5 | Манная каша с фруктами, компот из сухофруктов | Овощной суп с курицей, паровой омлет, мятный чай | Рыбные котлеты, овощи отварные или тушёные, кисель |
Важно питаться дробно, помимо трёх основных приёмов пищи необходимо делать 2–3 перекуса. Для этого подойдут пресные сухарики, творог, кисель, компоты, сухофрукты, галетное печенье, запечённые фрукты.
Если заболевание сопровождается диареей, для нормализации стула следует употреблять лёгкие супы, рис, гречку, мёд. Справиться с запорами помогут отруби, овощи, хлеб из муки грубого помола, отварные яйца, нежирное мясо и рыба, шиповниковый отвар.
Заболевания органов желудочно-кишечного тракта требует длительного лечения, такие патологии часто приобретают хронический характер. Чтобы предотвратить развитие воспалительных процессов, необходимо правильно питаться, отказаться от употребления вредной пищи и спиртных напитков, при склонности к запорам не включать в меню скрепляющие продукты. Нормальное функционирование пищеварительной системы во многом зависит от состояния зубов – регулярное посещение стоматолога поможет избежать появления проблем с кишечником.
Узнайте больше по теме: Заболевания желудка и кишечника
Профилактика
Предупредить проблемы с кишечником или увеличить период ремиссии можно с помощью:
- Диеты. При легких патологиях правильное питание способно навсегда избавить от проблемы. Запоры крайне негативно влияют на здоровье кишечника и могут быть первопричиной воспалительного процесса. Рацион, богатый пищевыми волокнами, легко и бюджетно избавит от существующей проблемы. Регулярное опорожнение очень важно. Некоторые пациенты используют специальную грелку-клизму, чтобы вывести токсины.
- Активного образа жизни. Умеренные физические нагрузки усиливают кровообращение в тканях всех органов, а также уменьшают вероятность появления внутреннего геморроя и атонии кишечника.
- Соблюдения гигиены. Необходимо помнить, что много микробов и паразитов попадают в организм человека фекально-оральным путем. Всегда мойте руки после улицы и перед едой.
О чем может рассказать внешний вид кала
При заболеваниях желудочно-кишечного тракта в лаборатории особо внимательно изучают кал. Даже первого визуального осмотра порой бывает достаточно, для того чтобы поставить правильный диагноз. Приводим несколько примеров:
- темный, ближе к черному кал – наличие кровотечений в верхних отделах кишечника;
- явные признаки крови — кровотечения в толстой кишке;
- серый или глинистый цвет — желтуха, закупорка желчных протоков;
- зеленый с резким запахом – активные воспалительные процессы, панкреатит;
- гнилостный запах – активный процесс гниения, брожения;
- наличие остатков непереваренной пищи – отсутствие ферментов.
Осложнения
Если воспалительный процесс в кишечнике оставить без внимания, он может привести к таким осложнениям:
- Кровотечение.
- Образование язв.
- Непроходимость.
- Дефицит питательных веществ, который негативно отразится на работе других внутренних органов.
- Перитонит – распространение воспаления в брюшную полость.
- Рак.
- Дисбаланс кишечной и влагалищной флоры у женщины, а также молочнице.
Сбои в работе пищеварительного тракта могут повлечь изменения общего здоровья и самочувствия человека. Недостаток питательных веществ делает пациентов неспособными сопротивляться другим заболеваниям, поэтому при любых болях или настораживающих симптомах очень важно своевременно обращаться к врачу.
(2 оценок, среднее: 4,50 из 5)
Лечение
Лечить нарушение пищеварения можно и в домашних условиях. Только по клиническим показаниям больной подлежит госпитализации. Чем лечить нарушения пищеварения, должен рассказать либо терапевт, либо гастроэнтеролог. Так как, пытаясь избавиться от болезни самостоятельно, можно еще больше навредить организму.
Медикаментозный способ
Для лечения запоров врачи назначают слабительные средства:
- Гуталакс;
- Регулакс;
- Микролакс — ее цена и отзывы;
- Глицериновые свечи;
- Дюфалак.
Выбор препарата будет зависеть от причины запора.
Глицериновые свечи
Регулакс
Микролакс
Гуталакс
При поносе назначают такие препараты:
- Имодиум;
- Смекта;
- Лоперамид и другие крепительные препараты.
Для того чтобы устранить тошноту и рвоту, врачи прописывают энтеросорбенты (активированный уголь, Энтеросгель).
Энтеросгель
Имодиум
Лоперамид
Побочные симптомы расстройства кишечника часто требует поддерживающей терапии, поэтому важно принимать солевые растворы, жаропонижающие при надобности, болеутоляющие.
Если проблема вызвана стрессом, то врач может прописать антидепрессанты, после чего расстройство быстро уйдет. Если проблема имеет вирусную или бактериальную этиологию, то уместным будет прием противовирусных и антибактериальных средств.
Любое такое средство должен назначать только врач. Покупая лекарство самостоятельно, вы рискуете больше навредить своему здоровью, чем помочь. Также из-за частого приема лекарств организм иногда становится невосприимчив к данному препарату. Поэтому не стоит самостоятельно злоупотреблять такой «профилактикой».
Диета
Важным этапом в лечении является диета при расстройстве кишечника. В ее основу входит отказ от острой, перченой, соленой, жаренной и жирной пищи, а также алкоголя (курить тоже не желательно до восстановления нормального самочувствия). Человек должен больше употреблять каш и пить достаточно воды. Далее можно будет постепенно вводить фрукты и овощи, так как они богаты клетчаткой.
Мучные изделия следует ограничить, разрешено употребление галетного печенья. Соки, компоты из свежих фруктов, некрепкий чай также будут полезны в небольшом количестве.
Чаще всего кишечное расстройство, не связанное с патологией внутренних органов, проходит за неделю. Человек полностью восстанавливает силы и излечивается. Поэтому, если симптомы дисфункции кишечника продолжают вас мучить больше недели, — это повод задуматься о более серьезной причине недуга и поспешить к врачу на диагностику, так как раннее обнаружение болезни увеличивает шансы на удачное и полное излечение.