Жалобы и симптомы при переломах челюстей
Казалось бы, любой перелом одинаково неприятен. Особенно если его последствия оказываются у всех на виду и деформируют лицо. Но все же перелом челюсти опаснее прочих травм, потому что кроме проблем в области эстетики тянет за собой еще несколько терапевтических и психологических.
Не спутать перелом с ушибом позволят очевидные признаки. И это не только и не столько кривая челюсть.
Перелом нижней челюсти
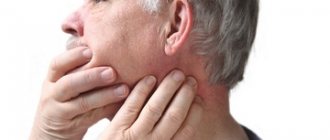
Во-первых, к симптомам перелома относится внушительный отек, который искажает симметрию лица. При переломе он гораздо горячее наощупь, чем кожа вокруг.
Во-вторых, заметный в мягких тканях сгусток крови (при закрытом переломе) или кровь во рту (при открытом).
В-третьих, конечно, болевые ощущения, которые усиливаются при разговоре, изменение прикуса и повышение чувствительности зубов.
Перелом верхней челюсти
Приметы довольно редкого перелома верхней челюсти еще показательнее: это онемение и гематомы под глазами, носовое кровотечение и нарущение обоняния. При этом виде фрактур часть верхней челюсти оторвана от основания черепа, а линия разлома пересекает глазницу и переносицу.
Главное в подобной ситуации – как можно более оперативно начать лечение, чтобы не рисковать осложнениями, среди которых могут возникнуть остеомиелит или околочелюстная флегмона – иными словами, воспаление кости или окружающих тканей.
Диагностика и первая помощь
Прежде, чем назначить лечение, необходимо в точности определить зону локализации перелома, а также его тяжесть. Для этого проводится рентгенографическое сканирование, внешний осмотр и пальпирование зоны поражения.
Без детальной диагностики определить степень повреждений невозможно. Но учитывая известную симптоматику, пострадавшему может быть оказана первая неотложная помощь.
Первая, оказанная на месте происшествия помощь, должна быть следующей:
- Фиксирование челюсти плотной повязкой
Фиксирование (своеобразное шинирование) челюсти плотной повязкой.
- Попытаться остановить кровотечение: наложение стерильной повязки, тампонирование. При артериальном кровотечении нужно придавить место разрыва сосуда.
- Аккуратно вычистить ротовую полость от кровяных сгустков, рвотной массы, осколков зубов.
- Зафиксировать язык, иначе возможно затруднение дыхания.
- Обеспечить пострадавшему максимальную неподвижность.
- Наложить холодный компресс на место травмы.
Помощь, оказанная сразу после получения травмы, может быть неоценимой!
Как только меры предосторожности приняты, человека следует незамедлительно оправить в ближайшее медучреждение. Там ему будет оказана уже профессиональная медицинская помощь. При транспортировке в медучреждение также следует придерживаться определенных правил. Рекомендовано перевозить пострадавшего сидя или в лежачем боковом положении, голову следует держать наклонно вниз. В бессознательном состоянии пациенты перевозятся лежа, голова в положении на боку.
Уже в больнице продолжается оказание неотложной помощи:
- обработка ран;
- перетяжка крупных кровеносных сосудов;
- установка трахейного дыхательного катетера;
- противошоковое лечение.
Первая диагностика – внешний осмотр и пальпация. После этого проводится рентгенография для получения полной клинической картины травмы и определяется способ лечения.
Классификация челюстных фрактур
Самый распространенный перелом – это перелом нижней челюсти. Гораздо реже встречается перелом верхней челюсти.
Кроме того выделяют полный и неполный переломы, закрытый и открытый. Полным считается тот, при котором произошло смещение отломков, открытым – когда кость задела мягкие ткани лица или слизистые оболочки.
Но даже полный и открытый переломы не сравнятся по опасности с оскольчатым, требующим немедленного хирургического вмешательства. К счастью, такая травма встречается редко: чтобы ее получить, нужно приложение невероятной силы – гораздо более мощной, чем кулак оппонента, волейбольный мяч, вес собственного тела при неудачном падении или столкновение с подушкой безопасности.
Существуют типичные места переломов. Как правило, они находятся в тех местах, где челюстная кость испытывает наибольшую нагрузку, или там, где её прочность ниже. К наиболее распространённым переломам относятся:
- углы нижней челюсти (в области зубов мудрости);
- в проекции ментального отверстия (в области за клыками);
- середина (центр) тела нижней челюсти;
- суставной отросток (в области височно-нижнечелюстного сустава).
Задайте нам вопрос
Лечение
Лечение пострадавшего с нижнечелюстными травмами определяется, исходя из характеристик полученных повреждений. Мероприятия включают следующие терапевтические решения:
- хирургическое вмешательство для совмещения отломков кости (местный наркоз);
- шинирование на период реабилитации и восстановления после травмы (полноценное шинирование обязательно, если перелом нижней челюсти со смещением);
- создание и поддержание благоприятных условий в области повреждения способствуют быстрейшему и лучшему срастанию тканей;
- медикаментозное назначение (противомикробные, общеукрепляющие препараты), предупреждающее развитие инфекционных и воспалительных процессов в зоне поражения;
- физиотерапия (на последней стадии лечения) для восстановления функций челюсти.
Оперативная хирургическая помощь также может включать:
- установление скоб на месте перелома кости, «сшивание» проволокой или капроновой нитью;
- фиксация металлическими спицами;
- фиксация отломков накостными металлическими пластинками;
- фиксация костей специальными внеротовыми конструкциями.
Самые тяжелые случаи могут после неотложных мер потребовать дальнейшего проведения мероприятий по восстановлению пластики лица, установки челюстных протезов.
Вся предложенная пациенту помощь (первая, доврачебная, хирургическая, специализированная) имеет несколько важных целей:
- максимально быстрое и эффективное восстановление костных и мягких тканей;
- восстановление нормального прикуса;
- восстановление функциональности челюсти.
Лечение переломов челюсти, в зависимости от силы и сложности травмы, длится от 4 недель. На протяжении реабилитационного периода шинирование обязательно, после снятия повязки обязательным являются лечебная гимнастика и механотерапия.
Переломанные кости в области лица лучше не запускать и своевременно обратиться за квалифицированной помощью, ведь кроме эстетической непривлекательности из-за смещений, могут быть и более плачевные последствия, вплоть до летального исхода.
17.4. Лечение больных с переломами нижней челюсти
Целью лечения больных с переломами нижней челюсти является создание условий для сращения отломков в правильном положении в возможно самые короткие сроки. При этом проведенное лечение должно обеспечить полное восстановление функции нижней челюсти. Для выполнения ранее сказанного врачу необходимо: во-первых — проведение репозиции и фиксации отломков челюстей на период консолидации отломков (включает удаление зуба из линии перелома и первичную хирургическую обработку раны); во-вторых — создание наиболее благоприятных условий для течения репаративной регенерации в костной ткани; в-третьих — профилактика развития гнойно-воспалительных осложнений в костной ткани и окружающих мягких тканях.
Прежде чем рассмотреть методы иммобилизации отломков при переломах нижней челюсти, хочу высказать свое мнение по отношению к зубу, который находится в щели перелома. Могут быть самые разнообразные варианты расположения зубов по отношению к щели перелома (рис. 17.4.1).
Подлежат удалению:
• переломанные корни и зубы или полностью вывихнутые из лунки зубы;
• периодонтитные зубы с периапикальными хроническими воспалительными очагами;
• зубы с явлениями пародонтита или пародонтоза средней и тяжелой степени течения;
• если обнаженный корень находится в щели перелома или ретенированный зуб, мешающий плотному (правильному) сопоставлению фрагментов челюсти (зуб, вклинившийся в щель перелома);
• зубы, неподдающиеся консервативному лечению и поддерживающие воспалительные явления.
В дальнейшем проводится первичная хирургическая обработка раны т.е. отграничивают костную рану от полости рта. Таким образом превращают открытый перелом в закрытый.
На слизистую оболочку накладывают швы из хромированного кетгута. Лунку стараются ушить наглухо, чтобы меньше была вероятность инфицирования кровяного сгустка и развития гнойно-воспалительных осложнений.
Рис. 17.4.1.
Возможные варианты расположения зубов по отношению к щели перелома
нижней челюсти (поданным рентгенограмм): а, б) в области тела челюсти; в) в ментальном отделе; г, д, е, ж, з) в области угла челюсти.
Рис. 17.4.1.
(продолжение).
♦ Временная иммобилизация отломков
Осуществляется на месте происшествия, в автомобиле скорой помощи, в любом неспециализированном медицинском учреждении средними медицинскими работниками или врачами, а также может быть выполнена в порядке взаимопомощи. Проводится временная иммобилизация отломков нижней челюсти на минимальный срок (желательно не более, чем на несколько часов, иногда до суток) до поступления пострадавшего в специализированное лечебное учреждение.
Рис. 17.4.2.
Межчелюстное лигатурное связывание зу-бов проволокой: а) наложение лигатуры; б, в) межче-люстное связывание.
Основная цель временной иммобилизации — прижатие нижней челюсти к верхней с помощью различных повязок или приспособлений. К временной (транспортной)
• круговая бинтовая теменно-подбородочная повязка;
• стандартная транспортная повязка (состоит из жесткой шины — пращи Энтина);
• мягкая подбородочная праща Померанцевой — Урбанской;
• межчелюстное лигатурное связывание зубов проволокой (рис. 17.4.2).
♦ Постоянная иммобилизация отломков
Для иммобилизации отломков нижней челюсти используются консервативные
(ортопедические) и
хирургические
(оперативные) методы.
Чаще всего для постоянной фиксации отломков нижней челюсти при ее переломе применяются назубные проволочные шины
(консервативный метод иммобилизации).
Во время первой мировой войны для лечения раненых с челюстно — лицевыми повреждениями С.С. Тигерштедтом
(зубным врачом русской армии) в 1915 г были предложены
назубные алюминиевые шины,
которые используются по настоящее время в виде
гладкой шины -скобы, шины с распоркой
(распорочным изгибом) и
двучелюстных шин с зацепными петлями и межчелюстной тягой
(рис. 17.4.3).
Рис. 17.4.3.
Варианты назубных алюминиевых шин, предложенных С.С. Тигерштедтом (1915):
а) гладкая шина — скоба; б) шина с распоркой (распорочным изгибом);
в) двучелюстные шины с зацепными петлями и межчелюстной резиновой тягой.
Рис. 17.4.4.
Внешний вид гладкой шины, наложен-ной на нижнюю челюсть при переломе между боко-вым резцом и клыком.
Рис. 17.4.5.
Внешний вид в полости рта двучелюст-ной алюминиевой шины с зацепными петлями и межчелюстной резиновой тягой.
Гладкая шина — скоба
используется при линейных переломах нижней челюсти, расположенных в пределах зубного ряда (от центральных резцов до премоляров), при переломах альвеолярного отростка верхней и нижней челюстей (на неповрежденном участке челюсти должно быть не менее 3-х устойчивых зубов с каждой стороны), при переломах и вывихах зубов.
Техника изготовления шины следующая: из отожжённой алюминиевой проволоки толщиной 1,8-2 мм, при помощи крампонных щипцов, по зубной дуге изгибают шину (рис. 17.4.4) проводят лигатуры (из бронзо-алюминиевой проволоки) в межзубные промежутки, охватывая каждый зуб с язычной или небной стороны и отгибают медиальный конец проволоки вверх, а дистальный вниз (чтобы дифференцировать медиальные концы лигатур, расположенных между центральными резцами, которые обе загнуты кверху, нужно один конец проволоки с левой или правой стороны всегда загибать вниз); после того, как шина уложена на зубной ряд, концы проволочных лигатур скручивают между собой (медиальный конец с дистальным), обрезают скрученные лигатуры, оставляя свободный конец длиной до 5 мм и подгибают их в межзубной промежуток в медиальную сторону (по направлению к средней линии).
Шина с распоркой
(рис. 17.4.3-6) изготавливают в тех же случаях, что и гладкую шину. Показанием для ее изготовления является отсутствие одного или нескольких зубов в месте перелома или при имеющемся дефекте костной ткани.
Распорочный изгиб располагается всегда только в участке перелома челюсти.
Края распорочного изгиба упираются в соседние зубы (во избежание смещения отломков), а глубина его должна соответствовать ширине боковой поверхности зуба, расположенного по краю дефекта.
Шина с зацепными петлями
(рис. 17.4.5) накладывается на обе челюсти. Показанием для ее изготовления являются переломы нижней челюсти в пределах зубного ряда или за его пределами как без смещения отломков, так и с их смещением, а также при переломах верхней челюсти (в последнем случае обязательно дополнительно накладывается теменно-подбородочная повязка или стандартная подбородочная праща и головная шапочка).
На каждой алюминиевой шине делают по 5-6 зацепных крючков (петель), которые располагают в области четных зубов (второго, четвертого и шестого). Длина петель около 3-4 мм и они находятся под углом 35-40° к оси зуба. Шины укрепляют к зубам ранее описанным способом (см. технику изготовления шин). На шине, укрепленной на верхней челюсти, петли (крючки) направлены кверху, а на нижней челюсти — вниз. На зацепные петли надевают резиновые кольца (нарезают их из резиновой трубки диаметром около 8 мм). Подтягивать лигатурные проволоки нужно каждые 2-3 дня, а также каждые 5-6 дней (или по мере необходимости) требуется менять резиновую тягу.
Проволочные алюминиевые шины в настоящее время наиболее широко используются из-за их доступности и простоты изготовления. Нужно стремиться, чтобы контуры назубной шины максимально соответствовали изгибам зубной дуги. Но наряду с достоинствами гнутых проволочных шин имеются ряд их недостатков: травмирование слизистой оболочки губ и щек зацепными крючками (петлями); вследствие окисления шин и засорения их остатками пищи возникают сложности с гигиеническим содержанием полости рта; необходимость индивидуального изготовления; при глубоком прикусе мешают правильному смыканию зубных рядов; наличие дополнительных ретенционных пунктов; прорезывание мягких тканей лигатурами; появление гальванических токов и др.
Стандартные назубные ленточные шины
из нержавеющей стали с готовыми зацепными петлями были предложены B.C. Васильевым в 1967 г. (рис. 17.4.6-17.4.7). Толщина шин 0,38-0,5 мм. Фиксация шин к зубам проводится лигатурной проволокой ранее описанным способом. Стандартные назубные ленточные шины лишены некоторых ранее перечисленных недостатков и находят широкое применение. Показания к использованию ленточных шин такие же как к проволочным.
Рис. 17.4.6.
Внешний вид шин Васильева.
Рис. 17.4.7.
Фиксация шины Васильева к зубам при переломе нижней челюсти.
Горобец Е.В. и Коваленко В.В. (1997) доказали, что назубные алюминиевые шины вызывают возникновение в полости рта больных гальванических токов, выраженность которых в 8-10 раз превышает таковую у пострадавших, которым накладывались назубные ленточные шины из нержавеющей стали (шины Васильева). Это указывает на преимущества последних перед шинами Тигерштедта.
Менее часто используются назубные шины из быстротвердеющей пластмассы.
В.К. Пелипась в 1969 г. предложил такую шину. Техника наложения следующая: капроновой нитью к отдельным зубам привязывают стальные крючки, а затем быстротвердеющую пластмассу укладывают на зубной ряд с вестибулярной стороны, прикрывая основание прикрепленных к зубам крючков. К настоящему времени предложены и другие шины из быстротвердеющей пластмассы (М.Б. Швырков и др.).
Находит применение компрессионно-сближающее назубное шинирование с применением сдвоенной полиамидной нити и стальной проволоки по В.Г. Центило и соавт. (1997) и шинирование с помощью быстротвердеющей пластмассы по М.Б. Швыркову.
Рис. 17.4.8.
Зубодесневые и надесневые шины: а) шина Вебера; б) шина Порта; в) шина Ванкевич.
Рис. 17.4.9.
Использование съемных протезов больного в качестве шины. Оба протеза соединены в моноблок: а) лигатурной проволокой; б) быстротвердеющей пластмассой.
При недостаточном количестве зубов на нижней челюсти или их отсутствии изготавливают (в лабораторных условиях) зубодесневые и надесневые шины.
Наиболее часто применяется
шина Вебера.
Пластмассовая шина охватывает зубы, плотно прилежит к десневому краю альвеолярного отростка и опирается на последний. Жевательные поверхности и режущие края зубов шиной не перекрываются. Показанием для ее использования являются переломы, проходящие в пределах зубного ряда и на каждом фрагменте челюсти имеется по несколько устойчивых зубов (рис 17.4.8-а).
Шина Порта
(надесневая шина) применяется при переломе нижней челюсти у больных с беззубыми челюстями. Состоит из базисных пластинок на альвеолярный отросток верхней и нижней челюстей, которые скрепляются в единый блок,
а
в переднем отделе этой шины имеется отверстие для приема пищи (рис. 17.4.8-6). Используя шину Порта для прочной фиксации отломков нижней челюсти необходимо наложить теменно- подбородочную повязку или стандартную подбородочную пращу и головную шапочку.
Шину Ванкевич
необходимо применять у больных с переломом нижней челюсти с дефектом костной ткани и отсутствии зубов на отломках. Шина фиксируется на зубах верхней челюсти, а боковые крылья — пилоты (отростки) опущены вниз и упираются во внутренние поверхности поломанных фрагментов, что удерживает их в правильном положении (рис.17.4.8-в). Основой для шины Ванкевич является пластмассовый нёбный базис, а для шины Ванкевич — Степанова — стальная дуга.
В качестве шины можно использовать съемные протезы больного (рис. 17.4.9). Протезы верхней и нижней челюстей соединяют между собой при помощи лигатурной проволоки или быстротвердеющей пластмассы.
♦Остеосинтез
Остеосинтез
— хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений.
Показания к остеосинтезу:
• недостаточное количество зубов для наложения шин или отсутствие зубов на нижней и верхней челюстях;
• наличие подвижных зубов у больных с заболеваниями пародонта, препятствую-щих использованию консервативного метода лечения;
• переломы нижней челюсти в области шейки мыщелкового отростка с невправи-мым отломком, при вывихе или подвывихе (неполном вывихе) головки челюсти;
• интерпозиция — внедрение тканей (мышцы, сухожилия, костных осколков) между фрагментами поломанной челюсти, препятствующая репозиции и консолидации отломков;
• оскольчатые переломы нижней челюсти, если костный осколок не удается сопо-ставить в правильное положение;
• несопоставляемые в результате смещения костные фрагменты нижней челюсти.
Классификацию
современных методов остеосинтеза фрагментов нижней челюсти с учетом устройств для его реализации Ю.Д. Гершуни (1986) представил в следующем виде
Диагностические мероприятия
Врач-ортопед или хирург ставит предварительный диагноз на основании опроса и осмотра больного.
Для уточнения диагноза проводятся инструментальные исследования:
- Внеротовое исследование. Для открытого перелома челюсти характерны травмирование кожных покровов, наличие отека и кровотечения.
- Внутриротовое исследование. Проводится осмотр нижней зубной дуги. Проводится оценка движения нижней челюсти. Полость рта осматривается на наличие повреждения слизистой оболочки и зубов.
- Рентгенологическое исследование. Выполняется рентгенографический снимок обеих челюстей в нескольких проекциях. Рентгенография позволяет определить локализацию перелома, количество переломов, наличие отломков, степень смещения.
- МРТ. Данный метод позволяет оценить состояние сосудов и нервов, степень поражения мышц и связок, выявить кровоизлияние в мягкие ткани.
На основании клинических и инструментальных исследований ставится диагноз и назначается лечение.
Инструментальное исследование позволяет более полно оценить степень тяжести травмы