Дакриоцистит у детей часто развивается под влиянием инфицирования патогенной бактериальной микрофлорой. Воспаление слезного мешка возникает при нарушении молодой мамой элементарных санитарно-гигиенических правил организации ухода за новорожденным и грудным ребенком. Типичные симптомы дакриоцистита и лечение этой патологии этиотропными фармакологическими препаратами подробно рассмотрены в предлагаемом материале. Здесь же детально описаны вероятные причины развития заболевания глаз и методы лабораторной диагностики.
Соблюдение элементарных правил личной гигиены, применение только стерильных материалов для ухода за глазками новорожденного – все эти меры профилактики помогут избежать воспаления слезного мешка у детей.
Сущность проблемы
Воспаление слезного мешка происходит в результате того, что в канале нарушается отток жидкости. Как при любом застое, там начинает размножаться патогенная микрофлора. Если дакриоцистит у ребенка не начать лечить, то могут возникнуть осложнения не только в носовом канале, но и головном мозге.
Органы зрения человека постоянно увлажнены, слеза выделяется не только в момент плача, но и для того, чтобы поверхность глаза покрывала пленка и не давала слизистой оболочке пересыхать. Когда она высыхает, что бывает при долгой работе за компьютером, возникает синдром “сухого глаза”. Он знаком многим — это ощущение, будто в глаза насыпали песок.
Главный слезный канал расположен возле угла глаза. Более мелкие и вспомогательные — находятся в конъюнктиве. Основной канал имеет 2 отверстия, они направлены в противоположную друг от друга сторону — одно к верхнему веку, другое к нижнему.
Дакриоцистит
Дакриоцистит у детей возникает из-за того, что произошло нарушение деформации зародышевой пленки. Когда ребенок еще находится в матке, выходное отверстие слезно-носового канала у него перекрыто пленкой, которая разрывается после рождения малыша. Если этого не случается, то у ребенка развивается дакриоцистит. Заболевание возникает вследствие того, что в закрытом слезном мешке скапливаются эпителиальные клетки, детрит и слизь. В итоге это приводит к воспалительному процессу.
Кроме того, проходимость слезного канала может быть нарушена при патологическом внутриутробном развитии или вследствие травм, произошедших при родах. К примеру, у малыша сузился слезно-носовой канал, произошла агенезия протоков, они слишком узкие или искривленные и пр.
Дакриоцистит может быть не только врожденным, но и приобретенным. Частые риниты, патогенные микробы — золотистый стафилококк, стрептококк или синегнойная палочка — тоже могут привести к развитию патологии у ребенка.
Симптомы воспаления слезного мешка (дакриоцистита)
Некоторые мамы моих маленьких пациентов приводят ребенка на прием уже тогда, когда болезнь, как говорится, цветет пышным цветом. А происходит так потому, что долгое время мамочки пытались вылечить болезнь самостоятельно, на дому, с помощью нерецептурных противовоспалительных препаратов, приняв симптомы воспаления слезного мешка за конъюнктивит. Но при конъюнктивите нет слезостояния, не увеличивается количество гноя при надавливании на слезный мешок.
Еще одной распространенной ошибкой является массаж области слезного мешка. При нарушении проходимости слезного канала единственное, чего можно добиться таким «лечением», — усиление и большее распространение гнойно-воспалительного процесса.
Не занимайтесь самодиагностикой и самолечением! Дакриоцистит (и конъюнктивит тоже) нельзя лечить первыми попавшимися в аптеке или вычитанными в интернете препаратами. Кроме того, от дакриоцистита одними противовоспалительными средствами не избавиться. Помните, что гной в глазу — это крайне опасно! Бегите к врачу при первых признаках заболевания.
Все дело в том, что слезный мешок, в котором скапливается слеза, осуществляет функцию насоса. Когда мы моргаем, он сжимается и разжимается, откачивая слезную жидкость в носослезный проток. Если же острый дакриоцистит долгое время находится без лечения, то под воздействием гнойно-воспалительного процесса слезный мешок становится дряблым, теряет свои насосные функции. Это приводит к тому, что даже после успешного лечения острого дакриоцистита ребенок и дальше будет иметь высокий риск повторного возникновения болезни из-за застойных явлений в слезном мешке. если появились клинические симптомы дакриоцистита, немедленно обратитесь за медицинской помощью к окулисту.
Острый дакриоцистит без лечения может перейти в флегмонозную форму — сильнейшее гнойное воспаление, грозящее потерей глазного яблока.
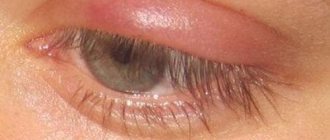
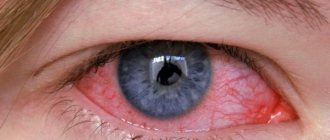
Посмотрите, как выглядит воспаление слезного мешка — на фото показаны характерные клинические симптомы:
Дакриоцистит у новорожденных
Глаз ребенка в первые месяцы жизни должен очень обильно увлажняться. При нахождении в материнской утробе органы зрения малыша заполнялись вязкими массами, напоминающими желатин, вход в канал был перекрыт. После рождения глаза ребенка должны привыкнуть к новым условиям, поэтому слезоотделение обычно бывает очень сильным.
Однако если мембрана не разорвалась и слезный канал не открылся, то примерно через неделю после появления на свет у малыша можно увидеть красноту и вздутие кожного покрова возле внутреннего уголка глаза, обильное и непрекращающееся отделение слезы.
При нажатии на область возле слезного канала (во внутреннем уголке глаза) может выделяться гнойная жидкость. Обычно дакриоцистит у детей бывает односторонний, если же новорожденный страдает двусторонним воспалением, тяжесть заболевания сильно осложняется.
Формы заболевания
Дакриоцистит может быть:
- острым;
- хроническим;
- инфекционным.
В первом случае клиническая картина и симптоматика выражены ярко. Хроническая форма отличается смазанностью симптомов, если инфекция распространится дальше, например на эпителий, находящийся рядом, то может возникнуть флегмона глаза.
Дакриоцистит у новорожденных
Для данного вида патологии тоже существует некая градация — это может быть простая форма, стенозирующая, эктатическая-катаральная и эмпиемная (флегмозная). Инфекционный дакриоцистит подразделяется на посттравматический, паразитарный, вирусный или бактериальный, в зависимости от типа инфекции, которая поразила канал.
Формы заболевания
Симптомы и диагностика
- Общими симптомами при дакриоцистите являются слабость, небольшое повышение температуры, головная боль, угнетенное состояние.
- Что касается местных изменений, то это сильное слезотечение, внутренний угол глаза отечный, покрасневший и болезненный.
- При нажатии на слезный мешок выделяется гнойная или слизистая жидкость.
- При сильном отеке глазная щель сужается.
- Через 2 дня инфильтрат размягчается, могут появиться кровянисто-гнойные выделения, возникает абсцесс, который может вскрыться самостоятельно без оперативного вмешательства.
Лечение недуга
Острую форму заболевания лечат стационарно. В начале заболевания, пока еще нет флюктуации, ребенку показана УВЧ-терапия. Дополнительно назначают прием витаминов.
После появления симптомов флюктуации необходимо вскрыть флегмону. Дальнейшие мероприятия заключаются в дренаже раствором натрия хлора. В течение недели рану надо будет промывать раствором Диоксидина или другого антисептика.
Для очищения раны в течении 7 дней несколько раз в сутки необходимо проводить обработку средствами, которые улучшают процесс заживления. Для этой цели обычно используют метилурациловую мазь. В дополнение к этому можно применять магниотерапию.
Примерно в течении 10 дней в конъюнктивный мешок нужно капать противомикробные препараты — это могут быть растворы:
- Левомицетина;
- Сульфацила натрия;
- Гентамицина;
- Мирамистина;
- Ципромед;
- Колбиоцин;
- Триметоприм.
На ночь в течении недели в конъюнктивный мешок необходимо закладывать тетрациклиновую или эритромициновую мазь. Перорально или путем инъекций пациенту стоит вводить антибиотики либо сульфаниламидные препараты.
Тактика лечения
Лечение
Может быть назначено, как консервативное, так и оперативное лечение. Все возможные медицинские действия при дакриоцистите:
- массаж;
- применение капель;
- прием антибиотиков;
- зондирование;
- дакриоцисториностомия.
При остром течении заболевания и формировании флуктуации, то есть скопление жидкости с гнойным содержимым. Производят вскрытие флегмоны, ставится дренаж, используется раствор хлорида натрия (десятипроцентный). На протяжении минимум двух, максимум пяти суток, промывают антисептическими растворами. В это время ранка затягивается и заживает. Терапия сопровождается приемом поливитаминов и антибиотиков, иногда используют магнитотерапию.
При своевременном определении заболевания на ранних стадиях малышу начинают проводить массаж лечебного действия и ранее зондирование. Если вовремя не был поставлен диагноз или было начато неправильное лечение, процесс может осложниться страшными патологиями или приобрести хронический характер.
Ребенку могут назначаться следующие препараты антибиотиков:
- пенициллины;
- аминогликозиды;
- цефалоспарины;
- сульфаниламидные препараты.
Применение глазных капель
Капли при дакриоцистите новорожденных назначает офтальмолог, исходя из состояния здоровья ребенка и наличия характерных симптомов. Малышу будут назначены препараты с содержанием антибиотиков, например, Тобрекс. Средство назначается по одной капле до пяти раз в сутки и применяется максимум неделю, но не меньше пяти дней. Иногда, положительный эффект наступает уже на следующие сутки, и некоторые родители прекращают применять капли. Однако, этого делать не стоит. Подобными действиями повышается риск обострения или скорого рецидива болезни.
Массажные процедуры
Массаж при дакриоцистите у новорожденных необходим для очищения слезных мешков от скопившегося гноя. У недавно родившихся малышей является достаточно эффективным способом для открытия канальцев. Надавливания проводится до десяти раз на день в течении двух недель.
Данную процедуру вы можете доверить, как специалисту, так и обучиться самостоятельно, проводить ее в домашних условиях.
- Вымойте руки, предварительно обрежьте свои ногти. Вы можете воспользоваться стерильными перчатками. Однако, не забывайте про дезинфекцию или использование новых перчаток при каждой последующей процедуре.
- Необходимо промыть глазик раствором фурацилина. Проводим от внешнего к внутреннему краю. Теперь нужно протереть выделившийся гной с помощью спонжика или бинтика, но обязательно стерильного.
- Необходимо аккуратно надавливать пальцем (подушечкой) на внутренний уголок глаза (со стороны переносицы).
- Поступательными движениями толчкообразного характера надавливайте на слезный мешок. Это способствует выходу гнойного содержимого и слезной жидкости. Необходимо учитывать, что слишком легкое надавливание не произведет нужного эффекта, черезчур сильное нарушит целостность хрящиков носа новорожденного малыша.
- Закапайте в больной глазик крепкую заварку чая, фурацилиновый раствор или отвар ромашки. Чистым спонжиком вытрите выделившийся секрет.
- Проведите снова сверху вниз от внутреннего края по основанию крыла носа давящими и вибрирующими движениями. Это поспособствует пробиванию пленочки, которая не разорвалось при рождении ребенка.
- Процедуру сдавливания и очищения повторяют до пяти раз в день. Каждый раз после этого глаз закапывают Левомицетином или Вигамоксом, Тобрексом.
Предлагаю вашему вниманию дакриоцистит новорожденных, видео проведения массажа.
Применение зонда
Если состояние ребенка не улучшилось путем консервативного лечения, то, начиная с двухмесячного возраста, ему назначается зондирование.
Малышу делают местный наркоз с помощью анальгетических капель. В слезной канал вставляется зонд, с помощью которого выталкивается желатиновая пленочка.
После проведения данной процедуры слезные пути промывают антисептическим раствором.
Зондирование занимает буквально несколько минут. Плач малыша положительно влияет на ускорение прорыва пленки и способствует открытию слезного канала.
Данная процедура является успешной в 95% случаях. Родители сразу заметят наступление положительного эффекта, потому как прекратит выделяться гной и слизь, при плаче будут наблюдаться обычные чистые слезки.
Операция
Оперативное вмешательство назначается, если не было достигнуто положительного эффекта от приема антибактериальных капель, массажа и даже после зондирования.
Как правило, ожидают наступления двух лет, после чего производится дакриоцисториностомия, основной целью которой является создание пути оттока.
На сегодняшний день процедура может проводиться эндоскопически, которая является более щадящим способом операции.
Народные методы
В качестве дополнительной терапии могут назначаться препараты народной медицины, но только после консультации лечащего врача:
- компрессы отварами укропа, мяты или ромашки;
- свежевыжатый сок каланхоэ используется в качестве примочек или капель (трижды в день по одной капле);
- использованные пакетики черного чая (без ароматизаторов и всевозможных добавок) прикладываются к больному глазику после остывания.
Теперь вы знаете, что с собой представляет дакриоцистит у новорожденных, лечение данного заболевания. Очень важно, что болезнь была вовремя диагностирована и оказаны лечебные процедуры. Помните, что запущенное состояние может приводить к развитию серьезных последствий и тяжелых осложнений. Берегите здоровье малыша с первых месяцев его жизни!
Антибиотики для детей
Бактерицидного воздействия можно достигнуть использованием Пенициллина (курс до двух недель), внутрь можно давать Ампициллин, а внутримышечно вводить — Оксациллин. Бактерицидное действие оказывают и аминогликозиды, цефалоспорины. При ярко выраженных симптомах врач может порекомендовать капельницы с Гемодезом, глюкозой с аскорбиновой кислотой. Также следует чередовать инъекции Хлорида кальция и Уротропина.
Новорожденным показан массаж слезного протока, как его делать, объяснит и покажет врач. Процедуру необходимо проводить 3 раза в сутки в течение 2 недель. После массажа в конъюнктивный мешок необходимо капать антисептики. Это может быть Мирамистин, Фурацилин или Пиклоксидин. В течение 1-2 недель необходимо пассивное промывание антисептиками слезных путей.
При отсутствии результата врачи назначают процедуру зондирования. Когда симптомы болезни прекратят проявляться, слезотечение еще может продолжаться. Если оно не проходит слишком долго, то необходимо оперативное вмешательство для восстановления оттока слезы.
Диагностика
- Личный осмотр ребенка, сбор жалоб, выяснение времени возникновения симптомов и возможных причин:
- врач оценит отсутствие или наличие слезотечения, выпячивание уголка глаза;
- осмотрит состояние кожи возле век;
- посмотрит на рост ресничек и наличие слезных точек;
- оценит характер выделения из слезного мешка. Необходимо, чтобы подтвердить или исключить инфекционный процесс.
- Носовая проба проводится для оценки проходимости слезоотводящих каналов. В глаз малыша закапают трехпроцентный колларгол (2 капли). После этого вводится в нос на глубину до 2 см ватная турундочка. Если спустя пять минут после закапывания глаза на турундочке появляется краска, то слезные пути функционируют нормально, реакция положительная. Если проходит 10 минут, но окрашивание все-таки происходит – свидетельствует о замедленном процессе. Если проходит более 10 минут, окраска не появляется, то налицо нарушение проходимости.
- Канальцевая проба проводится с целью оценки всасывающей функции слезных канальцев, точек и мешка. При данной процедуре глаз также закапывается колларголом (трехпроцентным) — две капли. Если краска на глазу исчезает спустя 5 минут, то все в порядке, если до 10 минут, то процесс замедленный, а, если она задерживается больше 10 минут, то отток слезы сильно нарушен.
- Клинический анализ мочи и крови.
- Лабораторное исследование отделяемого при подозрении на инфекционный процесс для выявления возбудителя и определение его чувствительности к группам антибиотиков.
Кроме того могут проводиться дополнительные исследования, которые в себя включают:
- эндоскопия носовой полости;
- промывание и зондирование слезных путей.
Осложнения заболевания
Если лечение дакриоцистита было начато вовремя и проведено правильно, то никаких осложнений и последствий быть не должно. Если же заболевание запущено, может произойти растяжение слезного мешка, также может сформироваться дакриоцистоцеле. Визуально это будет выглядеть как бугорок во внутреннем уголке глаза.
Осложнением дакриоцистита может быть флегмона слезного мешка. Это опасное гнойное воспаление. Если пациенту не будет срочно оказана квалифицированная помощь, заболевание может привести к летальному исходу.
Осложнения
Одним из осложнений является флегмона века и орбитальной клетчатки. Гнойное воспаление может распространиться на всю область глаза (панофтальмит), а это с течением времени способно привести к значительному ухудшению зрения или даже к полной слепоте.
Народные средства
Народные средства для лечения дакриоцистита использовать можно, но обязательно после консультации у специалиста, особенно если речь идет о новорожденном. Ни в коем случае нельзя закапывать ребенку в глаз грудное молоко (что еще опаснее — мочу): это может привести к тому, что в органы зрения попадут дополнительные микробы, которые будут только усугублять течение болезни. Из травяных компрессов можно посоветовать укроп, мяту, ромашку, примочки с чайной заваркой.
Некоторые считают, что дакриоцистит пройдет сам. Слезный мешок и его протоки растут вместе с малышом, и мембрана, которая мешает слезе направляться в нужном направлении, может лопнуть. Это способно привести к тому, что в возрасте после 1 года ребенок избавится от патологии самостоятельно. Но если этого не произошло до 2 лет, то, скорее всего, придется делать зондирование.
Массаж при дакриоцистите
Важно понимать, что если у ребенка заболевание протекает в острой форме, имеются гнойные выделения и повышенная температура, то ждать 2 года как минимум опасно. Купать малыша надо с осторожностью, внимательно следить за тем, чтобы вода не попадала в глаза, на прогулках тоже надо уделять внимание тому, чтобы сильный ветер не занес пыль в органы зрения. Кроме того, необходимо следить, чтобы малыш не тер глаза грязными ручками.
Хирургические методы
Если после первого этапа лечения признаки болезни сохраняются, назначаются хирургические методы.
Зондирование
Родители с опаской относятся к этому методу, но следует помнить, что процедура безболезненная, выполняется только под местной анестезией.
Суть процедуры:
- По естественному ходу слезного канальчика проходят специальным зондом, выталкивая перепонку и образовавшуюся пробку.
- Слезные пути промываются антисептическим раствором.
- Процедура занимает до 3 мин.
- В течение 6 – 7 дней назначается местная антибактериальная терапия.
- Бывают случаи, когда проводится повторное зондирование (отверстие закрывается комочком гноя или слизи).
Процедура проводится детям в 2 – 3 месяца по показаниям специалиста. Промедление может вызвать осложнения (пленка со временем уплотняется), возможны рецидивы, образования спаек слезного мешка.
Мнение эксперта
Ермолаева Татьяна Борисовна
Врач-офтальмолог высшей категории, кандидат медицинских наук
Малыш совершенно не будет чувствовать боли, но, возможно, будет плакать из-за яркого света, направленного на открытый глаз. После процедуры ребенок не будет испытывать дискомфорта.
Физиотерапия при зондировании
Массаж, промывания, ванночки – сопутствующие процедуры, помогающие быстрее избавиться от закупорки канала.
Можно ли вылечиться без данной процедуры?
В 90 случаев из 100 регулярный массаж и капли дают желанный результат – протоки освобождаются от пробки. Если же в течение месяца симптомы сохраняются, с зондированием желательно не затягивать.
Бужирование
Бужирование – вид зондирования. Процедура безопасная, проводится с обезболиванием, длится 5 – 6 мин. Назначается только тогда, когда на первом этапе лечения (промывание, массаж) желатиновую пробку не удалось разбить, канальчик по-прежнему закупорен.
Операция проводится в первый год жизни малыша (до 5 – 6 месяцев). Предварительно берутся анализы крови на свертываемость. Во время процедуры специальным инструментом (бужем) раздвигаются стенки слезного канала, канал пробивается, затем промывается специальным раствором.
Оперативное хирургическое вмешательство
Мнение эксперта
Ермолаева Татьяна Борисовна
Врач-офтальмолог высшей категории, кандидат медицинских наук
К данным методам прибегают при тяжелой (хронической или острой) форме болезни, учитывается возраст ребенка, запущенность или повторные признаки закупорки канала. Хирургические операции полностью восстанавливают функцию слезоотделения.
При помощи лазера
Используется специальный лазерный эндоскоп, при помощи которого в носовой кости проделывается отверстие, соединяющее носовые каналы со слезным мешком.
С использованием эндоскопа
Похожая процедура – эндоскопом проделывается проход между носовой полостью и слезным канальцем (место закупорки надрезается).
Надлом носовой кости, без смещения осколков
Метод используется редко (в 1 – 2% случаев). Во время операции восстанавливается проходимость слезного канальца путем разрушения носовой кости (при выявленных патологиях).
Баллонная дакриоцистопластика
Во время операции в слезный канал через отверстие в уголке глаза прикрепляется проводник со специальным баллоном. Баллончик заполняется жидкостью, расширяется, прочищая проток для слезы.
Дакриоцисториностомия
Проводится детям от 10 лет и старше. Во время операции устанавливается временный (на 1,5 – 2 месяца) протез – трубка, по которой проходит отток слезы в нос, минуя закупоренный ход. Протез устанавливается через слезный мешок, в носовой кости проделывается отверстие.
Профилактические меры
Для профилактики дакриоцистита новорожденным вводят в глаза антибактериальные капли, делают массаж слезно-носового канала. Но если все-таки тревожные признаки этого заболевания у ребенка наблюдаются, не надо пугаться, требуется как можно быстрее посетить врача.
Ромашка — проверенное антисептическое средство, которое можно использовать с младенческого возраста
Некоторые мамы не хотят применять для малыша терапию антибиотиками, но здесь необходимо помнить о том, что любой недолеченный процесс, скорее всего, приведет к операции. В любом случае родители должны прислушаться к рекомендациям офтальмолога и выполнять все сделанные им назначения.
Лечение дакриоцистита
Для устранения заболевания, а также профилактики осложнений проводится комплексное лечение, которое включает в себя:
- приём внутрь антибактериальных и иммуностимулирующих препаратов;
- препараты местного применения, преимущественно в виде мазей, эмульсий;
- физиотерапевтическое воздействие – лампы УВЧ, прогревание;
- специальный массаж, который проводится до 5-7 раз в день, для открытия слезного протока и выведения содержимого слезного мешка;
- вскрытие абсцесса, промывание и обработка антисептическими средствами;
- формирование нового канала при необходимости, в случае если сам не восстановился.
В случае хронического дакриоцистита возможно применение хирургического метода – расширение протока и формирование носослезного канала. Если причиной возникновения хронической формы служит деформация новой полости в результате травмы, требуется помощь челюстно-лицевого хирурга.
Для лечения новорожденных и младенцев применяют следующие методы:
- зондирование носослезного канала — применяется в случае, если пренатальная мембрана сама не рассосалась;
- промывание глаз специальными растворами;
- массаж для выдавливания содержимого из носослезных каналов. Зачастую массаж эффективно убирает мембрану, мешающую оттоку слез;
Если не помогли консервативные методы после трехмесячного возраста возможно хирургическое вмешательство для открытия носослезного канала.
Очень важно при дакриоцистите исключить механическое раздражение глазного яблока. Если пациент имеет проблемы со зрением и носит контактные линзы необходимо на время лечения от них отказаться и пользоваться очками. Контактные линзы раздражают и без того поврежденную слизистую оболочку глаза, что может привести к гнойному процессу на конъюнктиве и травмированию.