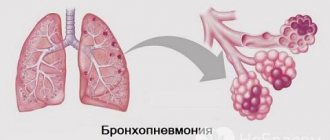
Очаговая пневмония – это воспалительно-инфекционное заболевание, которое затрагивает не всю лёгочную ткань, а лишь определённый её участок. При этом происходит формирование мелкоочагового или крупноочагового воспаления в дольках лёгкого. Патология может быть как самостоятельной, так и вторичной. В первом случае источником являются болезнетворные бактерии, а во втором – протекание иных недугов, негативно влияющих на ткани этого органа.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Осложнения
- Профилактика и прогноз
Симптоматика у болезни неспецифическая, т. е. характерная для довольно большого количества других заболеваний, что в значительной степени усложняет установление правильного диагноза. Основные симптомы зачастую представлены болью в груди, кашлем, сухим или с мокротой, а также лихорадкой и ознобом.
Диагностика очаговой пневмонии требует комплексного подхода и основывается на данных лабораторно-инструментальных мероприятий. Тактика терапии очень часто консервативная, включает в себя приём медикаментов, физиотерапию и массаж.
Этиология
Острая очаговая пневмония наиболее часто выступает в качестве осложнения, которое развивается на фоне тяжёлого течения или полного отсутствия лечения другой патологии. В таких ситуациях, формирование воспалительного процесса может быть обусловлено следующими недугами:
- инфарктом миокарда;
- приобретёнными, реже врождёнными пороками сердца;
- бронхитом и ОРВИ;
- злокачественными или доброкачественными опухолями;
- корью и коклюшем;
- менингитом и скарлатиной;
- острым катаром дыхательных путей;
- фурункулёзом и брюшным тифом;
- гриппом и сепсисом;
- хламидиозом и остеомиелитом;
- гнойным отитом и перитонитом;
- любыми патологиями гнойного характера;
- заболеваниями лёгких и органов дыхания, имеющих хроническое течение.
Примечательно то, что помимо вышеуказанных факторов, очаговая пневмония у детей может быть вызвана сильнейшей стрессовой ситуацией или нервным перенапряжением, а также влиянием таких факторов:
- переохлаждение организма;
- проникновение в бронхи инородного предмета;
- вдыхание токсических или ядовитых веществ.
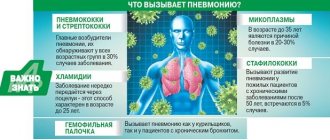
В случаях, когда воспаление дольки лёгкого выступает в качестве самостоятельного недуга, патологию вызывает влияние болезнетворных агентов, которыми являются:
- пневмококки и стафилококки;
- стрептококки и кишечная палочка;
- протей и палочка Фриндлендера;
- вирусы гриппа А и В;
- микроскопические грибки;
- микоплазмы и аденовирус;
- вирус парагриппа и риновирус.
Необходимо учитывать, что наиболее часто вышеуказанные микроорганизмы влияют на развитие внебольничной пневмонии.
Также среди предрасполагающих факторов клиницисты выделяют:
- недостаток физической активности;
- снижение сопротивляемости иммунной системы;
- чрезмерное пристрастие к вредным привычкам, в частности к выкуриванию сигарет;
- нерациональное питание;
- гиповитаминоз;
- перенесённые ранее операции, причём неважно на какой области проводилось хирургическое вмешательство;
- длительное перегревание организма.
Патогенез очаговой пневмонии обладает некоторыми особенностями:
- локализация воспаления в одной или нескольких дольках лёгкого;
- медленное развитие патологического процесса, что объясняется небольшой площадью поражённой области;
- приобретение стенками лёгкого интенсивной проницаемости;
- плавный переход из одной степени тяжести в другую, симптоматика при этом резко не меняется.
Классификация
По типу очаговая пневмония у взрослых и детей может также протекать:
- аспирационная пневмония – развивается из-за проникновения в лёгкие посторонних предметов, влияния токсических веществ и сильнейшего алкогольного опьянения;
- застойная пневмония – формируется у тяжелобольных пациентов, которые прикованы к постели и нуждаются в сестринском уходе. Наиболее часто это происходит на фоне пороков сердца, запущенного сахарного диабета, ишемической болезни и инсульте, травмах позвоночного столба или черепа.
Классификация очаговых пневмоний
Существует несколько путей проникновения патологических агентов в человеческий организм:
- бронхогенный – такой механизм действует во время осуществления бронхоскопии или иных инструментальных диагностических процедур;
- гематогенный – приобретает значение, в случаях присутствия отдалённых септических очагов или при бактериемии;
- лимфогенный;
- воздушно-капельный;
- контагиозный – связан с непосредственным распространением возбудителя из соседних с лёгкими органов.
Заболевание проходит три стадии протекания:
- прилив – длится первые трое суток с момента влияния провоцирующего фактора;
- опеченение – при этом ткани поражённого участка лёгкого меняют свой оттенок. Продолжается такой этап с четвёртого по седьмой день течения воспаления;
- разрешение или выздоровление – начинается с седьмого дня и длится до полного восстановления нормального состояния пациента.
Классификация в зависимости от степени тяжести:
- лёгкая – симптоматика слабо выражена, иногда полностью отсутствует;
- среднетяжелая – клинические признаки становятся интенсивнее;
- тяжёлая или острая – у взрослых и у детей симптомы приводят к значительному ухудшению общего состояния.
Воспаление может развиваться при различных условиях, отчего выделяют:
- внебольничную или домашнюю очаговую пневмонию;
- нозокомиальную, госпитальную или внутрибольничную пневмонию;
- очаговую пневмонию, связанную с оказанием медицинской помощи.
По месту локализации воспалительного очага, заболевание делится на:
- правостороннюю пневмонию – диагностируется наиболее часто, что объясняется особенностью строения правого лёгкого – оно больше и шире левой половины;
- левостороннюю пневмонию;
- двустороннее поражение – при этом наблюдается воспаление долек как левого, так и правого лёгкого;
- верхнедолевую;
- среднедолевую;
- нижнедолевую пневмонию – встречается наиболее часто.
Отдельно выделяется очагово-сливная пневмония – при этом воспаление поражает несколько сегментов или долек лёгкого. Во время диагностики выражается наличием множественных отдельных областей, подверженных воспалительному процессу. Отличается тяжёлым течением и высокой вероятностью развития последствий.
Формы очаговой пневмонии
Различают несколько разновидностей очаговой пневмонии:
- Мелкоочаговая;
- Крупноочаговая;
- Очагово-сливная.
При мелкоочаговой пневмонии очаги поражения имеют небольшой размер, что и нашло отражение в названии этой формы заболевания.
Соответственно крупноочаговая пневмония предполагает наличие более обширных очагов поражения легочной ткани. Они проявляются хорошо заметными изменениями на рентгенограмме, в то время как мелкоочаговые изменения в легких обычно становятся причиной лишь незначительного изменения рисунка органов дыхания.
При очагово-сливной пневмонии отдельные очаги воспаления сливаются. Воспалительный процесс распространяется на несколько сегментов легкого, в особо тяжелых случаях поражается целая доля.
Во время осмотра четко диагностируется отставание одного легкого от другого при дыхании, у больного развиваются одышка и цианоз (посинение некоторых участков кожи и слизистых оболочек).
По локализацию заболевания выделяют две формы очаговой пневмонии — левосторонняя — если воспаление локализуется только в левом легком, и правосторонняя.
Симптоматика
Клинические проявления будут несколько отличаться в зависимости от места локализации патологического очага.
Например, для двухсторонней очаговой пневмонии характерными будут:
- резкое повышение температуры, от которой очень сложно избавиться, даже при помощи жаропонижающих средств;
- сильные головные боли;
- интенсивная болезненность и жжение в груди. Такие неприятные симптомы склонны к обострению при вдохе;
- повышенное потоотделение;
- одышка и сухой кашель, к которому по мере прогрессирования болезни присоединяется мокрота. В таких случаях говорят про развитие гнойной пневмонии;
- бледность или синюшность кожи;
- появление высыпаний.
Правосторонняя нижнедолевая пневмония имеет следующие симптомы:
- дискомфорт и боли с локализаций в правой стороне грудной клетки;
- кашель с выделением мокроты, в которой могут присутствовать прожилки гноя или крови;
- озноб и лихорадка;
- выделение пота по ночам.
Изменения при пневмонии
Симптоматика левосторонней очаговой пневмонии представлена:
- субфебрильной температурой;
- тяжестью и болями в правом боку;
- сильным кашлем – может быть сухим или с выделением мокроты;
- ознобом и общей слабостью;
- одышкой и потливостью.
Любые виды пневмонии могут дополняться следующими клиническими проявлениями:
- понижение работоспособности;
- слабость и разбитость;
- появление хрипов при дыхании;
- мышечные и суставные боли;
- понижение или полное отсутствие аппетита;
- нарушение ЧСС;
- спутанность сознания;
- патологический румянец кожи лица;
- нездоровый блеск в глазах;
- боли в области живота;
- нарушение процесса опорожнения кишечника, что зачастую выражается в диарее;
- приступы тошноты и рвоты.
Последняя категория симптомов наиболее характерна для внебольничной очаговой пневмонии.
Все вышеуказанные признаки можно относить как к взрослым, так и к детям, только стоит учитывать, что у последних болезнь развивается быстрее и протекает тяжелее.
Симптомы
Хроническая очаговая пневмония развивается, как правило, постепенно, начало заболевания не бывает острым и выраженным. Появлению воспаления предшествует инкубационный период, во время которого заболевание никак себя не проявляет.
После того, как очаговая пневмония переходит в активную стадию, появляются характерные симптомы:
- Появляется боль в груди, которая усиливается при глубоких вдохах и при кашле;
- Хрипы в легких;
- Возникает одышка;
- Дыхание и сердцебиение учащаются;
- Больного мучает кашель — в начале развития заболевания сухой, затем с мокротой;
- Носогубной треугольник приобретает синеватый оттенок;
- Мокрота имеет белый или желтый оттенок и содержит примесь гноя;
- Возникают боли в голове и затылке;
- В большинстве случаев повышается температура тела — от может составлять от 37 до 39 °C;
- Появляется озноб;
- Больного беспокоят общее недомогание и слабость.
Это общая картина очаговой пневмонии, но эта болезнь имеет множество вариантов течения, и признаки ее могут быть разнообразны. У пациентов молодого возраста заболевание может развиваться остро, с высокой температурой и ознобом с первого дня.
Кашель является самым характерным признаком очаговой пневмонии — этот симптом проявляет себя чаще других. Он может быть иметь различный характер и разную интенсивность.
На ранних стадия развития очаговая пневмония часто напоминает бронхит. В таких случаях ее обычно диагностируют поздно, после того, как она успела распространиться на множество долек легочной ткани и нанести большой вред здоровью.
Воспаление распространяется сверху вниз, постепенно захватывая бронхи, бронхиолы и альвеолы. В некоторых случаях появляются перибронхиальные очаги — так называют пораженные болезнью горизонтальные участки при поперечном распространении пневмонии.
Диагностика
Поскольку правостороння или левосторонняя очаговая пневмония имеет самые разнообразные причины возникновения, то для установления окончательного диагноза и определения провоцирующего этиологического фактора потребуется осуществление широкого спектра лабораторно-инструментальных исследований.
Тем не менее, прежде всего, пульмонологу стоит самостоятельно провести ряд манипуляций:
- ознакомиться с историей болезни – для выявления хронического заболевания, которое могло послужить источником развития внебольничной очаговой пневмонии;
- анализ анамнеза жизни больного – для выяснения факта влияния того или иного предрасполагающего фактора, не имеющего патологической основы;
- тщательный физикальный осмотр – для оценивания состояния кожного покрова и прослушивания пациента при помощи фонендоскопа. Сюда также стоит отнести измерение температуры и ЧСС;
- детальный опрос – для установления степени выраженности симптоматики, что укажет на тяжесть протекания левосторонней или правосторонней очаговой пневмонии у ребёнка и взрослого.
Лабораторные диагностические мероприятия основываются на:
- ПЦР-тестах;
- общеклиническом анализе и биохимии крови;
- бактериальном посеве мокроты – для определения возбудителя болезни;
- анализе крови на гемокультуру;
- микроскопическом изучении смыва с бронхов.
Помимо этого, проводят такие инструментальные процедуры:
- рентгенография грудины;
- фибробронхоскопия;
- МРТ и КТ поражённого органа.
Рентгенограмма при очаговой пневмонии
Дифференцировать пневмонию, сопровождающуюся долевым поражением лёгкого, необходимо со следующими недугами:
- туберкулёз;
- альвеолярный рак лёгкого;
- формирование абсцесса;
- инфаркт лёгкого.
Диагностирование этого заболевания легких
Для определения симптомов и лечения пневмонии необходимо обратиться за медицинской помощью. Для диагностики проводится ряд обязательных процедур. Велика роль симптомов болезни, на основе которых и строятся диагностические методы обнаружения бронхопневмонии.
Симптомы:
- Озноб, лихорадка, увеличенная температура тела;
- Аускультативные модификации легкого, подверженного болезни;
- Специфический кашель с гнойной мокротой или небольшими кровяными вкраплениями;
- Наличие в легких инфильтрата;
- Снижение или увеличение числа лейкоцитов в крови.
Большое значение в диагностике отводится аускультативному методу, позволяющему очень быстро отличить бронхопневмонию от прочих видов пневмонии. Во время аускультации над пораженным органом отмечается утихание и урезание звука легкого, обуславливается этот процесс сбоем в бронхиальной проводимости.
При рентгенодиагностике можно обнаружить наличие инфильтратов, наблюдается плеврит, увеличение легкого и его значительная деформация по сравнению со здоровым органом.
Характерным явлением для пневмонии, ровно, как и для туберкулеза, рака и инфаркта, становится формирование аномальных темных областей на рентгеновском снимке.
Целью лабораторной диагностики является изучение биоматериалов пациента — мокроты или бронхиальных смывов. Для этого применяются разные способы, например, микроскопический, серологический, бактериологический методы. При исследовании крови внимание обращают на содержание лейкоцитов и кровяных белков, увеличение скорости оседания эритроцитов.
Лечение
В независимости от классификации, устранение подобного заболевания проводится консервативными методиками.
Лечение очаговой пневмонии основывается на приёме лекарственных препаратов, среди которых:
- антибактериальные вещества – применяются курсом не меньше двух недель;
- противовоспалительные лекарства;
- дезинтоксикационные средства;
- кортикостероиды;
- муколитики и бронхолитики;
- препараты для разжижения мокроты и облегчения её отхода;
- иммуномодуляторы;
- витаминные комплексы.
Подобное заболевание также лечится при помощи физиотерапевтических процедур, в частности:
- лекарственный электрофорез;
- УВЧ;
- ДВМ-терапия.
Помимо этого, терапия включает в себя курс лечебного массажа и ЛФК. При тяжёлом течении недуга обращаются к плазмаферезу.
Другое лечение очаговой пневмонии у детей и взрослых недопустимо.
Особенности терапии
Основные формы очагово-воспалительных изменений в легких можно вылечить в домашних условиях при соблюдении комплексного подхода.
- Антибактериальная терапия. Своевременное раннее ее назначение является основополагающим фактором. Целесообразно применение химиопрепаратов широкого спектра, если нет точной микробиологической верификации. Отсутствие улучшения в течение 2-3 дней является показанием к смене антибиотика.
- Симптоматическая терапия: противовоспалительные средства, антигистаминные, бронхолитики, муколитики, отхаркивающие препараты.
- Общие правила: постельный режим, диета с высоким содержанием калорий, витаминотерапия, обильное питье.
- Физиотерапия: ингаляции, массаж, лечебная гимнастика в период реконвалесценции и дополнительные общеукрепляющие средства крайне важны для полного выздоровления.
При выявлении тяжелого течения или осложнений необходима госпитализация в стационар для проведения интенсивной инфузионной терапии.
Лечение народными средствами
Лечение народными средствами может применяться только в сочетании со стандартными методиками. Особенно актуальна фитотерапия в качестве симптоматического лечения:
- Теплые ванные с травяными сборами;
- Настои и чаи;
- Ингаляции.
Народные средства для иммуностимуляции состоят из смеси шиповника, брусники, малины, черной смородины, чабреца и других трав, полезны при любом воспалительном процессе. С этой же целью активно применяется прополис, чеснок, лук, сливочное и оливковое масло.
Для избавления от сухого кашля могут помочь настои из душицы, мать-и-мачехи, алтея, корня солодки. Для разжижения мокроты используют простые народные рецепты в виде заваривания чаев с добавлением фиалки, почек сосны, подорожника, а также сок лука и черной редьки с медом.
В качестве противовоспалительных народных средств можно использовать мед в виде теплых компрессов. Очень активным и полезным является барсучий жир, способствующий быстрому разрешению воспаления легочной ткани и препятствующий возникновению фиброза. Часто используют также ингаляции с эвкалиптом и березовыми почками.
Богатая традициями русская культура на протяжении многих веков создала множество народных рецептов от всех болезней, в том числе и пневмонии. Активная борьба с патогенными микроорганизмами посредством современных химиопрепаратов в сочетании с нетрадиционными методиками помогают скорому восстановлению и профилактике осложнений.
Осложнения
Игнорирование клинических признаков и несвоевременная терапия чревата развитием следующих, довольно опасных осложнений очаговой пневмонии:
- формирование абсцессов или гангрены;
- токсический шок и сепсис;
- дыхательная недостаточность в острой форме;
- анемия и плеврит;
- лёгочное кровоизлияние;
- гломерулонефрит и менингоэнцефалит;
- миокардит и амилоидоз;
- сердечная недостаточность;
- эмпиема плевры.
Профилактика и прогноз
В качестве профилактических мероприятий, снижающих вероятность возникновения такого заболевания, могут выступать:
- вакцинация против возбудителей воспаления;
- отказ от вредных привычек;
- рациональное питание;
- недопущение переохлаждения или перегрева организма;
- избегание стрессовых ситуаций;
- своевременное лечение вирусных инфекций и других заболеваний органов дыхательной системы;
- регулярное прохождение полного медицинского осмотра.
Рациональное и раннее лечение приводит к тому, что очаговое воспаление лёгких имеет благоприятный прогноз. Осложнения развиваются довольно редко, отчего недуг практически никогда не приводит к летальному исходу.