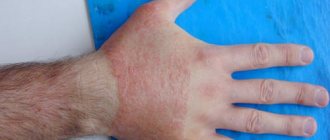
Стрептодермия – это дерматологическое бактериальное заболевание, которое вызывается стрептококками. Характеризуется тем, что на коже образуются розоватые шелушащиеся округлые пятна.
Правильней называть это заболевание стрептодермии, поскольку вместе со стафилодермиями, они образуют обширную группу гнойничковых заболеваний кожи (пиодермии). В основе развития данных заболеваний лежит гнойный воспалительный процесс, поражающий кожу и подкожно-жировую клетчатку. Все пиодермии разделяются на клинические формы в зависимости от возбудителя, распространенности и глубины воспалительного процесса.
Код пиодермий (стафилодермия и стрептодермия) МКБ 10 – L08.0. Стрептококковое импетиго классифицируется как L01. Рожистое воспаление (вызывается бета-гемолитическими стрептококками группы А) классифицируется как А46.
Стрептодермия – классификация
В зависимости от глубины воспалительного процесса, стрептодермии принято разделять на поверхностные и глубокие.
Поверхностные формы стрептодермии представлены:
- стрептококковым импетиго;
- щелевым импетиго;
- паронихиями;
- папуло-эрозивными стрептодермиями;
- интертригинозными стрептодермиями;
- рожистыми воспалениями;
- синдромом стрептококкового токсического шока;
- острыми диффузными стрептодермиями.
К глубоким формам стрептодермий относят целлюлит (флегмону подкожно- жировой клетчатки) и вульгарную эктиму.
Справочно. В некоторых случаях, воспалительный процесс может быть вызван смешанной флорой (стафилострептодермии), в таком случае, чаще всего развивается поверхностное вульгарное импетиго.
Причины возникновения стрептодермий
В норме, человеческая кожа колонизирована большим количеством условно-патогенных микроорганизмов. Они составляют ее естественную микрофлору и не вызывают воспалительного процесса.
Также, они способствуют поддержанию естественных защитных механизмов кожи.
При достаточном уровне иммунитета неповрежденная кожа обладает неспецифической резистентностью (относительной врожденной устойчивостью к некоторым патогенным микроорганизмам). Неспецифическая устойчивость является первым защитным барьером, препятствующим проникновению в организм инфекционных агентов.
Жирные кислоты, выделяемые кожей, обладают выраженным бактерицидным воздействием (разрушающим) на бета-гемолитические стрептококки группы А.
Внимание. При наличии факторов риска (снижение иммунитета, травмы кожи и т.д.) уровень неспецифической резистентности заметно снижается. На фоне этого, воспалительный процесс могут вызывать, как и патогенные микроорганизмы, так и условно-патогенные микроорганизмы, постоянно присутствующие на коже.
Факторами риска, способствующими развитию воспалительных процессов кожи и подкожно-жировой клетчатки, являются:
- иммунодефицитные состояния;
- стрессы, хронический дефицит сна, переутомления;
- постоянное переохлаждение;
- работа в жарких, душных помещениях;
- проживание в регионах с влажным климатом;
- работа в условиях высокой влажности (теплицы и т.д.);
- нарушения целостности кожных покровов;
- дефицит витаминов А, В, С, Е, а также цинка, магния или серы;
- несбалансированное питание;
- изменения гормонального фона (юношеские акне и т.д.);
- эндокринные заболевания (сахарный диабет, синдром поликистозных яичников, заболевания щитовидной железы и т.д.);
- сопутствующие заболевания кожных покровов (дерматиты, псориаз и т.д.);
- несоблюдение правил личной гигиены;
- неправильно подобранный уход за кожей (пересушивание кожи, использование слишком агрессивных очищающих средств и т.д.);
- применение некачественной косметики;
- ожирение;
- наличие очагов хронической инфекции (стрептококковые тонзиллиты).
Внимание. За счет недостаточности барьерных функций кожи, дети раннего возраста более предрасположены к стафило- и стрептодермиям, чем взрослые.
Что может вызывать стрептодермию
Наиболее патогенными для человека стрептококками, часто вызывающими стрептодермию, являются гемолитические, зеленящие и негемолитические стрептококки.
Основной причиной всех стрептодермий являются бета-гемолитические стрептококки группы А. Зеленящие и негемолитические стрептококки поражают кожные покровы реже и, как правило, вызывают стрептодермию у детей или ослабленных пациентов.
Справочно. Распространенность стрептодермий обуславливается тем, что около 45% школьников (у пациентов старшего возраста этот процент выше) является хроническими носителями бета-гемолитических стрептококков группы А в носоглотке.
Передаются стрептококки воздушно-капельно, при кашле, разговоре или чихании.
При наличии стрептококковых воспалительных процессов на коже (рожистое воспаление, импетиго и т.д.) инфекция может передаваться контактным путем (личные вещи, простыни).
Справочно. Основным отличием стрептодермии от стафилодермии является поражение гладкой кожи.
При стрептодермиях поражается кожа вокруг рта, кожа голеней, подмышечных впадин, над молочными железами, в паховых и ягодичных складках и т.д. Также наблюдается периферическое распространение очага воспалительного процесса (от центра к периферии).
Источники инфекции
Заразиться стрептококковым дерматитом можно от больного человека. По этой причине заболевание быстро распространяется в детских коллективах, поскольку во время игры малыши близко контактируют друг с другом. Источником распространения патогенной микрофлоры могут быть:
- микроорганизмы, обитающие на коже;
- любые вещи, которыми пользовался заболевший;
- от заболевшего человека, причем он может болеть не дерматитом, а, к примеру, ангиной, то есть, любым заболеванием, вызванным стрептококковой инфекцией;
- заразиться можно не только от человека, который явно болен, но и от внешне здорового носителя.
Совет! Наиболее тяжело протекает заболевание, если заражение произошло от болеющего человека, так как возбудители, обитающие в наиболее выгодных для их размножения условиях, отличаются большей устойчивостью и агрессивностью.
Таким образом, существует три пути заражения:
- Контактный. Передача инфекции происходит при прикосновении к больному – при объятьях, рукопожатиях.
- Бытовой. Заразиться можно при пользовании предметами, которыми пользовался заболевший.
Как начинается стрептодермия у детей
Стрептодермия у детей чаще всего протекает по типу папуло-эрозивных стрептодермий и стрептококковых импетиго. Стрептодермия на лице у ребенка часто протекает по типу щелевого импетиго (заеда в углах рта) или стрептококкового импетиго Фокса.
Папуло-эрозивная стрептодермия: симптомы
Справочно. Папуло-эрозивные стрептодермии чаще всего возникают у малышей грудного возраста.
Предрасполагающими факторами, способствующими развитию данной стрептодермии является:
- неправильный уход за ребенком,
- постоянное использование памперсов,
- наличие у малыша потницы,
- раздражающее действие на кожу мочи (при нечастой смене памперсов и редком подмывании ребенка),
- использование агрессивных моющих средств при стирке белья и т.д.
Данная стрептодермия располагается преимущественно на:
- ягодицах,
- ягодичных складках,
- бедрах,
- промежности,
- мошонке.
Справочно. Симптомы папуло-эрозивной стрептодермии проявляются появлением плотных синюшно-красноватых папулезных высыпаний. Вокруг папул располагается венчик гиперемии (покраснения).
На поверхности папулезной сыпи часто образуются фликтены (гнойные образования с легко разрывающейся покрышкой). После разрыва фликтен, обнажается эрозивная поверхность. Кожа вокруг эрозий воспалена, отечна и гиперемирована.
Также характерно образование корочек (сухих или мокнущих).
Стрептококковые импетиго Тильбери-Фокса
Справочно. Стрептококковые импетиго встречаются преимущественно у детей. Данный тип стрептодермий является высоко заразным. Поэтому часто при возникновении импетиго у одного ребенка, заражается весь коллектив.
Для данного типа стрептодермий характерно возникновение серозно-гнойных или серозных (пузырьки с вялой, дрябловатой крышкой и прозрачным содержимым) фликтен, окруженных венчиком гиперемии.
По мере прогрессирования заболевания (3-4 дня) фликтены ссыхаются, образуя рыхловатые, желтовато-зеленые корочки. После отпадания корочек могут обнажаться эрозивные поверхности. После заживления эрозий остаются временные очаги гиперпигментации и шелушений.
Образование глубоких атрофических рубцов для данной стрептодермии не характерно.
Заболевание часто осложняется присоединением лимфаденитов (воспаления лимфатических узлов) и лимфангитов.
Стрептококковое импетиго располагается преимущественно на:
- коже лица,
- вокруг губ (и на красной кайме губ),
- вокруг крыльев носа и т.д.
Справочно. Тяжелой разновидностью стрептококкового импетиго является буллезное импетиго.
Как начинается стрептодермия по типу буллезного импетиго
Буллезная стрептодермия поражает преимущественно кожные покровы на кистях, голенях и стопах.
Заболевание сопровождается возникновением крупных пузырей, наполненных серозно-гнойным или серозным содержимым. Размер пузырей может достигать нескольких сантиметров. Покрышка пузыря напряженная, образование окружено воспалительным венчиком. Тяжесть заболевания определяется толщиной рогового слоя кожи на участках воспаления.
После вскрытия пузыря обнажаются обширные эрозивные поверхности.
Интертригинозные стрептодермии
Воспалительный процесс поражает кожу в паховых и ягодичных складках, подмышечной области, за ушными раковинами, под молочными железами.
Данный тип стрептодермии характерен для пациентов с ожирением, сильной потливостью, тяжелыми сердечно-сосудистыми патологиями или сахарным диабетом.
При тяжелом течении стрептодермии возможно изъязвление воспалений и появление гнойных и гнойно-геморрагических корочек. Также возможно присоединение лимфангиита и лимфаденита.
Стрептодермии на лице в виде заедов (щелевые импетиго)
Щелевые импетиго располагаются в уголках рта. Заболевание может быть, как сопутствующим (сочетаться с другим типом стафило- или стрептодермии), так и единственным появлением стрептококкового поражения кожи.
Заеды отличаются высоко специфической клинической картиной. Пораженные стрептококком кожные покровы отечны, воспалены. В глубине складок образуются быстро вскрывающиеся фликтены и эрозии с нависающими белыми венчиками отслоившегося эпителия. Далее формируется неплотная корочка, легко разрывающаяся при движении губами.
Сухая стрептодермия (простой лишай)
Сухая стрептодермия встречается преимущественно у детей. Взрослые болеют гораздо реже.
Причиной указанной стрептодермии являются малопатогенные штаммы стрептококков.
Чаще всего, простой лишай встречается в организованных детских коллективах в весеннее время. Поражаются преимущественно открытые участки кожи (лицо, руки и т.д.).
Заболевание проявляется розовыми пятнами с беловатыми чешуйками. При появлении большого количества чешуек, пятна становятся серыми. После исчезновения чешуек остается очаг временной гиперпигментации.
Справочно. Простой лишай отличается длительным вялым течением и частыми рецидивами.
Лечение
При адекватной терапии лёгкая степень заболевания (импетиго) поддаётся лечению в течение 5-7 дней. Более тяжёлые степени (эктима, язвенные поражения) потребуют больше времени – до нескольких месяцев. Лечение может продлится и до 3 месяцев, если иммунитет организма ослаблен. После консультации с врачом, терапия проводится в домашних условиях самостоятельно.
Методика терапии предполагает местное лечение: наружную обработку и нанесение антибиотических мазей. Обработка необходима для воспрепятствования распространения заражения на здоровые участки кожи. Антибиотики позволяют уничтожить стрептококк. Процедура лечения сводится к следующему:
- Смазывание очага поражения раствором перекиси водорода (3%).
- Просушивание раны ваткой.
- Нанесение вокруг раны йода, зелёнки, спиртового или салицилового раствора (на выбор).
- Смазывание антибиотиксодержащей мазью (эритромициновая мазь).
- Наложение стерильной повязки при глубоких поражениях.
Человек считается вылеченным, когда изменяется клиническая картина заболевания: исчезает корочка, пятна меняют цвет. Они приобретают розовый или коричневато-розовый оттенок. В этом случае пациент перестаёт представлять опасность для окружающих – он уже не заразен. Розовый след, оставшийся после очага воспаления, проходит самостоятельно в течение 5 дней.
Важно! Врачи настоятельно рекомендуют отказаться от водных процедур на время лечения и ограничиться влажным протиранием.
Народное лечение
Народные методы используются в качестве дополнительного лечения. В основном они ограничиваются промываниями различными отварами и наложениями примочек. Для этого хорошо подходят следующие средства:
- Кора бузины. Измельчите, смешайте со стаканом молока. Вскипятите смесь и дайте настояться. Смачивайте ватку в отваре и проходите ею проблемные места.
- Листья грецкого ореха. Используйте высушенные листья. Две ст. л. листьев залейте кипящей водой. Дайте остыть. Пейте полученный настой два раза в день по 100 г.
- Софора японская. Растение необходимо измельчить и залить самогоном (1:10). Потребуется время, чтобы получился настой. После этого 2 раза в день протирайте очаги заболевания.
- Кора дуба. Доведите кору то кашеобразной консистенции. Залейте кипящей водой из расчёта 1 ст. л. коры на стакан кипятка. Добавьте 1 ч. л. спирта. Смачивайте ватные тампоны в полученной жидкости и протирайте поражённые участки.
Стрептодермия у детей – как лечить
Лечением стрептодермий должен заниматься исключительно специалист. Все препараты должны назначаться дерматологом.
Справочно. При глубоких стрептодермиях может понадобиться хирургическое лечение, вскрытие и дренирование гнойной полости с ее последующим промыванием антибактериальными растворами. Также может понадобиться хирургическое иссечение некротизированных поверхностей.
Стрептодермия у взрослых – лечение
Принципы лечения стрептодермий у взрослых и детей не отличаются. Однако, при назначении препаратов должны учитываться возрастные ограничения по их применению.
Диагностика
В первую очередь специалист осматривает пациента, выясняет жалобы, бытовые условия жизни и то, какие заболевания перенёс он в ближайшее время.
Определить возбудителя поможет соскоб с поражённого участка, также проводят бактериологическое исследование. На основании результатов прописывают антибактериальную терапию. Дополнительно кожные покровы просвечивают лампой Вуда.
Для диагностирования болезни сдают кровь на сахар и другие анализы
В процессе обследования человек сдаёт:
- анализ мочи;
- биохимический и общий анализ крови;
- кровь на сахар;
- кал на яйца глист.
Чтобы дифференцировать стрептодермию от туберкулёза кожи и язв, формирующихся при сифилисе, делают пробу Манту и берут кровь на РВ.
Стрептодермия – чем лечить
Все лечение должно проходить под контролем лечащего врача.
Лечение зависит от типа стрептодермии, возраста пациента, состояния его иммунитета, распространенности и глубины воспалительного процесса, наличия осложнений и сопутствующих патологий, отягощающих течение болезни.
Для лечения стрептодермий могут применяться мази и лосьоны с антисептиками или антибиотиками. Также может назначаться системная антибактериальная терапия (азитромицин, эритромицин, цефтриаксон, цефазолин, цефалексин, доксициклин, гентамицин, ципрофлоксацин и т.д.).
Справочно. Прием антибиотиков при стрептококковых инфекциях должен длиться не менее 10-ти дней. Также может назначаться иммуномодулирующая терапия.
По показаниям, дополнительно может проводиться физиотерапевтическое лечение.
Профилактика
Врачи советуют соблюдать несколько правил для предупреждения стрептодермии:
- Своевременно обнаруживать кожные повреждения.
- Уметь отличать стрептодермию от других кожных заболеваний.
- Лечить сопутствующие заболевания, представляющие собой фактор риска для развития стрептодермии (болезни ЖКТ, нарушения работы почек).
- Укреплять иммунитет.
- Соблюдать гигиенические нормы.
- Правильно питаться и соблюдать диету.
- Сократить контакты с людьми, болеющими инфекционными заболеваниями.