Фиброз — заболевание, которое характеризуется ускоренным процессом выработки коллагена и разрастанием соединительных тканей в любых органах тела вследствие воспаления. Недуг приводит к уплотнению тканей и формированию в них рубцов. Когда развивается фиброз определённого органа, его функциональность может значительно ухудшиться. В результате данная болезнь приводит к развитию всяческих патологий.
- Причины появления
- Виды заболевания
- Симптомы заболевания
- Диагностика и лечение
Наиболее часто случается фиброз молочной железы и печени, лёгких и предстательной железы. В результате замещения клеток органа на соединительные, происходит снижение эластичности тканей. В целом фиброз – это определённая реакция, которая пытается изолировать воспалённый очаг от здоровых тканей.
Причины и факторы риска
На сегодняшний день точные причины развития интерстициальных заболеваний легких неизвестны, однако выявлен ряд предрасполагающих факторов:
- курение;
- воздействие ионизирующей радиации;
- терапия токсичными лекарственными средствами (блеомицином, пеницилламином, циклофосфамидом);
- регулярное вдыхание паров ртути, органической пыли или неорганических веществ;
- туберкулез органов дыхания;
- рецидивирующие вирусные, грибковые и бактериальные пневмонии;
- бронхоальвеолярный рак;
- респираторный дистресс-синдром;
- наследственная предрасположенность;
- болезни крови (хронический лимфолейкоз, тромбоцитопеническая пурпура, гемолитическая анемия);
- коллагенозы.
Формы заболевания
К интерстициальным заболеваниям легких относится свыше 130 различных заболеваний. В 2002 году Европейским респираторным обществом и Американским торакальным обществом была разработана система классификации этих заболеваний. В соответствии с ней они делятся на следующие формы:
- Интерстициальные заболевания легких установленной этиологии.
- Интерстициальные идиопатические пневмонии (криптогенная, лимфоидная, острая, десквамативная, неспецифические).
- Гранулематозные ИЗЛ (развиваются на фоне аллергического экзогенного альвеолита, гемосидероза легких, гранулематоза Вегенера, саркоидоза).
- ИЗЛ, ассоциированные с другими заболеваниями (злокачественными новообразованиями, нейрофиброматозом, хронической почечной недостаточностью, болезнью Крона, неспецифическим язвенным колитом, билиарным циррозом печени, хроническим гепатитом).
- Прочие ИЗЛ. К ним относятся формы заболевания, развивающиеся на фоне первичного амилоидоза легких, легочного протеиноза, лимфангиолейомиоматоза, гистиоцитоза Х.
Классификация интерстициальных заболеваний легких
Интерстициальные заболевания легких с установленной этиологией подразделяются, в свою очередь, на следующие группы:
- токсические, лучевые и лекарственные;
- ассоциированные с ВИЧ-инфекцией пневмомикозы;
- ИЗЛ, возникшие на фоне коллагенозов (системная красная волчанка, ревматоидный артрит, дерматомиозит, склеродермия) или пневмокониозов (бериллиоз, силикоз, асбестоз);
- ИЗЛ, развившиеся на фоне длительно текущих инфекционных процессов (пневмоцистная пневмония, туберкулез органов дыхания, атипичные пневмонии);
- ИЗЛ на фоне аллергического экзогенного альвеолита.
Как лечить патологию
Для того чтобы определить, как лечить данную патологию, необходимо установить на какой именно стадии находится заболевание. Обычно в начале развития недуга лечение ограничивается различными немедикаментозными методами. Так, используется дыхательная гимнастика при фиброзе, а также кислородная терапия. Последняя проводится с применением специальных аппаратов.
Это позволяет:
- Улучшить общее состояние больного;
- Устранить отдышку;
- Повысить работоспособность.
Важно! Такие дыхательные упражнения невозможны, если присутствует кашель на вдохе, а также болезненные ощущения.
Медикаментозное лечение
Если врач выбрал медикаментозное лечение, то в этом случае назначается прием глюкокортикостероидов, цитостатиков, а также антифиброзных препаратов. Такая терапия длится достаточно долго (до полугода). При этом регулярный прием подобных лекарств может негативно сказаться на других органах больного. К примеру, если провести полный курс приема глюкокортикостероидов, то это может спровоцировать проблемы с давлением.
Оперативное вмешательство
Если же заболевание было запущено, то назначается только хирургическое лечение. В этом случае устраняется корень проблемы, за счет либо удаления пораженного легкого, либо трансплантации больному нового.
Необходимость в этом возникает, если:
- Уровень диффузной способности уменьшается больше, чем в несколько раз;
- Начинивается развитие гипоксии;
- Появляется кистозный фиброз и кисты поражают оба легких;
- Уменьшается объем дыхательного органа.
Стадии заболевания
В клинической картине интерстициальных заболеваний легких выделяют три сменяющих друг друга стадии:
- Острая. Воспалительный процесс захватывает альвеолярный эпителий и капиллярную сеть легких. Наблюдается развитие внутриальвеолярного отека.
- Хроническая. Происходит обширное замещение интерстициальной ткани легких фиброзной (распространенный фиброз).
- Терминальная. Фиброзная ткань практически полностью замещает капилляры и альвеолы, в результате чего легкое приобретает вид пчелиных сот (наличие в ткани множественных расширенных полостей).
Прогноз при интерстициальной болезни легких определяется формой заболевания. Например, пациенты с респираторным бронхиолитом живут более 10 лет, а с синдромом Хаммена – Рича не более одного года.
Классификация фиброза легких
Фиброз классифицируется по нескольким признакам. По характеру распространения болезни он бывает:
односторонним, то есть поражается лишь одно легкое;- двухсторонним, поражающим оба легких;
- очаговым (изменяется только небольшой участок органа);
- диффузным (поражается все легкое).
По причинам образования патологии выделяют интерстициальный и идиопатический фиброз. Идиопатическая форма имеет неустановленную причину развития. Она является самой диагностируемой, среди других видов фиброза. Чаще всего она встречается у мужчин 50-60 лет. Точные причины развития данной патологии не выявлены, но ученые доказали, что она может возникнуть из-за негативного влияния генетических и экологических факторов.
Интерстициальный фиброз – заболевание, вызванное воздействием негативных факторов.
Он в свою очередь делится на:
- постлучевой фиброз легких, который возникает как последствие лучевой терапии;
- пылевой, возникающий из-за вдыхания пыли;
- соединительнотканный фиброз, причинами которого являются патологии соединительной ткани;
- инфекционный, являющийся осложнением инфекционных заболеваний;
- лекарственный, возникший из-за длительного приема медикаментов;
- перибронхиальный фиброз, являющийся следствием хронического воспаления;
Также фиброз классифицируют и по выраженности образования соединительной ткани. В этой классификации выделяются:
Пневмофиброз. Представляет собой разрастание фиброзной ткани умеренной тяжести, которая чередуется с нормальной тканью.- Пневмосклероз. При пневмосклерозе наблюдается грубое замещение хорошей ткани измененной и уплотнение легких.
- Цирроз легких. Характеризуется полной заменой легочной ткани и повреждением бронхов и легочных сосудов.
По локализации фиброз легких делится на:
- Апикальный, который затрагивает верхнюю часть органа.
- Прикорневой фиброз, который поражает участки около корней легких.
- Корневой фиброз, который возникает в корне легкого.
Симптомы
Клиническое течение всех форм интерстициальных заболеваний легких характеризуется респираторными и общими симптомами. В большинстве случаев заболевание начинается постепенно.
Общая симптоматика ИЗЛ нечеткая и неспецифическая. Она включает в себя:
- повышенную утомляемость;
- общее недомогание;
- субфебрилитет (повышение температуры тела до 37,9 °С);
- потерю массы тела.
Повышенная утомляемость и общая слабость – одни из симптомов интерстициальных заболеваний легких
Первый респираторный симптом интерстициальных заболеваний легких – одышка. Сначала она возникает только под влиянием физической нагрузки и исчезает во время отдыха, но со временем становится постоянной. Одышка имеет инспираторный характер (затруднен вдох) и часто сочетается со свистящими хрипами.
Несколько позже к одышке присоединяется сухой или малопродуктивный кашель со скудной слизистой мокротой. По мере нарастания дыхательной недостаточности у пациентов появляется и нарастает цианоз. Постепенно деформируются пальцы рук по типу пальцев Гиппократа (симптомы барабанных палочек и часовых стекол). В некоторых случаях происходит деформация грудной клетки.
В терминальной стадии заболевания у пациентов быстро нарастают проявления хронической легочной и сердечной недостаточности.
Диагностика
При данной патологии физикальные изменения в легких не соответствуют выраженности тахипноэ и одышки. В ходе аускультации обращают на себя внимание следующие изменения:
- тахикардия;
- приглушенность тонов сердца;
- крепитация во время вдоха.
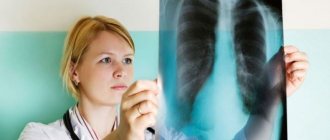
ИЗЛ диагностируются с помощью бронхоскопии
При подозрении на интерстициальные заболевания легких проводят лабораторно-инструментальное обследование, включающее:
- общий анализ крови;
- анализ газового и кислотно-щелочного состава крови;
- рентгенографию легких;
- компьютерную томографию органов грудной клетки;
- электрокардиографию;
- диагностическую бронхоскопию;
- трансбронхиальную, трансторакальную или открытую биопсию легких.
Среди общего количества больных пульмонологического профиля пациенты с ИЗЛ составляют 10-15%.
Прогноз
Идиопатический легочный фиброз предвещает плохой прогноз. Что касается ожидаемой продолжительности жизни при идиопатическом фиброзе легких, предполагаемая средняя выживаемость составляет 2-5 лет с момента постановки диагноза. По оценкам, смертность составляет 64,3 смертей на миллион среди мужчин и 58,4 смертей на миллион среди женщин.
Смертность среди пациентов с ИЛФ увеличивается с возрастом, у мужчин она выше, чем у женщин, и подвержена сезонным колебаниям, причем самые высокие показатели смертности наблюдаются зимой, даже если исключены инфекционные причины.
Наиболее распространенные причины смерти пациентов с ИЛФ включают острые обострения идиопатического легочного фиброза, острые коронарные синдромы, застойную сердечную недостаточность, рак легких, инфекционные причины и венозную тромбоэмболическую болезнь.
Лечение
Терапия интерстициальных заболеваний легких начинается с исключения дальнейшего контакта пациента с провоцирующими факторами (с отказа от курения, отмены токсических препаратов, прекращения взаимодействия с вредными производственными факторами).
Для снижения активности воспалительного процесса назначают кортикостероиды в высоких дозах. По мере улучшения состояния дозировку постепенно снижают до поддерживающей. Если терапия кортикостероидами не приводит к стойкому терапевтическому эффекту, назначают цитостатики.
В лечении ИЗЛ применяются кортикостероиды, антикоагулянты, бронходилататоры, сердечные гликозиды
Также в схему терапии интерстициальных заболеваний легких обычно включают:
- бронходилататоры;
- антикоагулянты;
- сердечные гликозиды;
- оксигенотерапию.
В терминальных стадиях заболевания единственным методом, позволяющим спасти жизнь пациента, является трансплантация легкого.