Что такое тройной тест при беременности
Это комплекс мер и исследовательских операций, которые выявляют возможные патологии у малыша в дальнейшем с некоторой процентной вероятностью.
В большинстве случаев подобная процедура позволяет начать терапию еще на стадии развития плода. На маленьком сроке воздействовать на центральную нервную и другие системы достаточно легко.
При этом стоит заметить, что оборудование во всех лабораториях отличается. Поэтому не следует доверять таблицам из интернета. Лучше пользоваться материалами этого же заведения, где была проведена процедура.
Тест на определение рисков генетических нарушений называется тройной тест.
Подобная операция практикуется повсеместно. Не стоит ей пренебрегать, так как от этого в действительности может зависеть жизнь не только ребенка, но и самой женщины.
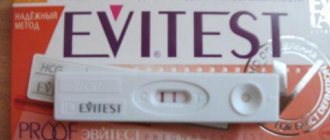
ХГЧ – тест на хорионический гонадотропин
Человеческий хорионический гонадотропин, или сокращенно ХГЧ (человеческий хорионический гонадотропин), – это гормон, образующийся, когда эмбрион имплантируется в матку. Он достигает максимальной концентрации примерно на 10-й неделе беременности, а затем постепенно падает. Этот показатель также используется в тестах на беременность.
Тест на хорионический гонадотропин
Когда необходимо проводить
Специалисты советуют обращаться к подобному способу регулярно, начиная со срока нескольких недель.
При этом выделяют 8 периодов, во время которых происходят колебания, по состоянию которых можно определить здоровье ребенка.
Если подобной возможности нет, то можно ограничиться двумя или тремя сроками:
- Первый триместр.
- Последний, за неделю до запланированных родов.
- В некоторых случаях полезно будет в период с 20 по 24 неделю, но при этом о подобном уведомляют заранее.
Важной особенностью является то, что нельзя диагностировать болезнь со 100% точностью.
При плохих результатах это может стать причиной развития:
- Внутриутробной гибели.
- Синдрома Дауна.
- Хромосомных патологий.
- Досрочного прерывания беременности.
Именно поэтому крайне важно контролировать показатели и проводить обследование регулярно. Это позволит заметить проблемы со здоровьем на стадии, когда их еще можно теоретически избежать или хотя бы значительно снизить ущерб.
На каких сроках делают скрининг?
В I триместре пренатальный скрининг рекомендуется провести на 10-14-й неделе беременности (оптимально — на 11-13-й неделе). Во II триместре обследование можно пройти с 14-й по 20-ю неделю (оптимально — на 16-18-й неделе).
Время проведения скрининговых исследований также выбрано неслучайно. При этом учитывается комплекс факторов. Во-первых, это максимальная информативность показателей, во-вторых, срок беременности, на котором проведение дополнительных исследований будет наиболее безопасным для женщины и ребенка.
Одновременное использование еще одного простого и доступного метода -ультразвукового исследования — помогает увеличить точность и достоверность пренатальной диагностики. Скрининг предусматривает проведение УЗ-исследования в I триместре беременности (на 11-13-й неделе). В этот период определяется количество плодов в матке и их жизнеспособность, уточняется срок беременности (по копчико-теменному размеру — КТР), исключаются грубые пороки развития и определяются маркеры хромосомной патологии плода (толщина воротникового пространства, наличие или отсутствие носовой кости). У термина «толщина воротникового пространства» много синонимов, которые можно встретить в литературе или заключении УЗ-специалистов: ТВП, шейная прозрачность, ширина шейной складки, воротниковая зона, NT. В любом случае речь идет о скоплении подкожной жидкости на задней поверхности шеи плода. Измерить толщину этого слоя возможно только в I триместре беременности (до 14-й недели), так как в более поздние сроки эта жидкость, как правило, рассасывается. В норме ТВП должна быть не более 2,7 мм. Увеличение этого размера характерно для синдрома Дауна. Также при данной патологии часто не визуализируются носовые косточки у плода.
Чтобы легче было запомнить, когда и какие параметры должны быть оценены, можно воспользоваться приведенной таблицей.
Осталось поговорить о результатах пренатального скрининга: именно с этой темой связано больше всего вопросов и переживаний будущих мам.
Из чего состоит
По существу, если отбросить в сторону сложную терминологию, то девушку ждет обычный анализ крови и ультразвуковое исследование.
Анализ крови должен проводиться натощак.
Существенная разница с другими обследованиями заключается только в том, что анализируется информация узкого спектра. Она касается только трех элементов. При этом не стоит сомневаться в необходимости и правильности процедуры.
Ее должны обязательно проводить каждой женщине в положении в период второго триместра.
Какие врожденные пороки можно обнаружить
В ходе анализов, когда будут известны результаты, врачи могут диагностировать огромное количество заболеваний. Некоторые из которых приводят к летальному исходу или серьезным врожденным патологиям.
Причиной положительного результата могут стать:
- Многоплодие.
- Большие размеры ребенка, выше нормы. При соблюдении этого пункта рекомендуется провести анализ на содержание глюкозы в организме. Вероятность сахарного диабета при данном факторе достаточно велика.
- Синдром Дауна или другие отклонения в умственном и физическом развитии, причиной которых становится изменения в хромосомах или ДНК.
- Высокая вероятность досрочных родов с выкидышем или смертельным исходом. При этом возникает необходимость срочного вмешательства докторов. Чтобы те приняли верное решение и начали период реабилитация для уменьшения рисков.
- Возможность образования органов вне организма малыша.
Стоит заметить, что результат тройного теста не может стать медицинской причиной для прерывания (аборта). Для этого необходимо провести амниоцентез и уже на основе его заключения врачи непосредственно примут решение.
В чем польза анализа каждого из компонентов этого теста
Уровень того или иного маркера в крови у беременной может быть завышенным либо заниженным.
После проведения тройного теста врач сможет узнать этот результат. Если уровень альфа-фетопротеина (АФП) занижен, это может означать развитие у плода синдрома Дауна либо болезни Эдвардса. Если уровень АФП повышен, то у плода могут появиться нарушения головного мозга и нервной трубки. Есть большая вероятность развития заболеваний почек и органов желудочно-кишечного тракта.
Помимо вышеперечисленного, высокий уровень альфа-фетопротеина свидетельствует о конфликте резус-факторов крови отца и матери, недостаточном количестве внутриутробных вод, риске выкидыша либо гибели малыша в утробе матери. Однако, если будущая мамочка ожидает не одного ребеночка, а нескольких — многоплодная беременность — тогда повышенного уровня АФЧ бояться не стоит, это является медицинской нормой.
Хорионический гонадотропин человека — тот самый гормон, уровень которого первым сигнализирует о наступившей беременности. Этот гормон выделяется клетками зародыша, которые формируют плаценту. Как правило, есть высокая вероятность гибели ребенка в утробе матери, замершей беременности, угрозы прерывания беременности, если уровень хорионического гонадотропина человека занижен. При низком уровне ХГЧ тоже высока вероятность наличия у плода синдрома Эдвардса.
Если уровень хорионического гонадотропина человека, наоборот, повышенный, то это свидетельствует либо о нескольких плодах (многоплодная беременность), либо это может произойти, когда беременную мучают приступы токсикоза. В случае если у матери наблюдается сахарный диабет, это также повышает уровень ХГЧ.
Третий маркер — это свободный эстриол. Это гормон, чей уровень должен при отличном протекании беременности постепенно нарастать. Он влияет и на состояние кровеносных сосудов матки, и на состояние груди и ее подготовку к будущему кормлению.
Уровень свободного эстриола свидетельствует о развитии плода. Если уровень гормона занижен, это может говорить о вероятной задержке физического развития ребенка, угрозе непроизвольного прерывания беременности, вирусах, которые находятся в утробе матери. При низком уровне гормона свободного эстриола возможно наличие у плода синдрома Дауна, проблем с надпочечниками (недостаточность). Однако, если будущая мать принимала в какой-то период антибиотики либо ее питание было недостаточным, то это тоже понизит уровень ЭЗ.
При повышенном уровне беременность может быть многоплодной, либо означать наличие заболеваний печени. В случае если уровень гормона вырос слишком резко в достаточно короткий промежуток времени, это указывает на вероятность преждевременных родов.
Все вышеперечисленное — далеко не диагностика, а всего лишь скрининг. Окончательный диагноз ставится специалистом не только на основании тройного теста, но в совокупности ряда проведенных тестов, процедур и анализов. Поэтому не стоит пугаться результата тройного теста. Его главное преимущество заключается в том, что результаты весьма достоверны и с высокой долей вероятности помогают определить наличие либо отсутствие патологий.
Примерно 25-30 лет назад в нашей стране не существовало такого понятия, как комплексное обследование беременных. При отсутствии показаний УЗИ проводилось один раз за весь срок или вообще не назначалось.
Современная медицина по-другому смотрит на и согласно мировым стандартам будущим мамам настоятельно рекомендуют проходить первый и второй скрининг. УЗИ поможет оценить развитие плода.
Показания для проведения во II триместре
Будущая мама имеет право отказаться от исследований, однако делать это крайне не рекомендуется.
На основе данных составляются специальные группы риска, куда в большинстве своем входят:
- люди старше 40 лет;
- те, у кого близкие родственники переносили хромосомные мутации;
- подобный исход у старших детей;
- генетическое расположение к недоношенности;
- положительный результат после УЗИ;
- параллельный прием гормональных и цитостатических препаратов;
- лучевое облучение.
Данные составлены таким образом, что при выполнении вышеперечисленных пунктов риск врожденных патологий у ребенка значительно выше, чем у полностью здоровых людей.
Необходимость тройного теста во втором триместре значительно возрастает вместе с проведением соответствующих мазков.
Пап тест при беременности что это
Процедура, которая проводится в каждом триместре. Направлена на проверку клеточного состояния родильных органов.
О какой патологии плода идет речь
Пренатальный скрининг позволяет оценить риск наличия у ребенка хромосомной патологии (синдром Дауна и синдром Эдвардса) и дефектов заращения невральной трубки.
Синдром Дауна — одна из распространенных хромосомных патологий, при которой наблюдается появление дополнительной хромосомы в 21-й паре (трисомия 21). У таких детей характерный фенотип (внешний вид), задержка умственного развития и множество аномалий со стороны внутренних органов и тканей.
Для синдрома Эдвардса (трисомии 18) также характерны множественные пороки развития, в том числе и психомоторного. Как правило, такие дети нежизнеспособны. Это заболевание встречается реже, чем синдром Дауна.
Дефекты заращения невральной трубки (ДЗНТ) — это отсутствие головного мозга (анэнцефалия) и незаращение спинномозгового канала (spina bifida).
Нормы
Существуют определенные значения, которые говорят о том, что организм полностью здоров.
При этом иногда отмечают некоторую погрешность и допустимое превышение/понижение.
Субъединицы ХГЧ
Свободный хгч в норме составляет 5 мме на литр, при этом не стоит волноваться, когда показатели колеблются. Так как в течение всей беременности это происходит часто и является абсолютной нормой.
А-фетопротеина
Норму АФП по неделям можно представить в виде таблицы:
| Недели | Допустимое содержание АФП в единицах на миллилитр. |
| 1-13 | Менее 15 |
| 13-16 | Фиксируется резкое понижение. Норма 15-60. |
| 16-20 | От 16 до 100 |
| 20-27 | От 52 до 140, при этом колебания совершаются чаще. |
| 28-30 | От 67 до 150 |
| 31-33 | 100 — 250 |
| Последний триместр | Замечается резкий спад за неделю до запланированной беременности, если этого не происходит, то медики должны принять меры. |
Свободного эстирола (ДЭА-С)
На первых сроках достигает 0,7-2,5 наномоль на литр, на последних порядка 35-120 наномоль. При этом отмечается тенденция, из-за которой показатели постоянно растут. Приблизительно за две недели они должны увеличиваться, как минимум на 2-3 моли.
Если подобного не происходит, то это говорит о развитии патологии.
Существует вероятность такого исхода как у матери, так и у ребенка, потому что микроэлемент выделяется обоими организмами.
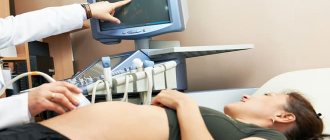
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта:
- Возраст плода изначально определен неправильно.
- Эмбрион развивается с определенными патологиями.
Анатомические сведения
Доктор фиксирует следующие нюансы:
- Наличие почек, их симметричность.
- Месторасположение внутренних органов: мочевого пузыря, легких, желудка и т.д.
- Структуру лицевых костей. На данном УЗИ можно выявить дефекты в анатомии верхней губы.
- Строение сердца в четырехкамерном срезе.
- Размеры мозжечка, боковых желудочков мозга, большой цистерны эмбриона.
Информация о плаценте
Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну.
В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка.
Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения.
Количество амниотической жидкости (околоплодных вод)
При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок.
Как выполняется анализ амниотической жидкости?
Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой.
Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение.
Количество сосудов пуповины
Нормой считается состояние, когда у плода фиксируется две артерии и одна вена.
В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей.
Если же на пуповине у ребенка диагностируют наличие всего одного сосуда — скорее всего, он родится с маленьким весом, и по мере его роста могут иметь место погрешности в работе сердца. Такая ситуация требует регулярного контроля со стороны соответствующего доктора. В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша.
Параметры шейки и стенок матки
Доктор обращает внимание на размеры шейки матки.
Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности.
Расшифровка сокращений
Для удобства обработки данных ученые использует специальные аббревиатуры, которые расшифровать незнающему человеку достаточно трудно.
Тройной тест измеряет сразу три важных показателя:
- Хорионический гонадотропин (ХГЧ). Начинает вырабатываться в организме женщины после зачатия. Если быть более точным, то по истечению недели. Элемент представляет собой белок, который формирует эмбрион, закладывает основу его ДНК, выполняет крайне важную функцию и способствует нормальному течению беременности. Любое отклонение от нормы может стать причиной преждевременных родов или необходимости проведения кесарева сечения.
- Альфа-фетопротеин (АФП). Гормон образуется у ребенка, когда у него начинает формироваться орган печени. В незначительных количествах попадает в кровь матери. Это помогает проводить анализ на раннем сроке без риска механической травмы для будущего человека.
- Свободный эстриол (ДЭА-С). Способствует расширению кровеносных сосудов. При необходимом количестве помогает осуществлять дыхательную функцию ребенку. Вырабатывается маткой и печенью малыша одновременно.
Автор: Максим Дмитриевич, акушер-гинеколог Специально для сайта kakrodit.ru
«Двойной» тест
В 10 – 14 недель беременности проводится так называемый «двойной тест
» – определение в плазме крови количества свободной β — субъединицы хорионического гонадотропина человека (β – ХГЧ) и протеина беременных PAPP-A (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А).
Информация Для анализа берётся венозная кровь утром натощак, также за 30 минут до исследования необходимо исключить физическое и эмоциональное перенапряжение.
Ассоциированный с беременностью протеин-А (PAPP-A)
вырабатывается плацентой и поступает в кровоток беременной. PAPP-A в крови женщины связывает гепарин и является ингибитором эластаз гранулоцитов, модулируя иммунный ответ материнского организма и обеспечивая нормальный рост и развитие плода. При хромосомных аномалиях плода происходит резкое снижение концентрации белка в крови с 8 по 14 недели беременности.
Таблица: концентрация протеина беременных PAPP-A в крови при нормально протекающей беременности:
| Срок беременности в неделях | Концентрация PAPP-A мМЕ/мл |
| 7 — 8 | 0,17 — 1,54 |
| 9-10 | 0,32 — 2,42 |
| 10-11 | 0,46 — 3,73 |
| 11-12 | 0,79 — 4,76 |
| 12-13 | 1,03 — 6,01 |
| 13-14 | 1,47 — 8,54 |
Причины снижения концентрации :
- Синдром Дауна (трисомия по 21-й паре хромосом)
- Синдром Эдвардса (трисомия по 18-й паре хромосом);
- Синдром Патау (трисомия по 13-й паре);
- Синдром Корнелии де Ланге;
- Анеуплодии и триплодии по половым хромосомам;
- Гипотрофия плода;
- Угроза прерывания беременности;
- Заболевания матери (сахарный диабет, гипертоническая болезнь).
Причины повышения концентрации
:
- Многоплодная беременность;
- Низкое расположение плаценты;
- Тяжёлый токсикоз у матери.
Хорионический гонадотропин (ХГЧ)
вырабатывается синцитиотрофобластами растущего хориона (питательная оболочка эмбриона, которая впоследствии трансформируется в плаценту). β — субъединицу гормона можно определить в крови женщины уже через 7 – 9 дней после оплодотворения. В норме каждые два дня происходит двукратное увеличение концентрации гормона в крови и достигает своего максимума к 8 – 10 неделям беременности, затем немного снижается. Физиологическая роль ХГЧ заключается в стимулировании развития жёлтого тела (временная эндокринная железа беременности), поддержания нужного уровня прогестерона и эстрогенов. Также ХГЧ стимулирует выработку тестестерона половыми железами у плодов мужского пола и оказывает воздействие на кору надпочечников эмбриона. Более подробно о β – ХГЧ написано в соответствующей статье.
Концентрация PAPP-A оценивается совместно с количеством ХГЧ в крови. Для интерпретации данных биохимического скрининга применяют общепринятое обозначение уровня сывороточных маркёров, которое рассчитывается как отношение концентрации белка в крови конкретной женщины к значению медианы содержания данного белка при нормальной беременности этого срока у большой выборки женщин. Для каждой страны, а иногда и отдельного региона высчитывается свой показатель. Кратность медиане выражается в МоМ (Multiples
ofmedian)
. Допустимые колебания уровней белков
от 0.5 до 2.0 МоМ.