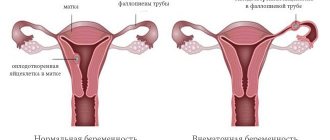
Что такое маточная беременность?
После того, как в фаллопиевой трубе произойдет оплодотворение яйцеклетки, она движется дальше к матке, при этом происходит активное деление и рост клеток. Таким образом, маточная беременность – это нормальное зачатие с успешным креплением яйцеклетки к стенке матки и последующим развитием внутри утробы на протяжении 9-ти месяцев.
Имплантационный период длится около 14 дней. В это время слизистая матки под влиянием гормонов становится более рыхлой, что создает благоприятные условия для внедрения плодного яйца. По мере крепления к яйцеклетке прорастают кровеносные сосуды, чтобы обеспечить плод питанием и кислородом. Затем начинается деление клеток, образуется хорион, будущая плацента и зародыш с оболочкой, заполненной жидкостью. Примерно через 2 недели после зачатия начинается гормональная перестройка всего женского организма с целью успешного вынашивания внутриутробного развития.
Диагностика маточного оплодотворения
Очень важным показателем зачатия малого срока является диагностика места крепления плодного яйца, чтобы исключить эктопическое оплодотворение. Прежде всего, уже на 5-6 неделе, при пальпации определяется увеличение маточной полости в переднезаднем направлении в случае нормального формирования эмбриона. Также к 10-ти неделям врач замечает некоторое выпячивание характерное для нормальной имплантации.
Часто в заключении УЗИ можно увидеть диагноз прогрессирующая маточная беременность – это значит, что эмбрион прикрепился в соответствии с нормальными параметрами в матке и продолжает свое развитие. Дополнительно для подтверждения диагноза выслушивается сердечный ритм плода, оцениваются размеры плодного яйца в соответствии со сроком.
На ранних этапах с целью исключения внематочной патологии и для подтверждения нормального зачатия, используют вагинальный метод ультразвукового исследования, с введением датчика во влагалище. При этом плановое первое УЗИ применяется только на 11-13 неделе гестации.
Симптомы маточной беременности
Не смотря на наличие яркой симптоматики, врач должен убедиться в том, что яйцеклетка имплантировалась именно в матку. Потому что формирование и развитие внематочной беременности может привести к разрыву внутреннего органа в котором произошло внедрение зиготы, в дальнейшем ситуация приводит к сепсису и в случае отсутствия экстренной медицинской помощи диагностируется летальный исход.
Отличительные черты нормальной беременности от внематочной
В репродуктивной системе женщины единственным местом для нормального развития и вынашивания плода является маточная полость, другие органы не приспособлены для этой цели. В случае, если произошла аномальная имплантация плодного яйца, то диагностируют внематочное формирование, которое может быть локализовано:
- в фаллопиевой трубе диагностируется трубное эктопическое зачатие, когда оплодотворенная яйцеклетка в силу патологических причин не способна опуститься в матку.
- в яичнике имплантация происходит из-за того, что яйцеклетка не освобождается от фолликула. Такая патология встречается достаточно редко в медицинской практике.
- в брюшной стенке крепление наблюдается, как первичное, так и вторичное, после трубного оплодотворения.
- в шейке матки эктопическое зачатие наблюдается в связи с нарушением функциональности эндометрия матки.
В начале формирования аномального оплодотворения симптоматика идентична с обычным гестационным периодом, при этом уровень ХГЧ может быть значительно ниже, что вызывает подозрение у врачей и становится причиной дальнейшего диагностирования.
Любой вид локализации патологического зачатия характеризуется практически одинаковыми симптомами. По мере роста плода и растяжения внутренних органов начинается кровотечение, болевой синдром и последующий разрыв. Поэтому важным диагностическим аспектом является определение места оплодотворения.
Нарушенная маточная беременность
Нарушенная маточная гестация согласно мкб-10 фиксируется, если течение вынашивания закончилось выкидышем или плод перестал развиваться, в связи с чем, назначается медицинское выскабливание.
Для выяснения причины замирания плода назначается гистология – информативный способ исследования тканей с целью определения патологии, которая вызвала нарушенное зачатие. При этом гистологическое обследование не дает точное определение факторов замершей беременности.
Читать дальше Молочница и бесплодие
Гистологи на основе присланного материала (патологических тканей после выскабливания) делают, прежде всего, микроописание того, что присутствовало в тканях и делают заключение. В итогах может быть указана нарушенная маточная беременность с обнаружением ворсин хориона, с наличием крови, слизи или остатков плодного яйца.
В дальнейшем на основе гистологического исследования врач назначает дополнительные анализы, которые уже более точно определят причину замирания эмбриона или выкидыша. В основном причиной невынашивания становятся инфекционные заболевания с половым путем передачи, торч-инфеции, гормональная недостаточность или другие хронические заболевания, присутствующие у женщины.
Прогрессирующая беременность – это беременность, которая развивается и малыш соответствует физиологическим нормам. То есть его развитие происходит согласно установленному «плану» природы.
Что делать, если врачи диагностировали замершую беременность?
Если после проведения диагностики врачи определяют регрессирующую беременность, женщине потребуется лечение. Замерший эмбрион является благоприятной средой для размножения патогенных микроорганизмов, в результате чего может развиться воспаление матки, которое приведет к нарушению ее сокращений. Принимаемые меры после замирания плода:
- Выскабливание. Его делают на ранних сроках до 16-ти недель для того, чтобы предотвратить инфицирование и развитие воспалительного процесса в женских половых органах. Во время выполнения манипуляций гинеколог также берет ткань хориона для дальнейшего исследования причины гибели эмбриона.
- Введение специальных препаратов. На более поздних сроках выскабливание не проводится, поэтому после 16 недель врачи используют простагландины или антипрогестагены.
- Противовоспалительная терапия. После удаления плодного яйца из полости матки женщина нуждается в приеме обезболивающих и антибактериальных препаратов.
Признаки прогрессирующей беременности
Для прогрессирующей маточной беременности характерны следующие признаки.
На ранних сроках:
- Отсутствие менструации;
- Изменение настроения в связи с гормональной перестройкой;
- Наблюдаются изменения во вкусовых пристрастиях;
- Раздражительность;
- Сонливость;
- Усиление обоняния;
- Повышение температуры, но не выше 37.2;
- Признаки тошноты, но без рвотного рефлекса;
- Набухание молочных желез и болезненность при прикосновении сосков;
- Положительный тест на беременность или анализ крови на ХГЧ.
Подтвердить или опровергнуть возможную беременность может только врач гинеколог.
Симптомы ранней маточной беременностью идентичны с патологической внематочной гестации. Различить их можно в комплексе с лабораторными анализами и ультразвуковым исследованием.
Внематочная беременность – угрожающее состояние для здоровья и жизни женщины.
Признаки прогрессирующей маточной гестации в более поздние сроки:
- Активные шевеления плода.
- Увеличение живота, согласно сроку гестационного периода.
Прогрессирование беременности ведется под наблюдением врача, для предупреждения развития неблагоприятных последствий.
Симптомы замершей беременности
Регрессирующая беременность может явно себя никак не проявлять некоторое время и определяться только по УЗИ, проводимом в плановом порядке.
Признаком неразвивающейся беременности может быть исчезновение таких субъективных признаков беременности как тошнота, сонливость и других ранних признаков беременности. Однако эти симптомы и в норме не должны сопровождать женщину всю беременность. А у некоторых они и вовсе отсутствуют, поэтому чрезмерно полагаться на свои ощущения в данной ситуации не стоит. Часто момент гибели плода неуловим.
Могут быть симптомы угрожающего выкидыша (кровянистые выделения, тянущие боли), однако появление этих симптомов далеко не всегда свидетельствует о гибели эмбриона, поэтому при своевременном обращении за медицинской помощью беременность, возможно, удастся сохранить.
При гинекологическом осмотре наблюдается несоответствие размеров матки сроку беременности.
Более ценны объективные показатели, такие как:
— содержание в крови гормона ХГЧ – при замершей беременности оно резко снижается. Тесты на беременность после регресса несколько дней могут оставаться положительными, а затем начинают показывать отрицательный результат.
— по УЗИ не определяется сердцебиение и шевеление плода. Может выявляться пустое плодное яйцо (анэмбриония).
При обнаружении гибели плодного яйца производится выскабливание полости матки. Самопроизвольного выкидыша обычно не ждут, так как продукты распада плодного яйца «отравляют» материнский организм, вызывают нарушение процессов свертывания крови, могут приводить и к инфекционным осложнениям.
Даже если выкидыш произошел самостоятельно, обязательно нужно сделать УЗИ, чтобы исключить задержку частей плодного яйца.
Диагностика на ранних сроках
Для подтверждения диагноза «беременность» необходимо пройти ряд диагностических процедур, потому как начальные признаки гестации можно спутать:
- с предменструальным синдромом;
- с климактерическим периодом;
- с внематочной беременностью.
Необходимые анализы
- анализ крови на ХГЧ – гормон, вырабатываемый тканью хориона после эмбриональной имплантации. Низкие данные ХГЧ может являться показателем аномальной беременности. Анализ относится к иммуноферментным методом диагностики, где выявляют количественное содержание гормона;
- анализ мочи на ХГЧ, применяется в экстренной ситуации для подтверждения или опровержения беременности. Метод качественный, с применением необходимого реактива.
Врачебный осмотр
Осмотр в кабинете гинеколога при подозрении на беременность – стандартная процедура. Врач проводит беседу с пациенткой с целью собрать анамнез.
Вагинальный осмотр проводится на гинекологическом кресле:
- в зеркалах: изменение окраски шейки матки (отмечается синюшность), перешеек закрыт;
- прощупывание матки — поверхностное и внутреннее. Увеличенная матка свидетельствует о возможной беременности, подтвердить которую может врач ультразвуковой диагностики.
Прогрессирующая беременность, развивающаяся в маточной полости подтверждается результатами УЗИ – трансабдоминальное и вагинальное. Вагинальный способ применяется на сроке не более 10 недель.
Что видно в УЗ аппарат:
- расположение желтого тела;
- наличие/отсутствие плодного яйца и его место нахождения;
- помимо этого: строение и эхогенность яичников, строение полости матки, миома (если имеется) и кисты (если имеются).
УЗ диагностика стопроцентно подтверждает, прогрессирует ли беременность, и к какому виду она принадлежит.
Исследование позволяет также выявить аномальное развитие плода на ранних сроках.
Симптомы
Регресс беременности может произойти на любом сроке. До 85% всех несостоявшихся выкидышей случается до 12 недель. Во II триместре беременности риск неблагоприятного исхода беременности резко снижается. Чем меньше срок гестации, тем выше вероятность генетической поломки и ниже доля других причин регресса.
Симптомы несостоявшегося выкидыша имеют свои отличительные особенности. Сначала у женщины исчезают все субъективные признаки беременности. Внезапно пропадает токсикоз, уходит привычная тошнота и рвота. Молочные железы становятся мягкими и резко уменьшаются в размерах. Перепады настроения, общая слабость и повышенная утомляемость при этом сохраняются еще длительное время.
На поздних сроках гестации заподозрить регресс можно по прекращению любых шевелений плода. Малыш затихает, не дает о себе знать в течение нескольких часов и суток. В период с 16 до 28 недель этот симптом трактовать довольно сложно. На этом сроке движения плода ощущаются не достаточно четко, поэтому женщина не всегда может вовремя заметить тревожные признаки и обратиться к врачу.
Если погибший плод задерживается в матке более 4 недель, возникают следующие симптомы:
- лихорадка;
- выраженная слабость;
- головокружение.
Характерные изменения в молочных железах наблюдаются спустя 3-4 дня после гибели плода. На ранних сроках беременности отмечается только размягчение и уменьшение грудных желез в размерах. На сроке после 24 недель возможно выделение молозива после гибели плода.
Спустя 2-4 недели после гибели плода появляются кровянистые выделения из половых путей, возникают тянущие боли внизу живота. Выделения могут быть незначительные или же обильные, в зависимости от стадии процесса. Возможно развитие сильного кровотечения. Чем больше срок беременности, тем выше будет кровопотеря. После гибели плода организм женщины пытается избавиться от его остатков, однако полная отслойка плодного яйца при этой патологии не происходит. Погибший плод остается в полости матки, что в перспективе может привести к массивному кровотечению, инфицированию и сепсису.
Прогрессирующая беременность после мини-аборта
Мини аборт – это избавление от плода на ранних сроках беременности по медицинским показаниям, либо при нежеланной беременности. Проводится с использованием гормональных таблетированных препаратов, и при помощи вакуумного аппарата не позднее 6 недель гестации.
К сожалению, в некоторых случаях после проведенного аборта беременность прогрессирует.
Что значит прогрессирующая маточная беременность после мини-аборта
Это означает, что прерывание беременности на ранних сроках прошло неуспешно, в связи, с чем в маточной полости продолжает расти плод или его части. При таком диагнозе прерывание должно быть завершено.
- не квалифицированность врачей (особенно при проведении вакуумного мини аборта);
- неправильно подобранная дозировка лекарственного средства;
- несоблюдение схемы приема препаратов, либо отказ от их употребления;
- крепкое здоровье матери;
- «желание» плода жить.
Читать дальше Перевязать бородавку ниткой
Возможные последствия
Развитие гестации после неудачно проведенного мини аборта встречается не более чем у 5 % женской части населения, однако данное состояние в первую очередь негативно сказывается на женщине.
- Эндометрит;
- Гнойное заражение полости матки;
- Сепсис;
- Бактериальный шок;
- При несвоевременном обращении за помощью – удаление матки ввиду развития кровотечения и воспалительного процесса;
- При решении сохранить беременность – тяжелые пороки развития плода, часто несовместимые с жизнью.
Инфекции
Наибольшую опасность для плода представляют вирусные инфекции, особенно если мама встретилась с данной инфекцией при беременности впервые. В некоторых случаях при заболевании матери рекомендуется прерывание беременности из-за того, что очень высока вероятность пороков развития плода (наиболее известна своим патогенным действием краснуха). При других вирусных инфекциях (грипп, ЦМВ, герпес) беременность не прерывают, но риск невынашивания беременности резко повышается.
Повышают риск невынашивания и инфекции, передающиеся половым путем, а также наличие очагов хронической инфекции в организме (хронические заболевания пищеварительной, дыхательной, мочевыделительной системы, кариозные зубы и т.д.).
Прогрессирующая беременность – внематочная
Прогрессирующая внематочная беременность – «обреченная» беременность, потому как ее развитие происходит в 95 % случаев в фаллопиевой трубе, а остальные 5 % в брюшной полости, развитие которой прекращается на сроке в 8-9 недель.
Внематочная беременность – страшный диагноз для женщин, идущих к мечте о материнстве, но промедление в данном случае стоит жизни и здоровья матери.
Признаки прогрессирующей внематочной гестации схожи при угрозе прерывания, а также при других патологических изменениях:
- Кровянистые выделения после 6 недель гестации с момента 1 дня последних месячных;
- Режущие болевые ощущения в брюшной полости и внизу живота.
- Схваткообразные боли.
Диагностировать внематочный процесс возможно после УЗ исследования.
Возможные причины ненаступления беременности:
- половые инфекции (ЗППП);
- бесплодие (первичное);
- патологии органов малого таза;
- гормональный дисбаланс;
- частая смена половых партнеров;
- возраст;
- несовместимость партнеров.
Автор: Елена Юрьевна, акушер-гинеколог высшей категории Специально для сайта kakrodit.ru
Особенности патологии: что значит?
Прогрессирующая беременность очень часто может развиться после миниаборта. Как показывается статистика, не все случаи заканчиваются хорошо. При маленьком сроке беременности у ребенка остается больше шансов остаться прикрепленным. В частности, при медикаментозном аборте у 5% женщин может сохраниться беременность. Причинами этого могут быть:
- Применение медикаментов в неправильном порядке.
- Хороший иммунитет и здоровье у женщины, сработала защитная функция, и плод остался жив.
- Малыш очень хотел жить и боролся.
Даже если ребенок остался, то аборт стоит закончить. Медикаменты очень сильно уже повлияли на развитие плода. И если оставить его, то он может родиться с большими патологиями и пороками органов. Идя на этот шаг, стоит крайне серьезно отнестись к процессу и следовать инструкциям специалистов.
Аномалии развития плода
Это самая частая причины регрессов на ранних сроках. Таким образом, можно сказать, осуществляется «естественный отбор». Обычно любой вредный фактор, воздействующий в раннем сроке, вызывает повреждение плода по типу «все или ничего», то есть либо фактор вообще никак не сказывается на развитии плода, либо вызывает патологию, несовместимую с жизнью, и происходит регресс беременности. К сожалению, количество этих вредных факторов, окружающих нас, не поддается никакому подсчету (экологические факторы, радиация, неправильное питание, вредные привычки, бытовая химия, лекарственные препараты, стрессы), и никак невозможно с ними не столкнуться. В подавляющем большинстве случаев природа защищает будущего малыша, но иногда эта защита не срабатывает. Чаще всего, не удается конкретно определить, что же все-таки навредило.
К этой же группе относится и такое состояние как «анэмбриония», когда определяются по УЗИ ткани плодного яйца, но сам эмбрион отсутствует.
Генетическая патология плода может быть как случайной, то есть возникшей только в эту беременность из-за какого-то вредного воздействия, без которого все было бы нормально, так и запрограммированной, из-за генетических нарушений у родителей, препятствующих рождению здорового потомства (плоду изначально передаются какие-то генетические «поломки» от родителей). И если в первой ситуации последующая беременность с большой долей вероятности будет протекать нормально, то во второй в некоторых случаях рождение здорового ребенка может быть невозможным вообще.
Необходимость УЗИ при подозрении на подобную патологию
Бывают такие случаи, когда прогрессирующая беременность выявляется на поздних стадиях. Тогда, когда аборт делать уже нельзя. Есть люди, которые родились при таком условии, но они остались инвалидами на всю жизнь. Хотя очень благодарны за то, что остались живы. Поэтому при маленьком сроке беременности всегда нужно обследоваться у врача, сделать УЗИ и сдать анализы. Нельзя всю беременность ходить без больницы, а потом просто идти рожать. Это чревато последствиями.
В чем опасность?
Прогрессирующая внематочная беременность – это большое горе для женщины, которая очень хотела ребенка. Но когда плод начинает развиваться в трубе, то вопрос встает между жизнью малыша и матери. У врачей однозначное мнение, что при прогрессирующей трубной беременности нужно делать прерывание. Это спасет жизнь женщины, а также не известно, как проходило бы развитие плода в таких условиях.
Все-таки подобные случаи вынашивание ребенка есть, но их очень мало. И во всех ситуациях такая смелость плохо заканчивалась для женщин. Повреждение кишечника и других органов, причем всегда делалось кесарево сечение до 26 недель. А это очень маленький срок для рождения ребенка. В будущем это тоже может сказать на развитии.
Почти в 100% случаях трубная беременность заканчивалась на сроке до 10 недель, при этом был разрыв труб и внутреннее кровотечение. После этого делают удаление трубы, и о последующей беременности еще нескоро можно думать. Стоит прислушиваться к врачам, у них больше опыта и практики, лучше сделать прерывание вовремя, чем потом потерять возможность иметь ребенка вовсе.
Читать дальше Фибромиома матки мкб 10
Признаки
Что значит – беременность прогрессирует? Как это можно выявить самостоятельно? Давайте рассмотрим признаки прогрессирующей беременности:
- После неудачного прерывания можно самостоятельно заметить, что беременность осталась. Будет та же тошнота, набухание груди и прочее. Также кровотечение закончится быстро, а потом опять может быть задержка. В этом случае только УЗИ сможет подтвердить наличие развивающегося плода.
- На ранних сроках очень сложно заметить отклонения. Могут появиться схватки и боли внизу живота. При пальпации, врач может ощутить опухоль сбоку от матки. При нажатии на нее будут болезненные ощущения и пульсация. Но такое изменение в трубе может быть и старым, пример воспалительный процесс яичников.
- Если уровень гормона беременности низкий. Для точного диагноза, врач собирает информацию о месячных, различных заболеваниях, родах. Обязательно сделают УЗИ. При сроке 11 недель плод будет размером как большое яйцо.
- Кровотечения или не обильные, но кровавые выделения. При этом тест будет показывать положительный результат. Это говорит о том, что плод мог прикрепиться не к матке.
- Могут возникать сильные схваткообразные боли, режущие. Это обусловлено сдавливанием и растяжением внутренних органов. С каждой неделей дискомфорт будет сильнее.
- Ощутимые боли в брюшной полости. Обмороки, которые станут явным признаком того, что требуется обращение в больницу. Труба сильно деформируется и в итоге может лопнуть. Возникает брюшное кровотечение, из-за которого падает кровеносное давление и возникает обморок. Беременная женщина очень бледнеет, а в области пупка появится синюшность в виде гематомы. Это также свидетельствует о внутреннем кровотечении. После выявления прогрессирующей беременности, женщину сразу кладут в стационар и проводят операцию. После аборта есть шансы забеременеть вновь. Они не так велики, но есть. Также гинекологи рекомендую предохраняться оральными контрацептивами.
Регрессирующая беременность и народные средства
При угрозе возникновения регрессирующей беременности рекомендуется ежедневно употреблять соки болгарского , шпината и , постоянно их чередуя. Очень полезно есть варенье из зеленых грецких орехов, которые служат источником витаминов С и Д.
- Для приготовления настоя берут ветки , имеющие толщину не более толщины среднего пальца руки. Весеннюю кору измельчить, взять одну чайную ложку и настоять в стакане воды в течение четырех часов, прокипятить пять минут и выпить небольшими порциями в течение дня.
- Взять равные части стручков зеленого , листьев салата, зерен , травы люцерны и коры калины, смешать, залить стаканом кипятка две столовые ложки получившейся смеси. Принимать три-четыре раза в день по полстакана.
- Хорошим противовоспалительным средством является . Для приготовления отвара надо залить три столовые ложки измельченных соцветий и листьев литром кипятка и прокипятить в течение пяти-десяти минут. Принимать три раза в день до еды по полстакана. Подойдет также 25% настойка, которую следует принимать три раза в день по тридцать капель.
- Медведев Ю.М. и Грушко Е.А. в качестве профилактики регрессирующей беременности предлагают принимать настой, приготовленный из одной чайной ложки корня на два стакана кипятка. Готовый настой принимать за час до еды два-три раза в день по полстакана. (Авторами предлагается более высокая концентрация – на стакан кипятка одна столовая ложка корней девясила).
- Из листьев и корней приготовить отвар – на стакан кипятка взять три столовые ложки измельченной массы. Кипятить в течение пяти-десяти минут, пить три-четыре раза в день по полстакана. Подойдет также 20% настойка одуванчика (три-четыре раза в день по двадцать пять капель).
Чтобы избежать нежелательных последствий, следует следить за своим здоровьем и регулярно принимать отвары и настои из лекарственных трав, чередуя сборы.
Сбор 1. В стакане кипятка настаивать один час одну столовую ложку цветков и три столовых ложки измельченных листьев одуванчика. Пить настой в течение дня.
Сбор 2. Взять в равном соотношении цветки зверобоя и календулы, одну столовую ложку смеси залить стаканом кипятка, укутать и дать настояться в течение часа. Пить за месяц до родов по два-три стакана в день.
Сбор 3. Взять две части и одну часть травы горца перечного. Принимать с первых дней беременности три раза в день по половине чайной ложки порошка.
Сбор 4. Взять две части плодов и по одной части соцветий календулы, листьев , травы , травы зверобоя, цветков аптечной. Залить стаканом кипятка одну чайную ложку получившейся смеси, пить по полстакана настоя перед сном.
Следует уделить особое внимание беременности, находящейся под угрозой. Причины регрессирующей беременности
– это прежде всего заболевания легких, почек, печени, желез внутренней секреции, а также болезни сердечнососудистой системы. В группу риска также попадают беременные женщины, имеющие преждевременные роды или регрессирующую беременность в анамнезе, прерывавшие предыдущую беременность, перенесшие гинекологические операции. Следует помнить, что этим женщинам потребуется более пристальное внимание со стороны наблюдающего их врача-гинеколога.
Витамин Е обеспечивает нормальное протекание беременности. Этот витамин содержится в желтой , проросших зернах , пшеницы, ржи, в печени и курином желтке.
Народные средства способствуют повышению иммунитета и физиологической устойчивости в нормальном протекании беременности.
- Одну столовую ложку семян большого залить стаканом кипятка и настоять двадцать минут. Принимать три раза в день на протяжении месяца по одной столовой ложке. После недельного перерыва можно повторить курс. Семена можно добавлять по чайной ложке в супы или каши.
- Залить литром кипятка стакан травы и употреблять в течение дня в качестве .
- Издавна лук-порей считается символом долголетия, поэтому следует ежедневно употреблять его в пищу.
- Поджарить и посолить семена и принимать их в пищу.
- В течение недели три-четыре раза в день принимать отвар корня девясила. Для его приготовления кипятить в стакане кипятка одну чайную ложку измельченных корней в течение пятнадцати минут, а затем дать настояться четыре часа.
- Залить стаканом кипятка одну столовую ложку сухих плодов китайского, настаивать полчаса. Принимать в качестве тонизирующего и общеукрепляющего средства два-четыре раза в день по одной столовой ложке.
- Если произошло непроизвольное прерывание беременности, то для регулирования сокращения гладкой мускулатуры матки и сгущения крови, а также в качестве всестороннего и эффективного вспомогательного средства следует применять корень двудомной. Смешение корня крапивы и тысячелистника поможет усилить эффективность. Пить отвар три-четыре раза в день по одной столовой ложке.
- В качестве успокаивающего и укрепляющего средства применяют сердечный. Для приготовления отвара взять две столовые ложки травы на стакан кипятка, кипятить десять-пятнадцать минут и пить три раза в день по одной-две столовой ложке.
- При прерывающейся беременности и различных видах родов применяется отвар травы пастушьей сумки. Он обладает кровоостанавливающим и сокращающим действием. Надо взять две столовые ложки травы на стакан кипятка, пить отвар три раза в день по одной столовой ложке.
Регрессирующая (замершая) беременность: причины, симптомы, диагностика и лечение
У женщин, столкнувшихся с такой бедой, как замершая беременность, возникает ряд вопросов: каковы причины и последствия этого явления, нужно ли проходить лечение, будет ли нормальной беременность после замершей , и всегда ли это происходит на раннем сроке, или на позднем сроке бывает тоже? На все эти вопросы мы попробуем ответить в этой статье.
Основные симптомы и диагностика регресса на ранних сроках беременности
Симптомы замершей беременности на ранних сроках могут никак не проявляться. Некоторые женщины замечают, что исчезает болезненность в молочных железах, пропадают признаки токсикоза. Немного позднее, где-то недели через 2-3 после регресса, могут появиться кровянистые выделения, схваткообразные боли и произойти выкидыш.
Диагностировать неразвивающуюся беременность может гинеколог на первом же осмотре, если срок ее более 4-5 недель. Врач подсчитывает продолжительность беременности и если на осмотре матка меньших размеров, чем должна быть на данном сроке, то срочно отправляет на УЗИ. Если женщина за время беременности приходит к гинекологу не в первый раз, то врача может смутить отсутствие роста матки в течение определенного периода.
Кроме гинекологического осмотра и ультразвукового исследования, симптомы такого состояния как замершая беременность могут проявиться отсутствием роста ХГЧ (хорионического гонадотропина) в крови. Это может легко заметить и сама женщина, и врач, если беременность изначально находится под строгим медицинским контролем и во внимание принимается динамика роста ХГЧ.
При ультразвуковом исследовании врач может заподозрить неразвивающуюся беременность, если на сроке более 4,5 недель нет сердцебиения или размер эмбриона не соответствует сроку беременности . В таком случае выполняется контрольное УЗИ через 7-10 дней. И если ситуация не меняется в лучшую сторону, то такую беременность считают регрессирующей и назначают соответствующее лечение, для того, чтобы снизить вероятность возникновения негативных последствий для организма, и чтобы следующая беременность (после замершей) прошла благополучно.
Причины неразвивающейся беременности
Самой частой причиной регресса являются аномалии в развитии плода, какие-то «поломки» в генетическом коде. Природа сама отбраковывает потенциально нежизнеспособных детей. Если причиной является именно это, то можно не беспокоиться — очень маленький процент того, что история повторится.
Другой причиной являются тератогенные факторы, которые могут не только спровоцировать неразвивающуюся беременность, но и всевозможные патологии у ребенка (если он все же родится). К таким факторам относится прием некоторых лекарственных средств, опасных пищевых добавок (некоторых консервантов) и даже вредные привычки (курение и употребление алкогольных напитков).
Еще одна возможная причина регресса — это гормональный дисбаланс. Если во время беременности резко увеличивается концентрация мужских гормонов (тестостерона), то это может стать причиной замирания беременности, причем не только на ранних, но и на поздних сроках, во втором триместре.
Часто причиной регресса становятся инфекции, передающиеся половым путем: хламидиоз, уреаплазмоз, герпес II типа, микоплазмоз и т.д. Очень опасно для беременных женщин заразиться токсоплазмозом, ветрянкой, краснухой. Из-за них может случиться замершая беременность даже во втором триместре.
Как проводить лечение и нужно ли оно?
Для начала поговорим о тактике ведения неразвивающейся беременности. При подтверждении регресса, в зависимости от срока беременности и некоторых других факторов, врач может предложить выжидательную тактику (если срок беременности совсем небольшой), то есть ждать пока произойдет самопроизвольный выкидыш . Правда, в России так поступают редко. Зато в европейских странах наоборот «чистки» проводят крайне редко, а в период ожидания самопроизвольного прерывания беременности просто тщательно следят за состоянием здоровья женщины.
При сроке беременности до 8 недель возможно провести ее прерывание медикаментозным путем, без хирургического вмешательства. Если срок свыше 8 недель, то проводят выскабливание полости матки .
При позднем регрессе (свыше 16 недель беременности) искусственным путем вызывают роды.
Тактика дальнейшего лечения зависит от причин, вызвавших эту патологию. Если это инфекции, то необходимо пролечить их до наступления следующей беременности. Если проблема с гормональным фоном, то требуется пройти полное обследование и нормализовать ситуацию. Если проблема генетического плана, то обоим супругам нужно пройти обследование у врача-генетика.
Помните, что аномальное прекращение внутриутробного развития эмбриона или плода — это еще не приговор. Подобное случается у тысяч женщин и большинство из них в дальнейшем имеют собственных здоровых детей.
Такой диагноз как «замершая беременность» (регрессирующая беременность) к сожалению не так уж редко встречается (до 15% от всех наступивших беременностей). А слышали про него, пожалуй, все. И очень многих женщин даже при нормально протекающей беременности иногда волнует вопрос «А вдруг… И как я узнаю?!».
По сути, диагноз регрессирующая беременность говорит о том, что до какого-то срока беременность развивалась нормально, а потом по каким-то причинам плод погиб, и беременность перестала развиваться. И хотя такое может случиться на любом сроке, в подавляющем большинстве случаев регресс беременности происходит в первом триместре беременности.
Причины
Давайте рассмотрим еще некоторые причины возникновения маточной прогрессирующей беременности:
- При частых хирургических операциях малого таза внутри начинают образовываться спаи и рубцы, которые образовывают пленку. Именно она и может не пускать оплодотворенное яйцо в матку.
- Опухоли в области матки, яичников и малого таза, имеющие доброкачественную или злокачественную основу.
- При использовании гормональных препаратов может возникнуть дисбаланс гормонов в организме.
- Последствия использования внутриматочной спирали.
- Воспалительные процессы мочевой системы.
- Большое количество половых партнеров.
- Долгое бесплодие.
- Беременность после 40 лет.
- Аномальное строение малого таза.
Диагностика
Девушки, у которых есть предрасположенность к такой беременности, должны получить правильную диагностику своего состояния. При этом осуществляют такие процедуры:
- При маленькой беременности даже УЗИ не всегда способно правильно поставить диагноз, поэтому врачи использую анализы крови на ХГЧ. При маточной беременности количество вещества будет достаточной, и каждые несколько дней будет увеличиваться. А при внематочной беременности будет намного ниже.
- На поздних сроках, при ультразвуковом исследовании можно увидеть накопление жидкости в животе, что говорит о внутреннем кровоизлиянии. Здесь необходима срочная операция.
- Иногда беременным могут назначать лапароскопию, которая сможет подтвердить диагноз и сразу устранить проблему, изъять эмбрион, без тяжелого хирургического вмешательства.
Необходимые обследования после регрессирующей беременности
Минимум обследований после регрессирующей беременности включает в себя:
— УЗИ органов малого таза;
— Анализ крови на гормоны (обычно сдается анализ на половые гормоны, анализ на другие гормоны сдается, если имеются какие-то симптомы, свидетельствующие о возможном нарушении работы гормонопродуцирующих органов);
— Анализ на инфекции;
— Спермограмма (у ребенка двое родителей, причины регрессирующей беременности могут найти не только у мамы).
Этот список может быть значительно расширен в зависимости от конкретной ситуации, для каждой женщины он должен быть индивидуален, в зависимости от результатов общего осмотра, характера менструальной функции, наследственности, наличия каких-то заболеваний в прошлом или в настоящее время.
При повторных регрессирующих беременностях обследование более подробное. Обязательно проводится обследование на антифосфолипидный синдром и исследование кариотипа (набора хромосом) отца и матери.
Лечение
Как лечить прогрессирующую беременность? Есть два способа:
- Первый метод – это хирургическое вмешательство, прерывание беременности. Но щадящим способом – лапароскопией. При такой процедуре извлекают часть органа вместе с эмбрионом. После этого женщина вполне может забеременеть заново.
- Второй способ делается на поздних сроках беременности. При этом, как правило, уже может разорваться труба и быть кровотечение. В таком случае удается полностью поврежденный орган с эмбрионом. После такой операции женщине сложно забеременеть повторно.
Последствия
После замершей беременности женщина сталкивается с двумя проблемами:
1. Хронический эндометрит. Основная опасность, подстерегающая женщину после всех проведенных манипуляций – развитие воспалительного процесса в полости матки. Результатом перенесенной регрессирующей беременности нередко становится хронический эндометрит. При этом состоянии нарушается менструальный цикл, возникают ацикличные кровянистые выделения из половых путей. Возможно возникновение хронических тазовых болей. Хронический эндометрит может существенно усложнить жизнь женщины и стать причиной плохого самочувствия в будущем.
Вялотекущее воспаление слизистой оболочки матки опасно не только своими неприятными симптомами. На фоне хронического эндометрита нередко развивается вторичное бесплодие. Поврежденный эндометрий истончается, и оплодотворенная яйцеклетка не находит места для имплантации. Происходит выкидыш на ранних сроках беременности. Даже если эмбрион приживется, на поздних сроках эндометрит становится причиной плацентарной недостаточности, приводит к формированию хронической гипоксии и задержке развития плода.
2. Гормональный сбой. Сбой менструального цикла – еще одно частое осложнение после перенесенной регрессирующей беременности. Резкие перепады уровня гормонов приводят к тому, что организм не всегда может восстановиться самостоятельно. Яичники не начинают полноценно работать. возникает задержка менструации, появляются межменструальные кровянистые выделения. Эндокринные нарушения в организме женщины также могут привести к бесплодию.