- 27 Февраля, 2019
- Беременность
- София Ермакова
Диагностика патологий беременности на начальных сроках осложняется разнообразием клинической картины. Некоторые пациентки испытывают слабые боли в нижней части живота с незначительными выделениями из половых путей, другие попадают в стационар с геморрагическим шоком. Поэтому у всех женщин репродуктивного возраста при жалобах на дискомфорт в нижней части живота сперва исключают эктопическую беременность.
Общие сведения о внематочной беременности
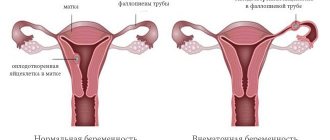
Нормальная беременность начинает развиваться, когда плодное яйцо прикрепляется в полости матки. После слияния половых клеток в маточной трубе яйцеклетка продвигается в матку, где предусмотрены необходимые условия для развития будущего ребенка. Срок гестации гинекологом определяется по высоте дна органа. Так, при отсутствии эмбриона нормальные размеры матки составляют около 8 см в длину и приблизительно 5 см в ширину.
Беременность сроком шесть недель уже можно диагностировать по незначительному увеличению детородного органа. К восьмой неделе матка увеличивается примерно до размеров женского кулака, а к шестнадцатой неделе определяется где-то посередине между лоном и пупком.
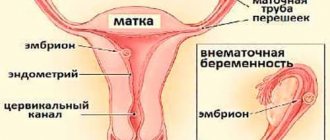
Но в некоторых случаях плодное яйцо прикрепляется не в полости матки, а в трубе, брюшной полости или яичнике. Это серьезная патология, которая опасна сложными последствиями и повторным возникновением. Прогрессирующая внематочная беременность может стать причиной разрыва органа, где развивается яйцеклетка, и привести к летальному исходу. Случаи внематочной беременности в последнее время участились в пять раз. У 7–22 % женщин отмечена повторная аномальная беременность, которая в более половины случаев ведет к развитию вторичного бесплодия.
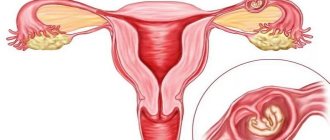
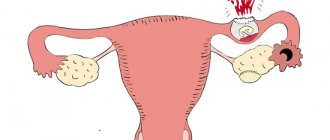
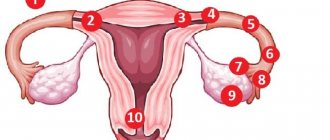
Зоны расположения плода при патологии
По косвенным признакам гинеколог определяет нехарактерные симптомы и проявления. Но точный диагноз возможен только по результатам ультразвуковой диагностики.
Трубная зона
Самый распространенный вариант. Из-за патологии маточных труб оплодотворенная яйцеклетка не может попасть в матку и прикрепляется к стенке трубы. Там же она начинает развиваться и расти. Опасность заключается в разрыве маточной трубы, кровотечении вследствие этого.
Как выглядит данная беременность на видео:
Брюшное пространство
Редкая форма, при которой плод на УЗИ визуализируется в брюшной полости. Там он прикрепляется к любому органу или брюшной стенке, нарушая работу и жизнедеятельность.
Варианты рождения ребенка при такой патологии возможны, но очень редки. Ребенок оказывается незащищенным в свободном пространстве, что негативно влияет на его развитие. В то же время его рост провоцирует сбой в работе внутренних органов.
Шеечная зона
Плод расположен в шейке матки беременной женщины. Такая форма встречается нечасто и очень опасна для жизни.
Яичниковая зона
При оплодотворении яйцеклетка не выходит из яичника, начинает развиваться в нем. Это может привести к разрыву яичника и внутреннему кровотечению.
Факторы риска
Опасность внематочной беременности выше у пациенток, которые находится в группе риска. Вызвать патологию могут воспалительные процессы органов малого таза, немалая роль принадлежит инфекциям, передающимся половым путем. Около 64–83 % женщин с внематочной беременностью ранее перенесли хламидиоз.
Считается, что применение внутриматочных контрацептивов также может вызвать подобные патологии. По некоторым данным, 18–20 % пациенток, обращающихся с симптомами внематочной беременности, использовали контрацептивы. Гормональные таблетки тоже повышают вероятность возникновения подобных патологий.
Довольно часто (до 25 %) неправильное прикрепление плода обнаруживается у женщин, перенесших операции на придатках. Фактором риска является первая беременность, наступившая в результате ЭКО. Транспортная функция трубы нарушается при опухолевидных образования яичников и онкологических заболеваниях органов малого таза. Возникновению внематочной беременности может способствовать эндометриоз в анамнезе, нарушения гормонального фона, эндокринные заболевания, фригидность.
Классификация эктопической беременности
Чаще всего плодное яйцо при внематочной беременности прикрепляется в трубе (по разным данным, до 95–99 % случаев). Яичниковая беременность встречается у 0,1-1,3 % пациенток, шеечная — 0,1-0,4 %, брюшная — 0,1-0,9 %. Прикрепление ложной плодной оболочки в добавочном роге матки (это происходит в 0,2-0,9 % случаев) является внутриматочным, но клиническая картина аналогична проявлениям разрыва матки. Многоплодная внематочная беременность возможна в результате ЭКО, но на практике отмечается крайне редко. В этом случае одно плодное яйцо располагается в матке, другое — за пределами органа.
Диагностические мероприятия
Врач может заподозрить эктопическую беременность на основе жалоб женщины во время осмотра. В области закрепления эмбриона иногда удается нащупать небольшое уплотнение, при прикосновении к которому возникает резкая боль. Однако провести точную диагностику можно только при помощи инструментальных и лабораторных методов, используемых в комплексе.
При использовании внутривагинального датчика эмбрион становится виден на УЗИ только после 4 недели. Трансабдоминальное исследование, проводимое через брюшную полость, покажет патологию лишь на 6–7 недели. Зародыш выглядит как темный овальный пузырек (на фото).
Плод, закрепившийся вне матки, виден не всегда, поэтому определить патологию помогут косвенные признаки. Специалист УЗИ при внематочной беременности увидит: (подробнее в статье: как определяется внематочная беременность?)
- отсутствие плода в полости матки при наличии признаков состоявшегося зачатия;
- небольшое, несоответствующее сроку увеличение матки в размерах;
- ложное плодное яйцо;
- кисту желтого тела;
- появление жидкости внутри полости матки.
Уточнить диагноз, поставленный в ходе УЗИ, можно с помощью анализа крови. После имплантации повышается уровень хорионического гонадотропина. Он запускает физиологические процессы в организме женщины, необходимые для развития плода, и стимулирует выработку других гормонов. На ранних сроках эктопической беременности показатель может не отличаться от обычных значений, однако по мере увеличения срока происходит снижение концентрации ХГЧ (рекомендуем прочитать: показатели уровня ХГЧ по неделям при внематочной беременности). Уровень прогестерона также будет низким. Такие отклонения наблюдаются также при угрозе самопроизвольного прерывания или замершей беременности.
Диагностика прервавшейся аномальной беременности
При аномальном прикреплении плодного яйца возможны четыре варианта развития патологии:
- прогрессирующая внематочная беременность;
- неразвивающаяся внематочная беременность;
- беременность, прервавшаяся самопроизвольно;
- беременность, прервавшаяся в результате разрыва трубы.
Последствием прервавшейся трубной беременности часто является геморрагический шок. Отмечается болезненность при пальпации передней брюшной стенки. Иногда даже при геморрагическом шоке боль может быть незначительной. В 15 % случаев пациентки отмечают неприятные ощущения в ключице или плече за счет раздражения нерва. Необходима дифференциальная диагностика с разрывом кисты и разрывом селезенки.
Точность ультразвуковой диагностики
На самом деле диагностировать внематочную беременность не так легко, на ранних сроках приходится проводить дифференциальную диагностику с различными заболеваниями репродуктивной системы и не только. При наличии только косвенных признаков важно провести комплексную оценку всех данных обследования.
Внематочную беременность следует дифференцировать со следующими патологическими состояниями:
- аппендицит;
- киста яичника, ее разрыв, перекрут и другие патологии;
- миома матки;
- киста желтого тела;
- объемные процессы в органах мочеполовой системы.
Современные методики оперативных вмешательств при внематочной беременности позволяют сохранить фертильность женщин в полном объеме. Для этого необходимо лишь вовремя диагностировать патологию и осуществить квалифицированное лечение.
В медицине известны следующие методы прерывания патологического процесса: выдавливание, сальпинготомия, тубэктомия, лапароскопия. После операции с помощью УЗИ получают подтверждение того, что плодное яйцо вышло полностью.
Реже под воздействием неблагоприятных факторов зигота выталкивается из трубы в обратном направлении и обосновывается на стенке брюшины или в яичнике. В последнем случае оплодотворение происходит перед выходом яйцетклетки или сразу после него. Такое патологическое явление чревато разрывом яичника.
Диагностика
Показывает ли УЗИ внематочную беременность? Ультразвуковое исследование является ведущим методом диагностики патологии. Что касается клинической картины, подозревать развивающуюся трубную беременность позволяют сначала незначительные боли в животе, которые возрастают по мере увеличения срока, задержка менструации, темно или ярко-красные выделения из половых путей, болезненность живота при пальпации, увеличение матки меньше предполагаемого срока гестации (определяется гинекологом). Внематочная беременность в 5 недель обычно уже становится видна на УЗИ, так что при раннем обращении к специалисту можно избежать тяжелых последствий патологии.
Неточности и осложнения
И все же обеспокоенные женщины интересуются — покажет ли УЗИ внематочную беременность на ранних сроках во всех случаях? Или имеют место ошибки? Стопроцентной гарантии не может дать никто, ввиду таких причин:
- Слишком маленький срок беременности физически не позволяет определить, есть ли в полости матки зародыш или нет.
- Ограниченный диапазон возможностей ультразвукового аппарата.
- Несовершенство используемого оборудования и его возможная неисправность.
- Специалист, выполняющий диагностическую процедуру, не имел достаточной квалификации и опыта.
Иногда скопление жидкости или кровяной сгусток в матке выглядит как плодное яйцо и специалист ошибочно определяет маточную беременность. Женщина соответственно успокаивается и если внутреннее кровотечение незначительное, то патологическая беременность может долго протекать скрыто и при этом не иметь выраженной симптоматики.
Частый вариант дальнейшего развития событий — разрыв маточной трубы. Это происходит внезапно и сопровождается такими симптомами:
- Ощущается резкая боль внизу живота, преимущественно с той стороны, где было прикреплено плодное яйцо к трубе. Боль отдает в область прямой кишки, а также правую ключицу.
- Нередко появляются ложные позывы к испражнению или появляется жидкий стул. Живот вздут, при пальпации болезненный.
- Снижение кровяного давления, резкая слабость, вплоть до обморока. При выраженном кровотечении развивается геморрагический шок.
- Бледность кожи и слизистых, одышка, появление холодного пота.
- Апатия, заторможенность, частый, слабый пульс.
Лечение в таком случае подразумевает незамедлительное оперативное вмешательство. Поврежденную маточную трубу удаляют лапароскопическим способом, а если наступил геморрагический шок, то проводя лапаротомию (открытый доступ к брюшной полости).
УЗИ с введением вагинального датчика считается самым точным диагностическим методом в определении внематочной беременности. Но и от него не стоит ожидать стопроцентной гарантии. Не во всех случаях будет видно данную патологию и будет поставлен правильный диагноз. Целесообразно для большей точности ультразвуковую диагностику сочетать с другими методами.
- 27 Февраля, 2019
- Беременность
- София Ермакова
Диагностика патологий беременности на начальных сроках осложняется разнообразием клинической картины. Некоторые пациентки испытывают слабые боли в нижней части живота с незначительными выделениями из половых путей, другие попадают в стационар с геморрагическим шоком. Поэтому у всех женщин репродуктивного возраста при жалобах на дискомфорт в нижней части живота сперва исключают эктопическую беременность.
Дифференциальная диагностика патологии
При подозрении на внематочную беременность специалист проведет дифференциальную диагностику. Необходимо исключить у пациентки другие заболевания, связанные с беременностью. Это может быть самопроизвольный угрожающий, полный или неполный аборт, пузырный занос, инфицированный аборт и тому подобное. Или болезни, не связанные с беременностью (воспаление червеобразного отростка, разрыв кисты, инфекция половых путей, почечная колика, перекрут яичника, сальпингит в острой форме, маточное кровотечение). Обычно назначаются лабораторные исследования и ультразвуковое исследование. На УЗИ видно внематочную беременность уже на начальных сроках, что позволяет поставить верный диагноз.
Дальнейшая тактика
Если на УЗИ видно внематочную беременность, женщину направляют в гинекологический стационар для её прерывания.
Доносить плод до рождения здорового ребенка невозможно, а промедление хоть на один день угрожает жизни матери. Срок гестации определяет врачебную тактику.
Прерывание беременности можно делать несколькими способами:
- Медикаментозный аборт – процедура, когда специальные препараты искусственно вызывают у женщины выкидыш. Применение может быть только на раннем сроке беременности, позволяет сохранить целой маточную трубу.
- Лапароскопическое вмешательство – выполняется несколько проколов брюшной стенки, в полость малого таза вводятся специальные инструменты, с помощью которых фаллопиева труба надрезается, эмбрион удаляют, а труба зашивается и сохраняется. Оба эти метода не влияют на способность женщины к последующему зачатию и вынашиванию ребенка.
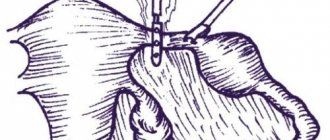
Лапароскопическая операция при внематочной беременности
- Лапаротомическую операцию приходится делать, когда внематочную беременность удается определить уже после разрыва маточной трубы, начала кровотечения и при угрозе перитонита. Экстренно выполняется разрез, и поврежденная труба удаляется вместе с эмбрионом. Вероятность забеременеть в последующем снижается в 2 раза по сравнению со здоровыми женщинами.
Когда можно хоть немного надеяться, что плодное яйцо опустится из фаллопиевой трубы в матку, врач стационара займет выжидательную позицию и будет контролировать признаки заболевания с помощью процедуры УЗИ.
Лабораторные методы диагностики
При внематочной беременности показано исследования крови на содержание ХГЧ, концентрацию прогестерона, общий клинический анализ. В случае аномального прикрепления плодного яйца результаты ХГЧ в крови или моче являются положительными. При нормальном прикреплении в первые несколько недель содержание бета-субъединицы удваивается примерно каждые двое суток, при внематочной уровень растет медленнее. Обычно кровь сдается в динамике с интервалом 48 часом. В 85 % случаев трубной беременности концентрация гормона увеличивается меньше чем в два раза.
Уровень прогестерона при нормальной беременности уже в первые недели превышает 25 нг\мл. При внематочной концентрация остается ниже 5 нг\мл. Но это не позволяет точно установить факт неправильного прикрепления плодного яйца и отличить внематочную беременность от гибели плода при маточной. Кроме того, у большого числа пациенток с подозрением на трубную беременность содержание прогестерона колеблется между 5 нг\мл и 25 нг\мл, что снижает диагностическую ценность исследования.
Что касается результатов других лабораторных исследований, количество лейкоцитов может увеличиваться до 10-15 тыс. мкл-1, а гемоглобин и гематокрит часто остаются нормальными даже при внутрибрюшном кровотечении.
Анализы крови и комбинация методов
Вместе с диагностикой УЗИ достаточно точно о патологии можно судить по результатам крови женщины на ХГЧ. Здесь признаки внематочной беременности предполагают определенный уровень гормона в крови. Если он ниже, чем должен быть при нормальной беременности, с высокой долей вероятности стоит говорить о том, что речь идет о патологии. Другими словами, находить внематочную беременность стоит сразу по нескольким обследованиям.
Опытные гинекологи советуют женщинам комбинировать сразу несколько подходов, чтобы по их результатам точно делать выводы – это внематочная беременность или нет. К таким подходам относятся УЗИ, тест на беременность, анализ крови на ХГЧ. Кроме того, врач сможет назвать и другие анализы, которые его интересуют. Ранняя диагностика патологии способствует успешному лечению и возможности родить здорового ребенка в будущем.
Часто подобные патологии заканчиваются самопроизвольными выкидышами, поэтому гинеколог не спешит назначать операцию, а только наблюдает. Далее, если выкидыш не произошел, применяют специальные средства, которые вызывают выкидыш. Это называется медикаментозным абортом. Последний способ – хирургическое вмешательство назначают тогда, когда сроки патологического состояния не позволяют выбрать более мягкие способы воздействия.
Признаки внематочной беременности на УЗИ
Внутриматочная (нормальная) беременность в очень редких случаях сочетается с патологической (один случай на 10–30 тыс.), поэтому на УЗИ достоверным признаком нормально развивающейся беременности является обнаружение эмбриона в полости детородного органа. На каком сроке УЗИ покажет внематочную беременность? При исследовании через брюшную стенку обнаружить плодное яйцо в матке можно на сроке шесть-семь недель. Если диагностика проводится влагалищным датчиком, то в 4,5-5 недель. Это позволяет исключить или подтвердить наличие паталогии.
Внематочная беременность на УЗИ подтверждается обнаружением плодного яйца вне полости мышечного органа. Косвенными признаками являются отсутствие маточной беременности, увеличение детородного органа в размерах при отсутствии эмбриона в полости или органических изменений, визуализация в придатках образования, выявление жидкости в малом тазу (характерно для 50-75 % случаев), обнаружение кисты или ложного плодного яйца.
Можно ли на УЗИ определить внематочную беременность? Именно этот метод диагностики является самым достоверным. У большей части пациенток (около 76 %) патология выявляется еще до обращения к гинекологу. Внематочная беременность на УЗИ чаще всего определяется на сроках с шестой по девятую неделю. Ранняя диагностика позволяет избежать большей части осложнений. Поэтому сделать ультразвуковое исследование для исключения внематочной беременности рекомендуется уже на второй неделе задержки менструации или ранее.
Обнаружение внематочной беременности при сроке беременности до 12 недель (на ранних сроках)
Многих женщин волнует, на каком сроке ультразвуковое исследование показывает патологию. Неоспоримым преимуществом является тот факт, что ультразвуковая диагностика позволяет определить патологию на самом раннем сроке. Уже на пятой неделе можно увидеть при помощи УЗИ расположение эмбриона вне пределов матки. Именно благодаря вышесказанному, УЗИ исключительно важно как метод диагностики и помощь при постановке диагноза. Также стоит еще раз отметить, что, учитывая возможность обнаружения патологии на ранних сроках, женщины не должны игнорировать УЗИ, своевременная врачебная помощь в неблагоприятном случае позволяет свести негативные последствия к минимуму, спасти здоровье и жизнь женщины.
У этой пациентки 28 лет не было обнаружено плода, однако в правой фаллопиевой трубе доктора ультразвуковой диагностики нашли скопление жидкости – признак внематочной беременности
Опасность патологической беременности
Последствия патологической беременности разделяются на ранние и поздние. К ранним относятся осложнения во время самого вынашивания плода. Это может быть разрыв трубы с последующим кровотечением, геморрагическим и болевым шоком. В большинстве случаев происходит трубный аборт, то есть отслоение плодного яйца и его выброс в полость матки или брюшную полость. Это представляет угрозу для жизни пациентки. Внематочная беременность может стать причиной бесплодия (позднее осложнение) или даже привести к летальному исходу, если патология не была вовремя обнаружена.
Последствия
Итак, если УЗИ показывает наличие заболевания, то важно не упустить время. Ведь в случае промедления, возможны различные осложнения. В частности:
- Сильные внутренние кровотечения из-за выхода эмбриона в брюшную полость. В такой ситуации плод перестает развиваться и наносит вред внутренним органам женщины.
- Разрыв маточной трубы. Данное последствие вполне может оказаться смертельным. Ведь в случае разрыва, внутреннее кровотечение, во-первых, очень сильное и организм теряет много крови, а, во-вторых, его сложно обнаружить – кровь попадает в маточно-прямокишечное углубление и там скапливается.
- Бесплодие. Возникает в 30 случаях из 100. Как правило, является последствием разрыва маточной трубы и несвоевременным обращение к врачу.
- Рецидив болезни. Его вероятность составляет около 20%. Тем не менее, исключать данное последствие нельзя.
В половине же случаев вероятно нормальное протекание следующей беременности. Однако зачинать ребенка не рекомендуется в течение, как минимум, шести месяцев с момента окончания лечения. На период же воздержания от зачатия, следует очень внимательно относиться к средствам контрацепции и предварительно консультироваться с врачом.
Лечение внематочной беременности
При выборе метода терапии учитывается намерение женщины планировать беременность в будущем, развитие спаечного процесса (при этом повышается риск повторного аномального прикрепления плодного яйца), гинекологический и акушерский анамнез. При повторном выявлении патологии в сохраненной трубе требуется удаление трубы. И также учитывается целесообразность сохранения придатков (в зависимости от степени патологический изменений). При сильном кровотечении единственным выходом часто остается полостная операция и удаление маточной трубы. При ранней диагностике внематочной беременности на УЗИ есть шанс полностью сохранить репродуктивную функцию.
Что делать?
После ультразвукового исследования могут понадобиться дополнительное методы диагностики, чтобы подтвердить или исключить замирание плода.
После диагностирования патологической беременности плодное яйцо удаляют оперативным вмешательством. Далее, женщина проходит реабилитационный период (восстановление функций половой системы, осмотры, снятие воспаления, другие, назначенные гинекологом, манипуляции).
Практика показывает, что после удаления погибшего плода и полного восстановления шансы забеременеть довольно высоки. Чтобы в будущем стать счастливой мамочкой, нужно не затягивать с возникшей проблемой, обратиться к врачу и выполнять все назначения
Предупреждение внематочной беременности
Чтобы предотвратить развитие патологии, следует не допускать развития воспалительных процессов в органах малого таза и вовремя лечить гинекологические заболевания. Перед планируемой беременностью рекомендуется пройти комплексное диагностическое обследование и пролечить имеющиеся хронические болезни. В течение половой жизни нужно предохраняться надежными методами, избегать абортов.
В случае необходимости прерывания беременности лучше отдать предпочтение малотравматичным методам в оптимальные сроки. Проводить медицинский аборт обязательно должен квалифицированный специалист в условиях учреждения. После перенесенной внематочной беременности на УЗИ нужно контролировать процесс восстановления. Для сохранения детородной функции женщина должна наблюдаться у гинеколога и соблюдать рекомендации врача.
Показания и противопоказания
Принимать решение о проведении ультразвукового исследования при подозрении на внематочную беременность должен лечащий врач. Именно он информирован о целом ряде показаний для такой процедуры.
- Отсутствие менструаций в течение определенного времени у женщины, планирующей зачатие ребенка.
- Наличие признаков беременности (тошнота, нарушение аппетита, сонливость, увеличение и повышенная чувствительность молочных желез).
- Тянущие боли в нижних отделах живота, в области прямой кишки или в бедрах, кровянистые выделения из половых путей.
- Подтверждение наличия беременности при проведении теста.
- Данные анамнеза об уже имевшейся внематочной беременности.
- Отягощенный гинекологический анамнез (хронические инфекционно-воспалительные заболевания, оперативные вмешательства на органах малого таза, перитонит и так далее).
Интересное: У мамы 1 положительная у папы 2 отрицательная какая будет у ребенка
Абсолютных противопоказаний для назначения УЗИ не существует, имеются ограничения для проведения процедуры трансабдоминальным или трансвагинальным методами. В каждом конкретном случае специалист выбирает методику выполнения ультразвукового исследования. УЗИ не рекомендуется, если имеют место:
- повреждение кожных покровов в области постановки датчика;
- признаки кровотечения из половых органов, менструальные кровотечения;
- оперативные вмешательства с наложением вагинальных швов;
- ненаполненный мочевой пузырь при трансабдоминальном исследовании препятствует визуализации органов мочеполовой системы.
Симптомы и причины
Наступившая беременность приводит к постепенной перестройке всех органов и систем в женском теле, гормональный фон должен обеспечить сохранение зародившейся жизни. Поэтому желания и поведение беременной женщины заметно меняются: оригинальные вкусовые пристрастия, постоянное желание спать, изменчивый эмоциональный фон – неотъемлемые спутники будущей матери на первых порах.
В норме оплодотворенная яйцеклетка выходит в полость матки из маточной трубы, где начинается процесс внедрения в эндометрий. Существует целый ряд факторов, которые препятствуют этому процессу, и тогда плодное яйцо крепится в любых других местах. В зависимости от места крепления эмбриона различаются яичниковая, трубная, шеечная или брюшная локализации.
При патологическом течении чаще всего – в 90% случаев – зигота (оплодотворенная яйцеклетка) не достигает матки, а остается в фаллопиевой трубе. Этот орган не рассчитан на развитие ребенка, поэтому с ростом зародыща происходит ее разрыв.
Реже под воздействием неблагоприятных факторов зигота выталкивается из трубы в обратном направлении и обосновывается на стенке брюшины или в яичнике. В последнем случае оплодотворение происходит перед выходом яйцетклетки или сразу после него. Такое патологическое явление чревато разрывом яичника.
Шеечная и брюшная локализации встречаются намного реже. Прикрепление зиготы на шейке матки – крайне опасное явление, характеризующееся высоким риском летального исхода. Часто, чтобы спасти жизнь пациентке, хирург принимает решение об удалении матки, что означает для нее утрату репродуктивной функции.
Брюшное расположение эмбриона – тоже опасное состояние. Оно может развиться, если оплодотворенная яйцеклетка в процессе движения оказывается в полости брюшины, закрепляется там и начинает развиваться. Второй сценарий – последствие трубного аборта, когда, оторвавшись от фаллопиевой трубы, зигота попадает в брюшную полость и имплантируется там.
К причинам атипичной имплантации яйцеклетки можно отнести следующие факторы:
- инфекционно-воспалительные процессы на пути следования формирующегося плода;
- наличие спаек, синехий и рубцов в органах малого таза;
- внутриматочные контрацептивные системы (спирали) приводят к развитию отека эндометрия, что препятствует имплантации;
- медицинские аборты в анамнезе;
- признаки гормональных нарушений в организме женщины (не только дисбаланс половых гормонов);
- опухолевые процессы в репродуктивных органах (как доброкачественные, так и злокачественные).
Существуют объективные признаки для возникновения подозрений о существовании внематочной беременности, которые выявит врач при осмотре и общении с женщиной.
- Размеры матки не соответствуют предполагаемому сроку развития зародыша после оплодотворения (каждую неделю объем органа увеличивается, а при отсутствии в матке плодного яйца рост миометрия не происходит).
- Уровень хорионического гонадотропина человека (ХГЧ) – недостаточно высок (при проведении обычных тестов на беременность результат может быть отрицательным при наличии субъективных признаков наступившей беременности).
- Тянущие боли в нижних отделах живота или в области прямой кишки.
- Густые вязкие выделения коричневого цвета.
- При ультразвуковом исследовании плодное яйцо в полости матки отсутствует.
При возникновении минимальных подозрений на развивающуюся внематочную беременность следует провести ультразвуковую диагностику и выявить эктопическую локализацию.