У женщины прекращаются месячные, набухает грудь, матка увеличивается в размерах. И вдруг развитие беременности внезапно прекращается, плод гибнет.
Согласно статистическим данным, в среднем замершая беременность встречается у 10-15% женщин. Частота патологии прямо пропорциональна возрасту. Если среди беременных в возрасте 20-30 лет внутриутробная гибель плода наблюдается в 10% случаев, то после 45 показатель увеличивается почти до 15%.
В большинстве случаев остановки эмбрион прекращает развитие на ранних сроках, но в медицинской практике случаются и более поздно возникающие патологии, приводящие к гибели, кальцификации, мумификации эмбриона и замершей беременности.
Когда прерывается беременность?
Наибольший риск гибели плода – первый триместр беременности, причем женщина может ничего не заметить. По результатам многолетних наблюдений было установлено, что чаще всего внутриутробное развитие плода останавливается на 3-4, 8-11 и 16-18 неделях.
Если же замершая беременность прерывается на ранних сроках, то обычно внешних симптомов не наблюдается. В позднем периоде гестации женщина может заметить, что исчезла болезненность молочных желез и токсикоз беременности. Когда начинает отслаиваться плодное яйцо, то может болеть нижняя треть живота, появляются кровянистые выделения. Другие проявления замершей беременности: гипертермия и снижение базальной температуры. В целом, каких-либо выраженных симптомов не наблюдается, поэтому подозрение на развитие замершей беременности в раннем периоде — повод немедленно провести акушерское УЗИ.
Кроме этого, женщина должна сдать кровь на гормоны. Отсутствие прироста или уменьшение уровня ХГЧ в первые недели после зачатия, скорее всего, свидетельствует о замершей беременности.
Почему замирает беременность
Наиболее частая причина – генетические аномалии плода, вызывающие нарушения, несовместимые с дальнейшим развитием. Не всегда «виновники» этого мать, отец или оба сразу – бывают и случайные мутации, при этом в генетическом плане оба родителя абсолютно здоровы.
” Чаще всего такая беременность прерывается на самых ранних сроках: 75% генетически аномальных беременностей прерываются на сроке 6-7 недель, еще около 20% — в 12-17 недель, до 28 недель развивается не более 7% таких малышей.
На втором месте – гормональные нарушения в организме матери: недостаток прогестерона, сахарный диабет, гипер- и гипофункция щитовидной железы, гиперандрогения – повышенное содержание мужских половых гормонов и ряд других патологий. Нужно отметить, что большинство из них не являются абсолютным препятствием для благополучного вынашивания беременности, но требуют обязательной коррекции, причем подготовка должна начаться до момента зачатия.
Свою долю в самопроизвольном прерывании беременности играют и аутоиммунные заболевания, в частности антифосфолипидный синдром, провоцирующий тромбообразование. Это основная причина гибели эмбриона после 10-й недели беременности. Нужно отметить, что своевременно проведенная терапия снижает негативное влияние этого фактора и позволяет выносить и благополучно родить здорового ребенка.
Инфекции. Вопреки распространенному заблуждению, «от насморка» беременность не прерывается. Главные инфекционные виновники замершей беременности – краснуха и грипп, особенно протекающий с осложнениями. Впрочем, среди причин называют и другие заболевания: цитомегаловирус, герпес, токсоплазмоз (особенно если заражение произошло уже во время беременности), все виды заболеваний, передающихся половым путем.
Экстракорпоральное оплодотворение. По неизвестной пока причине абсолютно здоровые эмбрионы, подсаженные в матку идеально подготовленной женщины, могут на раннем сроке остановиться в своем развитии.
Среди косвенных причин называют также возраст родителей, особенно матери. Скорее всего, это связано с тем, что с возрастом «накапливается» и риск генетических «ошибок», и груз инфекций, и число хронических заболеваний.
” В 20 лет самопроизвольное прерывание беременности грозит приблизительно 10% женщин, в 35 лет – 25%, в 45 лет – 50%.
Причины замершей беременности
Независимо от срока, на котором обнаружили замершую беременность, причины ее могут быть совершенно разные.
К основным из них относятся:
- Генетические аномалии. Это основная причина замирания (примерно 60% всех случаев). Генетические аномалии могут передаваться ребенку по наследству, с генами родителей, или возникать впервые, под воздействием различных внутренних или внешних факторов.
- Возраст. Опасность замирания плода и выкидыша увеличивается с возрастом. По статистике, у женщин сорокалетнего и более возраста выкидыш случается в трети всех беременностей. При цитогенетическом исследовании погибшего плода в большинстве случаев обнаруживают генетические нарушения.
- Инфекции. Наличие у матери ряда инфекционных заболеваний, в том числе и передающихся посредством сексуального контакта – частая причина замирания плода. Именно поэтому гинекологи рекомендуют женщинам еще при планировании беременности пройти все необходимые обследования. Особое внимание следует уделить скрытым вирусным инфекциям (вирус Эпштейна-Барр, герпес и цитомегаловирус).
- Гормональный сбой. Известно, что к прекращению развития плода может привести низкое содержание в крови женщины прогестерона. Но если вовремя выявить это и назначить пациентке препараты, содержащие прогестерон или ХГЧ, то риск прерывания снижается. На способность к вынашиванию плода может оказать влияние повышенное содержание в женском организме мужских половых гормонов.
- Нарушение обмена веществ. Повышенный риск невынашивания беременности имеют женщины с диагнозом сахарный диабет (некомпенсированный), ожирение или СПКЯ.
- Аномалии матки. Примерно в 10% случаев замирание возникает из-за деформации полости матки. Невынашивание может произойти при таких патологиях как полипы эндометрия, миома, врожденные аномалии развития матки, сращения и внутриматочные перегородки. В этих случаях для восстановления репродуктивной способности необходимо хирургическое вмешательство.
- Антифосфолипидный синдром. В ряде случаев у женщин при невынашивании выявляют антитела к волчаночному антикоагулянту и кардиолипину. Для подтверждения диагноза проводится повторное исследование, но не раньше, чем через полтора месяца после первого.
- Тромбофилия. Наследственное нарушение свертывания крови повышает риск развития недуга из-за нарушения микроциркуляции и образования микротромбов в фетоплацентарной системе.
- Мужской фактор. Доказано, что фрагментация ДНК спермиев плохо влияет на развитие зародыша, увеличивая риск невынашивания.
Как видно из вышесказанного, причины замершей беременности на раннем сроке бывают разные, поэтому рекомендуется начать планирование беременности заранее, пройти обследование, чтобы исключить или вылечить заболевания, которые могут этому способствовать, тщательно подготовить организм к зачатию. Причем участие в этом должны принимать оба супруга, поскольку причиной возникших у эмбриона нарушений может стать как дефект яйцеклетки, так и сперматозоида.
Важным моментом является возраст будущих родителей. Чем они старше, тем выше вероятность патологий у плода, замершей беременности, ранних выкидышей. Доказано, что яйцеклетки молодых женщин легче оплодотворяются, имплантируются, меньше риск развития аномалий. Поэтому, если женщина планирует отложить беременность, пытаясь подняться по карьерной лестнице, добиваясь материального благополучия, или по любой другой причине, она должна задуматься, насколько возрастает риск возникновения трудностей при зачатии и предпринять определенные шаги.
Сейчас есть возможность сохранить свои яйцеклетки путем криозаморозки в молодом возрасте, и затем использовать их, чтобы забеременеть с помощью ЭКО. Это хороший способ снизить риск патологий и гибели эмбриона.
Причины замирания
Причины, которые приводят к состоянию «замершая беременность» весьма многочисленны. К ним относятся:
Гормональный дисбаланс
Недостаток гормона беременности – прогестерона – тормозит прогрессирование беременности, что в итоге и приводит к гибели плода.
Также виновными могут оказаться андрогены, точнее их избыток или гиперандрогения. Соответственно, такие заболевания, как: склерокистоз яичников, заболевания щитовидной железы и надпочечников, и прочая эндокринная патология может привести к внутриутробной гибели эмбриона/плода.
Генетические нарушения
Хромосомные абберации плода или наследование аномального гена одного из родителей приводит к формированию кариотипа будущего ребенка, с которым жизнь невозможна. То есть природа сама устраняет неполноценных эмбрионов.
Инфекции
Инфекции, передающиеся половым путем (хламидиоз, уреаплазмоз, герпес и прочие), а также общие инфекционные заболевания (краснуха, грипп, токсоплазмоз, цитомегаловирусная инфекция) в ранних сроках приводят к гибели плода, а в поздних сроках к грубейшим порокам развития. Именно для выявления инфекций и снижения риска замирания беременности у женщин трижды берутся мазки на флору.
ЭКО
Нередко после ЭКО беременность «замирает», что, скорее всего, связано с причинами, которые побудили женщину обратиться к данному способу забеременеть.
Возраст
Чем старше женщина, тем выше вероятность возникновения замершей беременности. Особенно высок риск данного состояния у первородящих женщин старше 35 лет.
Аутоиммунные состояния
Антифосфолипидный синдром, при котором возрастает количество антител к фосфолипидам крови, ведет к тромбозам, в том числе и в матке, вследствие чего плод недополучает кислород и питательные вещества и погибает.
Иммунологический фактор
Плод наследует поровну генетического материала от отца и от матери, в силу каких-либо состояний материнский организм воспринимает будущего ребенка как чужеродного агента и убивает его.
Неблагоприятная обстановка
Недостаточное питание, вредное производство, смена климата и многое другое также являются причиной замершей беременности.
Вредные привычки
Алкоголь, курение, употребление наркотиков – причина не только уродств плода, но и несостоявшегося выкидыша.
Аборты
Многочисленные аборты ведут к формированию неполноценного эндометрия во вторую фазу менструального цикла, что препятствует имплантации плодного яйца после зачатия. В том случае, если имплантация все же произошла, неполноценная слизистая оболочка полости матки не может удовлетворить все потребности эмбриона в питательных веществах и кислороде.
Замершая беременность после ЭКО
Замирание может наступить после проведения ЭКО. Это связано с тем, что ВРТ способствуют только успешному оплодотворению яйцеклетки. Процессы, которые происходят в организме женщины после переноса эмбрионов в матку, современная медицина пока не может полностью контролировать. Невынашиванию способствует также нервное перенапряжение и стрессы.
Предрасполагающими факторами являются вредные привычки, гиподинамия, неправильное питание. Избежать повторения допущенных ошибок поможет тщательное планирование беременности, во время которого организм женщины будет подготовлен к предстоящему вынашиванию ребенка.
Прежде, чем начинать цикл ЭКО, необходимо исключить все факторы риска. Инфекционные процессы необходимо устранить, гормональный баланс восстановить, хронические патологии, которые невозможно излечить, перевести в фазу ремиссии.
При наличии наследственных заболеваний планировать беременность нужно только после консультации у генетика. В сложных случаях можно рассмотреть возможность использования донорского материала (спермы, яйцеклеток). Если неблагоприятные факторы не исключить, вероятность того, что у пациентки повторится замершая беременность, велика.
Диагностика замершей беременности
Очень часто беременность, замершая на сроках до 3-4 недель, остается не диагностированной. Однако и здесь есть несколько нюансов, на которые следует обратить внимание. Во-первых, очередная менструация приходит с некоторой задержкой, часто не превышающей несколько дней.
Во-вторых, месячные могут быть более болезненными и более обильными, чем обычно. Боль локализуется внизу живота, может иррадиировать в поясницу, носит схваткообразный характер. В-третьих, очень чувствительные женщины даже на таких ранних сроках могут почувствовать, что беременны. С приходом месячных после замершей беременности, проявления исчезают.
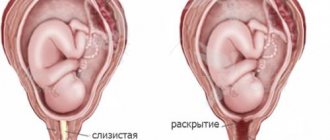
В период до 18-20 недель замершую беременность диагностируют, как правило, случайно, во время очередного визита к гинекологу. В ходе осмотра врач замечает, что размеры матки не соответствуют сроку гестации. Шейка матки становится розовой, тогда как одним из признаков развивающейся беременности является цианоз слизистой оболочки.
После 20 недель поводом для тревоги является отсутствие шевелений плода. При объективном осмотре врач не слышит сердцебиения, ребенок не реагирует толчками на осмотр. Из инструментальных методов диагностики основным является ультразвуковое исследование.
С его помощью доктор видит такие признаки замершей беременности:
- Пустое плодное яйцо (анэмбриония).
- Отсутствие сердцебиения.
- Отсутствие шевелений.
- Несоответствие размеров плода сроку беременности.
Из лабораторных тестов для подтверждения диагноза рекомендуют определить уровни таких веществ:
- Хорионического гонадотропина.
- Трофобластического b-1-гликопротеина.
- Плацентоспецифического a-1-микроглобулина.
Дифференциальную диагностику замершей беременности проводят с самопроизвольным абортом и трофобластической болезнью. Эти патологические состояния имеют похожую клиническую картину, но тактика их лечения абсолютно разная.
Лечение
Последствия замершей беременности для здоровья женщины бывают неблагоприятными. Если отсутствуют своевременные меры, то возможно разложение плода, что приведет к развитию интоксикации и сепсису. Иногда открывается кровотечение. В случае гибели плода до 16 недель беременности проводится выскабливание. Это оперативное вмешательство, в ходе которого гинеколог удаляет плод, околоплодные структуры и функциональный слой эндометрия с помощью кюретки — острого хирургического инструмента. Предварительно цервикальный канал расширяют, используя расширители разного диаметра. Так операция довольно болезненна, ее проводят только под общим наркозом.
Абортивный материал отправляется на бактериологическое исследование и гистологию. Для установления причин невынашивания рекомендуется проводить цитогенетическое исследование полученного абортивного материала. Если замершую беременность обнаружили на ранних сроках, то возможно проведение медикаментозного аборта. Однако если матка опорожнится не полностью, то придется делать выскабливание. Кроме этого, возможно проведение вакуум-аспирации, которую выполняют под общим наркозом.
После 16 недель для изгнания плода применяют медикаментозные средства, после чего полость матки выскабливают.
Что делать
Замершая беременность на сроке более 7 недель, которая не была выявленная своевременно – это риск распространения продуктов распада плода по кровотоку матери. Такое состояние является опаснейшим для жизни женщины. Поэтому при выявлении опасной симптоматики, при наличии выделений с кровью, необходимо незамедлительно обратиться к врачу.
После проведения исследования, при установлении точного диагноза врач предложит оптимальный способ выхода. К сожалению, единственный вариант развития событий в дальнейшем – это выскабливание. Матка самостоятельно не в силах справиться с выведением такого большого плода, а потому сокращения мышц приносят женщине боль.
Выскабливание проводится под общим наркозом внутривенно, никаких болезненных осложнений в будущем женщина не заметит.
Подготовка к удалению плодного яйца
Перед удалением плодного яйца из полости матки пациентке следует сдать такие анализы:
- Общий анализ крови.
- Общий анализ мочи.
- Мазки на степень чистоты влагалища.
- Обследование на носительство ВИЧ, сифилиса, вирусных гепатитов.
- Коагулограмму.
- Биохимический скрининг.
При необходимости пациентку консультирует терапевт или узкие специалисты. Непосредственно перед операцией женщину осматривает анестезиолог-реаниматолог.
Обследование позволяет оценить общее состояние пациентки, исключить инфекционные заболевания. Кроме того, врач получит объективную информацию о работе внутренних органов и систем, и, при повышенном риске осложнений, предпримет профилактические меры.
Возможные последствия
К сожалению, на каком бы сроке ни была обнаружена замершая беременность, последствия ее не всегда благополучны. Все осложнения, которые сопровождают внутриутробную гибель плода и связанные с этим гинекологические манипуляции, можно разделить на две группы — ранние и поздние.
В первую группу входят:
- перфорация матки при выскабливании;
- интенсивное кровотечение;
- инфекционные заболевания внутренних половых органов.
К поздним осложнениям относятся:
- хронические воспалительные процессы;
- нарушение работы яичников;
- нерегулярный менструальный цикл;
- бесплодие.
Девочки приветик всем ! Расскажу мое дальнейшее развитие событий. После моего узи 29 декабря, на следующий день позвонила мне врач и сказала, что поскольку узи делал не доктор, а так скажем лаборант и если у меня не будет выделений, то следует подождать следуещего узи, а если пойдет кровь, то срочно в больницу. Ну УЗИ я так и не дождалась, т.к. в среду пошла кровь. Вечером после работы муж повез в отделение скорой помощи в больнице. Просидели 5 часов, приняли. Взяли анализ крови, мочи. Валялась там на койке до 8 утра, утром сделали узи. Плод умер на 8й недели, а в тот день было уже ровно 12. Потом врач скорой, позвонила моему гинекологу, оказалось что моя гинеколог тоже работает в этой больнице и в этот день как раз там была, принимала роды. Она пришла, посмотрела меня и предложила 3 варианта: ждать пока организм сам отторгнет все, второй — сделать чистку и 3-й принять лекарства и в течении 24 часов все оттуда выйдет. Я конечно выбрала 3-й, да и она больше к нему склонялась. Приехала я домой в четверг с больницы в пол первого дня, сразу ввела эти 4 таблетки, а через 2 часа такое началось…… Она главное мне ничего не сказала насчет болей!!!! А тут у меня представте себе живот начинает болеть, сначала так не очень, а потом все сильнее и сильнее. Я попыталась позвонить ей, она сегодня не на приеме, а на родах. Конечно к телефону ее не позвали, а в отделении скорой по телефону тоже мне отказались давать совет. Здесь такие правила, говорят, если хотите, приезжайте и ждите прияема (ну это будет часа 3-4!!!!) А время идет, и боли становятся все сильнее. Я быстро давай в инет, почитала, что это за лекартсво. Оказывается его дают для стимулирования родовой деятельности, для размягчения матки. Короче и здесь я поняла, что у меня самые настоящие схватки!!! 30-40 секунд идет схватка, а потом на 30-40 секунд отпускает. Хорошо, что я хоть рассказы о родах читала и приблизительно поняла, что это такое. К 8 вечера боль стала просто ужасной. Я не выдержала и позвонила по телефону, где дают медицинские советы, о ни мне прислали скорую. Забрала меня скорая и в пол десятого привезла в уже другой госпиталь. Там я уже просто лезла на стенки и просила дать обезбаливающее. В итоге где-то в 10:30 мне поставили капельницу. Полегчало и меня собрались отправлять домой. Пока туда сюда, действие капельницы прошло и боли опять появились. Дали 3 таблетки, ничего не помагает, потом укол и опять по барабану, потом еще 2 таблетки, мне медбрат сказал, что эти точно помогут т.к. они просто боль валят как слона Это его выражение. И действительно помогло. Короче забрал меня муж домой в пол пятого ночи. Вот сейчас только проснулась. Так измучилась за эти 2 дня. Кажется, что уже неделя прошла. Вот такие дела. Теперь будем стараться понять, почему так случилось, что надо подлечить и через время опять в бой за
И главное я нигде на форумах не встречала, чтобы давали такие препараты для стимулирования выкидыша. Кто с этим сталкивался? А вот кстати нашла баночку, называется Apo-misoprostol 200 mgg Я ввела внутривлагалищно 4 таблетки. Если действительно все выйдет и все будет нормально, то это ведь лучше чем чистка?!!!???
Дальнейшая тактика
Неразвивающаяся беременность — повод для комплексного обследования пары. Необходимо обязательно найти причину гибели плода, и, при планировании следующей беременности, исключить его. Как показывает статистика, вероятность рождения здорового ребенка у таких женщин превышает 90%.
Прерывание беременности – это огромный стресс для любой женщины. К сожалению, симптомы замершей беременности не всегда заметны. Это чревато поздним обращением к специалисту. При любых подозрениях нужно сразу обращаться к гинекологу. Получить психологическую помощь женщина может не только от своих близких людей, но и от подруг по несчастью. Одно из мест для общения – форум о замершей беременности. Там можно получить моральную поддержку женщин, переживших такую же ситуацию.
После замершей беременности планировать следующую попытку следует не раньше, чем через шесть месяцев. Организму необходимо восстановиться. Если зачатие происходит раньше, то вероятность на повторное самопроизвольное прерывание беременности высокая.
Чтобы уменьшить риск невынашивания беременности, обращайтесь в клинику «АльтраВита». Лучшие гинекологи страны готовы наблюдать вашу беременность с первой до последней недели, чтобы с вами и вашим малышом ничего не произошло. Если это случается не в первый раз, мы выясним причину неудачной беременности и по возможности устраним ее, чтобы следующая ваша беременность благополучно завершилась родами.
Как избежать замершей беременности, и какова вероятность ее повторения
Увы, полностью гарантировать себя от неблагоприятного исхода невозможно, поскольку, как подчеркивалось выше, ряд генетических «поломок» — результат случая. И все же, если первая беременность оказалась замершей, рекомендуется отдать остатки плода на генетическое исследование, чтобы выяснить, не может ли такой итог быть результатом наследственности.
” Риск повторного самопроизвольного прерывания беременности при наличии в анамнезе одного выкидыша – около 8% (то есть точно такой же, как и у любой женщины, вне зависимости от числа успешных родов).
Однако если и следующие беременности заканчиваются выкидышами, то, скорее всего, риск идет о серьезных генетических нарушениях. Так, вероятность, что после трех выкидышей и четвертая беременность прервется досрочно — 40%, пятая – более 60%. Не стоит экспериментировать с собственным здоровьем и рисковать возможностью стать мамой. После двух прервавшихся беременностей обязательно обратитесь к генетикам и, при необходимости, используйте процедуру ЭКО. Выбор генетически здорового эмбриона существенно повысит шансы выносить и родить здорового ребенка.
” Если у вас не выявлено никаких генетических аномалий и влияющих на вынашивание ребенка заболеваний, то вы можете планировать новую беременность уже через 3-6 месяца после замершей.
Если же выяснится, что причиной замирания беременности стали не-генетические нарушения, то необходимо уделить внимание лечению и подготовке к зачатию. Не стоит полагаться на волю случая.
Бесплодие после единственной замершей беременности – достаточно редкое осложнение (менее 10%), но повторяющиеся замершие беременности сами по себе становятся фактором риска, вызывая гормональные сбои.