Не всегда беременность протекает гладко, без осложнений. Каждая будущая мамочка заботится о здоровье и состоянии своего малыша еще до его рождения.
Каждое посещение врача и каждая ультразвуковая диагностика представляют собой радостное событие, так как именно в эти моменты можно узнать о состоянии плода чуть больше. Если беременная женщина перестала ощущать ранее заметные шевеления и толчки в животе, которые означают, что малышу комфортно и его ничего не беспокоит, рекомендуется обязательно обратиться к специалисту для исключения диагноза замершей беременности.
Что значит замирание плода во втором триместре
Период ожидания малыша с 13-й по 27-ю недели называют золотым временем беременности: токсикоз к этому сроку уже отступает, животик ещё не доставляет особых неудобств — женщина может частично вернуться к своему привычному режиму, то есть получать умеренные физические нагрузки, встречаться с друзьями, ходить в театры, кафе и пр. Для плода второй триместр — это этап завершения формирования детского места и зарождения внутренних органов и систем. Замирание беременности в этот период, как правило, явление нечастое, в отличие от более ранних сроков, но тем не менее всё равно случающееся. А значит, женщине нужно знать, почему так происходит и что делать.
Начиная со второго триместра органы и системы плода начинают работать самостоятельно
Замершая беременность — это прекращение внутриутробного развития плода с последующей его гибелью, сопровождающееся инертностью матки, то есть отсутствием её способности сокращаться.
Диагностика
Объективные исследования проводятся врачом-гинекологом, исходя из состояния пациентки. Проводится устный опрос пациентки на предмет субъективных ощущений, описанных выше. Клиническая картина может отсутствовать полностью, не считая отдельных проявлений. Важно собрать анамнез, выяснить, какую жизнь ведет пациентка. Чтобы обнаружить признаки замирания плода во втором триместре, проводят исследования:
- Определение размеров матки. Часто женщины интересуются, растет ли живот при замершей беременности во втором триместре. Обычно, при замершей беременности размер значительно меньше нормы, он не соответствует сроку гестации.
- Визуальная оценка половых ходов. Ходы бледные, недостаточно окрашенные. Проведение ультразвукового исследования матки.
- Выявление сердцебиения плода.
Диагностику нужно проводить как можно раньше. Возможны интенсивные маточные кровотечения, часто летальные. Важно обращаться к врачу по малейшим подозрениям, это гарантия быстрого и эффективного реагирования на проблему. Речь идет о жизни не только плода, но и самой женщины.
Признаки замершей беременности
Прерывание внутриутробного развития крохи не проявляется мгновенно (!), поэтому при возникновении первых симптомов замирания беременности женщине нужно незамедлительно идти за помощью к специалисту:
- появление выделений из влагалища (красные и коричневые подтверждают то, что матка пытается «изгнать» погибший плод, жёлтые, зелёные и серые являются показателями развития инфекции вследствие разложения мёртвого плода);
- слабость, озноб, дрожь;
- высокая температура;
- боли ноющего характера, как при менструации;
Боли внизу живота — сигнал тревоги для беременной на любом сроке
- резкая остановка проявлений токсикоза, если он на этом этапе ещё был (чаще всего во втором триместре токсикоза уже нет), а также прекращение увеличения грудных желёз.
Проявление симптомов зависит от срока беременности, на котором плод погиб, а также от времени, прошедшего с момента прекращения жизнедеятельности эмбриона.
Замирание плода после 18–20-й недели: отсутствие шевелений
Самым очевидным и ранним симптомом патологии плода является отсутствие шевеления: если у женщины беременность первая, то толчки можно ощутить с 20-й недели, если не первая, то уже с 18-й. Средняя частота шевелений — 10 серий толчков с промежутком в 1,5–2 часа. Если промежутки между шевелениями увеличиваются до интервала в 3–4 часа и больше, нужно срочно обращаться к гинекологу: возможно, плод испытывает нехватку кислорода.
Симптомы замирания до первых шевелений
Если замирание произошло до начала шевелений плода, то есть с 13-й до 18–20-й недели, то следует обращать внимание не только на выделения из влагалища и болевые ощущения в области низа живота, но и на состояние груди. На 3–6-й день после смерти эмбриона грудь уменьшается в объёме, становится мягче, может даже выделяться молозиво.
Снижение базальной температуры
Ещё один симптом прекращения развития беременности на любом сроке — снижение базальной температуры ниже 37ºС. Но здесь важно учитывать следующие нюансы:
- базальная температура является информативным источником течения беременности, только если измеряется регулярно;
- показатель базальной температуры является ненадёжным источником диагностирования, так как иногда он понижается только спустя несколько недель после замирания беременности, что связано с продолжением выработки клетками хориональной оболочки гормона, характерного для течения беременности;
- понижение базальной температуры даже на 0,2ºС при отсутствии других признаков является поводом обратиться к гинекологу — возможно, организм вырабатывает мало прогестерона, что чревато выкидышем.
Показания базальной температуры информативны только тогда, когда измеряются постоянно и в одно и то же время
Другие признаки
Кроме того, одним из явных признаков замирания беременности, в том числе и до периода начала шевеления плода является отсутствие прогресса в росте живота женщины. Однако этот симптом проявляется спустя несколько недель после смерти плода и обычно сопровождается целым комплексом признаков интоксикации организма женщины:
- обильным потоотделением;
- тошнотой, рвотой;
- недомоганием;
- потерей веса;
- учащением пульса;
- сепсисом, вызванным тем, что микроорганизмы мёртвого плода попадают в кровь беременной, провоцируя воспалительную реакцию.
Признаки, дающие повод для беспокойства
Симптомы недуга самые разнообразные, появление хотя бы одного — повод бить тревогу, обращаться к своему врачу-гинекологу. Наиболее распространенные симптомы:
- Изменения в процессе шевеления ребенка в утробе матери. Приблизительно с 16-18 недели появляется первая активность в виде шевелений — сначала слабых, едва ощутимых, потом более сильных. Они появляются в течение суток постоянно, каждый час-два. В идеале должно быть 10-15 серий толчков от малыша. Если внезапно нет шевелений на протяжении 4-6 часов, а тем более — суток и дольше — надо обязательно сообщить врачу, который проведет осмотр, выслушает биение маленького сердечка.
- Состояние молочных желез. Обычно в этот период грудь набухает, становится плотной. Иногда женщины жалуются на боль, но это нормально, особенно на ранних сроках вплоть до 8-9 месяца. А если молочные железы стали мягче, болезненные ощущения резко ушли — это показатель того, что уровень гормонов упал. Следует обратить на это внимание.
- Появление нетипичных выделений из половых путей. Не обязательно кровянистые, при замершей беременности возможны желтые, коричневые, светло-розовые, дурно пахнущие выделения из влагалища. Чаще обильные, жидкие. Причина их появления — замерший плод начинает отторгаться от эндометрия, провоцируя воспаление.
- Болевые симптомы разной степени интенсивности. Боли чаще тянущие, тупые. Изредка имеют место острые, стреляющие. Место локализации — нижняя часть живота.
- Плохое самочувствие. Какие симптомы должны насторожить — головная боль на протяжении нескольких дней подряд, повышение температуры до 37-37,5 градусов, так называемая субфебрильная температура, сигнализирующая о воспалительных процессах. Возможно ухудшение аппетита, внезапные приливы жара, скачки артериального давления, резкая смена настроения, раздражительность без причин, плаксивость. Все это говорит об изменениях в гормональном фоне.
Показатели патологии при медицинском осмотре
Они самые точные — позволяют на 100 % установить, жизнеспособен эмбрион или нет.
- УЗИ — специалист сразу увидит, есть ли сердечные сокращения. По данным этой процедуры видны косвенные симптомы патологического процесса — неразвитые органы, отсутствие движений, странное положение, деформации рук, ног, позвоночника.
- Высушивание стетоскопом биения сердца через живот. Процедура вообще применяется при каждом визите беременной, стоящей на учете. Стетоскоп — длинная трубка из дерева, один конец кладется на живот, другой — к уху доктора. Иногда сердечный ритм не слышно из-за особого расположения плаценты, большого слоя жировой ткани на брюшной стенке. Поэтому данный метод следует сочетать с ультразвуковой диагностикой во избежание неточностей, ошибочного диагноза.
- Нет изменений в показаниях высоты матки. При регулярных приемах ее высота меряется лентой, прикладываемой к животу. Высота должна увеличиваться, в соответствии с акушерским сроком. Если ребенок замер, этот показатель остается неизменным. Опять же — нужно подтвердить точность диагноза другими анализами и осмотром.
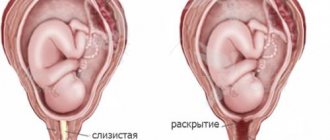
- Осмотр гинекологический. При патологии видно, что цервикальный канал и шейка раскрыты — в норме этого быть не должно. Плюс видны наложения густых коричневых выделений с примесью крови.
Важно как можно раньше установить гибель плода, во избежание сильной интоксикации организма от разлагающихся тканей, поэтому игнорировать признаки замершей беременности во 2 триместре недопустимо.
Важным отличием замершей беременности на ранних сроках от аналогичного состояния во 2 триместре является сочетание в отсутствии сердечных ритмов и несоответствие между размером матки выставленному сроку. На первых неделях первоочередный показатель — пустое плодное яйцо.
Причины замершей беременности на 13–27-й неделе
Установить причину замирания беременности можно только после тщательно проведённых диагностических процедур. Существуют четыре самые распространённые причины гибели плода в утробе матери.
Существует несколько причин замирания беременности во втором триместре
Генетическая «поломка»
Как правило, генетические нарушения становятся причиной внутриутробной гибели плода ещё в первые пару месяцев, на 6–7-й неделе. Очень редко отклонения хромосом из-за неблагополучного соединения генов папы и мамы проявляются так поздно.
В медицинской практике считается, что если у женщины происходит больше трёх замираний беременности, то причина кроется именно в неудачных генетических сочетаниях.
Нарушение гормонального фона
Количество гормонов в период ожидания ребёнка должно быть уравновешено, а избыток андрогенов или нехватка прогестерона приводит к тому, что плод перестаёт формироваться и гибнет. Обычно это также проявляется в первом триместре, до 10-й недели, но иногда может произойти и на 13-й или даже на 14-й неделе.
Выявить нарушения можно заранее, если сдать необходимые анализы на этапе планирования малыша — дисбаланс гормонов можно устранить грамотной терапией.
Инфекции
Иммунная система в период беременности является очень уязвимой. И несмотря на то что плод защищён плацентой, есть ряд факторов, которые сводят эту защиту на нет. Во-первых, активизация флоры влагалища, которая делает организм открытым для самых разных бактерий. При обострении инфекции заражается плод, что и провоцирует его замирание. Во-вторых, последствия борьбы организма с возбудителем очень опасны: высокая температура и интоксикация организма приводят к тому, что нарушается работа системы кровоснабжения, а значит, плод не получает тех объёмов кислорода и питательных веществ, которые необходимы ему для жизни — от этого эмбрион и гибнет.
Половые инфекции, попадающие из влагалища в матку, также являются провоцирующим замирания плода фактором. Особенно опасными являются сифилис, хламидиоз, токсоплазмоз, цитомегалия.
Недолеченные инфекции часто становятся причиной замирания плода
Патологии строения детородного органа
Во втором триместре причинами замирания плода могут быть особенности строения матки:
- «детская матка», то есть недоразвитая, что может сопровождаться гормональной недостаточностью и привести к смерти эмбриона, но если женщина встала на учёт по беременности в срок, то коррекция гормонального фона будет проведена своевременно;
- двурогая матка, то есть при одной шейке детородный орган расходится на две камеры (при такой патологии обычно диагностируется предлежание плаценты, что является прямой угрозой её отслойки и гибели эмбриона);
- миома (если плацента прилегает к участкам миомы, то это может привести к отслойке детского места и гибели эмбриона).
Антифосфолипидный синдром
Это аутоиммунное состояние, для которого характерным является образование тромбов. Закупорка сетки сосудов плаценты приводит к нарушению кровотока и гипоксии эмбриона.
Образ жизни
Беременность накладывает табу на некоторые добеременные привычки, которые, если от них вовремя не избавиться, могут вызвать замирание плода:
- ношение тесного белья, сидячая работа у компьютера (кровеносные сосуды органов малого таза пережимаются, что провоцирует нарушение кровообращения у плода);
- неправильный режим питания, вследствие чего эмбрион не получает всех необходимых для полноценного роста веществ и перестаёт развиваться;
- употребление алкоголя, курение провоцируют истончение плаценты, её ультраструктурные изменения, а также нарушение кровотока, что делает невозможным рост и развитие плода;
- интенсивные физические нагрузки, что сказывается на работе органов дыхания беременной, которые из-за уменьшения объёма лёгких, вызванного смещением внутренних органов увеличивающейся маткой, и так требуют большего объёма кислорода, что, в свою очередь, оказывает существенное влияние на правильное развитие органов и систем эмбриона;
- отсутствие умеренной физической активности также отражается на дыхательной системе и кровотоке беременной и плода;
- стресс, недостаток сна, нехватка свежего воздуха и положительных эмоций (от эмоционального состояния беременной зависит ослабление или усиление сердцебиения плода, что отражается на работе его кровеносной системы и обогащении тканей кислородом).
Причиной того, что плод перестаёт развиваться может быть травма, полученная беременной женщиной.
Неконтролируемый приём лекарств также может стать причиной гибели плода
Кто попадает в группу риска
От замирания плода не застрахован никто, но ещё больше риск увеличивается, если женщина преодолела возрастной порог в 35 лет и/или имеет в анамнезе:
- аборт, проводившийся медикаментозным способом;
- опыт невынашивания беременности;
- внематочную беременность;
- патологические состояния органов системы репродукции.
В группу риска попадают также женщины, забеременевшие посредством ЭКО: основываясь на исследованиях последних лет, специалисты пришли к выводу, что риск замирания в случаях такой беременности гораздо выше.
Видео: причины замершей беременности — мнение специалиста
Распространенные причины патологии
Подобная трагедия случается даже у полностью здоровых родителей, которые тщательно планировали беременность и проходили все назначенные анализы и исследования.
К наиболее распространённым причинам замирания беременности относят следующие патологии и состояния:
- Патологии плода не совместимые с жизнью.
- Инфекционное заболевание матери в скрытой или острой форме. К подобным инфекциям, способным губительно влиять на плод относят следующие заболевания: токсоплазмоз, краснуха, ветряная оспа, цитомегаловирус, грипп. Беременные женщины подвержены заражению инфекциями и вирусами сильнее, чем не беременные, это вызвано угнетением работы иммунной системы.
- Недостаток гормона прогестерона, который участвует в поддержании беременности.
- Генетические мутации плода.
- Вредные привычки.
- Приём медикаментозных препаратов, которые противопоказаны при беременности, так как проникают через плацентарный барьер.
После перенесённой замершей беременности необходимо провести тщательное обследования всего организма, посетить врача генетика и проверить совместимость с партнёром.
Диагностика замершей беременности во втором триместре
Для установления замершей беременности в медицинской практике применяется три способа диагностики. Чтобы сделать окончательные выводы, женщине назначается не менее двух видов анализов иногда с повтором через 7–14 дней.
Осмотр у гинеколога и УЗИ
При гинекологическом осмотре для специалиста информативными будут следующие показатели:
- соответствие или несоответствие размеров матки сроку беременности (гинеколог измеряет высоту дна стояния матки, то есть расстояние от лобковой кости до зоны по средней линии живота, где плотная ткань становится мягкой, то есть до границы, дна, матки), однако за счёт роста плодного пузыря матка может расти ещё какое-то время и после того, как плод погиб;
- изменение цвета влагалища, а точнее, отсутствие цианоза — посинения слизистой, что является характерным признаком вынашивания беременности;
- понижение базальной температуры;
- отсутствие сердцебиения плода.
Прослушивание сердцебиения плода осуществляется с помощью стетоскопа. Но иногда прослушать сердце мешает прослойка жира или переднее расположение детского места. Поэтому самой точной диагностической процедурой является ультразвуковое исследование, позволяющее точно установить бьётся или нет сердце плода.
Наиболее точной диагностической процедурой для выявления замершей беременности является УЗИ
Таблица: нормы высоты дна стояния матки при беременности во втором триместре
| Неделя беременности | Длина в мм (+/- 10 мм) | Ширина (+/- 10 мм) | Высота матки относительно линии лобка, см | Положение дна матки |
| 12 | 120 | 70 | 11 | Достигает лобковой линии |
| 16 | 140 | 80 | 14 | Орган расположен между пупком и лобком |
| 18 | 180 | 90–100 | 16–18 | На 6–7 см выше лобковой линии |
| 20 | 200 | 110–120 | 18–20 | Дно матки расположено на 2 пальца ниже пупка |
| 22 | 210 | 120–140 | 21–24 | Почти достигает уровня пупка |
| 24 | 230 | 140–160 | 23–26 | Поднимается на уровень пупка |
| 26 | 250 | 160–170 | 25–28 | Поднимается чуть выше пупка |
| 28 | 280 | 170–180 | 26–30 | На 2–3 пальца выше пупка |
Анализ на уровень ХГЧ
Концентрация хорионического гонадотропина (ХГЧ) в крови беременной также считается одной из диагностических процедур для определения замирания плода.
ХГЧ в организме беременной женщины выполняет три функции: стимулирует выработку гормонов, призванных адаптировать организм к вынашиванию ребёнка (на сроке с 1-й по 6-ю неделю ХГЧ обеспечивает функционирование жёлтого тела), отвечает за продуцирование прогестерона, поддерживающего беременность, а также содействует правильной работе плаценты.
У женщин в положении уровень гормона ХГЧ высокий по сравнению с добеременным периодом, так что понижение показателей может быть вызвано в том числе и гибелью плода. Однако анализ на уровень ХГЧ имеет один нюанс: если плод погиб недавно, то уровень гормона будет ещё в норме, так как тело женщины ещё не успело на это отреагировать.
Кровь на анализ уровня ХГЧ берётся из вены
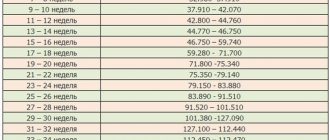
Таблица: уровень ХГЧ во втором триместре
| Неделя беременности | Диапазон нормы |
| 12–16 недели | 6140–103000 МЕ/л |
| 17–21 недели | 4720–80100 МЕ/л |
| 22–39 недели | 2700–78100 МЕ/л |
Опираться только на данные исследования уровня ХГЧ для постановки диагноза ни в коем случае нельзя. Дело в том что гормональные показатели у женщин очень индивидуальны, а диапазон нормы ХГЧ очень широкий, поэтому то, что для одной беременной — низкий показатель, для другой может быть нормальным, а для третьей — и вовсе повышенным. Тем более что во втором триместре на этапе завершения формирования плаценты, уровень хорионического гонадотропина на непродолжительное время снижается, а затем снова повышается.
Как осуществляется диагностика
Диагноз «замершая беременность» ставит только гинеколог после ряда обследований:
- осмотр. При проведении гинекологического осмотра врач отмечает отклонение от нормы размера матки, изменение цвета шейки матки, её раскрытие и понижение базальной температуры;
- анализ на ХГЧ. Уровень хорионического гонадотропина при нормальном развитии ребёнка постоянно возрастает. Нахождение его на уровне ниже нормы на определённом сроке может говорить о гибели плода;
Важно! Уровень ХГЧ может находиться в пределах нормы ещё несколько недель после прекращения развития плода.
- общий анализ крови. Это дополнительное обследование, способное помочь выявить воспалительный процесс, если плод замер давно;
- УЗИ. Это наиболее точный метод определения замершей беременности. С помощью него можно определить, бьётся ли сердце у малыша.
Что делать после диагностирования замершей беременности
Приговор «замершая беременность» звучит тогда, когда ребёнка уже спасти нельзя. Поэтому первостепенным оказывается скорейшее удаление плода, иначе может начаться воспаление, кровотечение, последствия которых могут угрожать жизни женщины. После изучения анамнеза гинеколог выбирает одну из трёх стратегий удаления плода.
Выжидательная стратегия
Иными слова, врач оставляет пациентку под наблюдением до тех пор, пока у неё не случится самопроизвольное отторжение мёртвого плода, то есть выкидыш. Для этой стратегии важно контролировать уровень ХГЧ: снижение гормона провоцирует уменьшение количества прогестерона, что, в свою очередь, приводит к сокращениям матки и изгнанию чужеродного тела. Однако выжидательная стратегия может быть очень опасной для здоровья женщины, так как мёртвый плод начинает разлагаться в её организме. Поэтому важно наблюдать за состоянием здоровья, и в случае проявлений интоксикации (тошноты, рвоты, повышения температуры, озноба) выбирать иной способ извлечения плода.
Выскабливание
Самый частый способ удаления плода с 14-й по 16-ю неделю. И даже если у женщины случается выкидыш, без выскабливания не обойтись, так как в матке остаются оболочки плода, которые из-за своей незрелости не могут самостоятельно отслоиться. Гинекологическая чистка или выскабливание (кюретаж) проводится под местным наркозом. Врач раскрывает шейку матки особым расширителем, затем при помощи инструментов убирает плод по частям и очищает слизистый слой с маточных стенок.
Вакуум-аспирация
Удаление плода до 15-й недели может также производиться путём вакуум-аспирации, но иногда в полости матки остаются частицы плодных оболочек, и тогда выскабливание также необходимо.
После удаления плода любым из этих способов на одну-две недели женщина остаётся в стационаре. Через 7 и 14 дней ей делают УЗИ, чтобы увидеть, очистилась ли матка от нежизнеспособных тканей.
Искусственные роды
Существует несколько вариантов проведения процедуры искусственных родов (возможны с 12-й недели), то есть провокации преждевременного родоразрешения.
Метод искусственных родов подбирается врачом индивидуально после тщательного изучения анамнеза женщины
Приём простагландина
Один из устаревших методов проведения искусственных родов на сроках до 20-й недели. Его суть заключается в том, что женщине для стимуляции раскрытия шейки матки назначается приём гормона простагландина в виде суппозиториев, таблеток или гелей, которые вводятся во влагалище. Кроме того, назначают окситоцин, отвечающий за сокращения детородного органа. Это длительная и болезненная процедура. Сегодня для облегчения состояния женщины простагландин применяется в сочетании с «Мифегином», ускоряющим роды.
Кесарево сечение
Операция носит название «малое кесарево сечение» и назначается тогда, когда пациентка находится в тяжёлом состоянии. Например, если у женщины началась интоксикация из-за разложения мёртвого эмбриона. Процедура ничем не отличается от проведения обычной операции кесарева: рассекается брюшная полость, делается надрез на матке, удаляется плод, матка очищается, зашивается, на брюшную стенку также накладываются швы.
Введение хлорида натрия и глюкозы
Этот метод считается наименее опасным на поздних сроках замирания плода. Суть его заключается в том, что стерильные растворы хлорида натрия и глюкозы вводятся так, чтобы жидкость оказалась между маткой и плацентой. Раствор запускает механизм отслаивания плодного пузыря, что вызывает рефлекторное сокращение матки и тем самым запускает родовой процесс. Перед этой процедурой женщине назначают препараты, смягчающие ткани шейки матки и способствующие её раскрытию, например, но-шпу. Или вводят в цервикальный канал ламинарии — морские водоросли, которые через 3–4 часа разбухают и механически открывают шейку.
После прерывания беременности любым способом ткани эмбриона и слизистой матки отправляют на гистологию для определения причин, вызвавших гибель плода.
Лечение
Когда вы уже узнали одну из самых неприятных новостей в жизни, вам стоит задумываться в первую очередь уже о своем личном здоровье. Плод, который прекратил свое развитие, может вызвать отравление организма у женщины. Поэтому приходится применять медикаменты, вызывающие выкидыш или проводить операцию (что-то вроде аборта, очищающего полость матки). А бывают случаи, что происходит самопроизвольный аборт и тогда особого лечения не требуется. Но наблюдения специалистов необходимо в любом случае.
Последствия неразвивающейся беременности во втором триместре
Промедление при проведении процедуры извлечения мёртвого эмбриона может быть чревато следующими последствиями для организма женщины:
- развитием инфекции — если удаление плода не было произведено вовремя, то у женщины может начаться сепсис или ДВС-синдром, провоцирующий образование тромбов — оба осложнения несут угрозу для жизни;
- задержкой оболочек плода в полости матки, что приводит к нарушению сократительной функции детородного органа и кровотечению;
- механическими повреждениями матки при проведении процедур выскабливания или вакуум-аспирации, которые, в свою очередь, могут стать причиной бесплодия, особенно если кюретаж проводился неоднократно;
- психологическими проблемами, связанными с опасениями относительно способности выносить ребёнка в дальнейшем.
Опыт гибели плода может стать причиной опасений у пары беременеть снова
Лечение и профилактика
Внутриутробная гибель плода является большим психологическим стрессом для матери, но негативные эмоции только усугубляют положение. В данной ситуации женщине следует постараться успокоиться, довериться врачам и провести качественное лечение. Иногда специалистам удается выявить причину патологии и устранить ее. Спустя несколько месяцев женщине снова можно пытаться завести ребенка.
После постановки диагноза «замершая беременность» врач подбирает лечение. Иногда он использует выжидательную тактику, рассчитывая на то, что падение плацентарных гормонов спровоцирует самостоятельный выкидыш. Данный метод возможен лишь при хорошем самочувствии женщины и малом по продолжительности нахождении мертвого плода в матке.
Если плод не покидает полость матки самостоятельно, женщине проводится аборт по медицинским показаниям. Он может происходить как под местным, так и под общим наркозом. При соблюдении правильности всех манипуляций данное вмешательство безопасно для женщины. После процедуры обязательна антибактериальная терапия, диагностическое УЗИ через 14 дней и плановые осмотры гинеколога. В редких случаях в полости матки остаются части плода, тогда женщине показано повторное выскабливание для предупреждения инфицирования.
Что делать после замершей беременности
После удаления плода проводится лечение. Обычно назначаются антибиотики широкого спектра, например, «Цефтриаксон», а также предпринимаются профилактические меры. Планировать следующую беременность можно не раньше полугода с момента завершения лечения.
В процессе лечения принимаются меры, призванные выявить причину, по которой эмбрион замер. Для этого оба партнёра:
- сдают анализы на исследование уровня гормонов (половых и гормонов щитовидной железы);
Анализы на инфекции и гормоны должны сдавать оба партнёра
- сдают мазки, чтобы выявить наличие инфекций, передающихся половым путём;
- делают УЗИ органов малого таза;
- проходят обследование у генетика.
Почему это происходит?
- Проблемы с генетикой — распространенная причина, по которой ребенок теряет возможность адекватно развиваться. Из-за аномалий в сочетании хромосом эмбрион теряет жизнеспособность, чаще всего на сроке до 9-12 недель.
- Нарушение адекватной выработки гормонов. Прогестерон отвечает за сохранность эмбриона, при его недостатке велик шанс появления патологий. Избыточная выработка андрогенов негативно влияет на рост плода, вызывая либо врожденные болезни, либо мертворождение.
- Заболевания инфекционной природы. Если будущая мама переболеет безобидной простудой, последствия могут отразиться на состоянии плода, так как при банальном ОРЗ происходит интоксикация и нарушается процесс поступления крови, кислорода и питательных веществ. Как следствие — малыш может погибнуть.
- Ведение неправильного образа жизни — невозможно или нежелание отказаться от курения, употребления спиртных напитков — пусть даже слабоалкогольных — приводит к угнетению нормальной жизнедеятельности нерожденного ребенка.
Есть группа риска, или женщины, более подверженные замиранию беременности:
- лица, возраст которых старше 35-40 лет, оптимальный возраст для рождения детей — от 20 до 30 лет;
- уже имевшие проблему выкидышей;
- подвергнувшиеся аборту;
- с отягощенной наследственностью в плане генетики и прочих болезней, трудно поддающихся лечению.
Профилактика
Для предотвращения повторения замирания беременности необходимо:
- избавиться от половых инфекций минимум за три месяца до зачатия;
- позаботиться о вакцинации против ветрянки, краснухи (особенно если один из родителей работает в детском коллективе);
- посетить генетика;
- принимать витамины (в частности, фолиевую кислоту);
- сбалансировано питаться, включив в рацион овощи, фрукты;
- чаще бывать на свежем воздухе;
- отказаться от вредных для здоровья привычек.
Здоровый образ жизни на протяжении всего периода ожидания малыша является важным условием удачной беременности
Отзывы женщин
Для женщин, переживших замершую беременность, это остаётся травмой на всю жизнь, но не становится помехой для последующего зачатия и успешных родов.
У меня была замершая в 22 недели(((((((…искусственные роды, чистка… далее лечение антибиотиками…сделали гистологию и ничего не обнаружили…. только после я обследовалась… и выяснили в итоге, что у меня повышенные гормоны: тестостерон и ДЭГа….из-за этого всё и произошло…через 6 месяцев я забеременела и родила девочку, 5 кг 58 см.
Лиса
https://deti.mail.ru/forum/v_ozhidanii_chuda/planirovanie_beremennosti/podskazhite_u_kogo_byla_zamershaja_bermennost_by_281288miaus_mail_ru/?page=2
У меня было 4 замерших и причину я искала сама 5 лет, все врачи говорили здорова, кстати, надо делать кариотипирование плода, у меня, например, в одну из неудачных беременностей обнаружился тройной набор хромосом, в итоге нарыла у себя генетическую тромбофилию и гипотиреоз, всё это скорректировали, и только тогда получилось выносить.
Аноним
https://www.u-mama.ru/forum/family/health/697598/
У меня было жуткое кровотечение, аж матрас пришлось выкинуть, без боли абсолютно. На 14-й неделе.
Remedios
https://eva.ru/static/forums/49/2008_4/1285415.htm
2 недели назад при плановом УЗИ обнаружили, что ребёнок умер. По сроку было 17–18 недель, а замерла на 15–16-й. Гистология ещё не готова. Это был наш 3-й ребёнок, старшие родились без проблем. Был герпес на первых неделях, думаю, что это он виноват. Будем лечится и надеяться, что в следующий раз всё получится.
Лёлька
https://deti.mail.ru/forum/v_ozhidanii_chuda/planirovanie_beremennosti/podskazhite_u_kogo_byla_zamershaja_bermennost_by_281288miaus_mail_ru/?page=2
У меня было 2 замершие беременности. Первая замерла на сроке 14 недель: появились коричневатые выделения, я пошла к своему врачу, а та — срочно в стационар. Там сразу сделали УЗИ, а потом сделали чистку. Тогда всё «списали» на щитовидку (у меня зоб). Гинекологи сразу кричали, что нельзя рожать, к тому же на первых неделях я принимала гормональные таблетки L-тироксин. Эндокринологи утверждали, что это никак не могло повлиять. К тому же я тогда была студенткой, жила в общежитии: плохое питание, нервы и т. п. Вторая беременность была почти через три года. Я встала на учёт, на сроке 11 недель появились обильные коричневато-красные выделения. Я — к врачу и на УЗИ, беременность уже 3 недели как замерла. Вновь чистка. Чтобы выяснить причину, нужно было сдать тучу анализов торч-инфекций. Я сдала несколько, было всё в порядке. На остальные не хватило средств, они недешёвые. Прочитала я много литературы на эту тему, причины могут быть всевозможные: что-то пошло в развитии не так — и всё. При третьей беременности я в первую очередь пошла в частную клинику на УЗИ. Через неделю — опять выделения! Я к врачу, та — срочно в стационар. Я ехала с 95-процентной уверенностью, что снова меня чистка ждёт (срок был недель 3–5). Но к счастью, всё обошлось, и моему счастью вчера уже 4 года исполнилось.
LTLiana
https://kinder.sumy.ua/forum/index.php?topic=9508.0
Отзывы
Лариса
«Меня врачи отправляли на чистку, но я до последнего верила, что с моим малышом всё в порядке. Пришлось посетить четырёх врачей и сделать несколько УЗИ для того, чтобы убедиться, что беременность развивается. Девочки, при постановке такого диагноза, не сдавайтесь.»
Лиза
«И правда, большинство симптомов замершей беременности совпадают с проявлением токсикоза. Буду почаще ходить к своему гинекологу.»
Настя
«Пережить такое врагу не пожелаешь, но я прошла через это. Действительно всё так, как описано в статье. Очень важно своевременно обратиться к врачу, иначе есть риск больше не забеременеть.»