Понос при беременности во втором триместре – часто встречающаяся проблема. Иногда расстройство не просто доставляет дискомфорт будущей маме, но и грозит опасностью для плода. Точные причины и лечение затянувшегося поноса у беременных может определить только доктор. Но при легкой форме расстройства будущая мама может облегчить свое состояние в домашних условиях.
Для каждой беременной женщины огромное значение имеет поддержка мужа
Этиология
Если болит кишечник при беременности, то это может быть следствием таких патологических процессов, как:
- запоры;
- дисбактериоз;
- острое пищевое отравление;
- кишечный грипп;
- синдром раздраженного кишечника;
- болезнь Крона;
- неспецифический язвенный колит;
- проктологические заболевания, если болит прямая кишка при беременности;
- обострение уже имеющихся гастроэнтерологических заболеваний.
Кроме этого, болит кишечник при беременности из-за естественных физиологических изменений в организме в данный период, а именно:
- перестройка гормонального фона в организме будущей матери;
- большое количество прогестерона, что приводит к расслаблению мышц внутренних органов;
- сдавливание внутренних органов из-за растущей матки.
Помимо этого, необходимо отметить, что боль в прямой кишке при беременности может быть следствием неправильного питания:
- переедание;
- неправильно составленный рацион;
- привычка есть перед сном или в положении лежа.
Факторов, которые могут спровоцировать данный симптом во время беременности, довольно много, и далеко не всегда это является следствием именно заболеваний. Однако ввиду того, что специфической клинической картины в данном случае не существует, следует обращаться к врачу за консультацией, а не проводить лечение самостоятельно.
Кишечный грипп или ротавирусная инфекция
Так называемый кишечный грипп при беременности очень коварен, и подхватить его могут все от малыша до старика. Немытые руки или несвежие продукты, зараженная вода или контакт с носителем этого вируса могут стать причиной заражения. И в период беременности нужно быть предельно осторожным и принимать все меры по профилактике такого заболевания.
Выявить симптомы очень сложно, так как их можно запросто принять за токсикоз. Особой угрозы для ребенка они не представляют, а вот для будущей мамы это чревато обезвоживанием и ослаблением организма. Если же такая проблема случилась, то беременной женщине необходимо придерживаться диеты и соблюдать режим. Чтобы побороть этот вирус понадобиться около недели.
Симптоматика
Характер клинической картины будет зависеть в основном от первопричинного фактора.
В собирательный симптоматический комплекс можно включить следующие клинические признаки:
- урчание в животе, повышенный метеоризм;
- изжога, отрыжка с воздухом или неприятным запахом;
- тошнота и рвота – в большинстве случаев данные симптомы следуют друг за другом, встречаются после еды, а рвота не всегда приносит облегчение;
- нестабильное опорожнение кишечника – длительные диареи могут чередоваться с запорами практически хронического характера;
- во время акта дефекации могут присутствовать неприятные ощущения, каловые массы могут содержать примеси крови, слизи, непереваренную пищу;
- боли в животе, характер и локализация которых будет зависеть от первопричинного фактора;
- повышение температуры до субфебрильных показателей, а в некоторых случаях до высоких (38-39 градусов);
- снижение аппетита;
- бледность кожных покровов, общее ухудшение самочувствия;
- слабость, нарастающее недомогание.
Подобная клиническая картина имеет место практически при любом гастроэнтерологическом заболевании, поэтому проводить лечение самостоятельно в этом случае настоятельно не рекомендуется. Тем более опасно принимать какие-либо препараты, так как можно нанести непоправимый вред малышу.
Важно! Если присутствует болевое ощущение внизу живота при беременности, нужно в срочном порядке обращаться к врачу, так как такой симптом может быть признаком внематочной беременности, угрозы выкидыша, отслоения плаценты и других, крайне опасных нарушений при беременности.
Боли в низу живота во втором триместре беременности: норма или патология?
Чем объясняются боли при беременности во втором триместре?
С 13-ой по 28-ю неделю уровень прогестерона в организме держится в пределах 71,5–303,1 единиц. Это в разы превышает его концентрацию до зачатия, хотя на фоне первых недель он уже не так высок. Прогестерон – это гормон беременности. На этом сроке он все так же активно способствует благополучному вынашиванию плода: под его воздействием матка увеличивается и растягивается, а ее мышечный тонус снижается. Такие регуляторные функции органа способны спровоцировать слегка тянущую боль в низу живота.
К концу 2-го триместра вес ребенка достигает 650 г. Вместе с этим показателем увеличиваются и другие: в длину малыш достигает 9 см. Совместно с плацентой и объемом околоплодных вод они растягивают стенки матки, заставляют ее смещаться вглубь и слегка приподниматься. При этом мышцы и связки растягиваются – это еще одна причина дискомфорта. Растяжение круглой связки, поддерживающей орган, характеризуется короткими острыми приступами, а мышечных волокон – более продолжительными тянущими ощущениями.
Дисфункция кишечника – частая причина боли при беременности во втором триместре. Запоры и метеоризм, с которыми сталкиваются практически все будущие мамы, могут быть спровоцированы разными факторами.
- Неправильное питание. Чрезмерное употребление бобовых, яиц, молока, капусты, кваса и газированных напитков. Недостаток каш. Злоупотребление сладостями.
- Обостряется боль на фоне хронического колита (воспаление слизистой оболочки кишечника) и дисбактериоза (дисбаланс кишечной микрофлоры).
- Еще одна причина дискомфорта – растущая матка, которая оказывает давление на региональные органы, в том числе и на кишечник. Мало того, что его моторика снижается под воздействием прогестерона, матка сдавливает его стенки, мешая естественному продвижению каловых масс.
Большинство женщин связывают болезненные ощущения с физическими нагрузками: быстрая ходьба, вынужденные наклоны, повороты тела – все, что связано с профессиональной деятельностью и ежедневной активностью.
Неправильное положение тела во время отдыха, сна, при сидячей работе.
Довольно часто с болью в животе при беременности во втором триместре сталкиваются женщины, ранее перенесшие операции. Оптимально это для уже состоявшихся мам, рожавших с помощью кесарева сечения.
Как бороться с болью?
Описанные выше случаи не нуждаются в медикаментозном лечении. Обычно достаточно отдохнуть, сделать себе легкий массаж круговыми поглаживающими движениями, выпить теплого чая.
Немного иначе обстоят дела с метеоризмом и запорами. Клизма, свечи и касторка, слабительные средства на основе ревеня, крушины и сенны при беременности категорически запрещены. Для облегчения состояния и профилактики необходимо пересмотреть свой рацион: заменить обычный хлеб на цельнозерновой, утром натощак съедать ложку льняного семени, употреблять больше жидкости. А также по возможности выполнять гимнастику.
Когда обратится к врачу?
Боли при беременности во втором триместре могут быть симптомами гинекологических заболеваний. Возможно обострение хронических форм на фоне ослабленного иммунитета или появление новых по тем же причинам.
Еще один повод немедленно обратится к врачу – обильные выделения. Желтые или зеленоватые бели с неприятным гнилостным или кислым запахом могут свидетельствовать о присоединении половых инфекций. Если выделения коричневого или алого цвета, есть подозрение на угрозу прерывания беременности.
Диагностика
В первую очередь проводится физикальный осмотр беременной женщины. В данном случае потребуется консультация гинеколога, гастроэнтеролога, нефролога.
В ходе первичного осмотра врач должен:
- выяснить полную клиническую картину;
- собрать личный и семейный анамнез;
- изучить историю болезни пациентки.
Кроме этого, проводят:
- лабораторные анализы – общий и биохимический анализ крови, общий анализ каловых масс, общий анализ мочи;
- УЗИ органов брюшной полости;
- в особенно сложных случаях проводится МРТ.
Эндоскопические исследования при беременности строго запрещены, так как это может нанести вред ребенку.
Лечение
Курс терапевтических мероприятий будет направлен на устранение первопричинного фактора, если таковой имеется. Прием медикаментов сводится к минимуму, так как на поздних сроках беременности, как и на ранних, они противопоказаны. В самых крайних случаях врач может прописать легкие обезболивающие и спазмолитики. Если имеет место диарея, то назначают вяжущие средства.
Основой лечения является нормализация питания и режима дня.
Относительно первого можно выделить следующие рекомендации:
- питание должно быть сбалансированным;
- необходимо исключить жирное, жареное, соленое, соусы и маринады;
- сладкие газированные напитки, пакетированные соки и тому подобные жидкости надо исключить;
- оптимальная кулинарная обработка – запекание без жира, на пару, тушение, отваривание;
- питание должно быть дробным и частым – временной интервал между приемами пищи должен быть не менее двух часов;
- обязательно в ежедневном рационе должно быть достаточное количество витаминов и минералов.
Кроме этого, беременной женщине необходимо совершать ежедневные прогулки на свежем воздухе, исключить стрессовые ситуации, регулярно проходить медицинское обследование.
Вышеуказанные рекомендации относительно питания можно использовать и в качестве профилактики. Прогноз в большинстве случаев благоприятный – своевременная правильная терапия позволяет исключить развитие серьезных осложнений.
Самолечение в данном случае исключено, а использование народных средств медицины возможно, но только по рекомендации врача. Обращаться к врачу нужно своевременно, как только начали проявляться первые клинические признаки.
Тянущие боли в животе и в кишечнике, вздутие, тошнота и нарушения стула сопровождают большинство беременностей — но они не всегда свидетельствуют о нормальном их протекании. Нетипичные боли в животе у будущей матери могут свидетельствовать о различных заболеваниях или патологиях — от дисбактериоза до серьёзного воспаления, и даже угрозы выкидыша. Так что игнорировать болевые ощущения никак нельзя.
Опасен ли понос во время беременности
Терапия лечения жидкого стула при беременности зависит от установления причины, которая спровоцировала недуг. В любом случае, если понос появился на этом сроке беременности, женщина должна обратиться к врачу.
В некоторых случаях диарея – это кратковременное явление, вызванное нервным перенапряжением или незначительной погрешностью в питании.
Тогда, чтобы справиться с данной проблемой, будущей матери нужно успокоиться либо внести изменения в свой рацион питания.
Необходимость релаксационной терапии возникает в том случае, когда женщина при беременности длительное время находится в стрессе.
Тогда понос может возникать у неё регулярно. Это может негативно повлиять на баланс гормонов в её организме. Что делать в таком случае?
Помочь девушке на таком сроке вернуться в состояние психологического комфорта поможет психотерапевт. На сеансах психотерапии будущая мать сможет установить причину своих волнений, а также найти выход из депрессивного состояния.
Если длительный понос у женщины сопровождается такими симптомами как поднятие температуры, тошнота, головокружение и боль в области живота, возникает необходимость её срочной госпитализации.
При расстройстве желудка важно соблюдать диету
Чем лечить понос, может определить только врач. Многое зависит от причины такого явления. Если диарея вызвана каким-либо заболеванием, то важно не просто устранить проблему жидкого стула, но и провести лечение основного недуга. Только так можно свести к минимуму риски последующих осложнений.
Если понос не сопровождается тревожной симптоматикой, то с ним борются в домашних условиях. Поможет диета, безопасные лекарственные препараты, методы народной медицины. Если у будущей мамы есть сомнения по поводу состояния своего здоровья, если жидкий стул частый и обильный, есть рвота и температура, нужно обязательно проконсультироваться с доктором. Главное – не навредить себе и малышу самолечением.
Расстройство кишечника, которое не является симптомом недуга, нужно попробовать устранить с помощью диеты. Это – самый простой и безопасный способ. Иногда корректировки рациона достаточно, чтобы избавиться от проблемы, и обращаться к медикаментам не придется. Важно соблюдать простые правила:
- Отказаться от еды на 10 часов. Нужно дать кишечнику отдохнуть, перегружать его при расстройстве категорически запрещено – можно усугубить ситуацию. Правильным решением будет устроить «передышку» минимум на 10 часов. Если появится чувство голода, то можно утолить его сухариками с чаем.
- Пить много жидкости. Чтобы восполнить потерю жидкости, нужно выпивать не меньше двух литров негазированной воды. Можно пить несладкий травяной чай. Лучше заваривать его некрепко.
- Правильно составить рацион следующего дня. На следующий день можно употреблять измельченное вареное мясо (нежирное), овсянку, гречку, рис, несдобное печенье. Категорически запрещены сырые овощи и не прошедшие термическую обработку фрукты, кисломолочные продукты, жареная и соленая пища, копчености. Табу – крепкий чай, кофе, сладкие газированные напитки. Осторожно стоит относиться к наваристым бульонам: они могут послабить.
Как правило, состояние улучшается уже спустя несколько часов голодания. Но это только при условии, что будущая мама будут пить много жидкости, чтобы восполнить потери. Составление правильного рациона на следующий день закрепит результат. Соблюдать щадящее меню рекомендуется еще пару дней, чтобы работа кишечника пришла в норму.
Если понос не проходит спустя сутки, в кале видна кровь, появляется рвота и температура, нужно срочно обращаться к врачу. Промедление может стоить ребенку здоровья.
К медикаментам в «интересном положении» нужно относиться с осторожностью. Активные вещества, содержащиеся в лекарственных препаратах, могут негативно сказаться на состоянии ребенка. Прием медикаментов, направленных на устранение диареи, лучше обсуждать со своим врачом. Есть только несколько препаратов, использовать которые можно беременным, не боясь рисков:
- «Регидрон». Действие препарата направлено на восстановление водно-солевого баланса в организме, который нарушается при поносе. Средство предотвращает обезвоживание, не дает «вымываться» полезным веществам.
- Сорбенты. Безопасными считаются активированный уголь, «Атоксил», «Смекта», «Энтеросгель». Препараты выполняют функцию очищения. Они особенно эффективны, если диарея вызвана некачественными продуктами.
При наличии дополнительных симптомов, нужно консультироваться с врачом, что можно от поноса, при поносе медикаментозная терапия может быть разной, многое зависит от причины, спровоцировавшей такое состояние. На рубеже триместров (26 – 27-ая неделя) экспериментировать с самолечением не стоит: считается, что в этот период плод подвержен опасности больше обычного.
Народные методы
Второй триместр хоть и считается безопасным временем, но с нетрадиционной медициной беременным в этот период лучше не рисковать. Желательно обсудить возможность обращения к народным методам со своим доктором. Однако есть три безопасных рецепта, которые помогут избавиться от диареи. Применять их можно только в том случае, когда понос является единоразовым явлением, и нет угрожающей симптоматики.
- Настой из гранатовых корок. Нужно измельчить с помощью блендера 15 г корок граната. Сырье залить стаканом кипятка и дать настояться полчаса. Принимать нужно по столовой ложке трижды в сутки.
- Отвар шиповника и ежевики. Перетереть плоды шиповника. Смешать их с листьями ежевики в пропорции 1:1. Залить две столовых ложки подготовленной массы стаканом кипятка. Средство нужно проварить на водяной бане 15 минут, а затем настоять полчаса. Процеженный отвар нужно выпить за день, предварительно разделив объем на четыре раза.
- Рисовый отвар. Чтобы приготовить отвар, нужно залить две чайных ложки промытого риса 500 мл воды. Средство варят час, регулярно помешивая. Затем необходимо процедить и принимать жидкость трижды в сутки.
Будущей маме следует помнить, что диарея во втором триместре может быть опасной. Для профилактики состояния нужно избегать стрессов, следить за качеством еды, не пить фармакологические средства (даже если это витамины) без врачебного назначения. Если понос не прекращается больше суток, есть настораживающие симптомы, то нужно незамедлительно обращаться к врачу. Промедление, ровным счетом как и неграмотное самолечение, может стоить малышу здоровья.
- Регидрон;
- Смекта;
- активированный уголь;
- Энтергосгель.
Важно понимать, что эти препараты можно употреблять лишь предварительно досконально изучив инструкцию, и только когда понос несильный и не вызывает особого беспокойства. В серьезных случаях, описанных выше, самолечение строго не рекомендуется.
- Помнить о нормах личной гигиены.
- Принимать витамины для беременных.
- Правильно питаться, делая упор на свежие и полезные продукты.
- Есть только дома, отказавшись от посещений кафе и ресторанов с сомнительной кухней.
Диарея во время беременности может стать настоящим испытанием на выносливость. Но хорошо все, что хорошо заканчивается. И приняв несложные меры для устранения проблемы поноса, можно и дальше наслаждаться ожиданием появления на свет малыша. Будьте здоровы!
Беременным женщинам приходится стойко переносить все тяготы и лишения своего нынешнего состояния – от перепадов настроения и, мягко говоря, странных вкусовых предпочтений до нарушений стула в виде запоров и поносов. Именно о последних и пойдет речь в нижеизложенной информации.
Вам предлагается узнать, почему в течение второго триместра и всего срока в целом могут появляться поносы, опасны ли они, как справляться со столь неприятным состоянием и можно ли предотвратить его появление.
Почему болит кишечник во время беременности
Причин появления разного вида болей в кишечной системе у будущей мамочки достаточно много:
- во время зачатия и формирования плода происходит перестраивание всего женского организма благодаря гормону прогестерону (его ещё называют «гормон беременности») — он растягивает стенки желудка и помещает его в необходимое положение, подготавливая место для будущего крохи;
- сразу же после зачатия яйцеклетка начинает своё «путешествие» в полость матки, что практически всегда сопровождается характерными коликами в кишечнике;
- общая гормональная перестройка организма женщины всегда отражается на состоянии кишечной системы, ведь главное «перестраивание» происходит именно в брюшной полости — месте, где будет развиваться ребёнок: отсюда тянущие и колющие боли в животе, нарушения стула и пр.
Физиологические причины
Проблемы с кишечником возникают также из-за стремительного роста плода — матка увеличивается, растягивается, и сдавливает окружающие органы.
Как болит кишечник при беременности — симптомы недуга
Когда у будущей мамы болит живот в районе кишечника, нужно выяснить какие именно ощущения испытывает женщина. Благодаря подробному анализу выявляются основные признаки определённых патологий, связанных с желудком. Возможно, причина дискомфорта — излишнее газообразование в желудке или изменение гормонального фона.
При коликах в желудке необходимо обращать внимание на следующие нюансы:
- Характер неприятных ощущений: спазмы или боли.
- Выраженность: слабые, средние или острые колики.
- Место поражения: вокруг пупка, в районе подреберья, низ живота, в боку.
- Частота: резкие короткие колющие чувства или постоянные.
- Продолжительность: Коротки и резкие или продолжительные.
Чтобы понять, почему болит желудок у беременной, нужно изучить как внешние, так и внутренние проявления. Важно определить, что именно вызывает рези, и как избавиться от неприятных ощущений, не навредив ребенку.
Колики у беременных помогут быть по следующим причинам:
Физиологический аспект
Во время вынашивания ребёнка как на ранних, так и на поздних сроках в организме происходят гормональные перестройки. Повышается уровень эстрогенов и прогестеронов, из-за этого мышцы внутренних органов расслабляются и вызывают небольшой дискомфорт.
Поступающая пища внутрь начинает хуже усваиваться, из-за стрессового состояния в организме женщины происходит сокращение мышц органов, это и вызывает рези и спазмы в животе то справа, то слева, то в эпигастрии. Живот перестанет болеть после нормализации гормонального фона. В этом случае лучше обратиться к гинекологу и пропить витаминный комплекс для беременных.
Невынашивание беременности
Ноющие, тянущие ощущения со спазмами мышц могут говорить о преждевременных родах или выкидыше. Что именно происходит в организме, зависит от треместра.
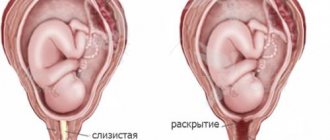
При преждевременных родах у девушки появляется следующая симптоматика:
- кровяные выделения из влагалища;
- ноющие боли, отдающие в поясницу;
- резкое повышение маточного тонуса;
- медленное раскрытие шейки матки.
Если при наличии этих симптомов не начать своевременное лечение, возможен выкидыш. При прерывании беременности в матке могут остаться фрагменты плода или плаценты, это повышает риск появления тромбогеморрагических патологий и инфицирования матери. Поэтому при тянущих болях внизу живота надо обратиться к лечащему доктору и пройти обследование, чтобы уберечь своё здоровье и плод.
Плацентарные осложнения
При травмах, токсикозе или вирусных заболеваниях части плаценты могут отходить от матки. Ребёнок начинает подвергаться опасности, так как нарушается кровоснабжение и поступление питательных веществ. У женщины появляются следующие признаки:
- Острые боли в области матки.
- Открывается внутреннее кровотечение (может быть как слабо, так и ярко выраженным).
- Нарушается состояние плода.
Если плацента начала отслаиваться по центру, то внешнего кровотечения не будет, так как кровяные выделения проникают в стенки матки. Подобные отклонения обычно возникает на начальных стадиях беременности. Если не начать лечение, патология будет прогрессировать, и плод погибнет в утробе на первых неделях развития.
Заболевания кишечника
При болях в области желудка, может беспокоить сам орган. Это связано с воспалительными или инфекционными патологиями. Кроме того, при неправильном питании у беременных часто нарушается работа пищеварительного тракта, что характеризуется коликами в брюшной полости. Если у будущей мамы до беременности был гастрит или язва, это тоже может послужить причиной развития заболевания.
Хроническое воспаление наблюдается только при наличии колита или болезни Корна. Инфекционное поражение появляется из-за попадания внутрь вирусов и кишечной палочки.
Проблемы с органом дают о себе знать следующей симптоматикой:
- колющие боли в области пупка и по бокам;
- урчание и рези в желудке;
- диарея;
- выделение вместе с экскрементами слизи, крови или жёлчных образований.
Если же слизистая кишечника раздражена, стул будет нормальным без дополнительных выделений, и дискомфорт в ночное время не появляется. При инфекционных поражениях у девушек поднимается температура, и появляется понос.
Воспалительные процессы
Болевой синдром внизу брюшной полости чаще всего говорит о воспалительных процессах в женских половых органах.
В этом случая появляются такие симптомы:
- тянущие тупые неприятные ощущения, в области крестца отдающие в прямую кишку;
- резкое повышение температуры.
- болезненные чувства при осмотре гинеколог и во время ощупывания брюшной полости.
Острые проявления в брюшной полости могут указывать на перитонит — опасное воспаление брюшины. Поэтому при первых признаках нездоровья надо немедленно начать лечение, чтобы не возникли осложнения.
Еще интересней:
Язвочки на половых губах причины
К какому врачу следует обратиться
Безусловно, женщина в период беременности (особенно если это первая беременность, или имеют место какие-либо осложнения) должна постоянно поддерживать контакт с врачом и регулярно проходить необходимые исследования — это поможет предотвратить многие заболевания и удостовериться, что ребёнок в утробе развивается правильно, и его здоровью ничто не грозит.
При возникновении дискомфорта в желудке, не связанного с естественными физиологическими причинами, беременной женщине необходимо:
- Посетить гастроэнтеролога: он может назначить манометрию (исследование, выявляющее способность пищевода к сократительной активности), спектрофотометрию и другие различные диагностические исследования пищевода.
- Сдать кровь для общего анализа, кал и мочу на наличие инфекции в мочеполовой системе.
- При позднем токсикозе беременной женщины, сопровождающимся сильными болями желудке, потребуется посетить эндокринолога — возможно, такое состояние является результатом неправильного уровня гормонов (в том числе и сахара) в крови.
- При болях в желудке, происшедших в результате пищевого отравления, сильной активности ребёнка и других физиологических причин, нужно сперва обратиться к вашему ведущему терапевту — он проведёт анализ интенсивности болей, выявит первопричину их возникновения, и назначит соответствующее лечение (коррекция питания, распорядка дня и пр.).
- При болях в желудке, связанных с заболеваниями мочеполовой системы, в первую очередь обращайтесь к акушеру-гинекологу: в этом случае понадобится сдать для исследования мочу и мазок на микрофлору, а также пройти дополнительное УЗИ-исследование.
Какими бывают кишечные боли
Казалось бы, боль, она и есть боль, однако, кишечные боли могут быть разными, и от того с каким именно случаем столкнулась женщина зависит причина и метод лечения.
Советуем также почитать: Боли во влагалище при беременности
Спазмы в кишечнике
При спазмах болевые ощущения сменяются при изменении позы, при каждом шевелении и даже при чихании. Как правило, после посещения туалета происходит временное улучшение состояния. В данном случае, болезненные ощущения, связаны с излишними газовыми скоплениями, а также с проблемой непостоянного стула.
При болях в нижней части речь может идти уже о более серьёзных проблемах – заболевании кишечника или брюшной полости. Это может быть аппендицит, язва, печень или почки, грыжа, а также различные воспалительные процессы, происходящие в организме. Кроме того, у женщин это чревато воспалением репродуктивной системы.
Ещё один вид боли, которая, как правило, отдаёт в нижней части живота, может сигнализировать о кишечной непроходимости и даже завороте. У мужчин такие боли сопутствуют болезненным мочеиспусканием и свидетельствует о проблеме, связанной с предстательной функцией.
В то время, когда женщина носит под сердцем малыша, живот для неё становится объектом особенного внимания. Как только она ощущает, какие-либо отклонения от нормы, сразу бьёт тревогу. И здесь, главное не паниковать, а своевременно посетить врача, для того, чтобы понять – это просто спазмы или уже что-то серьёзное.
Если речь идёт о болях в животе у беременной женщины то её можно классифицировать как акушерскую или не акушерскую
Акушерская боль:
- при угрозе прерывания;
- внематочной беременности;
- отслойке плаценты.
Не акушерская боль:
- проблема с пищеварительным трактом;
- растяжение связок и мышц брюшной полости;
- различные хирургические патологии.
В том случае, если речь идёт о риске потерять ребёнка, женщина ощущает характерную тянущую или постоянно ноющую боль в районе поясницы и низа живота. Могут даже появиться выделения с примесью крови.
Внематочная беременность характеризуется резкими болями, то отпускающими, то появляющимися с новой силой. Боли бывают такой силы, что женщина может даже потерять сознание. Однако бывает и так, что болевых ощущений практически не возникает, и кровяные выделения чуть заметны. Тогда женщина может долгое время и не подозревать о своей проблеме. Маточные трубы, как правило, разрываются на сроке в восемь-двенадцать недель.
В том случае, если произошла преждевременная отслойка плаценты, может появиться резкая боль внутри живота, появиться внутренне кровотечение и даже гипоксия. Организм беременной женщины проходит через непростые испытания. Гормоны бушуют, организм перестраивается заново буквально по кирпичикам. Запоры, дисбактериоз, метеоризмы, рвота – чего только не происходит, и большинство из этого считается в рамках допустимой нормы. Ребёнок растёт в утробе матери день ото дня, вследствие чего неизбежно затрагивает все внутренние органы матери, вызывая дискомфорт и даже болевые ощущения. Именно в этот период обостряются многие хронические заболевая, от проблем со стулом, до аппендицита.
Организм беременной женщины проходит через непростые испытания. Гормоны бушуют, организм перестраивается заново буквально по кирпичикам. Запоры, дисбактериоз, метеоризмы, рвота – чего только не происходит, и большинство из этого считается в рамках допустимой нормы. Ребёнок растёт в утробе матери день ото дня, вследствие чего неизбежно затрагивает все внутренние органы матери, вызывая дискомфорт и даже болевые ощущения. Именно в этот период обостряются многие хронические заболевая, от проблем со стулом, до аппендицита.
Следует знать, что, где бы и как бы не болел живот, до тех пор, пока не будет установлена точная причина происходящего ни в коем случае, нельзя прибегать ни к какому физическому воздействию. Даже простой безобидный массаж может привести к внутреннему кровотечению.
Советуем также почитать: Глюкозотолерантный тест при беременности
Бывает, что живот болит, просто оттого, что женщина переела и какие-либо нажатия на него могут спровоцировать излишнее образование газов, а также трудности с перевариванием пищи. Кроме того, женщина может столкнуться с проблемой непереносимости лактозы. Если проблема была в вышеперечисленных причинах, то уже спустя некоторое время, весь дискомфорт просто уйдёт.
Бывает, что женщина даже до конца и не понимает, что и где у неё болит. Боль в одном месте может отзываться совершенно с противоположной стороны. К примеру, при пневмонии многие больные жалуются на боли в верхней части живота, хотя, казалось бы, связи здесь нет.
Болит в верхней части живота
Болевые ощущения в этой части живота, как впрочем и в других вызывает не очень приятные ощущения. Но для того, чтобы избавиться от них необходимо найти причину происходящего. Касательно этой части живота самой распространённой причиной является то, что сжимающаяся матка сдавливает печень и жёлчный пузырь. Всё это провоцирует сбой в процессе жёлчеотделения.
Многие будущие мамы испытывают дискомфорт из-за шевелений малыша, особенно если речь идёт о многоплодной беременности или о крупном ребёнке. Вследствие возникшего на внутренние органы давления женщина теряет аппетит, страдает от изжоги, вздутия и даже рвоты, именно это многие называют токсикозом.
Болит в левой части живота
Если причина боли в левой части заключается в кишечнике, то, скорее всего, это связано с проблемами стула – поносом или запором. Тогда в кале может присутствовать кровь, а температура становится выше обычной.
Если причина боли в левой части заключается в кишечнике, то, скорее всего, это связано с проблемами стула – поносом или запором. Тогда в кале может присутствовать кровь, а температура становится выше обычной.
Желудок также может отзываться в левой части после неправильного питания, употребления спиртного или сильного антибиотика. Однако, как правило, болит желудок в этой части не очень сильно, но длительное время. В этом случае также не исключена рвота и приступы тошноты.
Кроме того, в этой части может появиться грыжа, тогда боль может перейти и частично затронуть грудную клетку. Нужно отметить, что диагноз «грыжа» не может поставить никто, кроме специалиста, и медлить с решением этой проблемы ни в коем случае не стоит. Поэтому при первых подозрениях стоит сразу ехать на обследование к профессионалу. Болями с левой стороны мучаются многие диабетики, курильщики и злоупотребляющие алкоголем.
Болит в правой части живота
Боли в этой части живота, как правило, связаны с работой печени, жёлчного пузыря, поджелудочной и двенадцатипёрстной кишки. Проблемы с этими внутренними органами могут отзываться в плечах (жёлчные пути), спине (двенадцатипёрстная кишка или поджелудочная), а у мужчин в яичниках (почки). Кроме того, здесь может болеть аппендицит, правая почка и половые органы.
Исходя из сказанного, видно, что причин для дискомфорта в кишечнике у беременных женщин достаточно. Не все они, связаны с какими-либо серьёзными заболеваниями, и некоторые даже не требуют специального лечения. Однако если речь идет, о каких-либо болевых ощущениях, которые не прекращаются на протяжении длительного времени непременно следует показаться специалисту. Кроме того, незамедлительно нужно посетить врача, если к проблемам с кишечником присоединились дополнительные симптомы, такие как повышенная температура, приступы рвоты, проблема со стулом. Без рекомендации врача не рекомендуется использование, каких лекарств и народных методов лечения.
Что делать: лечение кишечника
Когда симптоматика и характер болей в желудке указывают на определённый недуг, и осмотр врача и анализы подтверждают диагноз, назначается оптимальное лечение, при котором учитывается характер протекания беременности, наличие дополнительных осложнений и прочие факторы.
Разрешённые препараты
Медикаментозное лечение кишечных болей беременной женщины всегда носит щадящий характер — антибиотики прописываются только в крайних случаях.
К разрешённым препаратам, которые устраняют дискомфорт в желудке, относятся:
- адсорбенты (белый и чёрный активированный уголь, Эспумизан и пр.);
- ферменты — Креон, Цизаприд, Мезим, Метоклопрамид и пр.;
- препараты, улучшающие микрофлору кишечника — Хилак форте, Биоспорин, Мутафлор, Лактиум и пр.;
- некоторые травяные сборы — на основе экстрактов ромашки, кориандра, мяты, тмина, зверобоя.
При выборе препарата для лечения следует учитывать много факторов: индивидуальную непереносимость компонентов, характер протекания кишечного недуга, состав комплекса витаминов, которые принимает беременная женщина — поэтому самостоятельно назначать себе дозировку и курс лечения крайне не рекомендуется.
Коррекция питания
От того, где и как именно болит желудок, будет зависеть и коррекция питания:
- при гастрите и повышенной кислотности желудка следует исключить из рациона продукты с высоким содержанием кислоты: кисломолочные изделия, консервированные продукты и соленья, жареную и острую пищу;
- при метеоризме следует избегать тяжёлой пищи, бобовых, пищи с высоким содержанием крахмала;
- для избавления от изжоги потребуется исключить газированные напитки, некоторые соки и пряности, а для улучшения микрофлоры — добавить в меню натуральные йогурты с полезными ферментами.
Безусловно, совсем отказываться от перечисленных продуктов не нужно (только если болезнь кишечника не в прогрессирующей форме), однако сократить употребление таких продуктов придётся однозначно. И, конечно, коррекцию питания, как и выбор медикаментозных препаратов, следует в обязательном порядке согласовывать с врачом.
Профилактика
Большинство болезней легче предотвратить, чем лечить — и дискомфорт в кишечнике при беременности не является исключением.
Чтобы максимально снизить риск появления осложнений в кишечной системе, необходимо:
- создать оптимальный рацион питания, не переедать, избегать вредной пищи, которая может раздражать стенки кишечника;
- предотвратить упадок иммунной системы: включить в рацион больше сезонных овощей и фруктов, не забывать о витаминных препаратах;
- тщательно мыть овощи и фрукты перед употреблением;
- подвергать пищу правильной термической обработке (не есть стейки с кровью, полуготовые грибы и пр.);
- употреблять только качественную воду — минеральную или кипячёную (воду из источников или колодца лучше не пить во время беременности);
- избегать стрессовых ситуаций, чаще бывать на свежем воздухе, проветривать помещение перед сном;
- избегать травмирования во время полового акта;
- исключить любые перенапряжения или тяжёлые физические нагрузки.
Боли в кишечнике у беременных женщин проявляются довольно часто, и причины могут носить разный характер: от естественных физиологических до опасных, поэтому при появлении нехарактерных острых болей, изменениях стула, общей слабости или высокой температуры, нужно срочно обратиться к врачу.
Профилактика кишечных недугов, правильное питание, здоровый образ жизни и позитивный настрой помогут выносить здорового малыша.
Болит кишечник при беременности – этот симптом знаком множеству женщин. Причиной проблемы становится гормональный дисбаланс в организме, перестройка гормонального фона – особенно на первых сроках. В конце второго – третьем триместрах кишки болят преимущественно из-за давления, оказываемого растущей маткой. Симптоматика требует внимания, проблема бывает серьёзной, неправильная диагностика на ранних сроках рискует упустить опасное изменение. Важно понять, где локализуется ощущение, с каким органом оно связано.
Нарушение пищеварения в первом триместре
Часто на ранних сроках у женщин болит желудок, кишечник. При беременности это явление признается нормальным. Ведь именно в этот момент кардинально меняется питание женщины. В связи с токсикозом будущие мамы норовят съесть что-то необычное. В питании появляется больше соленых продуктов и специй. Женщин тянет на сладкое: они могут часами поедать пирожные и шоколад.
Такое питание, безусловно, сказывается на пищеварении. Отсутствие клетчатки и неперевариваемых волокон тормозит перистальтику кишечника. К тому же в это время активно вырабатывается прогестерон. Он расслабляет мышцы, в том числе и кишечник. У будущих мам начинаются запоры, усиливается брожение и увеличивается количество газов. Нередко вздутие живота заметно невооруженным глазом.
Лечить подобную проблему можно только коррекцией питания. Женщинам стоит отдать предпочтение овощам и фруктам, кушать больше зелени. Распределите правильно суточную норму белков и жиров. Откажитесь от пустых углеводов. Если есть склонность к запорам, то допустимо использовать мягкие слабительные препараты, например «Дюфалак».
Симптоматика и проблемы
Когда болит кишечник или желудок во время беременности, женщина может думать, что есть угроза для будущего ребёнка, может возникать прерывание беременности. Об опасности для малыша говорят сильные схваткообразные ощущения, при которых наблюдается выделение крови. Что делать, если у беременной наблюдаются эти симптомы? Необходимо немедленно вызвать скорую.
Обычный кишечный дискомфорт связывать с высокими рисками особенно не стоит, организм проходит через перестройку, из-за которой может болеть живот, ощущаться колика. Собираясь посещать врача, необходимо сказать о симптоматике, носящей акушерский и неакушерский характер. Типичными проблемами у беременных становятся:
Причины
Боль в кишечнике у беременной женщины может возникнуть по таким причинам:
- Давление матки на кишечник.
- Расстройство кишечника, вызванное бактериями или вирусами, часто имеет один из симптомов – боль.
- Неинфекционные болезни кишечника.
- Кишечные колики также вызывают боль и дискомфорт в области кишечника у беременной женщины.
Подобные болезни и состояния нередко становятся причиной не только боли, но и тошноты, рвоты, головной боли у беременной женщины, а иногда это даже становится основанием для прерывания беременности. Поэтому важно обращаться к врачу при первых признаках патологии, а не пытаться самостоятельно лечить возникшую проблему, так как организм беременной женщины требует более внимательного отношения к себе.
Давление матки на кишечник
Так как кишечник располагается вблизи матки, а она с каждым месяцем все больше увеличивается, это создает давление. Кишечник пережимается, образуются застои кала и газов. Это приводит к возникновению болевых ощущений, а также к запорам. Проблемы с кишечником по этой проблеме чаще всего начинаются в третьем триместре, но могут появиться уже и во втором, особенно если женщина носит нескольких малышей.
Причины колик у беременных
Будущий ребёнок выдвигает новые требования к рациону. Возникают прихоти, пристрастия к пище меняются резко, что раздражает пищеварительный тракт. Не успевая разделять получаемую пищу, сладкое и солёное, фрукты и молочное, несовместимые вещи, организм реагирует кишечными расстройствами.
Еще один фактор риска – гормональные изменения. Прогестерон расслабляет гладкую мускулатуру, замедляет работу пищеварительного тракта, вызывая застои и болезненные явления. Фактор номер два – растущая матка, сдавливающая внутренние органы.
Основной способ профилактики, позволяющей избежать лечения ЖКТ – соблюдение рациона и режим. Необходимо регулярно принимать пищу без переедания, небольшими порциями, исключая вещи, раздражающие кишечник. Алкоголь, кофе, специи исключают, солёные, сладкие продукты принимают в периоды нормальной работы тракта. Чтобы не становиться жертвой застоев, необходимо поддерживать положительное настроение, гулять пешком, умеренно двигаться.
Понос и кишечные расстройства
Стоит понимать, что поносы и запор – частые спутники беременности, акушер обычно предупреждает будущих мам. Запоры случаются чаще, понос реже и опаснее. Сам вид расстройства сигнализирует о возможной инфекции, отравлении. Боли слева или справа в сопровождении жидкого стула сигнализируют о недостатке ферментов, глистах, проблемах с микрофлорой, инфекциях, нервных расстройствах. Не проходящий на протяжении двух – трёх дней симптом – повод обратиться к врачу. Понос в сопровождении болей, повышении температуры, резкого ухудшения самочувствия – повод вызвать специалиста на дом.
Кратковременные расстройства, периодические боли небольшой интенсивности, разовые приступы поноса, тошноты – относительно нормальное явление, вызываемое временными сбоями в работе организма. Переживать по этому поводу бессмысленно.
Диеты для нормализации работы ЖКТ
Нормализации состояния кишечника и желудка, процессов пищеварения способствуют диеты. Придерживаясь их, женщина минимизирует риски для здоровья и самочувствия. О жестких диетах речь не идет, необходимо скорректировать питание минимальным образом.
Употребляя богатые клетчаткой продукты, удается исключить застои в кишечнике, обеспечивая его полноценную чистку. Фрукты и овощи, орехи – обязательная часть диеты для беременной. Для смягчения стенок кишок и увеличения проходимости помогают отруби, печеная картошка. Пищевые добавки необходимо принимать с осторожностью или вовсе исключать на весь период беременности.
Пектин успокаивает боли в животе, снимает тошноту. Он содержится в смородине, шиповнике, папайе, цитрусовых. Принимать калину нельзя, увеличивается риск выкидыша. На ранних сроках с осторожностью употребляют молоко, выбирая кисломолочную продукцию – исключая возникновение болей. Необходимо пить много воды, до 8 стаканов в день – с её изобилием кишечник работает активнее, быстро очищаясь. Кофеин разумно исключить.
Запоры и риски
Некоторые женщины игнорируют запоры, не сопровождающиеся болями. Это явление часто для беременных – прогестерон замедляет работу кишечника, матка сдавливает орган. Запоры приводят к засорению организма токсичными веществами, что вредно для мамы и ребёнка. Также данный симптом приводит к трещинам, геморроям, опухолям. При проблемах со стулом необходимо применять меры. Если стул выделяется с кровью, стоит нанести визит к гинекологу.
Нельзя применять лекарства, расслабляющие кишечник и стимулирующие его опорожнение. Они стимулируют и матку, вызывая её сокращение, что чревато выкидышем.
Синдром раздраженного кишечника у беременных
Многие знают не понаслышке, что в период беременности могут обостряться хронические заболевания. К ним относится и синдром раздраженного кишечника. Это специфические расстройства кишечника функционального характера, которое сопровождается болями и проблемами со стулом.
Причины заболевания
Причины, по которым проявляется синдром раздраженного кишечника, на сегодняшний день, до конца не изучены, но есть некоторые факторы, которые предполагают, что болезнь развивается от таких критериев:
- стрессовые ситуации;
- чрезмерное употребление жирной и острой еды, газированных и сладких напитков;
- недостаток клетчатки в питании;
- постоянные переедания;
- генетическая предрасположенности;
- заболевания ЖКТ;
- гормональные сбои.
Симптомы раздраженного кишечника
У будущих мам такой синдром можно вычислить по следующим признакам:
- боли, преимущественно в нижней части живота, ослабевающие после опорожнения кишечника и выхода газов;
- чередующиеся диарея и запоры, которые могут быть как несколько раз в сутки, так и один-два раза в неделю;
- измененная консистенция, цвет и количество стула, твердый, водянистый, со слизью или твердыми комочками;
- постоянное урчание в животе;
- ощущение неполного опорожнения кишечника, частое желание к дефекации;
- неприятное вздутие живота после приема пищи и беспричинный метеоризм.
Если синдром раздраженного кишечника присутствует длительное время, около месяца, к примеру, то можно сделать вывод, что беременная страдает на прогрессирующую стадию этого заболевания. К симптомам можно отнести и общее состояние, это повышенная утомляемость, беспричинная тревога, мигрень, болезненное мочеиспускание и дискомфорт при половом акте, неприятный привкус во рту, бессонница, сбои сердечного ритма.
Необходимость дополнительного исследования может быть целесообразна, если присутствуют признаки, указывающие, что синдром раздраженного кишечника вызывает серьезные патологии:
- необъяснимая потеря веса;
- выделения с наличием кровяных сгустков из заднего прохода;
- отек в области живота и уплотнение ануса;
- развитие анемии.
Диагностика заболевания
Чтобы с точностью быть уверенным, что у беременной синдром раздраженного кишечника, следует провести ряд анализов, а именно:
- копрограмму;
- общий анализ крови;
- анализ крови на целиакию;
- исследование с помощью колоноскопии;
- при необходимости компьютерная томография.
Методы лечения синдрома раздраженного кишечника
После проведенного полного обследования и сдачи ряда анализов, специалист должен назначить лечение. Про самолечение, как метод, лучше забыть сразу, ведь ваше здоровье и здоровье вашего малыша важнее любых примочек и настоев.
Правильные рекомендации и соблюдение всех назначений поможет убрать такую проблему, как синдром раздраженного кишечника:
- Во-первых, это правильное сбалансированное питание. Принимать пищу необходимо 5-6 раз в день маленькими порциями. А так как некоторые люди страдают непереносимостью отдельных продуктов, их стоит совсем исключить, так же как и шоколад, молочные продукты, кофе и заменители сахара. Поэтому внимательно прислушивайтесь к своему организму при составлении рациона.
- Во-вторых, оставьте стрессы и переживания в прошлом. Справиться с этим помогут дыхательные упражнения.
- В-третьих, физические упражнения. Активная мама, активный малыш. Достаточная физическая нагрузка наилучшим образом спасает от синдрома раздраженного кишечника. Идеально подойдет в этом случае, йога для беременных, плавание, а для более активных – спортивная ходьба и длительные прогулки.
Обратите внимание, что при сильном газообразовании применение трубочек для питья и жевательной резинки исключено, так как они способствуют чрезмерному попаданию лишнего воздуха в кишечник при заглатывании.
Также специалисты прибегают к медикаментозному лечению. Но использование лекарственных препаратов необходимо лишь в экстренных случаях, так как существует риск для здоровья будущей мамы и ее ребенка. Лучшими препаратами, подавляющими синдром раздраженного кишечника считаются спазмолитики, слабительные препараты, противодиарейные, а также антидепрессанты.
Профилактические меры заболевания
Синдром раздраженного кишечника требует профилактических мероприятий, которые включают в себя не только сбалансированное питание и занятия спортом, но и положительную психологическую атмосферу, которая дарит положительные эмоции и полностью избавляет от волнения и страха. Беременной противопоказаны стрессы и переживания, особенно в данной проблеме. Тем более что при сильном волнении или стрессовой ситуации в кровь выбрасывается порция адреналина, и этот гормон способен негативно повлиять на перистальтику кишечника. Поэтому спокойствие и еще раз, спокойствие.
Итак, если вы обнаружите признаки, которые похожи на синдром раздраженного кишечника, не откладывайте визит до лучших времен и не стоит стесняться возникшей проблемы. Если упустить важный момент, то велика вероятность возникновения более серьезных заболеваний, которые потребуют немедленного лечения. Беременность — время наслаждаться своим положением, а не тратить его на лечение. Будьте внимательны к своему здоровью и своевременно принимайте меры по его сохранению.
Риски кишечных расстройств на разных сроках беременности
Периоды беременности, сменяясь, вносят в организм изменения, связанные с ростом плода, гормональным фоном, другими моментами. Большое влияние на кишечник и работу органа оказывает матка, темпы её увеличения, размеры, положение. Даже при здоровой системе пищеварения её рост сказывается на пищеварении и дефекации. Скачкообразный рост, прибавка веса плода отражаются на самочувствии женщины, вызывая боли, спазмы, неприятные ощущения, проблемы пищеварения различного характера.
В первые два месяца матка имеет небольшие размеры, не выходя за пределы малого таза. Пищеварительному тракту она не мешает, воздействие на его работу оказывает гормональный фон, пищевые предпочтения.
К 9-10 неделям её размеры увеличиваются. Матка не мешает естественной работе организма, однако потребности становятся повышенными, ЖКТ должен их удовлетворять. К 13 неделям матка размягчается, принимает шаровидную форму, расслабляется и мускулатура кишечника. Возникает газообразование, постоянные позывы к опорожнению. Боли в области кишечника обычно появляются в 15-16 недель. Проблемы нарастают и на 17-18, ощутимо давление на внутренние органы, мучает изжога. Ощущается незаконченность дефекации, причина – давление на толстый кишечник.
На больших сроках жалуются на застойные явления, вызванные размером и давлением матки, другие проблемы редки. Женщины, не переедающие, поддерживающие умеренную активность на протяжении периода вынашивания ребёнка, соблюдающие диету, редко жалуются на проблемы в последних сроках. Изжога же в первом – втором триместре преследует многих независимо от образа жизни. Желудок тоже испытывает давление от матки, а прихоти в плане питания сказываются на нем в первую очередь.