Полинейропатией неврологи называют группу заболеваний, при которых под воздействием различных факторов поражаются несколько периферических нервов. Врачи клиники неврологии Юсуповской больницы выявляют причину и вид заболевания с помощью новейшей диагностической аппаратуры ведущих мировых производителей. Лаборанты проводят исследования биологических жидкостей, используя сверхчувствительные реактивы, которые позволяют получить точные результаты исследования.
Неврологи индивидуально подходят к выбору метода лечения каждого пациента. Врачи клиники неврологии проводят комплексную терапию полинейропатий современными фармакологическими средствами, обладающими минимальным спектром побочных эффектов. Реабилитологи для восстановления нарушенных нервных функций применяют инновационные методы лечебной физкультуры, современные физиотерапевтические процедуры, проводят рефлексотерапию.
Причины
Причин полинейропатий несколько:
- сахарный диабет первого и второго типа;
- инфицирование вирусом иммунодефицита и СПИД;
- длительное воздействие токсинов на организм;
- употребление наркотических веществ;
- плохая экологическая обстановка;
- отягощённая наследственность;
- курение;
- злоупотребление алкогольными напитками.
К развитию полинейропатии приводит длительный дефицит в организме витаминов группы В, которые жизненно необходимы для правильного функционирования нервной системы. Периферические нервы могут поражаться вследствие деформации их отростков или недостаточного кровоснабжения нервных стволов.
Мнение эксперта
Автор: Ирина Геннадьевна Смоленцева
Руководитель НПЦ «Диагностики и лечения болезни Паркинсона», профессор, доцент медицинских наук
Полинейропатия верхних и нижних конечностей — достаточно распространенное заболевание, обусловленное нарушениями функций периферической нервной системы. Заболевание классифицируется по расположению очага проявления симптомов на верхнюю и нижнюю полинейропатию и на первичную и вторичную.
Причины первичной полинейропатии установить сложно, в основном это наследственная патология, вторичная развивается из-за разных факторов. В их число входит сахарный диабет, дефицит витаминов группы В, последствия серьезных травм, интоксикация химическими веществами, алкоголе-, нарко- и табакозависимость, сильное переохлаждение конечностей, нарушение гормонального фона, токсикоз беременных, системные и хронические сложные болезни почек, печени.
Лечение полинейропатии требует комплексного подхода, тактика терапии и восстановительных процедур подбирается в соответствии с тяжестью и запущенностью заболевания, наличием побочных проявлений и сопутствующих болезней. Врачи Юсуповской клиники проведут полное обследование пациента, и на основании поставленного диагноза назначат комплексное лечение.
Лечение народными средствами – вымысел или помощь?
Есть много методов лечения нейропатии нижних конечностей народными средствами. Перед их применением необходимо получить консультацию у специалиста.
Ниже представлены наиболее действенные рецепты.
- Яично-медовый напиток. Для его приготовления потребуется сырой яичный желток и 4 чайных ложек масла оливкового. Эти продукты нужно смешать и взбить блендером, либо венчиком. Затем, в получившуюся смесь, добавить 100 мл. Свежеприготовленного морковного сока и 2 чайных ложки меда. Все перемешать и пить дважды в день перед едой.
- Настой из пажитника с лавровыми листьями. Для его приготовления необходимо 6 чайных ложек семян пажитника перемешать с 2 чайными ложками измельченных лавровых листов, все залить литром кипятка и оставить настаиваться в термосе 2 часа. После настой нужно процедить и употреблять небольшими порциями весь день.
- Солевой раствор. Рецепт его приготовления: в ведро налить горячей воды, заполнив его наполовину, добавить туда 200 грамм соли и 2/3 стакана 9% уксуса. Держать ноги в таком растворе ежедневно, минут по 20, на протяжении одного месяца.
- Компресс из глины. Для его приготовления необходимо развести 100-150 грамм зеленой или голубой глины до состояния густой сметаны. Затем полученную смесь нанести на больную зону и держать до полного высыхания. Перед применением всегда использовать свежеприготовленный компресс.
- Лечение камфорным маслом. Камфорное масло нужно массажными движениями нанести на пораженную область, и оставить на 10-15 минут. Как масло впиталось, необходимо эту область растереть спиртом и замотать в теплую ткань. Делать ежедневно, предпочтительно перед сном, на протяжении месяца.
- Настой из календулы. Чтобы его приготовить, нужно 2 столовые ложки ноготков заварить в стакане кипятка. Дать настояться 25-30 минут. Принимать по 100 мл ежедневно на протяжении месяца.
- Ванны на основе красного перца и хвои. Для приготовления такой ванны нужно 500 гр. Хвои прокипятить в 3 литрах воды на протяжении 30 минут. Как отвар остынет, добавить в него 2 ст. ложки красного перца, предварительно измельчив его. Потом в этот раствор долить не слишком горячей воды, и парить в нем ступни около 20-30 мин. Такую процедуру можно выполнять ежедневно.
Еще один способ народного лечения: необходимо голыми стопами топтать молодую крапиву.
Все эти способы лечения народной медициной к результату приведут если будут применяться как дополнение к основной терапии.
Виды
В зависимости от того, какой механизм повреждения нервов преобладает, неврологи выделяют следующие формы полинейропатии:
- аксональную: заболевание развивается в связи с нарушением функции аксона – центрального стержня нерва, который обеспечивает его питание;
- демиелинизирующую: болезнь вызвана распадом миелина – специального белка, окутывающего нервные волокна и обеспечивающего быстрое проведение по нервам импульса;
- нейропатическую – возникающую при поражении тел нервных клеток.
По преобладанию поражения нервов, которые выполняют ту или иную функцию, различают следующие виды полинейропатии:
- сенсорную – характеризуется преобладанием признаков вовлечения в патологический процесс чувствительных нервов (болью, онемением, жжением);
- моторную – проявляется доминированием симптомов поражения двигательных нервных волокон (мышечной слабости, истончения мускулатуры);
- сенсомоторную – определяются признаки одновременного поражения чувствительных и двигательных волокон;
- вегетативную – в патологический процесс вовлекаются вегетативные нервы, что проявляется усиленным потоотделением, учащённым сердцебиением, сухостью кожи, склонностью к запорам, эректильной дисфункцией;
- смешанную – в клинической картине заболевания присутствуют признаки поражения всех видов нервов.
В зависимости от причины, по которой произошло поражение периферических нервов, выделяют следующие разновидности полинейропатии:
- наследственную – передаётся детям от родителей;
- дисметаболическую – возникают в результате нарушения обмена веществ;
- токсическую – развивается при воздействии токсических веществ (солей тяжёлых металлов, органических растворителей);
- постинфекционную – возникает вследствие поражения нервов инфекционными агентами – вирусом иммунодефицита человека, палочкой дифтерии;
- паранеопластическую – имеет место сдавление нерва новообразованием или метастазами злокачественной опухоли;
- посттравматическую – возникающую в результате механического повреждения периферических нервов.
Если природу поражения периферических нервов выявить не удаётся, неврологи Юсуповской больницы устанавливают диагноз «идиопатическая полинейропатия».
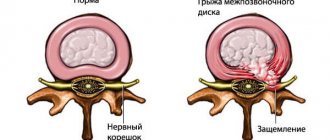
Что такое дискоз позвоночника
Важно узнать, что такое дискоз межпозвонкового диска (или позвоночника). Под этой патологией подразумевается развитие дегенеративного процесса в данной области. В основе механизма заболевания лежит нарушение метаболизма в области одного или нескольких дисков.
При развитии дискоза происходит преобразование нормальной структуры пульпозного ядра и фиброзного кольца, формирующие их ткани постепенно истончаются и усыхают. В результате пульпозное ядро выходит за место своей локализации, то же самое происходит с межпозвоночным диском. Формируется протрузия, или выпячивание диска, что провоцирует клиническую симптоматику. Если обобщить, протрузия – это есть и дискоз.
В далеко зашедших случаях данный патологический процесс способен привести к грыже межпозвоночного диска, которая провоцирует сдавление нервных стволов, кровеносных сосудов, а иногда и спинного мозга, что, в свою очередь, становится причиной выраженного болевого синдрома и других осложнений.
Важно отметить, что дискоз чаще поражает пояснично-крестцовый отдел позвоночника, что связано с его большой подвижностью и высокой нагрузкой. Также патология диагностируется в шейном отделе позвоночника. Это тоже связано с тем, что данная область характеризуется наиболее высокой подвижностью в организме, но поражается она реже, чем поясница, поскольку нагрузка на шею существенно ниже.
Симптомы
В дебюте заболевания пациентов беспокоит покалывание, онемение пальцев верхних и нижних конечностей. Затем появляется боль. В большинстве случаев симптомы полинейропатии вначале появляются на стопах, поднимаются по голеням к коленному суставу, затем возникают в верхних конечностях. Чаще всего неврологи выявляют следующие признаки полинейропатии:
- резкие болевые ощущения;
- повышенная чувствительность поражённых областей;
- жжение;
- зуд.
Из-за отсутствия тактильной чувствительности на конечностях пациенты легко травмируются – обжигаются или переохлаждаются, не замечая повреждений. В редких случаях у больных полинейропатией утрачивается координация и равновесие. По этой причине они не могут самостоятельно передвигаться. В поздней стадии заболевания пациента мучают постоянные боли, из-за которых нарушается качество сна, развивается депрессивное состояние, нарушается психологическое равновесие.
Неврологи при полинейропатии различают признаки раздражения и выпадения. К признакам раздражения относят следующие симптомы:
- дрожание конечностей (тремор);
- болезненные мышечные судороги (синдром Крампи);
- непроизвольные, видимые невооружённым взглядом, сокращения отдельных мышечных групп (фасцикуляции);
- учащённое сердцебиение (тахикардию);
- ощущение ползания мурашек по коже (парестезию);
- повышение кровяного давления (артериальную гипертензию).
Признаками выпадения являются несколько симптомов: мышечная слабость, атрофия (истончение) мышц, гипестезия (снижение чувствительности конечностей). У пациентов вначале появляется слабость в мышцах, расположенных дистально – удалённо от туловища. Если у больного поражается передняя группа мышц голени, ему трудно ходить на пятках. При распространении патологического процесса на заднюю группу мышц голени он не может ходить на цыпочках.
При полинейропатии могут определяться следующие признаки выпадения:
- фиксированный пульс – сердце сокращается с постоянной частотой из-за утраты функции нервов, которые регулируют работу сердца;
- склонность к запорам – развивается при нарушении функции нервов, которые обеспечивают работу органов пищеварения;
- гипогидроз – из-за недостаточного потоотделения пота кожа становится сухой.
Вследствие повреждения нервов, обеспечивающих поступление в головной мозг информации о взаимном расположении в пространстве конечностей, возникает шаткость походки при ходьбе с закрытыми глазами. Пациент, закрыв глаза, полностью утрачивает информацию о положении рук и ног, в результате чего нарушается равновесие. Из-за нарушения функции нервов, обеспечивающих изменение тонуса вен нижних конечностей, у пациентов при переходе из горизонтального в вертикальное положение появляется ощущение дурноты, головокружение, мелькание мушек перед глазами. Из-за того, что кровь продолжает оставаться в венозных сосудах ног, возникает кислородное голодание головного мозга, развивается ортостатический коллапс.
Поясничный остеохондроз: симптомы болезни и методы лечения
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Поясничный остеохондроз – один из наиболее распространенных видов остеохондроза, при котором происходят дистрофические изменения в связочном аппарате, межпозвоночных дисках и телах самих позвонков поясничного отдела позвоночника.
Такое широкое распространение заболевания объясняется тем, что основная нагрузка веса тела приходится как раз на поясничный отдел. Особенно поддаются нагрузке межпозвоночные диски этого отдела позвоночника при наклонах, подъеме тяжестей и в сидячем положении.
Содержание статьи: Причины поясничного остеохондроза Стадии остеохондроза поясничного отдела Симптомы поясничного остеохондроза Методы лечения
Поэтому к лечению болезни нужно относиться весьма серьезно. Тем более, что могут возникать такие осложнения, как протрузия, грыжа межпозвонкового диска, которые могут стать причиной паралича нижних конечностей.
Причины развития болезни
Основными причинами развития поясничного остеохондроза позвоночника считают травмы и малоподвижный образ жизни.
Кроме этого, большую роль играет наследственность, в частности, индивидуальные особенности организма, его гормональная, биохимическая и психогенная конституция.
Если родители болели остеохондрозом, скорее всего и дети столкнутся с этой проблемой, унаследовав предрасполагающие особенности строения тела.
К группе риска развития поясничного остеохондроза принадлежат все, чья деятельность связана с нагрузками на спину. Это грузчики, строители, официанты и т.д. Кроме того, имеют большую вероятность развития остеохондроза поясничного отдела и люди с «сидячей» работой – офисные сотрудники, водители.
Кроме этого, развитию остеохондроза могут способствовать и некоторые заболевания других органов и систем организма. Это:
- заболевания желудочно-кишечного тракта и печени;
- нарушение обмена веществ;
- заболевания органов малого таза;
- заболевания нервной системы.
К факторам, способствующим возникновению болезни, также относятся:
- пониженная двигательная активность;
- стрессы;
- длительное пребывание в неудобных позах;
- переохлаждение;
- неправильная осанка;
- врожденные изменения позвоночника;
- гормональные нарушения.
Стадии заболевания
- На первой стадии болезни боли в пояснице выражены слабо. Больной ощущает дискомфорт и болезненность, которые усиливаются при физических нагрузках. В остальное время болей нет. На этой стадии межпозвоночные диски начинают разрушаться.
- На второй стадии болезни происходит разрушение фиброзного кольца и уменьшается расстояние между позвонками, что приводит к защемлению нервных окончаний. Это приводит к возникновению сильных болей, распространяющихся не только в поясничном отделе, а и охватывающими наружную поверхность бедер, ягодицы, а иногда и голени.
- На третьей стадии остеохондроза поясничного отдела позвоночника начинается разрушение фиброзных колец и образование межпозвоночных грыж. При этом происходит заметная деформация позвоночника. Больного на этой стадии тревожат постоянные сильные боли.
- На 4 стадии болезни происходят такие изменения в позвоночнике, что больному становится трудно передвигаться. Это может привести к инвалидности.
Симптомы поясничного остеохондроза
Всю симптоматику поясничного остеохондроза разделяют на 4 группы:
- боль;
- ишемический синдром;
- корешковый синдром;
- позвоночный синдром.
Поясничный остеохондроз может иметь боль разной степени выраженности, локализации, происхождения, характера и интенсивности. Выделяют:
- Люмбалгия – постоянная ноющая боль в пояснице, которая усиливается после физических нагрузок, поднятия тяжестей, переохлаждения, при наклонах. Она значительно уменьшается в положении лежа.
- Люмбаго – возникшая внезапно боль по типу прострела. Она носит острый интенсивный характер и отдает на органы таза, переднюю брюшную стенку, в крестцовую область. При малейшем движении или даже покашливании, боль значительно усиливается, что вынуждает больного лежать в постели. Часто причиной такой боли служит резкий поворот, поднятие тяжести, травма.
- Люмбоишалгия – боль, распространяющаяся на ягодицы, одну или обе ноги, которые могут потерять чувствительность .
Корешковый синдром
Если остеохондроз поясничного отдела позвоночника не начинают лечить – он прогрессирует. При этом позвонки утрачивают свою недвижимость и становятся подвижными.
Это приводит к тому, что при поднятии тяжестей и резких движениях, позвонки сдавливают и раздражают нервные окончания и кровеносные сосуды. В таких случаях боль в пояснице слегка утихает, зато появляется в области иннервации повреждаемого нерва.
Боль может появиться в бедре, голени, ягодице или стопе и носит односторонний, сильный, сверлящий характер. Организм при этом старается оберегать поврежденный корешок, из-за чего происходит напряжение мышц и изменение походки. Она становится щадящей с уклоном в здоровую сторону.
Если и на этом этапе не проводить необходимого лечения, то вслед за раздражением корешков появляется и их воспаление. Оно сопровождается отечностью, застоем крови, интоксикацией. При этом после отдыха возникают боли в суставах и мышцах, которые пропадают после разминки. Боли могут сопровождаться чувством жара, ознобом и потливостью.
Кроме этого, вследствие корешкового синдрома могут возникать покалывание, онемение, ощущение «мурашек по коже» в области поясницы. Также при этом происходит снижение тонуса мышц, их атрофия и истончение.
Больным становится сложно ходить, подниматься и опускаться по лестницам. В особо сложных случаях, когда происходит сдавливание спинного мозга, возможно развитие паралича.
Ишемический синдром
Эта группа симптомов связана с нарушением кровообращения вследствие сдавливания кровеносных сосудов. Поначалу сужение артерий не постоянное, но со временем происходит постоянный спазм. При этом возникают боли во время ходьбы, которые проходят после остановки движения и кратковременного отдыха.
В результате отсутствия лечения и длительного спазма кровеносных сосудов происходит нарушение питания органов таза и, как следствие, нарушается их деятельность.
Также появляются боли в ягодицах и внутренней поверхности бедер. В запущенных случаях может наступить паралич ягодиц.
Позвоночный синдром
Из-за вышеописанных синдромов происходит постепенное изменение скелета. Вследствие сильных болей и слабости мышц позвоночник и таз перекашиваются, возникает сутулость, меняется осанка, походка становится неуверенной и напряженной.
Лечение поясничного остеохондроза
Лечение заболевания должно быть комплексным и своевременным. Очень редко остеохондроз поясничного отдела позвоночника заканчивается только острым периодом. Намного чаще он переходит в хроническую форму, которая требует лечения для предупреждения возникновения рецидивов.
Основные цели лечения:
- Устранение причин, вызвавших сдавливание и раздражение нервных корешков и кровеносных сосудов в позвоночнике.
- Подавление патологических процессов и устранение боли.
- Стимуляция восстановительных реакций организма.
- Укрепление двигательного аппарата.
Немедикаментозное лечение
При появлении болей в позвоночнике необходимо обязательно обратиться к доктору. В домашних условиях больному следует обеспечить покой с постельным режимом. При этом кровать должна иметь жесткий либо ортопедический матрас.
Медикаментозное лечение
Лечение фармацевтическими препаратами будет слегка отличаться в острой фазе и периоде ремиссии.
Народ опешил! Суставы восстановятся за 3 дня! Приложите…
Мало кто знает, но именно это лечит суставы за 7 дней!
В острой фазе очень важно снять болевой синдром, уменьшить воспалительный процесс и освободить корешки зажатых нервов. Для этих целей применяют НПВС, миорелаксанты, глюкокортикоиды, блокады.
НПВС
Эта группа препаратов обладает обезболивающим, противовопалительным и жаропонижающим действием. Препараты снимают отечности в тканях, благодаря чему проходит воспаление и уменьшается болезненность. Могут применяться препараты для внутреннего применения, ректальные средства и инъекционные.
Наиболее широко применяются:
- Диклофенак (Диклак, Диклоберл, Вольтарен, Диклобене, Фелоран, Диклонат П, Ортофен, Дикловит);
- Ибупрофен (Нурофен, Педеа, Бруфен, Адвил, Цефекон, Ибуфен);
- Пироксикам (Ревмадор, Саникам);
- Напроксен (Апранакс, Налгезин, Санапрокс, Напробене, Алив);
- Ацеклофенак (Аэртал, Асинак);
- Нимесулид (Найз, Аулин, Нимесил, Сулайдин);
- Декскетопрофен (Дексалгин, Фламадекс);
- Мелоксикам (Мовалис, Матарен, Оксикамокс, Мелокс, Меофлам).
Миорелаксанты
Средства этой группы призваны снимать мышечные спазмы, устраняя при этом боль и снимая скованность позвонков и суставов. Назначают препараты Мидокалм и Сирдалут.
Глюкокортикоды
Эти препараты назначаются только в случаях неэффективности других групп фармацевтических средств, так как имеют серьезные противопоказания и побочные реакции. Лечение этими препаратами проводится строго под контролем врача.
Блокады
Чаще всего делают новокаиновую блокаду, либо новокаиновую с глюкокортикоидом (например гидрокортизоном). Суть блокады – лекарство вводится непосредственно в область боли и быстро устраняет ее.
Используются блокады только для временного устранения болезненности, так как лечебных свойств они не проявляют. Часто принимать такие меры нельзя, так как организм привыкает и реагирует намного меньше. Кроме того, в месте ввода лекарства может наблюдаться атрофия мышц.
Когда снят острый приступ поясничного остеохондроза, назначаются средства для восстановления поврежденных тканей организма, для улучшения кровообращения и проводимости нервных волокон и восстановления работы мышц.
В этих целях применяются:
- Хондропротекторы. Назначаются для укрепления костной ткани и нормализации обменных процессов в хряще. Применяются: Алфлутоп, Мукосат, Терафлекс, Дона, Румалон, Структум и др.
- Витаминные препараты, в частности группа В, которая улучшает нервную проходимость. Могут назначаться Мильгама, Неуробекс, Нейромультивит и др.
- Сосудистые средства, которые призваны улучшить микроциркуляцию крови и питание тканей (Кавинтон, Эуфилин, Пентоксифилин, Трентал).
- Биогенные препараты, оказывающие стимуляцию на восстановительные процессы в организме.
Кроме этого, и в период обострения остеохондроза поясничного отдела позвоночника, и в период ремиссии могут применяться местные средства в виде мазей, гелей и кремов, которые обладают обезболивающим, согревающим, противовоспалительным или отвлекающим эффектом.
Широко используются: Дип Рилиф, Фастум гель, Долобене, Капсикам, Апизартрон, Траумель С, Хондроксид, Вольтарен гель, Финалгон, Никофлекс, Долобене и др.
Массаж
Поясничный остеохондроз лечится массажем. Благодаря грамотному его проведению происходит улучшение питания поврежденных тканей, снимается мышечный спазм, снижается болезненность и укрепляется мышечный каркас. Очень важно, чтобы массаж проводил квалифицированный специалист, особенно в острую фазу болезни, так как любые неверные движения могут усугубить состояние пациента.
Лечебная физкультура
Упражнения лечебной физкультуры подбираются индивидуально в каждом случае и выполняются только тогда, когда остеохондроз поясничного отдела позвоночника находится в периоде ремиссии.
Физиотерапия
Остеохондроз поясничного отдела позвоночника также лечится методами физиотерапии как в острый период, так и в период ремиссии. Наиболее часто применяются электрофорез, УФ-облучение, фонофорез, дарсонвализация, иглоукалывание и др.
Народная медицина
Существует много средств народной медицины для облегчения состояния при поясничном остеохондрозе, однако самостоятельно их применять не рекомендуется. Обязательно нужна консультация у доктора.
Для уменьшения боли и расслабления мышц принимают хвойные ванны. Широко используются и компрессы из отвара листьев лопуха.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Последствия
При нарушении функции нервов, которые регулируют работу сердца, нарушается ритм сердечной деятельности, в результате чего может внезапно наступить летальный исход. В случае выраженной мышечной слабости пациенты не могут передвигаться без посторонней помощи. При некоторых полинейропатиях (синдроме Гийена-Барре) нарушается функция нервов, которые обеспечивают движения дыхательных мышц.
Последствия полинейропатии могут быть разными. У некоторых пациентов симптомы заболевания под воздействием лекарственных препаратов подвергаются обратному развитию. У других, невзирая на своевременно начатую адекватную комплексную терапию, болезнь прогрессирует. Врачи клиники неврологи все усилия прилагают к стабилизации состояния пациента.
Записаться на приём
Диагностика
Врачи клиники неврологии Юсуповской больницы для определения причины полинейропатии проводят комплексное обследование, которое включает токсикологические тесты, определение уровня гормонов щитовидной железы и глюкозы в крови. Неврологи используют американские и европейские рекомендации, алгоритмы, шкалы для оценки степени выраженности полинейропатии.
Обследование пациента начинают с неврологического осмотра. Довольно часто единственным диагностическим методом, который позволяет выявить полинейропатию на начальной стадии заболевания, является определение вибрационной чувствительности. Неврологи проводят оценку порога вибрационной чувствительности при помощи неврологического градуированного камертона с частотой 128 Гц. Для определения тактильной чувствительности используют монофиламент 10 г. Чувствительность этого метода находится в диапазоне от 86 до 100%.
Для того чтобы определить порог болевой чувствительности врачи выполняют укол тупой неврологической иглой. Температурную чувствительность оценивают при помощи прибора «тип-терма». Это термический цилиндр, один конец у которого изготовлен из металла, а другой – из пластика. В норме люди по-разному ощущают прикосновение различных материалов.
В Юсуповской больнице неврологи применяют электрофизиологический метод оценки периферических нервов – стимуляционную электронейромиографию. Этот объективный, малоинвазивный и достаточно надёжный метод диагностики полинейропатии позволяет оценить степень тяжести, динамику и прогрессирование заболевания, выявить субклиническую стадию болезни.
Использование электрофизиологических методов исследования позволяет неврологам получить информацию не только о функции нервного волокна, но и о его структуре. Врачи клиники неврологии устанавливают, какие волокна преимущественно повреждены – моторные или сенсорные, а также оценивают характер поражения нерва –демиелинизирующий или аксональный.
Электрофизиологические методы исследования неврологи Юсуповской больницы используют для дифференциальной диагностики полинейропатий. Они информативны в случаях быстрого прогрессирования и атипичного течения заболевания.
Врачи клиники неврологии для очень раннего выявления поражения тонких немиелинизированных нервных волокон используют инвазивные методы исследования, в частности панч-биопсию кожи стоп. В последующем лаборанты выполняют иммуногистохимический анализ плотности нервных волокон, используя маркер нервной ткани PGP 9,5. К неинвазивным диагностическим методам относится исследование плотности тонких нервных волокон в роговице с помощью конфокального микроскопа. Столь детальное исследование состояния тонких нервных волокон необходимо для того, чтобы врачи получили возможность начать адекватную терапию полинейропатии на самых ранних стадиях поражения нервных волокон.
Для выявления периферической полинейропатии врачи используют биопсию икроножного нерва. Эта диагностическая процедура полезна, если причина заболевания неизвестна или болезнь протекает атипично.
Диагностические методы
Так как нейропатия имеет ряд схожий с другими заболеваниями симптомов, необходимо тщательно подойти к диагностике пациента, исключить наиболее встречающиеся заболевания. Специалист должен внимательно выслушать жалобы пациента, с помощью осмотра выявить внешние проявления симптоматики, изучить медицинскую карту и историю хронических заболеваний. Возможно, необходимо расспросить о наследственных патологиях, которые тоже имеют место быть.
Помимо этого используются инструментальные диагностические методы, позволяющие точно выявить отклонения:
- исследование рефлексов и их чувствительности;
- общий и биохимический анализ сыворотки крови;
- УЗИ брюшной полости и почек;
- Электронейромиография – для выявления отклонений в скорости подачи импульсов о ЦНС к волокнам;
- пункция спинномозговая;
- рентген позвоночного отдела;
- при необходимости биопсия тканей.
Предварительный осмотр, данные исследования помогут составить полную клиническую картину, поставить верный диагноз и назначить эффективное лечение.
Лечение
Неврологи Юсуповской больницы начинают комплексную терапию полинейропатий с ликвидации причины заболевания. Эндокринологи с помощью диеты и медикаментозного лечения стабилизируют уровень глюкозы в крови. Если поражение нервов вызвано инфекционным агентом, проводят антибактериальную или противовирусную терапию. При дефиците витаминов группы В восполняют их нехватку в организме. Питание нервных волокон улучшается при назначении препаратов, улучшающих микроциркуляцию крови.
Специалисты клиники реабилитации для восстановления нервных функций применяют различные виды лечебного массажа, оказывающего следующее действие:
- улучшение эластичности, тонуса мышечных тканей;
- уменьшение напряжения;
- увеличение степени подвижности суставов;
- улучшение обменных процессов и обращения лимфы;
- снижение уровня стресса;
- повышение иммунитета.
Хорошим эффектом обладают физиотерапевтические методы. Они улучшают микроциркуляцию, уменьшают болевой синдром, восстанавливают мышечные клетки. С пациентами, у которых возникли серьёзные поражения нервов и мышц, работает эрготерапевт. Он помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий. Схему реабилитационных мероприятий разрабатывают индивидуально для каждого пациента.
Пациентам, у которых вследствие острой полинейропатии образовались пролежни, важно сохранить подвижность суставов. Инструктор ЛФК несколько раз в сутки проводит с пациентом пассивные или активные лечебные упражнения, направленные на увеличение диапазона движения. В остром периоде полинейропатии врачи контролируют болевые ощущения пациента и снимают их анальгезирующими препаратами. Пациентам, страдающим синдромом Гийена-Барре, врачи отделения реанимации и интенсивной терапии при необходимости проводят респираторную поддержку.
Как лечить нейропатию
Вылечить полинейропатию невозможно без воздействия на первопричину заболевания – сахарный диабет. Необходимо тщательно регулировать уровень сахара в крови. Причем одинаково вредно как резкое его повышение, так и резкое падение. Больному назначаются уколы инсулина или таблетки. Дозировка того и другого препарата должна подбираться строго индивидуально. На практике это является непростой задачей. Вид препарата и его доза практически постоянно корректируются, т.к. уровень сахара может часто меняться.
Также для лечения нейропатии применяются:
- средства для укрепления сосудов;
- препараты, регулирующие метаболические процессы в тканях;
- антиоксиданты с липоевой кислотой;
- витамины группы – В1, В6, В12;
- витамин Е;
- обезболивающие лекарственные средства – анальгетики, опиоиды, антиконвульсанты, а также антидепрессанты;
- дополнительно назначаются физиотерапевтические процедуры: электрофорез, электростимуляция, магнитотерапия. Показаны специальные занятия ЛФК, массаж, иглоукалывание.
Если терапия не дает должного эффекта, в спинной мозг пациента вживляют особые импланты-стимуляторы, которые снимают сильные боли.
Проводится симптоматическое лечение с учетом проявлений болезни, которые зависят от того, какие именно органы страдают от дисфункции нервной системы.
Лечение народными средствами
Народная медицина предлагает ряд рецептов для облегчения состояния больного плинейропатией. Эти меры можно принимать, но только как дополнительные методы лечения.
- Компресс из голубой глины: развести глину водой в пропорции 1:1, нанести на больное место и дать высохнуть. Повторять в течение 2 недель.
- Отвар трав – ромашки и крапивы в пропорции 1:1 – в 200 г воды. Для настаивания держать его 15 минут на водяной бане. Пить 3 раза в день около 2 месяцев.
Прогноз
Полинейропатия – опасное для человека заболевание. При отсутствии адекватной терапии заболевание прогрессирует и приводит к серьёзным последствиям. У пациентов может развиться мышечная слабость, снижение тонуса мускулатуры, а затем и полная атрофия мышц.
Пациенты вынуждены менять привычный образ жизни. Они утрачивают способность самостоятельно передвигаться и обслуживать себя в быту. Вследствие этого повышается уровень тревожности, развивается хронический депрессивный синдром. Чтобы избежать нежелательных последствий, улучшить качество жизни, при наличии признаков полинейропатии записывайтесь на приём к неврологу Юсуповской больницы, позвонив по телефону. Специалисты контакт центра предложат удобное время консультации врача, специализирующегося на лечении полинейропатий.
Записаться на приём
Автор
Светлана Владимировна Щербакова
Врач-анестезиолог-реаниматолог, врач-кардиолог
Возможные последствия и осложнения нейропатии нижних конечностей
Заболевание может серьезно сказаться на здоровье.
К плохим последствиям и осложнениям относят:
- Чувствительные расстройства. Они возникают, если повреждены чувствительные (сенсорные) нервные волокна. Проявляются в виде:
- Наличие сильных болей в области пораженного нерва, носящие простреливающий характер;
- Появление неприятных ощущений, напоминающих присутствие инородного тела под кожей, которые беспокоят постоянно, и в покое и в движении;
- Потеря некоторых видов чувствительности, например — невозможность различить горячее от холодного, или чувствовать поверхность под ногами.
- Вегетативно-трофические изменения. Появляются из-за поражения вегетативных волокон, находящихся в составе нерва. Эти повреждения ведут последствиям:
- Сухость и истончение кожи;
- Выпадение волос;
- Образование пигментных пятен на коже;
- Нарушение в работе потовых желез;
- Не заживление травм, порезов, с дальнейшим нагноением и гангреной конечностей.
- Двигательные нарушения. Появляются вследствие повреждения двигательных (моторных) волокон. Изменения ведут к следующим последствиям:
- Снижение коленного и ахиллового рефлекса;
- Появление судорог и мышечных спазмов;
- Мышечная слабость и атрофия мышц, приводящие к инвалидности.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.