Антибиотики при абсцессе: виды
Причиной абсцесса чаще всего является бактериальная инфекция, побороть которую можно только использование антибиотиков. Абсцесс – местная защитная реакция организма. Процесс воспаления начинается из-за устремления к месту поражения тканевых микрофагов и лейкоцитарных нейтрофилов.
К воспалению может привести деятельность сразу нескольких видов бактерий. Это могут быть грамположительные, аэробные или анаэробные бактерии. Если в процессе воспаления было выявлено гнойное содержимое, назначают приме антибиотиков.
Антибактериальная терапия должна назначаться только после изучения характера протекания воспалительного процесса
Виды антибиотиков:
- Циклоспориновые антибиотики;
- Линкозамиды;
- Препараты группы макролидов;
- Пенициллиновые антибиотики.
Антибактериальная терапия должна назначаться только после изучения характера протекания воспалительного процесса. Все антибиотики направлены на то, чтобы уничтожить клетки бактерий. Важно помнить о том, что многие антибиотики иметь побочные эффекты.
В первые дни после укола появляется инфильтрат, который характеризуется гиперемией, отеком, болезненностью, интенсивность которых зависит от глубины процесса. Обычно инфильтрат сопровождается повышением температуры тела и воспалительным изменением в крови. В ближайшее время инфильтрат или рассасывается сам по себе, либо может перейти в гнойное воспаление от укола – флегмону или абсцесс.
Абсцесс как вид осложнения от укола
Постинъекционный процесс характерен достаточно быстрым ограничением воспалительного процесса.
В таких случаях размер инфильтрата при воспалении после укола постепенно возрастает до образования демаркационной зоны, которая потом сформируется в хорошо выраженную демаркационную оболочку.
В середине абсцесса развивается размягчение гноя, которое увеличивается в направлении периферии.
Кожа может истончаться, что приводит к самопроизвольному прорыву абсцесса.
В месте воспаления после укола образуется гиперемия и припухлость, болезненность.
Во время формирования пиогенной капсулы на месте абсцесса после укола уменьшается воспалительная и температурная реакция в крови.
Флегмона как разновидность воспаления от укола
Флегмона после укола — это обычно быстро прогрессирующая пропитка гноем клетчатки и окружающих тканей, которые в некоторых участках подвержены расплавлению. По периферии гнойная пропитка флегмоны на месте укола, не имеющая четких границ, может переходить в зону серозной инфильтрации. В этом месте наблюдается припухлость, плотная диффузная инфильтрация, гиперемия, режущая боль, местная гипертермия, хорошо выраженный отек окружающих тканей.
Диагностика
Симптомы абсцесса после укола специфичны и ярко выражены, в результате чего в процессе диагностирования не возникает проблем. Однако с точностью поставить окончательный диагноз невозможно без проведения лабораторно-инструментальных обследований.
В первую очередь клиницист должен самостоятельно выполнить несколько манипуляций:
- изучение истории болезни — для поиска патологического этиологического фактора;
- сбор и анализ жизненного анамнеза;
- пальпация проблемной зоны;
- оценка состояния кожного покрова в пораженной области;
- измерение значений температуры;
- детальный опрос — поможет узнать, как давно появился абсцесс ягодицы и насколько сильно выражены симптомы подобного заболевания.
Наибольшей диагностической информацией обладают следующие лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови;
- бактериальный посев гнойного инфильтрата, выделяемого из гнойника;
- общий анализ мочи.
Для подтверждения или опровержения развития осложнений могут потребоваться такие инструментальные процедуры:
- УЗИ;
- КТ;
- МРТ.
Абсцесс ягодицы
Лечение абсцесса после укола в ягодицу
Лечение постинъекционного абсцесса в ягодице — это комплексное мероприятие, состоящее из различных методов. Но в любом случае при образовании инфильтрата введение инъекций должно быть прекращено.
До нагноения уплотнения можно обойти хирургическое вмешательство. В зависимости от глубины расположения инфильтрата и состояния больного лечение может быть проведено амбулаторно.
- Антибиотики. Средство назначается после определения возбудителя и принимается полным курсом, а не до исчезновения симптомов. Амоксициллин, ампиокс, пенициллин, стрептоцид.
- Ненаркотические анальгетики и жаропонижающие. Это может быть как несколько препаратов, так и один с двойным действием. Нурофен, нимесил, ибуклин, бутадион, парацетамол.
- Антигистамины. Тавегил, супрастин.
- Витамины. В6, А, Е, аскорбиновая кислота.
- Местное лечение. Обработка фукорцином, перекисью водорода.
- Накладывание на область инфильтрата компрессов с магнезией (раствор магния сульфата).
- Гомеопатия может быть назначена с целью замедления воспаления или ускорения созревания гнойника. Эхинацея, белладонна гоммакорд.
- Физиолечение. Электрофорез, УВЧ, гипербарическая оксигенация, магнитотерапия, лазеротерапия, дарсонваль, аппликации парафина и озокерита. Методы выбираются в зависимости от состояния и степени выраженности абсцесса. Физиолечение обладает обезболивающим, противовоспалительным, регенерирующим эффектом, уменьшает отечность и улучшает кровообращение.
Хирургическое вмешательство подразумевает рассечение гнойника скальпелем. В зависимости от необходимости операция может быть проведена как под местным обезболиванием, так и под внутривенным наркозом.
Абсцесс вскрывают, вычищают его полость и промывают растворами антисептиков. После операции пациент какое-то время остается в стационаре. Возможно назначение антибактериальных и противовоспалительных препаратов.
Как еще можно лечить абсцесс в домашних условиях после неудачного укола?
Народные методы лечения постинъекционного абсцесса ягодицы целесообразно применять только в самом начале до сильного воспаления и нагноения инфильтрата. При отсутствии положительной динамики спустя 3-5 дней или ухудшении состояния больному следует немедленно обратиться за квалифицированной медицинской помощью.
- Йодная сетка. Спиртовым раствором йода смачивают ватный жгутик или палочку и рисуют сетку на пораженном участке с клетками примерно 1 см на 1 см два раза в сутки. Место прокола иглой должно остаться чистым. Длительность лечения не превышает 3-4 дней.
- Свежий лист белокочанной капусты. Лист нужно промыть, немного примять или отбить молоточком для мяса. Лист нужно приложить к воспаленному участку кожи, закрепить лейкопластырем или плотным бельем на 4-6 часов. За сутки нужно сменить несколько листов капусты. Для усиления противовоспалительного эффекта капусту можно смазать медом и этой же стороной приложить к телу.
- Подобным действием обладает лист подорожника.
- Лопух. В качестве лекарственного средства используют листья и корни, как в целом виде, так и молотые. Свежий лист лопуха смазать медом, приложить к уплотнению на попе, накрыть пленкой и оставить на 10-12 часов. Также листья и корни можно измельчить и применять в виде кашицы.
- Листья алоэ. С растения сорвать мясистый лист, положить в холодильник на двое суток. Далее отбить его до появления сока и зафиксировать в месте появления инфильтрата.
- Творог. Творог нужно нагреть на водяной бане, раздавить до однородной кашицы, остудить до комнатной температуры и приложить к абсцессу на 10-12 часов. Такие процедуры можно проводить в течение недели.
- Хлеб. Из хлеба и воды сделать кашицу. Немного подогреть и наложить на нарыв на пару часов.
- Смесь из лука, имеющегося антисептика для наружного применения, меда и мыла хозяйственного. Все смешать, подогреть на водяной бане, нанести на кожу и накрыть марлей. Сверху можно приложить теплую грелку.
- Мыло и молоко. Небольшую часть куска хозяйственного мыла натереть теркой и перемешать с коровьим молоком (1:2). Вылить в кастрюлю и кипятить на медленном огне около 90 минут до средней густоты. Прикладывать к абсцессу массу комнатной температуры.
Для предотвращения развития абсцессов после инъекции в ягодицу важно использовать только стерильные расходные материалы (одноразовые шприцы, марлевые тампоны, перчатки), не ставить уколы в одно и то же место на протяжении короткого промежутка времени (расстояние между проколами иглы должно быть не менее 1 см), не прикасаться ягодицами к холодным предметам в течение лечения и не переохлаждать организм в целом.
Как лечить абсцесс после укола? Без вариантов, следует обратиться к врачу и как можно скорее. Мягкие ткани очень быстро расплавляются некротическими массами, увеличивая область распространения инфекции.
- При возникновении инфильтрата следует прекратить введение лекарств в эту область и начать активное лечение формирующегося воспаления.
- Показано физиотерапевтическое лечение динамическими токами, проведение электрофореза гамма-глобулина и протеолитических ферментов в область воспаления.
- Инфильтрат наблюдается в динамике: если после 3-4 сеансов физиотерапии не происходит видимого уменьшения припухлости, остается боль, а на УЗИ обнаруживается жидкостное образование, переходят к хирургическому лечению, описанному выше.
В зависимости от размера постинъкционного абсцесса лечение проводится в амбулаторных или стационарных условиях. Но однозначно, гнойник необходимо вскрывать и это может сделать только хирург в соответствующих условиях.
https://www.youtube.com/watch?v=
После вскрытия гнойника обязательно назначаются антибиотики. Если был сделан бак. посев гноя на чувствительность к антибиотикам, то врач сразу назначает соответствующий антибиотик. Кроме этого назначается общеукрепляющая терапия и проведение перевязок послеоперационной раны.
При отсутствии противопоказаний (склонность к образованию тромбов, кровотечению, беременность, туберкулез, сифилис, повышенная температура) рекомендовано проведение физиопроцедур, которые направлены на уменьшение боли, отечности, воспалительного инфильтрата. Врач назначает соответствующее физиолечение в зависимости от стадии развития абсцесса.
Если вы после укола заметили, что что-то пошло не так и образовался инфильтрат, то не тяните, начинайте действовать сразу. Народная медицина рекомендует следующее:
- Йодная сетка. На месте инъекции нарисуйте решетку – несколько перпендикулярных линий. Для этого ватную палочку смочите в пузырьке с йодом, а затем нарисуйте йодную сетку. Подобную процедуру проводите дважды в день, второй раз – на ночь.
- Капустный лист. Возьмите свежий капустный лист, срежьте толстые прожилки, а лист слегка отбейте кухонным молоточком, а затем приложите лист на место инфильтрата, закрепите и оставьте на 5-6 часов. В течение дня меняйте лист 3-4 раза. Эффект от лечения усилится, если капустный лист смазать медом.
- Листья лопуха. 5 листьев лопуха или корневище размолоть и прикладывать к абсцессу на полчаса.
- Листья подорожника. Возьмите свежие листья подорожника, помните их руками и приложите к абсцессу.
- Спиртовый компресс. Смочите спиртом или водкой кусок ваты и приложите к проблемному месту, сверху прикройте пленкой и закрепите, чтобы компресс не спал. Можно делать несколько раз в день, после того, как вата высохнет. Подобные компрессы можно делать из настойки коровяка или прополиса, которые можно купить в аптеке. Можно использовать домашние настойки, приготовленные из березовых почек, софоры японской.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук. Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного. В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Одним из самых распространенных видов осложнений является постинъекционный абсцесс. Инъекции могут быть внутривенными и внутримышечными. Оба вида при неправильном выполнении могут привести к осложнению в виде абсцесса.
Абсцесс имеет локальный характер, что означает его ограниченность от тканей, которые его окружают. Главной причиной воспаления считается неправильная антисептическая обработка места укола, рук и используемых материалов. Самыми распространенными путями заражения считаются необработанные руки, загрязненные расходные материалы и необработанная кожа пациента.
Лечение абсцесса:
- Прекращение введения инъекций;
- Использования физиотерапии;
- Проведение УЗИ (по мере необходимости);
- Хирургическое лечение при воспалении длительного характера.
Абсцессы чаще всего поражают ягодицы
Чаще всего абсцессы поражают ягодицы, которые являются самым распространенным местом для уколов. Если пациент делает себе укол самостоятельно, делает он его в бедро, что часто приводит к абсцессу. Симптомы воспалительного процесса зависят от глубины поражения тканей.
Неправильное выполнение укола в ягодицу может вызвать постинъекционный абсцесс. Основной фактор возникновения воспалительного процесса – игнорирование стерильности. К причинам воспаления можно также причислить общую слабость, пониженный иммунитет, слишком долгое соблюдение постельного режима. У детей абсцесс чаще всего возникает после АКДС. Воспаление выглядит как покраснение и уплотнение пораженной ткани.
Немаловажный фактор, на который следует обратить внимание, сильные боли при прикосновении к воспаленному участку. Начало абсцесса сопровождается повышением температуры тела. Дальнейшая симптоматика включает появление припухлости, уплотнений и покраснений.
Сколько стоят лекарства?
Препараты для устранения постинъекционных инфильтратов могут иметь разную стоимость, в зависимости от состава, действующих веществ и региона. В тяжелых случаях больным требуется комплексное лечение — средства местного действия в комбинации с иммуностимуляторами, антибактериальными и сосудоукрепляющими лекарствами. Точную стоимость медикаментов можно узнать в обычных или интернет-аптеках.
| Препарат | Действующее вещество | Производитель | Цена, руб |
| Мазь Вишневского | Березовый деготь, ксероформ, касторовое масло | Борщаговский фармацевтический завод | 60 |
| Димексид | Диметилсульфоксид | Химреактивкомплект завод, РФ, Галичфарм, Украина | 80 |
| Гепариновая мазь | Гепарин натрия | Нижфарм, Россия | 120 |
| Троксевазин | Троксерутин | Балканфарма-Разград, Болгария | 300 |
| Сульфат магния | Сульфат магния | Чаще всего в аптеках представлена продукция российских и украинских производителей | 37 |
При использовании медикаментозных препаратов для лечения шишек или уплотнений, образовавшихся после внутримышечных инъекций, следует учитывать их особенности. Каждое средство имеет противопоказания и побочные эффекты, с которыми следует ознакомиться перед лечением. Чаще всего в их число входит детский возраст, индивидуальная непереносимость и беременность, подробнее о способе применения лекарств можно узнать в инструкции по применению.
Лечение народными средствами в домашних условиях
По рекомендациям народной медицины можно использовать такие средства:
- Йодная сетка;
- Лист капусты;
- Лист подорожника;
- Спиртовой компресс;
- Тертый сырой картофель;
- Лист лопуха.
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук.Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного.В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Как лечить чирей?
Итак, как же как лечить чирей на попе? Вылечить в домашних условиях это заболевание возможно только на первых стадиях. Бывают случаи, когда чирей не так просто распознать по известным симптомам, иногда требуется вмешательство специалистов, способных подробно исследовать пациента.
Для эффективного лечения чирей, нужно как можно раньше определить наличие заражения вышеуказанными стафилококковыми бактериями. Только так возможно устранить фурункул в небольшие сроки, и избежать ухудшения состояния пациента.
Внимание! Нельзя пронзать иголкой или выдавливать чирей самостоятельно. Только специалист может убрать фурункул и гной благодаря специальным обработанным медицинским инструментам.
Для того, чтобы избежать осложнений и ухудшения здоровья, стоит придерживаться следующих советов:
- Каждый день использовать антисептические растворы, для обработки чирей;
- Избавиться от боли можно не только с помощью болеутоляющих, но и обычным народным средством: нагреть область заражения сухим и теплым предметом;
- Не стоит забывать о личной гигиене – горячая ванна и хорошее мыло способны предотвратить распространение инфекции по всему телу;
- Помимо душа, стоит воспользоваться компрессами из народных средств. Они способны вылечить зараженные участки тела гораздо быстрее, некоторых средств;
- Воспользовавшись пластырем, можно избежать различных раздражителей: трение об одежду, царапин и так далее.
Эффективные мази.
Если нет возможности пойти к врачу, то фурункул можно вылечить как у ребенка, так и у взрослого. Достаточно приобрести в местной аптеке мази, которые можно приобрести без рецепта.
- Мазь Вишневского. Это антисептическое средство, которое содержит в своем составе деготь, ксероформ и касторовое масло. Эта мазь имеет лечебные свойства, которые невозможно найти в других препаратах. Во время применения препарата можно избавиться не только от воспаления, но и восстановить эпителий за небольшой срок. Для полного выведения гноя, стоит пропитать мазью марлевую повязку, после чего приложить ее на зараженный участок на 2 часа. Для улучшения эффекта стоит повторить процедуру 4 раза в неделю. Однако это средство не так идеально – имеются противопоказания.
- Ихтиоловая – дезинфицирующая и антисептическая мазь, которая может быстро устранить с кожи различную инфекцию, при этом воспаления постепенно вылечиваются. При производстве этого средства используется ихтиол – активное соединение, имеющее благоприятное влияние на здоровье эпителия. Можно использовать мазь как без использования примочки, так и с ней. Небольшое количество препарата наносится на эпицентр зараженного участка, после чего его нужно втирать до полного впитывания. Однако, имеются побочные средства – появление аллергических реакций, дискомфорт и многое другое.
- Левомеколь – это не только антибиотик, но и репарант, благодаря которому можно быстро излечить фурункул, и вывести гной за несколько недель. В составе препарата входит метилурацил и хлоамфеникол. Чтобы использовать весь потенциал этой мази, нужно намазывать зараженную часть и положить на нее чистую ткань. Инфицированная поверхность обрабатывается не больше двух раз в день на протяжении недели. У некоторых людей может появиться аллергия на некоторые компоненты, в виде покраснений, сыпи и так далее.
Лечение антибиотиками.
Чтобы подобрать нужный препарат, нужно полностью проанализировать инфицированный участок на наличие болезнетворных бактерий. Современная медицина позволяет эффективно бороться против фурункулеза благодаря антибиотикам, которые влияют на определенное место. Если вы решили, что будите лечиться подобными средствами, стоит обратиться к врачу, так как самостоятельно подобрать нужные препараты практически невозможно.
- Оксациллин – способен противостоять множеству разнообразным вредоносным микроорганизмам, включая золотистый стафилококк. Как показывает практика, нужно выпеть одну таблетку за час до приема пищи. Время лечения этим препаратом – свыше недели.
- Эритромицин – антибиотик, который прекращает распространение инфекции, из-за чего его используют при высокой температуре и первых симптомах появления заболевания. Во время использования препарата воспаления проходят за несколько дней, а иммунитет человека начинает усиливаться. Это средство предназначено только для взрослых, а его применение не должно превышать 2 недель.
Проверенные народные средства.
Благодаря нашим предкам, которые не имели в свое время лекарственные препараты высшего качества, самостоятельно боролись с чирей. Но не стоит забывать о современных лечебных препаратах, которые способные оказать благотворное влияние за небольшой срок.
Ниже представлены самые эффективные средства, которые позволят справиться с болезнью на первых стадиях появления фурункула.
- Запеченный лук способен улучшить иммунитет. Разогрейте в духовке луковицу – положите ее на полчаса при температуре не больше 150 градусов. После чего измельчите раскрошите хозяйственное мыло и измельчите луковицу. Смешайте ингредиенты таким образом, чтобы получилась каша. Смажьте кашицей фурункул и обвяжите его бинтом. Повторите процедуру спустя сутки.
- Как только вы промоете листик алоэ, избавитесь от колючек и измельчите его до тех пор, пока не останется один сок, пропитайте им марлевую повязку и приложите к фурункулу. Подобную повязку нужно менять раз в несколько часов.
Оперативное лечение
Наиболее эффективная оперативная методика лечения – хирургическая некрэктомия, или иссечение нежизнеспособных тканей.
- Формирование первичного шва.
- Ферментативный некролиз.
- Вакуумная аспирация гноя при помощи дренажа.
- Последующее проточно-промывное дренирование с использованием гипохлорита натрия и протеолитических ферментов.
Последний этап способствует профилактике вторичного инфицирования. Подобный закрытый метод лечения способствует скорейшему заживлению тканей, пораженных абсцессом.
Применяемая ранее методика открытого лечения без формирования первичного шва в 30 % случаев приводила к инфицированию пациентов. Чаще всего источником инфекции становилась синегнойная палочка.
Пункция абсцесса ягодицы, распространенная ранее, как метод лечения теперь не актуальна. Такая манипуляция провоцирует осложнения в виде флегмоны, гнойных затеков, перехода процесса в хроническую форму.
Как выявить чирей?
Чирей на попе, как и на других местах, переживает несколько состояний. Каждое из них протекает определенный промежуток времени.
- Состояния первое – инфильтрация. Образуются онемение, покалывание и кожный зуд в зоне заражения фурункулом. Подобная фаза протекает на протяжении 2-3 дней.
- Состояние второе – нагноение. Как только возникает красная опухоль, значит воспалительный процесс начал протекать в ускоренной форме. Спустя несколько суток чирьи начинают становиться тверже, болезненней, и они увеличиваются до размеров шарика для пинг-понга.
- Состояние третье – абсцедирование. Полным ходом идет формирование гнойника – белая головка у фурункула, после соприкосновения с ней возникает резкая боль. На протяжении всей этой стадии отек начинает уменьшаться, а гной постепенно выходит. На фото ниже можно увидеть, как зараженная кожа приобретает нездоровый цвет. На протяжении 10 дней, после постоянного лечения чирей, возможно избежать осложнений. Кожа постепенно возвращает свой естественный цвет, а как только гной полностью выведен, зараженный эпителий продолжает восстанавливаться.
Особенности протекания заболевания при осложнениях
Наилучшим отличием постинъекционного абсцесса от других является плотная оболочка, в результате воспаление не распространяется за пределы своей локализации.
Однако, если запустить лечение, либо при неправильном лечении, количество гнойной массы может увеличиться до такой степени, что стенки могут не выдержать и прорваться. В результате может появиться флегмонозное воспаление, а оно в свою очередь имеет риск осложнения образованием свищей.
Также при запущенном случае из-за попадания болезнетворных микроорганизмов развивается септическое поражение. Есть риск заражения крови, которое может сочетаться с тяжелой патологией. Попадание болезнетворных бактерий в кровь может привести к остеомиелиту.
Если не лечить абсцесс, появившийся после инъекции на ягодице, высок риск возникновения осложнений:
- образование флегмоны;
- гнойные затеки;
- вторичное инфицирование;
- переход болезни в хроническую стадию;
- сепсис;
- остеомиелит.
Отличительная особенность постинъекционного абсцесса – формирование вокруг инфильтрата особой капсулы (пиогенной мембраны). Благодаря этому воспалительный процесс ограничивается ее пространством, не распространяясь на здоровую ткань. Чрезмерное скопление гноя и вызванное им давление на ткани в запущенных случаях приводит к разрыву оболочки капсулы.
Флегмона формируется чаще других осложнений. В осложненных случаях развивается сепсис (заражение крови) и полиомиелит .
Абсцесс ягодицы, фото которого не вызывает приятных ощущений, может привести к серьезным проблемам. Отличительная его черта – наличие инфильтрационной капсулы. Поэтому воспалительный процесс не распространяется, а находится приблизительно в одном месте. Но если абсцесс от укола на ягодице не лечить, то капсула под напором большого количества гноя прорывается, и содержимое распространяется по тканям. На фоне этого может развиться флегмона или свищевой ход. Они, в свою очередь, могут спровоцировать сепсис и остеомиелит.
Обычно гной находится в изолированной полости за счет пиогенной оболочки, которая не дает распространиться гною дальше.
Если абсцесс не лечить или лечить неправильно, то эта оболочка повреждается, может лопнуть. Инфекция попадает в рядом расположенные ткани, в данном случае развивается обширная флегмона, которая со временем осложняется образованием свищей.
При попадании инфекции в кровяное русло, может развиться сепсис (заражению крови), остеомиелит в рядом расположенных костях или некроз мягких тканей.
Чирей – что это такое?
Чирей вызывает «Стафилококк» – род бактерий семейства Staphylococcaceae, которая формируется постепенно.
По ходу заражения бактерией, первый этап характеризуется инфекцией, после чего образуется чирей, и только в конце это перетекает в карбункул.
В чем разница, между фурункулом и чирей? Разницы нет – это названия одного и того же заболевания. Они оба имеют одинаковые причины образования, симптомы и методы лечения. Их можно отличить от других опухолей легким способом:
- зона заражения постепенно краснеет;
- появляется зуд;
- отек.
После нескольких часов, фурункул начинает увеличиваться в размерах, что сопровождается увеличением его плотности и образованием конусной формы. Спустя 4 дня чирей принимает внушающие размеры, а зона заражения увеличивается в несколько раз, при этом кожа продолжает краснеть.
В эпицентре начинает виднеться стержень , а окружающая окраска приобретает зеленоватый оттенок. По ходу заражения, воспаления сопровождаются резкими болями и высокой температурой.
Если лечить чирей в домашних условиях, то можно полностью избавиться от всех симптомов за 2 дня. При этом, может появится небольшая ранка. Как только фурункул заживляется, появляется небольшой рубец. Однако в некоторых случаях, чирей может появится не только на ягодицах, но и на руках, животе и голове, что приводит к формированию фурункулеза.
Внимание! При фурункулезе стоит срочно обратиться за помощью к специалисту, так как подобные случаи должны быть под наблюдением врачей.
Чем опасна?
Появление фурункула всегда неприятный звоночек, который может привести к появлению более серьезных заболеваний, если иммунитет организма ослаблен. Из-за большого количества фурункулов, происходит заражение крови, что приведет к попаданию вредоносных бактерий через кровоток. Это приводит к инфицированию плазмы и появлению новых заболеваний.
Заражение крови происходит не только в зоне заражения, но и во всем организме. Это приводит к тому, что человек чувствует:
- усталость,
- дискомфорт,
- многократному ухудшению иммунитета,
- нестабильность температуры тела.
В итоге обычный чирей на попе, как на нижней картинке, может привести к смерти, без необходимого лечения.
Причины постинъекционного абсцесса
Основной причиной абсцесса на месте укола является несоблюдение правил асептики и антисептики. Инфекционный агент может попасть в ткани человека тремя путями:
- через необработанные руки медицинского персонала;
- через расходные материалы (вата, шприц, лекарство);
- с кожи пациента, не обработанной в месте введения инъекции или после таковой
Нарушение правил безопасности на любом этапе инъекционного введения лекарства может привести к серьезным последствиям, из которых инфильтрат и абсцесс являются далеко не самыми серьезными.
Постинъекционный абсцесс ягодичной области является самым частым осложнением уколов, поскольку именно в эту область проводят большинство внутримышечных инъекций. Особенность данной области заключается в хорошо развитой жировой клетчатке, служащей идеальной средой для размножения попавших в нее микроорганизмов.
Вторым местом, где возникают постинъекционные абсцессы, является область бедра. Очень часто пациенты, которые вводят себе лекарство сами, выбирают переднюю или боковую поверхность бедра для инъекции. Нарушение правил асептики или техники введения приводит к абсцессам мягких тканей бедра.
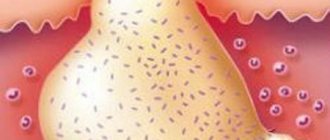
Абсцесс после инъекции, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Из самого названия становится понятно, что гнойный воспалительный процесс ограничен этой капсулой от окружающих тканей, что защищает последние от попадания инфекции.
Осложнения — наиболее часто осложняется формированием обширной флегмоны. В тяжелых случаев возможно возникновение остеомиелита и сепсиса.
Это гнойное расплавление тканей в мягких подкожных тканях в результате воспалительного процесса. Представляет собой полость, наполненную гноем. Чаще возникает в ягодичной области, куда внутримышечно вводят лекарства, чуть реже в области бедра, на руке или под лопаткой. Образуется больше у тучных людей, причем чаще у женщин.
Основной причиной возникновения является нарушение стерильности в момент введения лекарства. Согласно статистике (и по моим наблюдениям во время работы) абсцессы чаще возникают, когда пациенты делают инъекции на дому, где нет условий для соблюдения стерильности. На втором месте – инъекции, сделанные скорой помощью, это и понятно, так как работникам службы 03 часто приходится делать инъекции в «полевых» условиях.
Причинами возникновения абсцессов может быть:
- Введение препаратов, обладающих раздражающим действием, которые не способны быстро рассосаться в подкожной клетчатке. К ним можно отнести сернокислую магнезию, нестероидные противовоспалительные препараты (диклофенак, ортофен и т.д.), ненаркотические анальгетики, биостимуляторы, витамины, масляные растворы. Следует заметить, что после введения антибиотиков такой проблемы не возникает.
- Несоблюдение правил асептики, антисептики, гигиены рук при проведении инъекций.
- Несоблюдение техники введения: при проведении инъекции короткой иглой лекарство вместо мышцы попадает в подкожно-жировой слой. Сюда можно отнести и недостаточное погружение иглы.
- При попадании в кровеносный сосуд возникает тромб, который впоследствии воспаляется и нагнаивается.
- Неправильно выбранная область для введения лекарства. Так, у полных женщин не всегда удается точно выделить верхне-наружный квадрант ягодицы, поэтому укол бывает сделан в нижнюю область поясницы, где мало мышечной ткани.
- При неоднократном введении лекарства в одно и то же место нарушается питание тканей и возникают благоприятные условия для размножения патогенной микрофлоры.
Абсцесс после укола может возникнуть, если у пациента слабый иммунитет, он болен сахарным диабетом или больной длительное время прикован к постели.
Нагноение может произойти, если после процедуры была занесена инфекция в место прокола в результате несоблюдения личной гигиены или при расчесывании.
Главная причина абсцесса на месте укола – это несоблюдение правил антисептики и асептики. Можно насчитать три пути, через которые инфекционный агент проникает в ткани человека:
- Через необработанные руки медицинских работников.
- Через расходные медицинские материалы (лекарство, шприц, вата).
- С кожи больного, которая не была должным образом обработана до или после проведения инъекции.
Вследствие нарушения правил безопасности на любой стадии введения инъекционного препарата могут возникнуть серьезные последствия, среди которых абсцесс и инфильтрат далеко не самые серьезные.
Другие этиологические факторы:
- Ошибки при введении лекарств.
Введение лекарственного препарата, которое предназначено для подкожного или внутривенного использования в ягодичную мышцу (хлористого кальция, рибоксина и др.). При таком ошибочном введении лекарства просто не успевают полностью рассосаться или вообще не рассасываются. Таким образом, они сначала формируют асептический инфильтрат, а вследствие застоя в тканях жидкости – инфекционный инфильтрат.
- Нарушение техники выполнения инъекции.
Сюда относят применение короткой иглы (например, когда для внутримышечного введения используют инсулиновые шприцы), недостаточное проникновение иглы при инъекции (наполовину или на треть), когда игла попросту не достает до мышечной ткани.
- Введение большого количества инъекций в одну область часто наблюдается при длительном лечении пациента.
- Продолжительное введение лекарственных препаратов, раздражающих ткани (сульфат магния, антибиотики и др.).
- При большом слое подкожных жировых клеток у людей, склонных к ожирению.
- Попадание иглой в кровеносный сосуд, вследствие чего формируется значительная гематома.
- Гнойные кожные инфекции.
- Занесение инфекции через руки самим пациентом, расчесывание места укола.
- Пролежни.
- Аутоиммунные заболевания.
- Повышенный аллергостатус.
- Снижение иммунитета у пожилых пациентов и лиц с иммунодефицитом.
Постинъекционный абсцесс в области ягодиц – самое распространенное осложнение после уколов, поскольку именно в это место делают большую часть внутримышечных инъекций. Данная область особенна тем, что в ней хорошо развита жировая клетчатка, которая является идеальной средой для размножения микроорганизмов, попавших в нее.
Второе место, где распространены постинъекционные абсцессы, – область бедра. Часто пациенты, которые предпочитают сами вводить себе лекарство, выбирают местом для инъекции боковую или переднюю поверхность бедра.
Абсцесс после укола, по аналогии с другими разновидностями абсцессов, отличается от иных гнойно-воспалительных заболеваний наличием инфильтративной капсулы или пиогенной мембраны. Из названия становится понятно, что воспалительный процесс локализован в этой капсуле и ограничен от окружающих тканей, благодаря чему инфекция не распространяется далее.
Наиболее распространенной формой осложнений является образование обширной флегмоны. В более тяжелых случаях возможно возникновение сепсиса и остеомиелита.
- Введение препаратов, обладающих раздражающим действием, которые не способны быстро рассосаться в подкожной клетчатке. К ним можно отнести сернокислую магнезию, нестероидные противовоспалительные препараты (диклофенак, ортофен и т.д.), ненаркотические анальгетики, биостимуляторы, витамины, масляные растворы. Следует заметить, что после введения антибиотиков такой проблемы не возникает.
- Несоблюдение правил асептики, антисептики, гигиены рук при проведении инъекций.
- Несоблюдение техники введения: при проведении инъекции короткой иглой лекарство вместо мышцы попадает в подкожно-жировой слой. Сюда можно отнести и недостаточное погружение иглы.
- При попадании в кровеносный сосуд возникает тромб, который впоследствии воспаляется и нагнаивается.
- Неправильно выбранная область для введения лекарства. Так, у полных женщин не всегда удается точно выделить верхне-наружный квадрант ягодицы, поэтому укол бывает сделан в нижнюю область поясницы, где мало мышечной ткани.
- При неоднократном введении лекарства в одно и то же место нарушается питание тканей и возникают благоприятные условия для размножения патогенной микрофлоры.
Следуйте этим советам, если вы часто или долго проводите курс инъекций препаратов, которые могут вызвать подобное гнойное осложнение.
- Всегда проводите курс инъекций в медицинском учреждении, где соблюдаются все требования ОСТа 42-21-2-85 и техники введения лекарства.
- Для проведения инъекций используются только одноразовые стерильные шприцы.
- При проведении инъекций меняйте место инъекций каждый раз, например, сегодня вы делаете укол в правую ягодицу, значит в следующий раз его делаете в левую.
- Нельзя делать укол в одну и ту же точку, всегда следует отступать от прежнего места хотя бы несколько сантиметров.
- После инъекции делайте легкий массаж в месте введения препарата для лучшего рассасывания.
- После проведения укола не садитесь на холодные поверхности.
Более подробно, как проводить внутримышечные инъекции при необходимости в домашних условиях. И это видео вам в помощь.
И если вы заметили какие-то неприятные симптомы, не тяните – идите сразу же в больницу.
Меры профилактики
Любое патологическое проявление проще предотвратить, нежели лечить. Профилактика появления абсцесса:
- В использовании должны быть только одноразовые шприцы и иглы.
- Нужно менять место введения препарата.
- Не трогать иглу, даже после обработки рук.
- Препараты вводятся постепенно, для равномерного их распределения в тканях.
- Внутримышечно лекарство нельзя вводить иглами, которые предназначены для других типов инъекций.
- В одном шприце не смешиваются разные медпрепараты, если они фармакологически несовместимы.
При выполнении инъекции должна соблюдаться стерильность, правила дезинфекции и гигиены.