Под женскими придатками подразумеваются яичники и маточные трубы. Их воспаление относится к самым распространенным гинекологическим заболеваниям. Особо опасно это заболевание в период вынашивания плода. Зачастую обостряется хронический процесс, хотя и острое воспаление яичников тоже встречается. Вот почему так важно пройти медицинское обследование перед планированием беременности. Причем врачи настоятельно рекомендуют делать это, так как любой воспалительный процесс во время вынашивания плода может привести к нежелательным последствиям.
Бывает ли воспаление придатков на ранних сроках беременности?
Многие женщины в первом триместре вынашивания плода жалуются на боль внизу живота и выделения из влагалища. При обследовании у них обнаруживается воспалительный процесс придатков матки. Бывают случаи, когда предпосылок к возникновению заболевания не было, так как женщины следили за своим здоровьем на протяжении этого периода. Что может стать причиной заболевания?
Наиболее частой причиной, провоцирующей воспалительный процесс, является снижение иммунитета будущей мамы, а также наступление беременности уже при наличии заболевания.
Известно, что на ранних строках вынашивания плода в организме происходят гормональные изменения. Так как на яичники припадает особая нагрузка, возможно возникновение болей и по этой причине. Кроме того, ощущение болей внизу живота также возможно по причине увеличения матки и растяжения связок. Если на ранних сроках беременности возникли боли внизу живота, то это еще не значит, что воспалились придатки матки. При обнаружении подобных симптомов нужна консультация гинеколога. Частой причиной возникновения этого заболевания являются также хламдии, кандида, уреаплазмы, микоплазмы.
Воспаление придатков при беременности: симптомы и признаки
Это заболевание характеризуется такими симптомами: боль в нижней части живота, иногда отдающая в пояснично-крестцовый отдел позвоночника. В основном, боль бывает приступообразной, но в некоторых случаях она постоянная. Из влагалища выделяются бели молочного или желто-зеленого оттенка. Возникновению болевых приступов способствует физическая и психическая нагрузка, переохлаждение организма, снижение его защитных функций.
Острая форма заболевания при беременности может протекать с такими симптомами: высокой температурой тела, ознобом, общей слабостью, болями внизу живота и гнойными выделениями.
Опасно ли воспаление придатков при беременности: последствия
Воспалительный процесс придатков матки в интересном положении может привести к внематочной беременности. Она возникает по причине частичной проходимости маточной трубы, в результате чего яйцеклетка не может проникнуть в матку. Чего нельзя сказать о сперматозоидах. Им не составляет труда из-за своих размеров проникнуть в яйцеклетку и оплодотворить ее. При таком стечении обстоятельств плодное яйцо крепится на маточной трубе, где плод начинает активно развиваться. Естественно, этот процесс приводит к разрыву маточной трубы.
Очень важно женщине на самых ранних сроках после зачатия посетить гинеколога. При возникновении такой патологии возможно сохранить трубу, удалив плодное яйцо. Это даст возможность после соответствующего лечения через некоторое время повторно забеременеть.
В случае возникновения воспалительного процесса в придатках матки из-за инфекции возможно также заражение плода. Бывают случаи, когда ребенок не заразился в процессе внутриутробного развития, но он может подхватить инфекцию во время родов. Гинекологи в таком случае рекомендуют рожать с помощью кесарево сечения.
При повреждении внутренних слоев матки происходит отторжение эмбриона маткой, другими словами — выкидыш. Это объясняется тем, что матка воспринимает эмбрион как чужеродное тело и избавляется от него.
Хроническое воспаление придатков матки во время вынашивания плода может привести к выработке организмом антител к собственным клеткам. Этот процесс способствует образованию тромбозов. А это, в свою очередь, приводит к отслоению плаценты или к задержке внутриутробного развития плода.
Гинекологические заболевания во время беременности приводят к нарушению работы иммунной системы, которая выполняет функцию распознавания и блокировки развития чужеродных веществ. В таком случае клетки крови оказывают токсическое воздействие на формирование плаценты и рост эмбриона.
Подводя итог вышесказанного, хочется отметить, что воспаление придатков матки в интересном положении женщины может привести к таким последствиям:
- Гибели плода.
- Отсутствию эмбриона в плодном яйце.
- Самопроизвольным выкидышам на разных сроках вынашивания плода.
- Неразвивающейся беременности (замиранию плода).
- Инфицированию будущего ребенка.
- Преждевременным родам.
Каждая будущая мама должна осознавать серьезность данного заболевания, понимать, чем опасно воспаление придатков при беременности, и помнить, что своевременное обращение к специалисту исключает возможность возникновения вышеперечисленных последствий.
Воспаление придатков при беременности: лечение
При обнаружении воспалительного процесса у беременной женщины госпитализация неизбежна, так как требуется постоянное наблюдение врача. Лечение назначает только специалист, предварительно изучив результаты всех анализов и других исследований. В основном, медикаментозная терапия заключается в применении противовирусных препаратов. Во время беременности допускается применение некоторых антибиотиков.
Воспаление придатков при беременности: антибиотики
Всем известно о пагубном воздействии антибиотиков на организм. Дело в том, что их функция направлена на уничтожение вредных бактерий. Но антибиотики не различают, где вредные, а где полезные бактерии, и уничтожают и те, и другие.
Естественно, это оказывает негативное воздействие на внутриутробное развитие плода. Лекарства попадают через плаценту в плод и скапливаются в его тканях. Что касается более-менее безопасных препаратов во время беременности, то к ним относятся такие: Эритромицин, Джозамицин и Спирамицин. В случае возникновения тяжелых форм заболевания врач может назначить Азитромицин. Запрещено при беременности применять препараты группы фторхинолонов.
Как лечить воспаление придатков при беременности народными средствами
Существует немало и народных методов лечения. Многие избавились от заболевания с помощью настоев на спирту и паровых ванночек с применением трав. Но для женщин в положении эти методы не подходят, так как могут оказать негативное воздействие на развитие плода или привести к самопроизвольному выкидышу. Будущим мамам рекомендуется употребление настоев и отваров на основе трав.
В народе бытует мнение, что трава зверобоя помогает от 99-ти болезней. Воспаление придатков матки не является исключением. Заваривайте зверобой как чай и употребляйте три раза в день до принятия пищи. Таким методом можно лечиться и с помощью следующих растений: травы донника, листьев черники, чабреца, мать-и-мачехи, коры дуба, цветков ромашки, корня алтея, тысячелистника. Можно смешивать травы и принимать отвары по вышеуказанной схеме. Хорошим средством от заболевания является отвар из волос слепых кукурузных початков.
С применением трав нужно быть очень осторожными, так как некоторые растения могут провоцировать выкидыш. Перед их употреблением обязательно ознакомьтесь с их действием на организм. Отварами из вышеперечисленных трав можно спринцеваться. Но перед применением этого метода нужна консультация врача. Особенно хорошо устраняет воспалительный процесс спринцевание отваром ромашки аптечной или календулы.
Рекомендуется также употребление тыквы в больших количествах. Можно есть мякоть овоща, а можно пить свежеотжатый сок. Это поможет избавиться от заболевания и обогатит организм полезными витаминами, которыми богата тыква.
Рекомендуется также трехразовое употребление в день сока алоэ по одной десертной ложке перед едой, можно с медом.
Применение народных методов при воспалении придатков матки у беременных — это единственный способ не прибегать к медикаментозным препаратам. Но этот метод длительный и первоначально требует врачебной консультации.
У кого было воспаление придатков при беременности: отзывы
Некоторые женщины делятся опытом, как им удалось выносить и удачно родить ребенка при хроническом воспалении придатков. Следует отметить, что вынашивание плода в таком случае требует постоянного наблюдения гинеколога. Некоторые будущие мамы во второй половине беременности использовали свечи Виферон и Вибуркол. Поясницу они перевязывали теплым платком или поясом из шерсти. Это значительно уменьшало болевые ощущения.
Изучив информацию на форумах, где обсуждают эту тему, многие женщины пишут, что воспаления придатков у беременных не может быть. При хронической форме заболевания возможно возникновение болей из-за растяжения спаек, которые остались после воспаления. Но в любом случае нужна консультация врача и полноценное обследование.
Специально для nashidetki.net- Ксения Маневич
Сальпингоофорит (аднексит), характеризующийся возникновением воспалительного процесса в яичниках и фаллопиевых трубах, несет большую угрозу репродуктивному здоровью любой женщины. Однако особенно опасным считается воспаление придатков при беременности. В период вынашивания ребенка заболевание может негативно повлиять не только на организм будущей матери, но и на развивающийся в ее утробе плод.
Причины
Главной причиной развития сальпингоофорита во время беременности является активное размножение бактерий в яичниках и маточных трубах. Это могут быть микроорганизмы, принадлежащие к собственной флоре женского тела (кишечная палочка, стафилококк, клебсиелла, уреплазма) или возбудители венерических инфекций (гонококки, хламидии, микоплазмы).
Возникновению аднексита в период вынашивания малыша способствуют следующие факторы:
- естественное снижение иммунитета, обусловленное приспособлением организма к беременности;
- гормональные изменения;
- стрессы, физические перегрузки;
- переохлаждение;
- недостаточная или неправильная интимная гигиена;
- наличие хронических очагов инфекции в организме;
- незащищенные сексуальные контакты с разными половыми партнерами.
Сальпингоофорит редко развивается как самостоятельное заболевание. Наиболее часто он является осложнением:
- эндометрита;
- уретрита;
- цистита;
- кольпита.
Бесплодие как последствие воспаления
Любые воспаления репродуктивной системы потенциально чреваты бесплодием. Чаще всего его провоцируют патологические процессы в трубах и яичниках. В процессе болезни в маточных трубах образуются спайки и рубцы. Они препятствуют нормальному продвижению сперматозоидов к яйцеклетке, чем исключают возможность беременности. Такое состояние называется трубной непроходимостью.
Ещё одна опасность такого состояния — высокая вероятность внематочной беременности. Если оплодотворение всё же случится, более крупная зигота просто не сможет проникнуть в матку для имплантации и закрепится внутри трубы, или гораздо реже на яичнике или где-то в брюшной полости. Это грозит разрывом маточных труб и сильными внутренними кровотечениями. Лечение проводится исключительно хирургическим путём.
Симптомы заболевания
Патологический процесс в репродуктивной системе беременной женщины может затрагивать только яичники, провоцируя оофорит, но подобное изолированное воспаление встречается крайне редко. Наиболее часто поражаются одновременно все придатки.
Особенности симптоматики аднексита во многом зависят от формы заболевания. Для острого сальпингоофорита характерно резкое начало, при котором внизу живота наблюдаются сильные боли, нередко отдающие в пах и спину и сопровождающиеся напряжением мышц брюшной области. Ощущения могут быть режущими или тянущими. У беременной повышается температура тела, появляется:
- озноб;
- головная боль;
- тошнота;
- дискомфорт при мочеиспускании.
Влагалищные выделения становятся обильными, зеленоватыми или желтыми, приобретают неприятный запах и приводят к сильному раздражению слизистой оболочки полового органа.
При хроническом сальпингоофорите признаки воспаления выражены менее явно. Боли не столь интенсивны, симптомы интоксикации отсутствуют. Характерные для аднексита выделения могут появляться лишь время от времени. У женщин, страдающих заболеванием в данной форме, часто возникает дискомфорт внизу живота во время полового акта, что обусловлено образованием спаек в области придатков. По этой причине тянущие боли также могут усиливаться по мере роста плода, увеличения матки и растяжения связок.
При обострении хронического сальпингоофорита наблюдается клиническая картина, характерная для первичного острого аднексита.
Причины формирования
Перед тем, как начинать лечение, следует разобраться в причинах патологического процесса. Воспаление легких может формироваться без специфических факторов, являясь следствием ослабленности организма по причине беременности. Однако влиять на это могут и другие причины – острый иммунный дефицит (вплоть до ВИЧ), 1 и 2 форма сахарного диабета, заболевания легочной и сердечной системы.
Другими сопутствующими факторами в развитии пневмонии у беременных является продолжительное использование гормонов стероидного типа, повреждения грудинной области, вентиляция легких искусственного порядка и длительное обморочное состояние. Обозначенные причины провоцируют воспаление легких, а также другие процессы, ослабляющие организм, замедляющие обмен веществ и другие процессы.
Перед тем, как начинать лечение, следует разобраться в симптомах, связанных с пневмонией у беременных. Это позволит более корректно подойти к восстановительному процессу.
Диагностика
При подозрении на аднексит беременной женщине необходимо обратиться к врачу-гинекологу, чтобы пройти осмотр. Болезненное увеличение придатков легко обнаруживается при бимануальном гинекологическом исследовании, которое допустимо с осторожностью проводить во время беременности в диагностических целях. Если у будущей матери воспалились придатки, это также четко прослеживается на УЗИ органов малого таза.
Чтобы подобрать эффективную схему лечения, дополнительно выполняется исследование мазков, взятых из влагалища и мочеиспускательного канала.
Эти анализы позволяют выявить возбудителя аднексита и установить чувствительность микроорганизмов к антибактериальным препаратам.
Последствия воспалительных заболеваний в родовом и послеродовом периоде
Негативное воздействие на прохождение родов оказывают воспаления в органах половой системы. Нередко они провоцируют преждевременное излияние околоплодных вод, а также слабость родовой деятельности и, как следствие, затяжные роды. Это в свою очередь чревато инфицированием оболочек плода и матки. Кроме того, слишком длительные роды всегда негативно влияют на здоровье малыша.
Не проходит бесследно воспаление органов половой системы и после родов. Часто оно становится причиной усиления кровяных выделений из влагалища и послеродового эндометрита. Это опасное осложнение, которое требует лечения в стационаре. Оно вполне может закончиться бесплодием, поэтому рисковать и заниматься самолечением не стоит.
Терапия сальфингоофорита у беременных
Аднексит, развивающийся у беременной женщины, лечат в условиях стационара, т. к. будущей матери необходим постоянный врачебный контроль из-за высокого риска возникновения осложнений. Пациентке обеспечивается полный покой, назначается лечебная диета и проводится комплексная терапия.
Основой лечения при сальпингоофорите является прием антибиотиков. Преимущество отдается тем видам препаратов, которые считаются наиболее безопасными для течения беременности и развития плода и могут применяться как на ранних сроках гестации, так и в последние месяцы вынашивания ребенка. Беременным разрешено принимать лекарственные средства из группы пенициллинов, макролидов и цефалоспоринов. К таким препаратам относятся:
- Амоксиклав;
- Флемоксин;
- Амоксициллин;
- Сумамед;
- Цефтриаксон;
- Вильпрафен.
Продолжительность антибактериальной терапии определяется индивидуально, с учетом тяжести течения патологии и индивидуальных особенностей организма беременной женщины. Чаще всего курс лечения длится 5–10 дней.
Для облегчения симптомов болезни пациентке назначаются спазмолитики (Но-шпа, Дротаверин, Папаверин) и жаропонижающие (Парацетамол, Панадол), проводится дезинтоксикационная терапия с применением капельниц и водно-солевых растворов.
Для нормализации кишечной флоры используются: Линекс, Аципол и другие препараты-пробиотики. Для восстановления микрофлоры влагалища после окончания антибактериальной терапии рекомендуется в течение 10 дней ставить свечи с лактобактериями (Лактонорм, Лактобактерин, Ацилакт).
При запущенной форме сальпингоофорита и отсутствии эффекта от консервативного лечения беременной женщине проводят лапароскопическую операцию, направленную на удаление гнойного очага в трубах или яичниках. При правильном выполнении эта процедура безопасна для матери и ребенка.
Лечение кольпита при вынашивании малыша
Лечение кольпита у беременных на ранних сроках имеет определенные сложности. Связаны они с тем, что большинство эффективных препаратов нежелательно использовать, так как неизвестно влияние их на развивающийся эмбрион. Большинство лекарств разрешено только со второго триместра.
Лечение неинфекционных кольпитов направлено скорее на профилактику их возникновения. Например, при установке пессария рекомендуется периодически закладывать свечи во влагалище, даже если ничего не беспокоит. Но не всегда профилактику можно проводить эффективно.
Проводится как местное лечение свечами, вагинальными таблетками и другими формами, так и системное – пероральным приемом лекарства.
Медикаментозная терапия
Основные группы используемых средств следующие:
- Антисептики на основе хлоргексидина, йода.
Чаще всего это свечи, в отдельных случаях можно проводить спринцевания. Например, популярны и эффективны суппозитории Рувидон, Повидон-йод, Бетадин, и другие. Они используются при неспецифическом воспалении, а также в комплексном лечении. - Антибиотики внутрь или местно.
Данная группа препаратов применяется, если воспаление имеет хроническую форму, либо не ушло при лечении свечами, а также в случае, когда изначально установлен истинный возбудитель заболевания. На ранних сроках беременности предпочтительнее не использовать антибиотики, только при крайней необходимости. Наиболее безопасные макролиды (Азитромицин, Джозамицин и другие), пенициллины (Ампициллин) и некоторые другие. - Противогрибковые средства применяются при молочнице или для ее профилактики.
На ранних сроках безопасно использование , Гинезола и другие. - Противовирусные средства используются, если есть признаки данной инфекции или выявлен патоген при ПЦР-исследовании. Лечение зависит от типа возбудителя, чаще всего используется Ацикловир и его аналоги.
- Иммуномодулирующие средства назначаются только в случае действительной необходимости
– при хронических инфекциях, а также если воспаление плохо поддается лечению. Используются как витаминные комплексы, так и интерфероны, и другие средства. - Препараты для восстановления микрофлоры.
Они используются для закрепления лечения после завершения основного курса. Это безопасные и достаточно эффективные препараты, такие, как Бифидумбактерин, Лактожиналь, Биофлор, Вагинорм и другие. Можно использовать суппозитории во влагалище, а также просто прием внутрь.
Наиболее оптимальные комбинации в каждом конкретном случае может определить только врач, после осмотра и обследования.
Параллельно с основным лечением в большинстве случаев проводится терапия по профилактике .
Если девушку ничего не беспокоит, используется Папаверин (Но-Шпа) или препараты магний. При наличии каких-то симптомов (в том числе кровянистых выделений) терапия шире и часто проводится в условиях стационара.
Народные методы
Вместе с основным лечением может использоваться народная медицина. Но лучше все рецепты согласовать с врачом, а при наличии симптомов угрозы вовсе нежелательно заниматься подобным самолечением.
Можно использовать следующие варианты лечения:
- спринцевания,
- сидячие ванночки,
- тампоны с лекарственными растворами.
Для получения растворов достаточно просто заварить ромашку, календулу, шалфей, Хлорофиллипт. Можно использовать как смесь из растений, так и по-отдельности каждое. Удобно покупать уже готовый спиртовой раствор, разводить его и применять для спринцевания.
Чем опасен аднексит при беременности
Аднексит крайне негативно влияет на состояние репродуктивных органов и может становиться причиной бесплодия. Спайки, образующиеся в маточных трубах после воспаления, мешают полноценному движению яйцеклетки и ее оплодотворению. В случае удачного зачатия повышается риск наступления внематочной беременности, при которой эмбрион не прикрепляется к стенкам матки, а остается в яичнике или трубе и может спровоцировать разрыв придатков.
Если сальпингоофорит развивается уже после того, как женщине удалось забеременеть, последствия могут быть еще более тяжелыми. Острый или хронический аднексит становится причиной:
- плацентарной недостаточности;
- многоводия;
- гипоксии плода;
- выкидыша;
- преждевременных родов.
Бактерии, являющиеся причиной заболевания, способны проникать через плаценту и вызывать инфицирование плода, что приводит к возникновению множественных пороков развития.
При длительном отсутствии лечения острый сальпингоофорит может провоцировать гнойное расплавление яичников и труб, сепсис и перитонит.
Осложнения беременности
Беременность, возникшая на фоне хронического аднексита, часто заканчивается прерыванием на ранних сроках. Выкидыш обычно происходит на сроке 6-10 недель. Вялотекущий воспалительный процесс мешает нормальному прикреплению зародыша к стенке матки. Нарушается его питание, возникает отслойка плодного яйца. Эмбрион погибает, и происходит выкидыш. Начавшийся выкидыш сопровождается кровотечением из половых путей, интенсивность которых будет зависеть от срока беременности.
Хроническое воспаление придатков матки может стать причиной регрессирующей беременности. В этом случае эмбрион погибает, но отторжения плодного яйца от стенки матки не происходит. Долгое время женщина не замечает никаких особых изменений. Кровянистые выделения возникают лишь спустя 2-4 недели после гибели эмбриона и могут быть весьма скудными. Характерно внезапное исчезновение токсикоза и других признаков беременности (нагрубание молочных желез, сонливость, изменение влагалищного секрета).
Во второй половине беременности хронический аднексит может стать причиной таких состояний:
- многоводие;
- внутриутробное инфицирование плода;
- предлежание плаценты;
- плацентарная недостаточность;
- задержка развития плода;
- преждевременные роды.
Предлежание плаценты – это состояние, при котором плодное место перекрывает выход из полости матки. При полном предлежании самостоятельные роды не возможны. Частичное предлежание также представляет серьезную опасность для женщины и ее малыша. Такая патология сопровождается частыми кровотечениями во время беременности и в родах. Возможна полная отслойка плаценты и гибель плода. Полное предлежание плаценты – показание к кесареву сечению.
Другая проблема, возникающая на фоне аднексита – низкое расположение плаценты. Хронический эндометрит и аднексит часто идут вместе, сопровождаясь серьезными осложнениями. На фоне вялотекущего воспалительного процесса в полости матки происходят необратимые изменения, мешающие нормальной имплантации плодного яйца. Малыш прикрепляется в неудобном месте – слишком близко к шейке матки и выходу из малого таза. Плацента располагается на расстоянии менее 7 см от внутреннего зева, что приводит к частым кровотечениям и осложнениям в родах.
Низкое расположение плаценты провоцирует задержку развития плода. В этом месте эндометрий кровоснабжается плохо, и на всем протяжении беременности малыш не получает кислород и питательные вещества в нужном объеме. Возможно рождение маловесного плода и появление различных проблем со здоровьем в будущем. Значительно повышается вероятность преждевременных родов.
Хронический или острый аднексит могут привести к внутриутробному инфицированию плода. На ранних сроках такое состояние может стать причиной формирования серьезных аномалий, в том числе не совместимых с жизнью. Во второй половине беременности инфекция приводит к задержке развития плода и различным заболеваниям. На фоне инфекции возникает многоводие.
Профилактические меры
Чтобы защитить свой организм от воспаления придатков, беременной женщине необходимо постоянно укреплять иммунитет — правильно питаться, проводить достаточно времени на свежем воздухе, отказаться от вредных привычек и избегать стрессов и переохлаждения.
Важно вовремя выявлять и лечить любые заболевания мочеполовой системы, а во избежание заражения венерическими инфекциями использовать презервативы. Также снизит риск развития сальпингоофорита тщательное соблюдение интимной гигиены.
Лечение
Тактику лечения воспалительных процессов при беременности определяет врач. Зависит она от локализации воспалительного процесса и особенностей его протекания. В большинстве подобных случаев медики прибегают к антибиотикотерапии. Далеко не всегда приём антибактериальных средств негативно сказывается на состоянии и развитии плода.Многие лекарства нового поколения можно применять при беременности.
Если воспалительный процесс находится в органах половой системы, может понадобиться участие обоих (всех) партнёров. Вполне возможно, что переносчиком инфекции является мужчина и ему тоже необходимо пролечиться. Также в таких ситуациях рекомендуют ограничить половые отношения или пользоваться презервативами.
Аднексит и беременность
Воспалительный процесс в придатках матки и в самом органе создаёт серьёзные помехи на пути к зачатию ребёнка. Все женщины, у кого был аднексит во время беременности, также отмечают неблагоприятное воздействие заболевания на организм. Инфекция в маточных трубах и яичниках, активно развивающаяся в период вынашивания плода, может навредить не только здоровью будущей мамы, но и малышу.
Стоит ли рожать с аднекситом, и с какими сложностями придётся столкнуться беременной женщине, которой поставили такой диагноз? Об этом расскажем далее.
Аднексит и беременность: особенности течения заболевания
Если женщина с диагнозом «аднексит» узнаёт о своей беременности, для неё сразу становится актуальным вопрос «как воспаление может повлиять на состояние здоровья будущего младенца?». Вследствие активного воспаления структура маточного эндометрия изменяется, поэтому вероятность закрепления плодного яйца на нём слишком мала. Если беременность при аднексите и наступает, то безопасность и развитие эмбриона находятся под угрозой. Аднексит у беременных провоцирует возникновение следующих проблем:
- будущий малыш не получает питания в нужных количествах из-за того, что в эндометрии нарушена микроциркуляция крови (в связи с этим сильно увеличиваются риски замирания беременности или выкидыша);
- воспаление из придатков распространяется на плод, и он в итоге погибает;
- развивается гипертонус матки, из-за которого на любом сроке беременности может случиться выкидыш.
На фоне аднексита у женщины развивается непроходимость маточных труб. Вследствие этой патологии у некоторых женщин возникает внематочная беременность.
Если зачатие ребёнка произошло на фоне хронического аднексита или беременность сопровождается острыми проявлениями воспалительного недуга, будущая мама должна проконсультироваться с гинекологом по поводу сохранения плода и подходящей терапии. В медицине известны случаи, когда беременность провоцировала обострение хронического воспаления придатков у женщин.
Диагностика аднексита при беременности
Чтобы точно диагностировать аднексит при беременности, гинекологи используют несколько специализированных методик, которые являются безопасными для плода.
- Общий и биохимический анализ крови, которые помогают узнать, присутствует ли в организме женщины воспалительный процесс.
- УЗИ диагностика, помогающая выявить эхогенные проявления патологического процесса.
- Мазки, взятые с поверхности матки и слизистых оболочек влагалища, помогут выяснить степень чистоты вагинальной микрофлоры. Также при помощи цитологического обследования мазков определяется тип инфекционного агента, вызвавшего воспаление.
Диагностические мероприятия при подозрении на аднексит во время беременности аналогичны тем, что проводятся для уточнения диагноза вне зачатия.
Беременность и аднексит — возможно ли зачатие при воспалении придатков?
Вероятность наступления беременности на фоне воспалительного процесса в фаллопиевых трубах и яичниках может быть разной. Здесь всё зависит от формы и запущенности патологии. Например, при одностороннем сальпингоофорите шансы забеременеть выше, чем при воспалении придатков с двух сторон. Это обуславливается тем, что одна из труб остаётся здоровой и проходимой, маточный эндометрий поражён не так сильно и гипертонус матки не столь высок. Воспаление при одностороннем аднексите ровно в 2 раза меньше, чем при двухстороннем.
Если придатки матки воспалены сразу с обеих сторон, то вероятность наступления зачатия минимальна. Кровообращение в органах малого таза и целостность слизистых оболочек сильно нарушены, поэтому оплодотворение фактически становится невозможным.
Отдельный вопрос — можно ли зачать малыша при хроническом течении аднексита? Данная форма болезни оставляет пациентке наибольшие шансы для того, чтобы забеременеть. При хроническом воспалении маточных придатков нарушения в слизистых оболочках не столь выражены, поэтому женщина легко может забеременеть, а потом и выносить младенца. Но следует учитывать, что во время беременности иммунитет у женщин ослабевает, и на этом фоне хроническое воспаление может превратиться в острый аднексит. Данная патология, в свою очередь, опасна для плода и может привести к замершей беременности.
Может ли наступить беременность после аднексита?
Итак, аднексит беременных не всегда благоприятен для здоровья плода и самой женщины. Но существует ли возможность успешного зачатия после излечения заболевания? Гинекологи утверждают, что после устранения сальпингоофорита репродуктивные функции в организме женщины полностью сохраняются. Однако есть одно условие. Одностороннее или двухстороннее воспаление фаллопиевых труб и яичников нужно лечить вовремя и под наблюдением квалифицированного врача. Продолжительное воспаление в придатках приводит к образованию спаек. Они мешают яйцеклеткам выйти в полость матки. Такое проявление становится причиной внематочного оплодотворения или бесплодия.
Осложнения в виде спаечного процесса после аднексита встречаются у многих женщин. Но они легко поддаются коррекции при помощи лапароскопической операции по рассечению спаек.
Роды с аднекситом — насколько это опасно?
Роды при наличии аднексита представляют серьезную опасность для здоровья малыша. Во время появления на свет ребенок может подхватить инфекцию. Ещё одна проблема — существует вероятность осложнений аднексита во время родовой деятельности. Например, у беременных женщин с хроническим воспалительным процессом в придатках излитие околоплодных вод может произойти преждевременно. Следствием этого станет ослабленная родовая деятельность, послеродовой эндометрит, гипоксия плода по причине длительного нахождения без воды. Чтобы ребёнок не пострадал от последствий аднексита, необходимо знать точные признаки заболевания и своевременно заниматься их устранением.
Дополнительно о симптомах
Формирующиеся симптомы зависят от разновидности микроорганизма, который их спровоцировал. пневмококкового типа характеризуется острым началом и ярко выраженной симптоматикой. Пневмония атипичного микоплазменного типа идентифицируется пульмонологами по плавному началу и ослабленной симптоматике.
Для пневмонии у беременных вирусного происхождения свойственны форсированные мышечные и суставные болезненные ощущения. Присоединение обозначенных симптомов указывает на то, что заболевание достигло своего пика и представляет существенную опасность для здоровья больной.
Несмотря на то, что грань между усугубленной степенью ОРЗ и незначительной степенью воспаления легких совершенно нечеткая, патология у беременных провоцирует гораздо более критические последствия. Именно поэтому она подразумевает проведение тщательной диагностики с учетом всех нюансов представленного состояния.
Признаки аднексита
Аднексит у беременной женщины могут спровоцировать различные причины. В зависимости от них болезнь будет проявляться внешне в виде тех или иных признаков. Аднексит любой формы не только нарушает женскую детородную функцию, но и приводит к серьёзным патологиям беременности, если она наступает. Например, в 1-м триместре женщина с аднекситом рискует потерять малыша в результате выкидыша, или беременность может быть замершей. При аднексите на 6 месяце беременности признаки и симптомы болезни часто бывают слабо выраженными или отсутствуют вообще. Неблагоприятных последствий воспаления можно избежать, если вовремя обратить внимание на симптомы недуга.
Последствия
Иногда женщины, опасаясь воздействия лекарств на развитие плода, откладывают лечение воспаления и или стараются решить проблему народными методами. Но на самом деле невылеченное воспаление гораздо опаснее, чем правильно подобранная медикаментозная терапия. В зависимости от срока беременности и локализации воспалительного процесса он может спровоцировать такие последствия как:
- Анэмбриония или отсутствие эмбриона в плодном яйце;
- Гибель плода и замершая беременность;
- Самопроизвольный выкидыш или преждевременные роды;
- Инфицирование плода.
Большую опасность несёт и самолечение. Большинство народных методов гораздо опаснее проверенных и испытанных медикаментозных средств.
Симптомы аднексита
Если у женщины развивается аднексит при беременности, симптомы его будут зависеть от формы и тяжести патологии.
Проявления аднексита при вынашивании плода таковы.
- Бели (патологические выделения) из влагалища.
- Боли, локализованные в нижней части живота.
- Вздутие живота.
- Незначительное увеличение температуры, озноб.
- Болезненность половых актов, сохранение дискомфортных ощущений после соития с партнёром.
Аднексит беременных в острой фазе своего развития имеет следующие симптомы.
- Высокая температура.
- Сбои в процессах мочеиспускания.
- Боли в заднем проходе, дискомфорт в пояснице.
- Лихорадка.
- Общая слабость.
- Тошнота (обычно этот признак не сопровождается рвотой).
Несвоевременное лечение острой стадии аднексита приводит к переходу заболевания в хроническую стадию.
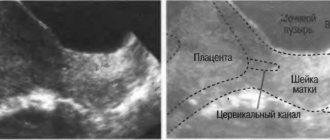
Цервицит
Цервицит — вирусное заболевание шейки матки, которое развивается на фоне некоторых венерических болезней, или является их следствием. В подавляющем большинстве случаев цервицит передается половым путем. Обладает данная болезнь весьма скудной симптоматикой, вследствие чего очень часто выявляется уже в сильно запущенном состоянии. Основные ее симптомы: немного увеличенные выделения; возможно наличие болевых ощущений в нижней части живота; болезненность во время мочеиспускания и полового акта. Для беременной женщины, а вернее для еще не рожденного малыша, цервицит представляет особую опасность, так как он вполне может вызвать нарушения в формировании внутренних органов плода, может вызвать псевдоуродства.
Лечение цервита
Медикаменты для лечения цервицита назначаются исключительно гинекологом, который ведет беременность и зависят от того, какие микроорганизмы являются возбудителями болезни. Как правило, добиться избавления от такого недуга становится возможным с помощью антибиотиков, либо противовирусных препаратов. Кроме того, будущей маме назначается курс витаминов.
Хронический аднексит
Хронический аднексит и беременность — 2 состояния женского организма, сочетание которых крайне нежелательно. Если врач ставит женщине диагноз «хронический аднексит», ей следует вначале вылечить патологию и только потом заниматься планированием беременности.
Можно ли рожать с хроническим аднекситом?
Опасность хронического аднексита заключается в том, что он протекает скрыто и зачастую — бессимптомно. Гинеколог может обнаружить патологию у женщины, которая уже забеременела. Вследствие ослабленного иммунитета и гормональных изменений заболевание обостряется, становясь более опасным для здоровья и жизни младенца. Вопрос о том, можно ли рожать с хроническим аднекситом волнует многих будущих мам. Врачи советуют прежде пролечить заболевание, и только потом думать о ребёнке. Но если случилось так, что женщина узнала о диагнозе «хронический аднексит» уже после зачатия младенца, ей следует на протяжении всей беременности находиться под наблюдением врача, сдать анализы на инфекции половых путей и пройти курс щадящей противовоспалительной терапии. Естественные роды при хроническом аднексите не рекомендованы. Проводится операция кесарево сечение.
Почему происходит обострение аднексита при беременности?
Хронический аднексит на фоне беременности часто обостряется, провоцируя появление болей и дискомфорта в нижней части живота. Ухудшение состояния пациентки может произойти по следующим причинам:
- гормональные всплески, изменения гормонального фона;
- переохлаждение;
- ослабевание иммунитета.
В любом случае, аднексит беременных лучше всего диагностируется на ранних сроках (1-й триместр), поскольку проявляется характерными симптомами.
Острый аднексит
Острое воспаление придатков матки во время беременности встречается довольно редко. Такое состояние препятствует зачатию ребенка до тех пор, пока не стихнет инфекционный процесс. Беременность, возникшая на фоне острого аднексита, часто заканчивается выкидышем на ранних сроках.
Факторы, провоцирующие развитие острого аднексита:
- переохлаждение;
- стрессы;
- частая смена половых партнеров;
- прием препаратов, снижающих иммунитет.
Симптомы:
- сильные боли внизу живота и паховой области;
- распространение болей в крестец, копчик, промежность;
- повышение температуры тела.
Воспаление придатков матки практически всегда двухстороннее. Изолированное поражение маточной трубы и яичника с одной стороны встречается редко. При сопутствующем кольпите (воспалении влагалища) или уретрите (воспалении мочеиспускательного канала) присоединяются боли при мочеиспускании, зуд и жжение. Характерно появление гнойных выделений из половых путей.
Аднексит на раннем сроке беременности
Аднексит на раннем сроке беременности (1-й триместр) оказывает неблагоприятное влияние на её течение, плохо отражается на состоянии плода. Главная проблема, с которой могут столкнуться женщины с диагнозом «аднексит» — высокая вероятность выкидыша на раннем сроке. К столь печальным последствиям приводит нарушение функционирования яичников.
Аднексит на ранних сроках беременности и его опасность для плода
Аднексит при беременности на ранних сроках может спровоцировать появление такого неприятного явления, как яичниковая беременность. Проблема заключается в том, что на фоне воспаления в яичниках увеличивается количество соединительной ткани, из-за которой сильно сужается просвет в фаллопиевых трубах.
По факту беременность не наступает, но по ощущениям женщина испытывает тоже самое, что и при зачатии. Кроме того, тест на беременность при такой проблеме часто показывает ложноположительный результат.
Ещё одна опасность аднексита беременных в 1-м триместре — высокая вероятность выкидыша из-за патологических изменений в защитной системе репродуктивных органов и серьёзных повреждений внутренних слоёв матки. Женский организм воспринимает эмбрион как чужеродный агент, который спровоцировал воспаление. Маточные слои отторгают его и поэтому происходит выкидыш на ранних сроках беременности. Иногда плодному яйцу удаётся закрепиться в нижних отделах матки. Из-за низкого крепления плода часто развивается плацентарное предлежание. На фоне таких состояний во время беременности у будущей мамы возникают кровотечения.
Правильное лечение аднексита на этапе планирования беременности или после наступления зачатия поможет избежать неблагоприятных последствий болезни для материнского и детского организма.
Причина возникновения уреаплазмоза при беременности
Интимная среда женского тела содержит множество бактерий и микроорганизмов, особенно в части микрофлоры влагалища. В своем нормальном состоянии эти вещества не представляют никакой угрозы.
Однако в процессе вынашивания ребенка сильно ослабевает иммунитет будущей роженицы. В связи с этим появляются уже патогенные инфекции, которые необходимо лечить. Уреаплазмоз у беременных не является исключением, и женщина становится не просто носителем инфекции, а относится к разряду заболевших.
Многие годы безуспешно боретесь с ЦИСТИТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить цистит принимая каждый день…
Читать далее »
Причины возникновения уреплазмоза при беременности
О наличии данной инфекции в организме, которая может быть как у женщины, так и уреплазмоз у мужчины, можно и не подозревать. Первые причины болезни могут проявить себя после интимной близости. Это основной способ заражения. Как только в организме начинает снижаться иммунитет либо человек принимает антибиотики, возникает риск проявления болезни и причинения вреда здоровью.
Стоит отметить иные причины возникновения инфекции:
- быстрое снижение иммунитета;
- незащищенный половой акт;
- резкий гормональный сбой;
- частые простудные заболевания;
- аборт.
К основным признакам уреаплазмоза при беременности относится:
- появление выделений желтоватого оттенка;
- болевые ощущения;
- дискомфорт;
- неприятный запах;
- тянущие боли внизу живота.
Безусловно, при обнаружении уреаплазмоза во время беременности, необходимо комплексное обследование и назначение грамотного лечения. Любые инфекционные заболевания, проявляющие себя в усиленной форме во время вынашивания ребенка, могут быть опасны для плода.
Чем опасно заболевание для плода
Обнаружив уреаплазмоз при беременности, стоит знать: последствия для плода могут быть весьма плачевными. Особенно опасным периодом считается первый триместр, когда возникает угроза выкидыша или серьезных проблем при вынашивании.
Последствия от болезни происходят во время беременности и после нее. При своевременной сдаче анализов можно обнаружить проблему на ранней стадии ее проявления и назначить эффективное лечение.
Малыш может заразиться уреаплазмозом при беременности. Последствия при недуге могут быть нежелательными:
- гипоксия;
- повышенный тонус;
- разрыхление шейки матки;
- различные патологии;
- ранние роды или выкидыш;
- нарушение в развитии плода.
Уреаплазмоз у женщин не оказывает положительного влияния на их организм.
Важно! Несмотря на то, что заражение в утробе матери сводится к минимуму за счет плаценты, которая является главной защитой плода, малыш может инфицироваться от матери через родовые пути.
Осложнениям может подвергнуться вся мочеполовая система беременной, а также почки и их репродуктивные функции. При распространении заражения на матку женщина может оказаться бесплодной.
Ранее, при обнаружении уреаплазмоза при беременности, последствия для ребенка считались настолько серьезными, что это считалось поводом для прерывания беременности. При инфицировании плода его развитие может остановиться. Данное заболевание является благоприятной средой для развития других инфекций.
Необходимо систематически контролировать количество уреаплазмы во время беременности, чтобы поддерживать норму и исключить развитие болезни.
Современная медицина позволяет выносить здорового малыша и появиться ему на свет путем проведения естественных родов даже при обнаружении уреаплазмы.
Первый триместр считается самым опасным. Если заражение произошло в этот период, то еще не до конца сформировавшаяся плацента может не защитить ребенка. Это грозит попаданием инфекции в кровь плода, что будет являться основной причиной развития патологий.
Если вовремя назначить медикаментозное лечение, то можно помочь организму матери защитить своего малыша. Чего нельзя сказать о самом женском организме. В первую очередь будет страдать шейка матки. Ее возможное разрыхление и преждевременное раскрытие приводит к началу отторжения плода.
На ранних сроках может случиться выкидыш, а на поздних – преждевременные роды. Врачи могут помочь с этой проблемой, контролируя процесс поведения шейки матки, чтобы она начала открываться только в назначенный срок.
Как лечить инфекцию при беременности
Диагностировать уреаплазмоз у женщин, определить симптомы и назначить вовремя лечение можно путем проведения бактериологического посева. Однако такие анализы свидетельствуют лишь о присутствии в организме беременной женщины бактерий уреаплазмы. От гинеколога требуется дача направления на сдачу дополнительных анализов.
Обнаружить опасность для организма женщины можно при помощи следующих исследований:
- ДНК-диагностика или метод полимерной цепной реакции;
- метод иммунофлуоресценци.
И тот, и другой способ позволяют обнаружить бактерии в определенной области, где наблюдается очаг их размножения.
Безусловно, лучше проводить все анализы перед планированием беременности. Но если женщина уже обнаружила у себя данное заболевание и интересуется, можно ли забеременеть при уреаплазмозе, то этот фактор не исключает появления двух полосок на тесте. Однако именно в первом триместре возникает угроза выкидыша или неправильного развития плода.
Для лечения цистита наши читатели успешно используют метод Галины Савиной
Это дешевое пахучие средство избавит от цистита навсегда! Продается в каждой аптеке, называется…
Если же заражение уреаплвзмозом произошло во время вынашивания ребенка, то нужно понимать, что полностью вылечить уреаплазмоз не получится, ведь для этого необходим прием сильнодействующих антибиотиков. Такое лечение при беременности недопустимо.
Терапия заболевания будет основываться на проведении щадящих методов, позволяющих удерживать протекание инфекции в стабильном состоянии, а именно:
- спринцевание;
- подмывание;
- ванночки с фурацилином (две таблетки, разведенные в теплой воде);
- лекарственные травы в виде настоя ромашки, календулы, череды или чабреца;
- витамины и иммуностимулирующие препараты.
Все эти методы оказывают противовоспалительное и антимикробное действие.
Весь комплекс лечения протекает по следующему алгоритму:
- назначение противомикробных препаратов;
- выписывание средств для восстановления иммунной системы организма;
- препараты для восстановления микрофлоры кишечника и влагалища.
В индивидуальном порядке назначается диета и выписываются свечи. Дополнительные лабораторные анализы назначают каждый месяц, чтобы контролировать уровень бактерий в организме и оценивать их реальный вред на организм женщины.
Важно! Ни в коем случае нельзя назначать себе прием лекарственных средств. Делать это может только врач. Определенный препарат может быть разрешен в конкретном триместре беременности, иначе можно нанести вред плоду.
Чтобы получить возможность забеременеть после лечения инфекции, нужно заняться своим здоровьем как можно раньше. Легко победить недуг можно при раннем выявлении болезни и назначении правильных препаратов.
Для предотвращения заражения уреаплазмозом нужно придерживаться некоторых правил:
- не вести беспорядочную половую жизнь;
- если партнер не постоянный, то обязательно использовать презерватив;
- при оральном сексе обязательно прополаскивать рот раствором фурацилина.
Таким способом женщина обезопасит свой организм от нежелательных болезней, передающихся половым путем, сможет забеременеть и выносить здорового малыша.
Лечение аднексита
Если у будущей мамы диагностируют аднексит во время беременности, лечение заболевания осуществляется по особой схеме. Главная причина воспаления — недостаточно крепкий иммунитет. Наличие инфекционных агентов в организме беременной пациентки увеличивает риски заражения плода. Но бороться с патогенными микроорганизмами при помощи антибиотиков и химических медикаментов также нельзя (это плохо отразиться на состоянии плода).
Воспаление в фаллопиевых трубах и яичниках при аднексите постепенно распространяется и на другие органы женской репродуктивной системы. Гинеколог подбирает комплекс лекарственных препаратов таким образом, чтобы не нанести вреда плоду. Предпочтение отдаётся народным средствам борьбы с воспалением придатков:
- травяные сборы из золототысячника, цветков и листьев мать-и-мачехи, лекарственного донника;
- тампоны, пропитанные мёдом и прополисом;
- свежий картофельный сок.
Терапия аднексита в случае внутриутробного инфицирования плода нецелесообразна. Беременность в такой ситуации прерывается самопроизвольно или медикаментозными средствами.
Если инфекция не проникла к плоду и матке до конца беременности, риск инфицирования малыша при прохождении по родовым путям всё равно остаётся. Поэтому будущей маме рекомендуют сделать операцию кесарево сечение.
Лечение аднексита при беременности также зависит от типа возбудителя инфекции. Например, если заболевание спровоцировано условно-патогенными микроорганизмами (гарднереллы, кандиды), терапия назначается с учётом сложности течения недуга и сроков беременности. Аднексит беременных, возникший на фоне заражения венерическими инфекциями (гонорея, сифилис, трепонемы, трихомониаз и т.п.) не оставляет шансов на рождение здорового малыша. Беременность прерывают искусственно.
Иногда бывает полезно узнать, чем лечили аднексит во время беременности другие женщины. Обычно пациентки с такой проблемой делятся личным опытом на форумах.
Способы лечения
Терапия беременных при воспалении легочной системы заслуживает особого внимания. Рекомендуемой мерой является восстановление не в домашних условиях, а в стационаре. Следует отметить, что до 22 недели беременности будущая мать должна находиться в обычном стационаре, а после 22 – в акушерском отделении. Это позволит удерживать ее состояние под постоянным контролем, что позволит избежать осложнений и других негативных последствий.
В лечении пневмонии у беременных применяются: антибиотические компоненты и дезинтоксикационные лекарственные препараты. В соответствии с особыми рекомендациями могут понадобиться отхаркивающие и десенсибилизирующие средства, а также диуретики, витаминные комплексы и иммунологические стимуляторы. Следует отметить, что:
Лечение воспаления легочной системы у беременных занимает не больше одного месяца. Если после обозначенного срока симптоматика сохраняется или уменьшается, но незначительно, то представленное течение следует считать затяжным. В этом случае требуется использование более сильных медикаментов, постоянное наблюдение пульмонолога и гинеколога. Это позволит избежать осложнений и последствий пневмонии.
Форум
На форумах в Интернете можно найти много тем, касающихся аднексита и беременности. Многие пациентки и медики называют аднексит и беременность в отзывах несовместимыми понятиями. Воспалительный процесс в придатках матки вызывается инфекционными микроорганизмами, которые могут нанести непоправимый вред будущему малышу. Посещая медицинские форумы, можно узнать мнение врачей относительно того, насколько опасен аднексит для беременной женщины и её младенца. Специалисты на таких ресурсах дают рекомендации относительно того, стоит ли сохранять плод при аднексите или беременность лучше прервать.
Аднексит при беременности: форум, мнение врачей
Квалифицированные гинекологи, проводящие заочные консультации на форумах, оставляют об аднексите при беременности отзывы различного характера. Большая часть медиков говорит, что развитие острого воспаления у беременных невозможно. Наоборот, беременность может стать в какой-то мере исцеляющим фактором для женщин, постоянно страдающих воспалением придатков.
Другая группа врачей на форумах отстаивает иную позицию по аднекситу беременных. По их мнению, зачатие ребёнка становится провоцирующим фактором в том случае, если женщина перед наступлением беременности уже болела аднекситом. Патология вполне могла перейти в хроническую стадию и протекать скрыто. После зачатия, на фоне ослабленного иммунитета и гормональных перестроек организма недуг даёт о себе знать с новой силой. И в этой ситуации решение по поводу лечения или прерывания беременности принимается индивидуально.
Аднексит или беременность (форум)
Вопрос о том, стоит ли планировать зачатие при аднексите или беременность лучше отложить до полного выздоровления, является актуальным на форумах. Медицинские специалисты советуют прежде вылечить воспаление придатков, и только потом заниматься планированием деторождения.
Хронический аднексит и беременность (форум)
Сочетание хронического аднексита и беременности на форумах также является довольно обсуждаемой темой. Почитав мнение специалистов и обычных женщин, можно сделать вывод, что при хроническом воспалении придатков вероятность наступления зачатия — максимальна. Однако течение беременности на фоне патологии зачастую бывает сложным. Пациентки, у которых была беременность при хроническом аднексите, на форумах рассказывают о том, хронический процесс под влиянием гормональных всплесков обострялся и сопровождался симптомами острого воспаления.
Длительный хронический аднексит лучше излечить до того, как ребёнок будет зачат. Процесс лечения займёт много времени, а после его завершения женщина должна пройти повторное гинекологическое обследование, в ходе которого врач выяснит, не уменьшилась ли проходимость фаллопиевых труб после болезни, и не нарушились ли функции яичников.
Аднексит при беременности: отзывы об успешности лечения от пациенток
Женщины по-разному описывают последствия сочетания аднексита и беременности в отзывах на форумах и тематических порталах. Многие форумчанки отмечают, что хронический воспалительный процесс (даже двухсторонний) не помешал им зачать малыша. Правда, в отдельных случаях наступления зачатия приходится ждать долго (4-6 месяцев).
Эффективность лечения воспаления придатков, согласно отзывам на форумах, зависит от общего состояния женщины и срока беременности. Терапия болезни у беременных женщин осложняется, ведь им нельзя принимать антибиотики, чтобы не навредить плоду. В отзывах большинство женщин отмечают, что хронический аднексит не препятствует беременности, но во избежание тяжёлого течения и искусственных родов заболевание лучше лечить до зачатия.
На форумах встречается и полезный опыт молодых мам относительно не медикаментозной терапии аднексита. Например, существует мнение, что болезнь отступает, если давать мышцам живота регулярную нагрузку. Оптимальный вариант — занятия восточными танцами. Ещё один способ побороть аднексит во время беременности — поездка к морю. Посетительницы форумов отмечают, что морской воздух благоприятно отражается на состоянии здоровья. После «лечения» у моря воспаление придатков исчезает бесследно.
Ещё один безопасный способ вылечить аднексит у беременных — грязевая терапия. Обычно её проводят в специальных санаториях. Отзывы об этой методике на форумах в сети свидетельствуют о её высокой действенности. Грязи помогают рассасываться спайкам, сформировавшимся на фоне воспаления.
Некоторые пациентки делятся опытом лечения аднексита при беременности травами (спорыш, матка боровая, красная щётка). Растительные компоненты оказывают щадящее воздействие на ослабленный женский организм, но для достижения лечебного эффекта принимать их нужно долго (на протяжении нескольких месяцев). Можно продолжить фитотерапию аднексита растениями и после рождения ребёнка.
Ведение беременности при аднексите
При остром аднексите назначается антибактериальная терапия. Выбор препарата будет зависеть от срока беременности. Приоритет отдается средствам, безопасным для женщины и малыша. Курс терапии составляет 5-10 дней и проводится под постоянным контролем состояния плода. Вопрос о возможности сохранения беременности решается индивидуально.
Лечение хронического аднексита во время беременности не проводится. При обострении применяются антибактериальные средства. В остальное время никакой специфической терапии не назначается.
При развитии осложнений на фоне хронического или острого аднексита проводится их лечение. Назначаются такие препараты:
- спазмолитики и средства, снижающие тонус матки (при угрозе прерывания беременности);
- антибактериальные препараты (при многоводии и инфицировании плода);
- средства, улучшающие кровоток в матке и плаценте (при плацентарной недостаточности);
- витамины;
- средства, восстанавливающие биоценоз влагалища (при сопутствующей инфекции половых путей).
Роды при аднексите проходят через естественные родовые пути при удовлетворительном состоянии женщины и плода. При развитии осложнений проводится плановое или экстренное кесарево сечение.
Лечение цервицита
Лечение цервицита зависит от причин, которые его вызвали и от длительности воспалительного процесса. Может быть показан прием антибактериальных, противовирусных, противогрибковых препаратов. Помимо этого, могут быть назначены иммуностимуляторы, витаминные комплексы. Дисбактериоз влагалища требует восстановления нормальной микрофлоры. Если в основе цервицита лежит гормональный дисбаланс врач может рекомендовать заместительную терапию. Хронический цервицит поддается терапии значительно хуже. В некоторых случаях может применяться хирургическое лечение (лазеротерапия, диатермокоагуляция и т.д.).
Как цервицит влияет на беременность
В норме, слизистая оболочка маточной шейки выступает в качестве пограничного барьера между маткой и микрофлорой влагалища. Цервикальная слизь способствует созданию защитной пробки, препятствующей проникновению инфекции в полость матки.
Слизь, продуцируемая маточной шейкой, обладает выраженным бактерицидным действием, а также содержит большое количество иммуноглобулинов, препятствующих развитию инфекции и поддерживающих местный иммунитет. Развитие заболевания приводит к резкому снижению защитной функции шеечной слизи и создает благоприятные условия для развития инфекции.
Справочно. Хронический цервицит при беременности часто сопровождается развитием эктопии шейки матки (что увеличивает риск невынашивания беременности). Также у больных с обостренным или нелеченым хроническим цервицитом беременность может спровоцировать прогрессирование заболевания.
У таких пациенток быстро прогрессируют деструктивные процессы в слизистой, развиваются эрозии, а также увеличивается риск развития рака шейки матки (в будущем).
Местное лечение заболевания
Подразумевает использование средств, оказывающих влияние непосредственно на шейку матки. В список подобных лекарств включают:
- свечи;
- антисептические растворы;
- тампоны с мазями.
Ситуация осложняется тем, что в период вынашивания ребенка большинство препаратов находятся под запретом.
Какие препараты могут быть назначены женщине:
- Хлорофиллипт в растворе в качестве природного антисептика.
- Тампоны с мазью Вишневского на ночь – для ускорения процессов регенерации.
- Свечи с календулой для вагинального введения.
Не запрещается спринцеваться раствором ромашки и коры дуба, принимать сидячие ванны и повышать иммунитет с помощью витаминных препаратов и правильного питания.
Чего делать не рекомендуется:
- использовать средства с антибактериальным действием для местного лечения.
- вводить во влагалище мази не по назначению;
- проводить лечебные процедуры без предварительной консультации с гинекологом.
Не стоит забывать, что лечебные процедуры способны нанести организму серьезный вред, стать причиной аллергии и других нежелательных последствий. Поэтому беременная женщина обязана согласовать их проведение с гинекологом, чтобы избежать нежелательных последствий.
Как избежать воспаления яичников во время беременности?
Вероятность развития воспаления во время ожидания малыша гораздо выше, так как в это время иммунитет снижается. Поэтому от будущих мам требуется осторожность и внимание к своему здоровью. Чтобы предотвратить воспаление яичников необходимо:
- Избегать заражения заболеваниями, передающимися половым путём;
- Держать ноги в тепле и одеваться по погоде, чтобы не замёрзнуть;
- Соблюдать правила интимной гигиены, изредка использовать антибактериальные моющие средства;
- Сразу же обращать внимание на любые инфекционные процессы в организме и рассказывать о них врачу.
Также важно вести активный образ жизни. Известно, что одной из причин частых воспалений половой сферы у будущих мам является застой крови в органах малого таза. Предотвратить его помогут частые прогулки в приятном темпе и несложные упражнения. Здоровый образ жизни и достаточная активность – это непременное условие нормального протекания беременности.
Атрофический цервицит
Помимо инфицирования различными видами микроорганизмов и травмирования шейки матки, атрофический цервицит может быть обусловлен опущением влагалища и шейки матки, снижением уровня эстрогенов в периоде менопаузы, применением некоторых контрацептивов, к которым, например, относятся химические спермициды. Как правило, атрофический цервицит развивается вследствие длительного (хронического) течения патологического процесса. Происходит истончение слизистой оболочки шейки матки, на ней образуются язвы.
Причины развития заболевания
Основными причинами развития цервицитов при беременности являются:
- хламидийная инфекция;
- гонококковая флора;
- вирус папилломы человека (ВПЧ);
- вирус полового герпеса;
- микоплазма;
- трихомонада;
- кишечные палочки;
- клебсиелла;
- грибки рода Кандида.
Также часто регистрируются воспаления смешанной природы, вызванные несколькими возбудителями.
При отсутствии лечения возбудители преодолевают защитный слой цервикальной слизи и проникают в полость матки, приводя к развитию тяжелых осложнений.
Средства для общего применения
Наибольшей эффективностью отличается комплексная терапия, она позволяет справиться с болезнью быстрее и избежать осложнений. Поэтому помимо средств с местным действием, женщинам выписывают и другие препараты:
- Антибиотики в виде таблеток или уколов.
- Противовирусные или противогрибковые средства.
Многое зависит от возбудителя воспаления. Если виной всему болезнетворные бактерии, то назначают антибиотики с широким спектром действия. Чаще всего отдают предпочтение Цефтриаксону, его считают условно безопасным (не способным нанести вред матери или ребенку).
Если анализ показал, что причиной всему вирусы, то прописывают Виферон в форме ректальных свечей. Средняя продолжительность курса терапии составляет 10 дней. При наличии необходимости могут быть рекомендованы к приему и другие лекарственные средства: иммуностимуляторы и иммуномодуляторы.
Противогрибковые средства помогают нормализовать состояние микрофлоры. Это могут быть свечи или препараты. Выбор остается за гинекологом.
Экзоцервицит шейки матки при беременности – как обнаружить патологию?
Для диагностики заболевания у беременной женщины применяются разные лабораторные и инструментальные методы.
На первой консультации врач изучает анамнез пациентки и внимательно выслушивает жалобы. После этого проводится осмотр на гинекологическом кресле с помощью зеркал. Такой метод диагностики является эффективным, так как можно сразу увидеть и оценить состояние шейки матки. Кроме поражения слизистой оболочки врач может обнаружить специфические выделения гнойного характера.
Если заболевание протекает в хронической форме, то такие проявления будут выражены не так ярко. Для уточнения и утверждения диагноза врач берет мазок на анализ. Это делается для выявления бактерий и числа лейкоцитов.
Кроме этого, женщине нужно пройти и другие диагностические процедуры, это:
- УЗИ ОМТ;
- Сдача анализа мочи;
- ПЦР с целью выявления инфекций;
- Цитологический анализ мазка;
- Биопсия в первой половине менструального цикла.
Если в мазке обнаружено большое количество лейкоцитов, то это будет подтверждением факта развития воспалительного процесса. Такой результат обычно выявляется, если у беременной женщины острая форма болезни. Если этот показатель увеличен незначительно, то можно предполагать о наличии хронической форме экзоцервицита.
После уточнения диагноза врач назначает индивидуальную схему лечения с применением внимательно подобранных медикаментозных препаратов.
Многих женщин, которые только планируют зачатие, интересует вопрос, можно ли беременеть сразу после лечения экзоцервицита? На самом деле никаких противопоказаний нет при условии полного излечения.
Можно ли забеременеть при цервиците
Хронические цервициты, а также острые формы заболевания, сопровождающиеся тяжелым течением или эктопией слизистой, могут приводить к бесплодию. Однако, при адекватном и своевременном лечении риск развития бесплодия минимален.
Справочно. При остром или обострившемся цервиците вероятность забеременеть низкая, однако на период лечения рекомендовано использовать презервативы или полностью отказаться от половых контактов (хотя бы до исчезновения острой симптоматики).
Это связано с тем, что половые контакты увеличивают риск заноса инфекции в полость матки и оказывают травмирующее воздействие на воспаленную слизистую шейки. Также, при инфекционных цервицитах отмечается высокий риск заражения полового партнера.
После лечения острого цервицита пациентка может забеременеть без риска для своего здоровья и будущего малыша.
При хронических цервицитах беременность также может наступить, однако, предварительно нужно проконсультироваться с гинекологом и, при необходимости, подобрать плановую противорецидивную терапию (безопасную для плода).