Диафрагма – это анатомическая перегородка, отделяющая брюшную полость от грудной полости. По периферии состоит из поперечнополосатых мышц, а в центре из соединительной ткани. Кроме этого диафрагма при сокращении участвует в дыхании, за счет увеличения объема грудной полости и расправления легких.
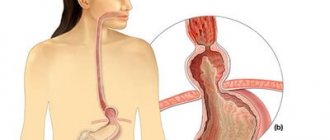
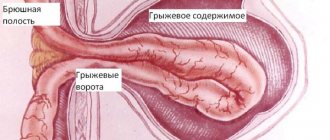
Диафрагмальная грыжа представляет собой дефект (отверстие или выпячивание) в диафрагме, через которое органы могут проникать из брюшной полости в грудную полость и наоборот. Встречается данное состояние довольно часто. Так у 7-8% пациентов с жалобами на боль в грудной клетке и изжогу при рентгенологическом исследовании выявляется диафрагмальная грыжа.
Особенность патологии
Во время развития заболевания происходит перемещение кардиального отдела желудка в область грудины через диафрагмальное отверстие. Различают несколько видов хиатальных грыж:
- параэзофагеальную (этот вид характерен тем, что увеличение и нарастание части желудка происходит с левой стороны пищевода);
- аксиальную (её главное отличие заключается в отсутствии грыжевого мешка, что позволяет ей проникать в грудную полость и свободно возвращаться обратно). Может иметь фиксированный и нефиксированный характер;
- комбинированную (при этом развиваются оба вида грыжи — аксиальная и параэзофагеальная).
Отличие аксиальной грыжи от параэзофагеальной в том, что она может перемещаться
Что такое грыжа пищеводного отверстия диафрагмы (видео)
Как определяется степень грыжевого выпячивания?
Степень выпячивания грыжевого мешка зависит от перехода в грудную клетку прилегающих частей, выявляется рентгенологическим методом:
- первая – над диафрагмой размещается лишь конечная часть пищевода, которая в норме находится внутри кольца, размер отверстия не позволяет вклиниваться желудку, часто сопутствует язвенной болезни, появляется на фоне гастродуоденита, дивертикулов кишечника;
- вторая – в грудную полость переходит абдоминальная часть пищевода и верхний отдел кардии желудка;
- третья – в грыжевом мешке оказываются как абдоминальная часть пищевода, так и весь желудок с его содержимым.
Классификация ГПОД по степени тяжести заболевания
| Степень тяжести | Чем характеризуется |
| I-я степень | Нижняя часть пищевода находится над диафрагмой, верхняя часть желудка плотно прилегает к диафрагме, диаметр которой немного увеличен. |
| II-я степень | Верхняя часть желудка немного выступает над уровнем диафрагмы. |
| III-я степень | Верхняя часть желудка (в некоторых случаях и нижняя) значительно выступает над уровнем диафрагмы |
Причины развития заболевания
Образуется скользящая грыжа пищевода под действием врожденных и приобретенных факторов. К первым относят аномально укороченный пищевод, когда определенная часть желудка располагается в грудине.
Приобретенными причинами возникновения скользящей грыжи считаются:
- атрофия печени;
- многоплодная беременность;
- ослабление пищевого сфинктера (возрастное);
- хронические запоры;
- избыточный вес;
- подъем чрезмерной тяжести;
- дисфункция пищевода;
- патология желчного пузыря;
- ожог слизистой пищевода химикатами или горячей пищей;
Причины возникновения аксиальной грыжи
На образование грыжи могут влиять как врождённые, так и приобретённые факторы.
| Приобретённые факторы возникновения | Врождённые факторы возникновения |
| Повреждение диафрагмального нерва после воспаления или травмы приводит к расслаблению диафрагмы. | Врождённая грыжа пищеводного отверстия диафрагмы, полученная в результате замедленного опущения желудка в брюшной отдел. Это происходит в период развития плода в утробе матери. |
| На фоне язвы, холицистита, гастрита происходит рефлекторное сокращение стенок пищевода, что со временем приводит к увеличению окружности диафрагмы. | Диафрагмальные мышцы развиты не до конца, из-за чего кольцо пищеводного отверстия в диафрагме расширено. |
| Беременность, запоры, подъём тяжестей, курение и прочие причины провоцируют повышение внутрибрюшного давления и способствуют образованию грыжи. | Несвоевременное заращение диафрагмы, после того как желудок опустился в брюшную полость, приводит к заранее образовавшемуся грыжевому мешку. |
| Возрастная инволюция мышечной ткани диафрагмы. |
Методы лечения скользящей ГПОД
После подтверждения диагноза следует сразу же начинать лечение: чем раньше оно будет назначено и выполнено, тем меньше риск развития осложнений, и меньше риск оперативного вмешательства.
Неосложненная скользящая грыжа лечится консервативно, путем назначения комплекса из трех мероприятий:
Диета
Обязательный и основной метод лечения скользящей грыжи пищевода – постоянное соблюдение диеты.
Пациентам рекомендуется дробное питание (частое, через 3–4 часа, малыми порциями по 200–300 г) с исключением жареной, жирной, острой, соленой пищи, маринованных, копченых и других продуктов, раздражающих слизистые оболочки и стимулирующих секрецию желудочного сока.
Основу рациона составляют отварные, тушеные и приготовленные на пару блюда из овощей, круп, молока, нежирного мяса, свежие фрукты.
При истинной дисфагии пища должна быть перетертой, полужидкой консистенции. Кушать следует не позднее, чем за 1 час до сна, а после еды желательно отдохнуть 15–30 минут в положении сидя или полулежа (но не лежа!).
Нормализация образа жизни
Необходим полный отказ от курения, алкоголя, достаточный отдых, дозированная физическая нагрузка. Запрещаются физические упражнения, способные повысить давление в брюшной полости (с нагрузкой на пресс, сгибания).
Симптомы и признаки
В начале развития болезни симптомы почти не проявляются, клинические признаки выражены слабо и грыжа не беспокоит. Её можно обнаружить лишь случайно, к примеру, во время медицинского обследования УЗИ. Визуальный осмотр и пальпация не дадут результатов, так как на ощупь грыжа не прощупывается из-за глубокого расположения внутри грудного отдела. Затрудняет распознание аксиальной грыжи и то, что она имеет возможность периодически уходить обратно под диафрагму.
Более длительное существование грыжи или проскальзывание большей части желудка в область грудины провоцирует возникновение симптомов, поэтому аксиальную грыжу чаще всего распознают уже на более поздних стадиях развития. Среди основных признаков, сопровождающих развитие грыжи, выделяют следующие:
- изжога периодического характера (обычно возникает после еды и в положении лёжа);
- жжение и боль за грудиной;
- обострение бронхитов, трахеитов (поджелудочный сок попадает в дыхательные пути во время отрыжки);
- регургитация (поступление еды из желудка в пищевод и полость рта без рвотного позыва);
- отрыжка;
- дисфагия (человек не может глотать в результате рубцового сужения пищевода, которое происходит из-за постоянного воспаления его слизистой выбросами кислоты).
Если болезнь не была обнаружена вовремя, то её дальнейшее развитие может привести к серьёзным осложнениям. Это могут быть язвы и кровотечения на их фоне. Периодические кровоизлияния, в свою очередь, могут привести к анемии (малокровию). При малейшем намёке на развитие грыжи не стоит затягивать с обследованием и последующим лечением.
Симптоматика
Симптомы этого патологического состояния зависят от места локализации отверстия в диафрагме. Но зачастую такие симптомы не специфичны, и могут свидетельствовать о проблемах с органами пищеварительного тракта, расположенными в грудной области – быть связанными с болезнями пищевода, желудка или 12-перстной кишки. Причём если грыжа имеет небольшие размеры, симптомы могут вовсе отсутствовать – появляются они лишь тогда, когда она увеличивается.
Первые симптомы, на которые жалуется пациент, это:
- постоянная изжога, которая не проходит даже при приёме антацидов, и усиливается, если наклонить туловище вперёд;
- отрыжка воздухом.
Связаны эти симптомы с нарушениями работы клапана пищевода, что приводит к проникновению воздуха в желудок, а также проникновению желудочного содержимого в пищевод.
Другие симптомы, возникающие при грыже пищевода или диафрагмального отверстия, это:
- боль в области грудной клетки, которая может возникать вследствие сдавливания органов, располагающихся в грыжевом мешке;
- кашель, не связанный с простудными заболеваниями;
- учащение сердцебиения, которое возникает после приёма пищи;
- ощущения жжения за грудиной;
- вздутие и боль в животе, возникающие вследствие попадания воздуха в кишечник из-за патологических изменений в области анатомической перегородки.
В тех случаях, когда в области пищевода происходит защемление, может возникнуть кровотечение, которое приводит к развитию у пациента анемии. Если произошло ущемление грыжи, могут возникнуть и такие симптомы, как:
- тошнота;
- повышение температуры тела;
- сильная боль в левой части грудной клетки.
Отметим, что часто симптомы грыжи диафрагмы пациенты принимают за симптомы других заболеваний, таких как патологии сердечно-сосудистой системы или болезни органов ЖКТ. Поэтому очень важно своевременно диагностировать болезнь и назначить лечение, дабы избежать развития тяжёлых осложнений.
Диагностика скользящей грыжи пищевода
Диагностировать аксиальную грыжу можно с помощью рентгенографии, эзофагеальной манометрии, фиброэзофагогастродуоденоскопии, гастроскопии, эзофагоскопии.
- Рентгенография позволит определить:
- диаметр диафрагмального отверстия;
- положение кардиального сфинктера;
- расположение нижней части пищевода;
- расположение верхней части желудка;
- задержку взвеси бария при наличии грыжи.
С помощью фиброэзофагогастродуоденоскопии определяют уровень смещения пищеводно-желудочной линии по отношению к диафрагме - Методы эндоскопии (фиброэзофагогастродуоденоскопия, гастроскопия, эзофагоскопия) определяют:
- уровень смещения пищеводно-желудочной линии по отношению к диафрагме;
- наличие язвы, эрозии, гастрита;
- воспаления слизистых желудка и пищевода.
- Эндоскопическую биопсию проводят, чтобы исключить опухоль пищевода.
- Анализ кала на скрытую кровь поможет выявить латентное кровотечение желудочно-кишечного тракта.
- С помощью эзофагеальной манометрии определяются двигательная функция пищевода, состояние верхнего и нижнего сфинктеров.
- Внутрижелудочная, внутрипищеводная, внутрикишечная pH-метрия позволяет исследовать среду пищеварительного тракта.
Возможные осложнения
Отсутствие своевременной корректировки состояния приводит к серьезным осложнениям, угрожающим здоровью и жизни пациента. Среди них:
- воспалительный процесс слизистой оболочки – рефлюкс-эзофагит;
- сужение пищевода на фоне рубцового стеноза;
- внутренние кровотечения;
- язва пищевода.
Грамотный подход к выявлению и лечению позволяет делать благоприятные прогнозы на полное выздоровление.
С профилактической целью рекомендуется вести здоровый образ жизни, отказаться от вредных привычек, заниматься посильным физическим трудом. При обнаружении тревожных симптомов нельзя заниматься самолечением, необходимо обратиться за помощью к врачам.
Лечение
Консервативное
На ранних стадиях хирургическое вмешательство происходит редко. Чаще всего врач назначает приём препаратов и диету, которая предполагает исключение из рациона:
- жирного (мясо — свинину, пирожные, торты на основе крема с высоким содержанием жира и прочее);
- острого (острые приправы, лук, чеснок, чёрный и красный перец);
- копчёного (колбаса, мясо, рыба, куриные изделия);
- жареного (мясо, картофель, яйца и прочее);
- солёного (огурцы, помидоры, квашеная капуста и прочее);
- газированных напитков (лимонад, минеральная вода);
- кофе, крепкого чая.
Употреблять пищу необходимо небольшими порциями (не больше 200 г за одни приём) 5-6 раз в день. Желудку нужно давать время переработать пищу и отдохнуть, поэтому не стоит делать перекусы, так как они провоцируют выработку большого количества желудочного сока, что ведёт к возникновению изжоги.
Не следует физически перенапрягаться — это создаёт внутрибрюшное давление и провоцирует увеличение грыжи. Количество и интенсивность нагрузок должны быть сведены к минимуму.
При периодической изжоге лучше спать полулёжа на высоких подушках либо приподнять изголовье кровати, если это возможно.
Продукты, которые нужно исключить из рациона (галерея фото)
Кофе и чай
Газированные напитки
Солёные продукты
Копчёные продукты
Острые приправы
Жирная пища
Операционное вмешательство
При диагностике заболевания на более поздних стадиях грыжа удаляется при помощи хирургического вмешательства. Наиболее частыми методами избавления от скользящей грыжи являются:
- фундопликация по Ниссену;
- лапароскопия;
- пластика по Тоупе.
Во время фундопликации по Ниссену фундальное тело желудка оборачивают вокруг нижнего отдела пищевода
- Суть фундопликации по Ниссену в том, чтобы прекратить развитие рефлюкса. Такие операции проводятся как открыто, так и с помощью лапароскопического оборудования. Во время операции фундальное тело желудка оборачивают вокруг нижнего отдела пищевода. За счёт этого развитие грыжи и рефлюксной болезни прекращается. Чаще всего операция проводится открыто.
Лапараскопия — самая распространённая операция на сегодня. Восстановление после неё проходит быстро и безболезненно - Лапароскопия — самая распространённая операция на сегодня. Специальное оборудование позволяет делать проколы в области расположения грыжи и наблюдать за ходом операции с помощью видеомонитора. Благодаря отсутствию больших разрезов восстановление после лапароскопии происходит гораздо быстрее и безболезненнее.
- Пластика по Тоупе — относится к открытым видам операций. Во время операции сам пищевод и нижний его отдел разрезаются продольно, а на место разреза вставляется лоскут диафрагмы. Мышечные ткани этих органов похожи, поэтому сращивание происходит быстро. Диафрагму подшивают, чтобы её отверстие плотнее обхватывало пищевод. Сейчас такая операция может проводиться и лапароскопически, что позволяет пациенту быстро восстановиться.
Нетрадиционная медицина
Главным отягчающим симптомом в ходе заболевания является изжога. Устранить её можно с помощью народных методов. Лучше всего для этого подходят отвары или чаи из трав:
- чай из горечавки поможет не только устранить изжогу и воспаление пищевода, но и наладить пищеварение. Чайная ложка горечавки кладётся на один стакан воды и настаивается на медленном огне около 30 минут. Для вкуса можно присыпать имбирём и дать постоять минут 10. Перемешивать не надо. Средство принимается до еды три раза в день;
- календула и ромашка обладают противовоспалительным действием. Чай из этих трав снимет воспаление пищевода и успокоит желудок. На стакан кипящей воды кладётся по половине чайной ложки ромашки и календулы. Настаивать необходимо не менее 20 минут. После полученный настой процеживается и принимается по стакану 3-4 раза в день. В период обострения изжоги можно принимать чаще.
- отвар из трав от изжоги. Столовая ложка сбора настаивается в 0,5 л кипятка около 2–30 минут. Процеженный настой принимается за 15–20 минут перед едой. Необходимо смешать: молодую крапиву;
- мелиссу;
- душицу;
- подорожник;
- зверобой.
Народные средства для лечения болезни (галерея)
Настой мелиссы
Чай из календулы
Ромашковый чай
Настой из горечавки
Настой календулы
Льняное семя
Лечение грыжи диафрагмы
Выбор метода лечения диафрагмальной грыжи зависит от ее выраженности и локализации:
- Консервативная терапия – применяется при небольшой грыже или противопоказаниях к хирургическому лечению. Используется диета, исключающая острую, кислую пищу, копчености. Прием пищи необходимо проводить небольшими порциями 5-6 раз в день. Из медикаментов применяются антациды для устранения изжоги (фосфалюгель, альмагель, ранитидин, омез) и спазмолитики для купирования боли (но-шпа, дротаверин).
- Хирургическое лечение – используется при больших размерах грыжи, ущемлении в ней пищевода или желудка. Заключается в иссечении грыжевого мешка с последующей пластикой (анатомическим восстановлением) отверстия грыжи. Пластика проводится непосредственным ушиванием отверстия грыжи. Возможен вариант с использованием наложения «заплаты» на грыжевое отверстие из синтетических материалов.
Диета после операции
Соблюдение послеоперационной диеты необходимо для уменьшения степени нагрузки на ЖКТ. Достичь этого поможет дробное питание и исключение из него продуктов, которые провоцируют газообразование, способствуют запорам и т. д.
После операции врач рекомендует придерживаться диеты и принимать пищу с учётом индивидуальных особенностей организма пациента.
Какие продукты нельзя употреблять после операции?
Из рациона следует исключить:
- мучную сдобу (печенье, пирожки, пирожное, оладьи, блины и прочее);
- хлеб из отрубей;
- жирное, копчёное, солёное, острое, жареное;
- бобовые (горох, фасоль и прочее);
- цитрусовые;
- помидоры, капусту, брокколи, морковь, чеснок, лук;
- редьку, репу, редис;
- кукурузную, пшённую, перловую каши;
- яйца;
- молочные продукты с высоким процентом жирности;
- орехи, семечки, изюм, курагу, чернослив;
- газированные напитки, кофе, крепкий чай, соки с высокой концентрацией кислоты.
Запрещённые к употреблению после операции продукты (галерея)
Газированные напитки
Сухофрукты
Бобовые
Мучные изделия
Жареная пища
Молочные продукты с высоким процентом жирности
Какие продукты можно употреблять после операции?
После операции лучше всего употреблять:
- нежирные бульоны;
- супы-пюре из овощей;
- отварное нежирное мясо или рыбу;
- творог (нежирный);
- жидкие каши;
- подсушенный белый хлеб в небольшом количестве;
- кисель (желательно готовить его не из брекетов, содержащих красители, а из свежих ягод).
Употребление растительной клетчатки позволяет восстановить работу ЖКТ, но чрезмерное употребление овощей может привести к застаиванию грубого волокна и образованию каловых масс в кишечнике.
Особенности питания и рецепты народных средств
Важную роль в деле улучшения самочувствия и выздоровления играет правильное питание. Принципы диетического питания при диагнозе ГПОД:
- пополнение рациона легкоусвояемыми продуктами с высоким содержанием белка;
- тщательная термическая обработка и механическое измельчение пищи. Предпочтение отдается блюдам с легкой, мягкой, жидкой консистенцией (суфле, супы-пюре, протертые каши). Разрешается готовить каши из любых круп за исключением рисовой. При приготовлении каши воды нужно брать в 1,5 раза больше, чем указано в рецепте. Тогда масса получится разваренной. Мясные блюда лучше готовить из рубленого фарша (паровые котлеты и тефтели);
- обильное питье. Рекомендуется выпивать не меньше семи стаканов воды ежедневно.
Сразу после принятия пищи не следует отягощать организм физическими нагрузками. Однако ложиться врачи тоже не советуют. Горизонтальное положение способствует образованию изжоги и проявлению других неприятных симптомов болезни.
Рецепты народной медицины:
- В 50 мл молока добавить 30 капель настойки прополиса. Принимать ежедневно два раза за 30 минут до еды.
- 1 столовую ложку сбора из высушенных листьев фенхеля и перечной мяты, смешанных в пропорции 1:1, заливают закипевшей водой (300 мл), добавляют семена тмина и аниса, выдерживают на водяной бане 15 минут. Отвар настаивают в течение часа, процеживают, выпивают по полстакана ежедневно три раза за 30 минут до приема пищи.
- Отвары, приготовленные из лекарственных растений (грыжник сладкий, лапчатка гусиная, таволга вязолистная): столовую ложку любой высушенной травы заливают стаканом закипевшей воды. Смесь выдерживают на водяной бане в течение пяти минут, процеживают, принимают ежедневно пять раз по одной столовой ложке.
Действие этих средств направлено на устранение неприятных симптомов (изжога, отрыжка, вздутие живота) и нормализацию стула, что приводит к уменьшению внутрибрюшного давления.
Методы диагностики
- Рентгенологическое исследование с применением рентгенконтрастного вещества – позволяет выявить наличие грыжи и ее тип, размеры.
- ФГС (фиброгастроэндоскопия) – для определения изъязвлений слизистой пищевода, которые являются частой причиной пищеводных кровотечений и перфораций.
- рН-метрия – для исследования кислотности желудочного сока и содержимого пищевода. Наиболее показательным и информативным является ее мониторинг в течение суток.
- Эзофагоманометрия – измерение внутрипищеводного давления и определение зон, где оно повышено.
- Клинический анализ крови – обнаруживает анемию (при кровотечении), воспалительные и инфекционные заболевания внутренних органов.
- Дополнительные исследования для исключения патологии дыхательной и сердечно-сосудистой системы:
- электрокардиограмма;
- рентгенография органов грудной клетки;
- ультразвуковое исследование.
Диагностика
Главные признаки заболевания определяются при рентгенологическом исследовании. Для выявления аномального расположение конца пищевода и желудка используют:
- обзорное визуальное рентгеновское исследование с контрастированием начальных органов пищеварения – в настоящее время применяется редко;
- рентгенографию (серию снимков) пищевода и желудка.
Больному выполняют снимки в положении:
- лежа,
- стоя,
- на боку,
- в коленно-локтевой позе Тренделенбурга.
Рентгенологи учитывают, как прямой признак – явное смещение в грудную полость части желудка. К косвенным относятся:
- нарушенная форма газового пузыря или его отсутствие, изменение величины;
- увеличение угла Гиса;
- признаки рефлюксного заброса содержимого;
- движения пищевода, обратные правильной перистальтике.
На эзофагогастроскопии видны:
- несмыкающиеся стенки пищевода в диафрагмальном участке (картина «зияния кардии»);
- кардиальный отдел расположен выше обычного за счет укорочения пищевода;
- желудочно-пищеводный рефлюкс;
- очаги разрастания чужеродного эпителия.
К дополнительным способам относятся:
- эзофагоманометрия,
- сцинтиграфия,
- внутрипищеводная рН-метрия.
Проведение общеклинического обследования помогает выявить осложнения:
- анализ кала позволяет обнаружить ранние признаки кровотечения;
- анализ крови показывает анемию, инфицирование;
- ЭКГ – обязательно необходима для исключения атипичной стенокардии.
Дифференциальную диагностику всегда проводят:
- с разными видами диафрагмальных грыж;
- рубцовыми изменениями пищевода;
- язвенной болезнью;
- злокачественным новообразованием;
- нарушениями, связанными с повышенным давлением в портальной вене;
- стенокардией;
- желчекаменной болезнью.