Причины ДЖВП
При развитии дискинезии изменяется моторика желчного пузыря и желчевыводящих путей. В результате нарушается поступление желчи в 12-перстную кишку, что неизбежно сказывается на работе всего пищеварительного тракта. При этом возможна как заметная нехватка желчи в просвете кишечника (гипокинезия), так и ее избыток (гиперкинезия). Любое из этих состояний нарушает функционирование 12-перстной кишки и препятствует нормальному перевариванию поступающей пищи.
Факторы, провоцирующие развитие ДЖВП:
- заболевания желчного пузыря;
- врожденные пороки развития желчных путей;
- вегетативная дисфункция;
- нарушения обмена веществ.
Важную роль в развитии дискинезии играет психологическое состояние женщины. Нередко это заболевание возникает после перенесенных стрессов и является своеобразной реакцией на негативные события. Нарушение моторики желчных путей может также быть связано с конституциональными особенностями женщины или быть следствием нерационального питания.
Беременность сама по себе является фактором риска развития ДЖВП. В ожидании малыша происходит расслабление гладкой мускулатуры желчных путей. Нарушается их моторика, что закономерно приводит к недостаточному или избыточному поступлению желчи в кишечник. Все эти процессы происходят под влиянием прогестерона и других гормонов, регулирующих течение беременности от зачатия до самых родов.
Другая причина развития ДЖВП при беременности – давление растущей матки на желчный пузырь и все органы пищеварительного тракта. Постоянное сдавление желчных путей приводит к нарушению их моторики и неправильному выделению желчи. Не случайно болезнь чаще всего возникает в III триместре и незадолго до родов.
Диагностика
Холестаз при беременности сопровождается желтухой, которая часто проявляется и при других патологиях гепатобилиарной системы. Чтобы выявить нарушения работы внутренних органов и причину сбоев желчеотведения, беременной женщине проводят такие обследования:
- биохимический анализ крови;
- УЗИ, МРТ или КТ печени и желчного пузыря;
- печеночные пробы.
В неоднозначных ситуациях проводят обследование желчевыводящих протоков методом эндоскопической холангиографии. Его суть заключается в рентгенологическом исследовании желчных каналов с прямым введением контрастного препарата в желчевыделительную систему.
Классическими способами остаются анализы мочи, крови и ультразвуковое исследование. Чаще всего болезнь проявляется во второй половине беременности, после двадцать шестой недели.
Холестаз в период беременности дифференцируют с вирусным гепатитом, холециститом, стеатозом. По результатам диагностики определяют причину болезни и составляют адекватную схему лечения беременных.
Основные проявления
Типичные симптомы ДЖВП включают в себя:
- боли в правом подреберье;
- чувство тяжести и давления в проекции желчного пузыря;
- отрыжка;
- тошнота;
- привкус горечи во рту;
- изжога;
- вздутие живота;
- снижение аппетита.
Боль при дискинезии желчевыводящих путей тупая, ноющая, не слишком интенсивная. Болезнь развивается постепенно, и долгое время женщина может не замечать характерных симптомов патологии, списывая их на обычные проявления беременности. На ранних сроках дискинезия нередко маскируется под затяжной токсикоз.
Обострения болезни случаются после перенесенных стрессов и при погрешностях в диете. У некоторых будущих мам развивается картина вегетативного криза. Боль в области сердца, тахикардия, одышка, повышенная потливость и онемение конечностей – все эти признаки дополняют типичные симптомы ДЖВП. Характерно развитие бессонницы на весь период обострения болезни.
Желчегонные при холестазе
Нарушение процессов формирования и выделения жёлчи называется холестаз, или застой. Патология проявляется неприятными ощущениями в правом подреберье, значительным зудом всего тела (особенно ладоней и ступней), утомляемостью и даже желтушностью кожных покровов. Часто холестаз путают с проявлениями аллергии по сходству симптомов. Сложность диагностики заболевания приводит к тому, что его обнаруживают только после проведения специальных анализов (биохимии) на выявление уровня билирубина и трансаминазы. Показано также проведение ультразвукового исследования печени.
Холестаз, как правило, выявляется на позднем сроке беременности, что связано со сдавливанием внутренних органов растущим плодом. Патологией могут страдать и женщины, имеющие наследственную предрасположенность к заболеванию. Поэтому нелишним будет поинтересоваться у родственников, не случались ли с ними подобные неприятности.
В случае подтверждения наличия заболевания врач назначает холеретики, препараты, увеличивающие производство жёлчного секрета, или холекинетики, стимулирующие отток жёлчи.
Обязательно нужно провериться на наличие камней в жёлчном пузыре перед приёмом лекарств данной группы. При стимулировании процесса выработки жёлчи они могут сдвинуться и закупорить протоки.
Среди препаратов на натуральной основе рекомендуются:
- Холосас, Холос, Холемакс (вытяжка из плодов шиповника).
- Перидол, Инсадол (вытяжка из кукурузных рылец).
- Хофитол, Холебил (вытяжка из артишока).
- Фламин (вытяжка из цветов бессмертника).
- Танацехол (вытяжка из пижмы).
Эти лекарства созданы на основе экстрактов растений, поэтому беременным можно принимать их спокойно, не забыв проконсультироваться с врачом.
Методы лечения
Основная цель терапии ДЖВП при беременности – купировать боль и устранить неприятные симптомы болезни. Во многих случаях полноценное лечение болезни возможно только после рождения ребенка. Во время беременности список разрешенных лекарственных средств весьма ограничен.
Немедикаментозное лечение
Большое значение в терапии ДЖВП имеет рациональное питание. Беременным женщинам следует придерживаться следующих принципов:
- Питание должно быть дробным и частым, 5-6 раз в день.
- Порции должны быть небольшими (до 50% от привычного объема).
- Допускаются легкие перекусы в течение дня.
- Исключается жареная, острая, соленая и пряная пища.
- Рекомендуется обильное питье.
При обострении заболевания из рациона полностью исключаются следующие продукты:
- газированные напитки;
- алкоголь;
- крепкие мясные и рыбные бульоны;
- яичный желток;
- сдобные изделия;
- орехи;
- сырые овощи и фрукты.
Все эти блюда способствуют сокращению желчного пузыря, что в свою очередь нарушает моторику желчных путей и ухудшает состояние беременной женщины. При стихании симптомов заболевания рацион расширяется за счет овощных блюд, свежих фруктов (дыня, арбуз), сухофруктов (изюм, курага, чернослив). Эти продукты восстанавливают работоспособность желчевыводящих путей, а также препятствуют развитию запоров.
При гипомотороной форме ДЖВП, сопровождающейся недостаточным поступлением желчи, рекомендуется постепенно вводить в рацион творог, сметану, треску, некрепкие мясные и рыбные бульоны. Эти блюда стимулируют выработку желчи и облегчают течение заболевания. Хорошо снимает симптомы заболевания и употребление минеральной воды с высокой минерализацией. При гипермоторном варианте ДЖВП, когда желчи и без того слишком много, рекомендуется пить минеральную воду низкой минерализации (Ессентуки 17 и другие).
Всем беременным женщинам при ДЖВП рекомендуется вести активный образ жизни. Регулярные пешие прогулки на свежем воздухе, плавание в бассейне – вот лучший способ устранить симптомы заболевания и предупредить рецидив болезни. Со II триместра беременности можно заниматься лечебной гимнастикой или йогой в специальных группах.
Медикаментозное лечение
Для лечения ДЖВП активно применяются желчегонные лекарственные средства. Приоритет отдается растительным препаратам (желчегонный сбор и другие). В состав этих средств обычно входят цветки бессмертника, тысячелистник, кукурузные рыльца, семена укропа, мята, плоды шиповника и другие растения. Курс лечения длится не менее 2 недель и обязательно проводится под наблюдением врача. Самостоятельное применение растительных препаратов во время беременности не рекомендуется.
В терапии гиперкинетической формы ДЖВП используются спазмолитические препараты. Эти средства нормализуют отхождение желчи, расслабляют сфинктеры и стабилизируют работу пищеварительного тракта. Для лечения гипокинетической формы применяются холекинетики с учетом срока настоящей беременности.
Дискинезия желчевыводящих путей не оказывает негативного влияния на течение беременности и развитие плода. Это заболевание не является препятствием для родов через естественные родовые пути. В большинстве случаев моторика желчных путей восстанавливается в течение 4 недель после родов. Если за указанный период симптомы болезни не отступили, следует обязательно показаться врачу.
На первый взгляд, дискинезия желчевыводящих путей, возникшая при беременности кажется безобидной, но на самом деле это заболевание развивает воспалительный процесс и способствует камнеобразованию в желчном пузыре. Желчевыделительная система и другие органы пищеварения тщательно связаны между собой, и работа одного органа в той или иной мере зависит от работы другого.
Натуральные желчегонные средства
Считается, что использование рецептов народной медицины – наиболее безопасный способ лечения. Лекарственные травы действительно могут помочь в решении проблем с жёлчным пузырём. Широко применяются желчегонные сборы, в состав которых включены цветки бессмертника (цмина песчаного), мята перечная, плоды кориандра. Как дополнение в них входят трава тысячелистника или трилистника.
Бессмертник используется как эффективное натуральное средство, стимулирующее жёлчеотделение и повышающее уровень билирубина и холатов. Действующие вещества растения – флавоноиды – оказывают спазмолитическое воздействие на стенки жёлчного пузыря и внепечёночные протоки. Трава мяты уменьшает воспаление, снижает тонус мышц, оказывает успокаивающее действие. Тысячелистник усиливает спазмолитическое действие, одновременно снимая воспаление и обеспечивая усиление желудочной секреции.
Никогда не изменяйте рекомендованные врачом дозировки принятия лекарственных сборов и отваров. Многие травы в больших количествах обладают ядовитыми свойствами, поэтому принимать их нужно чётко в соответствии с рецептом.
Хорошим средством, способствующим оттоку жёлчи, является экстракт кукурузных рылец. Масла, содержащиеся в растительном препарате, способствуют усилению моторики жёлчного пузыря, разжижают жёлчь, расслабляют протоки.
Будущим мамам можно заваривать чаи из трав, способствующих жёлчеотделению. Все растительные препараты готовятся из расчёта 1 ст. ложка на стакан кипятка.
Можно рекомендовать следующие травы:
- Укроп огородный. Сырьё заготавливается из созревших плодов. Принимают по половине стакана до 4 раз в день.
- Пырей ползучий. Осенью заготавливаются корни, тщательно промываются и высушиваются. Отвар принимают 4 раза в сутки по полстакана.
- Шиповник (плоды). Высушенное сырьё заваривают, дают настояться. Принимают по полстакана три раза в сутки.
- Бессмертник (цмин песчаный). Собранную траву высушивают и заваривают по рецепту. Принимают перед едой три раза в сутки.
Все манипуляции должны быть согласованы с лечащим врачом. На основе собранного анамнеза он посоветует лучший вариант.
Лечение дискинезии желчевыводящих путей при беременности
Как лечить дискинезию желчевыводящих путей?
При появлении у беременной женщины симптомов и признаков дискинезии желчевыводящих путей первым делом нужно нормализовать отток желчи и не допускать ее застоя. Как правило, врач при этом заболевании назначает комплексное лечение. В первую очередь беременной посоветуют правильную диету в 5-6 приемов пищи в день. Диета для лечения дискинезии должна состоять из продуктов и блюд, способствующих сокращению желчного пузыря. Если четко следовать предписаниям врача, то после лечения беременная очень скоро восстановит свой организм и будет наслаждаться своей беременностью.
Желчнокаменная болезнь.
Холелитиаз, калькулезный холецистит – это заболевание, которое протекает с образованием камней в почках или желчном пузыре. Врачи утверждают, что во время беременности, когда в организме женщины происходят большие изменения, то данная болезнь может обостриться в значительной мере.
Для лечения данного заболевания следует применять желчегонные средства, а также придерживаться правильного питания. Если возникают сильные боли, то следует применять препараты со спазмолитическим действием, такие как анальгин, но-шпа, папаверин, гидрохлорид, баралгин.
Относительно недавнее время назад на фармакологическом рынке появились препараты, которые имеют свойства растворять камни. В их состав входят хено- и урсодезоксихолевая кислоты. Стоит отметить, что беременная женщина не должна применять такие препараты, так как они могут негативным образом повлиять на плод. Также категорически запрещено принимать средства для дробления камней, такие как ударно волновая литотрипсия.
Во время беременности, только в крайнем случае, а именно при закупорке общего желчного протока камнем, производиться операция. Это может быть удаление желчного пузыря или лапароскопическое вмешательство.
Этот вариант часто используется из-за того, что нет необходимости полностью вскрывать брюшную полость. Хирургическими инструментами через пупок и небольшие боковые надрезы под ребрами производятся все необходимые манипуляции. После этого не остается даже рубца, а период восстановления длится всего три дня.
Беременность при наличии заболеваний такого типа не требует прерывания. При этом стоит отметить, что при обострениях, которые длятся достаточно долго и сопровождаются сильными коликами в районе живота, следует немедленно производить оперативное вмешательство, так как холецистит может проявиться в виде желтухи.
Симптомы дискинезии желчевыводящих путей при беременности
Как узнать, что беременную беспокоит дискинезия? Как правило, у этого заболевания ряд симптомов и признаков, и если все из них выражены ярко, то, скорее всего, беременную мучает именно дискинезия.
Признаки дискинезии желчевыводящих путей
Как правило, при дискинезии беременная мучается от таких симптомов: тупой ноющей боли в правом подреберье, чувства тяжести, аппетит сразу же пропадает. А при возникновении болей у женщины может возникнуть тошнота, горечь во рту, отрыжка, изжога и даже вздутие живота. При этом с каждым шевелением плода боль в правом боку может усиливаться.
Боль в этой области может возникнуть сразу же после плотной еды, или из-за нервного переутомления. При этом болевые ощущения могут появиться не только в правом подреберье, но и в области сердца. Дополнительными симптомами дискинезии можно назвать усиленное сердцебиение, головную боль, потливость, онемение конечностей, и плохой сон.
Очень часто при беременности женщины жалуются на боль. Они могут появляться на самых разных частях тела и могут говорить о тех или иных заболеваниях. Если беременная отмечает появление болей в правом подреберье, при этом боль только увеличивается с каждым днем и становится нестерпимой порой, то, скорее всего, у беременной дискинезия желчного пузыря и желчевыводящих путей.
Симптомы патологии
На начальном этапе нарушение моторики желчных путей протекает с незначительными симптомами, которые мало беспокоят женщину и не привлекают особого внимания. Постепенно проявления патологии усиливаются и заставляют обратиться к врачу. Признаки разных типов дискинезии отличаются.
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований!!! Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Признаки гипомоторной дискинезии: нарушения стула по типу длительных запоров, ухудшение или потеря аппетита, снижение массы тела, чувство распирания или .
Симптомы гипермоторной дискинезии:
- частые приступы тошноты и рвоты;
- нарушения стула в виде диареи;
- изменение аппетита;
- слабость, головная боль;
- приступообразные боли в правом подреберье при физической нагрузке;
- изжога, горький привкус во рту;
- желтоватый налет на языке.
Проявления смешанной дискинезии объединяют в себе симптомы гипертонического и гипертонического вариантов патологии, которые чередуются. Например, длительные запоры могут сменяться диареей, боли носят то приступообразный, то ноющий характер.
Причины дискинезии желчевыводящих путей при беременности
Почему у беременной женщины появляется дискинезия желчевыводящих путей?
- Во время беременности у женщины изменяется гормональный фон, что может привести к нарушению функционирования внутренних органов. Также сразу же после зачатия организмом женщины вырабатывается в большом количестве гормон прогестерон, его объем увеличивается во второй половине беременности. Главной задачей этого гормона в этот период является расслабление матки, чтобы препятствовать выкидышу, а также преждевременным родам. Но вместе с мышцами матки расслабляются и другие гладкомышечные органы, и желчный пузырь не исключение. Из-за таких изменений работа желчного пузыря и желчевыводящих путей слабеет. Желчный пузырь недостаточно опорожняется, что приводит к его растяжению, которое в свою очередь вызывает боли в правом подреберье.
- Также дискинезия желчевыводящих путей во время беременности может возникнуть механически, ведь на орган давит не только растущая матка, печень и желчный пузырь, но и органы грудной полости, поэтому нарушается нормальный процесс желчеотделения.
Диагностика дискинезии желчевыводящих путей
Чтобы диагностировать заболевание и начать лечение дискинезии врач первым делом отправляет беременную на УЗИ желчного пузыря, и обязательно измеряет его размеры. Благодаря ультразвуковому исследованию специалист может выявить есть ли камень или песок в желчном пузыре, или воспалительные изменения.
Шарашкина Н.В. Терапевт Центр иммунологии и репродукции
Беременность — прекрасное время ожидания малыша для любой женщины. К сожалению, не каждый день можно чувствовать себя комфортно: тошнота, сонливость, частая смена настроения и прочие «неприятности» зачастую становятся спутниками Вашего «турне» длинною в 9 месяцев.
Одним прекрасным днем Вас начинает мучить неизвестного происхождения боль где-то в правом подреберье. Вы приходите к своему врачу и, оказывается, что у Вас имеет место дискинезия желчного пузыря и желчевыводящих протоков. Что это такое? Опасен ли этот диагноз? Итак, попробуем успокоиться и разобраться.
Немного теории. Дискинезии желчевыводящих путей
– заболевание, в основе которого лежит нарушение моторики желчного пузыря и желчевыводящих путей без признаков их органического поражения. Дискинезии – синдром, встречающийся при различных заболеваниях: хроническом холецистите, желчнокаменной болезни, после хирургического удаления желчного пузыря (холецистэктомии), патологии желудка и двенадцатиперстной кишки, печени. При отсутствии сопутствующих заболеваний причиной возникновения дискинезий могут быть врождённые аномалии развития желчного пузыря (перегибы, перетяжки).
Симптомы:
—
это боль и диспептические расстройства (тошнота, рвота, горечь во рту, чувство тяжести в брюшной полости, неустойчивый стул).
—
тупые, длительные боли в области правого подреберья без четкой иррадиации, так и боли кратковременные, схваткообразные.
Дискинезии желчевыводящих путей являются одним из наиболее распространенных заболеваний, встречающихся у женщин репродуктивного возраста. Беременность и сопутствующие ей изменения гормонального фона являются факторами риска, предрасполагающими развитию заболевания. Например, во второй половине беременности организм женщины вырабатывает большое количество прогестерона
. Прогестерон называют гормоном беременности, так как он уменьшает сократительную активность гладкой мускулатуры матки, препятствуя выкидышу и преждевременным родам. Поэтому, по мере прогрессирования беременности, снижается и двигательная активность желчного пузыря, происходит задержка выделения желчи, снижение скорости опорожнения желчного пузыря.
Помните, что диагноз дискинезий устанавливают на основе клинической картины, ультразвукового исследования брюшной полости (УЗИ). Очень часто особенности строения желчных путей или желчного пузыря и являются непосредственной причиной дискинезий.
И всё же, что делать, если диагноз подтвердился? В основе терапии беременных женщин с дискинезиями желчевыводящих путей лежит комплексный подход. Основной целью лечения является восстановление нормального оттока желчи по протокам. Это означает, что проводятся мероприятия по нескольким направлениям: восстановление нормального режима и питания; ликвидация гиповитаминоза и дисбактериоза кишечника, медикаментозная терапия.
«Ты то, что ты ешь»
Лечебное питание должно быть химически, механически и термически щадящим.
Дробим!
Беременным женщинам следует принимать еду до 5-6 раз в сутки с относительно равномерным распределением пищи в течение дня для обеспечения ритмичного отделения желчи.
Не обостряем!
Из рациона следует исключить экстрактивные вещества: перец, лук, чеснок, редис, копчености, грибы.
Смягчаем!
Не следует употреблять тугоплавкие жиры, так как переваривание жиров при дискинезиях затруднено из-за нерегулярного поступления желчи в кишечник и снижения активности ферментов поджелудочной железы.
Умасливаем!
Предпочтительнее использовать растительные масла (подсолнечное, оливковое), так как для их переработки не требуется значительное количество желчи и ферментов.
Чем лечим?
Выбор препаратов для восстановления функций желчеообразования и желчевыделения зависит от типа дискинезии.
При сопутствующей патологии желудочно-кишечного тракта терапия базируется на лечении основного заболевания.
- При выраженном болевом синдроме показаны спазмолитические и болеутоляющие средства: но-шпа, папаверина гидрохлорид, мебеверин, баралгин и другие.
- В лечении дискинезий желчевыводящих путей особая роль принадлежит желчегонным средствам. Желчегонные средства растительного происхождения можно принимать в виде желчегонного сбора или чая. В его состав чаще всего входят цветки бессмертника, трава тысячелистника, плоды кориандра, кукурузные рыльца, пижма обыкновенная, шиповник. Назначают по 1/2 стакана 2-3 раза в день в промежутках между приемами пищи.
- Также к желчегонным средствам относятся холеретики, препараты, которые усиливают образование желчи: аллохол, хофитол, холензим, холосас и другие препараты с желчными кислотами, препараты валерианы, минеральная вода (усиление секреции желчи за счет водного компонента).
- Холекинетики способствуют выделению желчи из пузыря в просвет кишечника. К нимотносят: сульфат магния, сорбит, ксилит, спазмолитики, эуфиллин (расслабляют сфинктеры билиарной системы). Они обладают не только желчегонным, но и послабляющим действием, также могут использоваться у беременных в качестве слабительного средства.
Всё же, дискинезия желчевыводящих путей не оказывает отрицательного влияния на развитие беременности и формирование плода. Однако при усилении симптоматики, выраженном болевом синдроме необходимо обратиться к врачу и пройти обследование для исключения более серьезной патологии. После родов желчный пузырь и протоки восстанавливают свой тонус в течение первого месяца. Лёгкой Вам беременности!
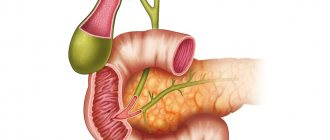
Чтобы объяснить, что это значит, не обойтись без элементарного экскурса в анатомию.
Желчевыделительная система включает в себя желчный пузырь, желчевыводящие протоки и три сфинктера (сфинктером медики называют круговую мышцу, суживающую или замыкающую при сокращении то или иное отверстие в организме). Два сфинктера расположены в шейке желчного пузыря, а третий — в двенадцатиперстной кишке, в месте «выхода» общего желчного протока, по которому желчь и попадает в кишечник. Образование желчи в печени — процесс непрерывный, а поступление ее в двенадцатиперстную кишку происходит главным образом во время пищеварения. Желчный пузырь у человека в период пищеварения совершает энергичные сокращения. Выход желчи в кишку происходит при активном сокращении стенок пузыря и одновременном расслаблении так называемого сфинктера Одди (расположенного в двенадцатиперстной кишке), расслабление желчного пузыря сопровождается закрытием этого сфинктера и прекращением желчевыделения. Так вот, под дискинезией
применительно к желчевыделительной системе понимают несогласованное, чрезмерное или недостаточное сокращение желчного пузыря и сфинктеров. Боль возникает вследствие нарушения последовательности и координации сокращения и расслабления желчного пузыря и внепеченочных желчных ходов.
Дискинезия желчных путей не столь безобидна, как может показаться на первый взгляд, поскольку способствует развитию воспалительного процесса, камнеобразованию. И напротив — дискинезия может быть одним из проявлений желчнокаменной болезни, хронического холецистита, аномалий развития желчных путей.
Между желчевыделительной системой и другими органами пищеварения существуют многообразные анатомические, функциональные и гормональные связи, они оказывают существенное влияние на деятельность этой системы. Так, например, поступление пищи в желудок не только вызывает механическое раздражение рецепторов желудка, но часто еще и усиливает желчеобразование и двигательную активность желчных путей.
Двигательная функция желчного пузыря и желчевыводящих протоков в значительной степени зависит от состояния нервной системы: так, дистония вегетативной нервной системы
может нарушать согласованность сокращения мускулатуры желчного пузыря и расслабления тонуса сфинктеров и вызывать задержку желчеотделения. Важную роль в возникновении дискинезии могут сыграть и
психогенные факторы
, поскольку она нередко является следствием и одним из клинических проявлений общего невроза.
Мышечная слабость желчных путей подчас носит конституциональный (связанный с особенностями телосложения) характер, иногда провоцируется несбалансированным питанием или может явиться следствием гормонального дисбаланса.
Почему дискинезия может развиться при беременности?
Для беременных характерны гипомоторные (т. е. связанные со снижением двигательной активности) нарушения функционирования внутренних органов, вызванные общим изменением гормонального фона
. Во второй половине беременности организм женщины вырабатывает большое количество прогестерона. Основной физиологический смысл действия прогестерона в этот период заключается в расслаблении матки, препятствующем выкидышу и преждевременным родам. Однако «попутно» расслабляются и другие гладкомышечные органы, в том числе и желчный пузырь. В основе гипомоторной дискинезии лежит слабое, недостаточное опорожнение желчного пузыря, приводящее к его растяжению и появлению болей.
Возникновение дискинезии может быть связано и с чисто механическими причинами: растущая матка давит, «поджимает» органы грудной полости, в том числе печень и желчный пузырь, в результате может нарушиться нормальный процесс желчеотделения.
Диагностика дискинезии
Обычно женщину беспокоят тупые ноющие боли в правом подреберье (которые могут распространяться на подложечную область), чувство тяжести, ощущение давления в этой области, нередко сопровождающиеся отсутствием аппетита, тошнотой, ощущением горечи во рту, отрыжкой воздухом, изжогой, вздутием живота. Боль может усиливаться при шевелениях плода, зависит от его положения в матке.
Чрезмерные эмоции, нервное переутомление, а иногда и погрешности в диете усиливают или провоцируют болевые ощущения и чувство распирания в подреберье. Может возникнуть боль в области сердца, сердцебиение, головная боль, онемение конечностей, потливость, нарушения сна — врачи называют эти симптомы картиной вегетативного криза.
В диагностике дискинезии ведущее место отводится ультразвуковому исследованию желчного пузыря. Измеряя его размеры до и после желчегонного завтрака (обычно это 2 сырых яичных желтка), врач делает заключение о характере двигательных нарушений и виде дискинезии. Кроме того, метод позволяет отвергнуть или подтвердить наличие конкрементов (камней, песка) и воспалительных изменений в желчном пузыре.
Лечение дискинезии желчевыводящих путей
Цель лечебных мероприятий при дискинезии желчевыводящих путей — нормализация оттока желчи и недопущение ее застоя в желчном пузыре. Лечение должно быть комплексным и включать в себя целый ряд мер:
- Абсолютно необходима правильная организация питания
. Прежде всего, оно должно быть дробным, пищу следует принимать не менее 5-6 раз в день, в рацион обязательно нужно включить продукты и блюда, способствующие сокращению желчного пузыря: некрепкие мясные или рыбные бульоны, супы, сливки, сметану, яйца всмятку, сливочное и растительное масло, отвар шиповника. Полезны такие продукты, как творог, белковый омлет, треска (они богаты веществами, предупреждающими ожирение печени), а также продукты, богатые растительной клетчаткой, солями магния (отруби, гречневая каша, морковь, капуста, яблоки). - Рекомендуется и прием желчегонных препаратов
, причем предпочтение должно отдаваться тем из них, которые в большей мере способствуют сокращению пузыря. Желчегонные средства растительного происхождения нередко назначают в виде так называемого
желчегонного сбора
или чая. В состав желчегонного сбора чаще всего входят цветки бессмертника песчаного (4 части), листья или трава тысячелистника (3 или 2 части), плоды кориандра (2 части). Принимать его нужно так: столовую ложку заварить двумя стаканами кипятка, настоять 20-30 минут, процедить. Принимать по 1/2 стакана 3 раза в день за 30 минут до еды. В составе
желчегонного чая
могут быть кукурузные рыльца, пижма обыкновенная, шиповник. Назначают по 1/2 стакана 2-3 раза в день в промежутках между приемами пищи. - Для борьбы с застоем желчи можно, проконсультировавшись с врачом, провести «слепое» зондирование
, или
тюбаж
, с одним из следующих компонентов: —
растительное масло
(30-40 мл кукурузного или оливкового масла); —
карловарская соль
(1 чайная ложка на стакан воды); —
сорбит или ксилит
(1 столовая ложка на стакан воды) — при отсутствии отеков —
минеральная вода
(500 мл в теплом виде). Для проведения тюбажа утром натощак нужно выпить какое-либо из вышеперечисленных средств и на 1,5-2 часа лечь в теплую постель на правый бок. Грелку беременной ставить не обязательно. Не следует пугаться, если тюбаж оказывает слабительное действие. - Кроме того, во второй половине беременности, когда необходимо строго учитывать количество потребляемой жидкости, при развитии отеков удобно применять фламин
(сухой концентрат цветков бессмертника) — по 1-2 таблетке 3 раза в день за 30 минут до еды или
холосас
(сироп шиповника) — по 1 чайной ложке 2-3 раза в день.
Дискинезия желчевыводящих путей не оказывает отрицательного влияния на развитие беременности, формирование плода, не является препятствием для родов через естественные родовые пути. Обычно после родов желчный пузырь и протоки восстанавливают свой тонус в течение первого месяца. Однако если боли сохраняются несмотря на проведение описанной выше терапии, необходимо обратиться к врачу и пройти обследование для исключения более серьезной патологии.
Желчегонные при холецистите
В последнем триместре беременности, на фоне поздних гестозов, у женщины может развиться холецистит. Обычно он возникает в том случае, если беременная имела к этому предпосылки или ранее страдала этой патологией. С усилением всех процессов в организме может проявиться и усиление воспаления жёлчного пузыря. В третьем триместре матка поднимается высоко и происходит сдавливание внутренних органов. Секрет печени перестаёт нормально выталкиваться из протоков, застаивается и провоцирует образование камней.
Многие женщины почти не обращают внимание на симптомы холецистита – боли, тошноту, отрыжку, – связывая болезненные проявления с беременностью. И только когда начинается обострение, женщины обращаются к врачу. Если токсикоз продолжается до 30-й недели, это прямо указывает на неполадки с печенью. Серьёзность ситуации подтверждают и такие симптомы, как желтушность кожи и обесцвечивание кала. Холецистит очень просто диагностируется посредством осмотра врача, пальпации, ультразвука.
Обострение холецистита чревато распространением воспалительных процессов на всю брюшную полость.
Если токсикоз продолжается до 30-й недели, то обязательно нужно прибегнуть к помощи специалиста, так как операция беременным противопоказана.
Врач после проведения анализов порекомендует подходящую диету и желчегонное средство:
- Холосас (сироп без спирта из шиповника);
- Хофитол (настойка на воде из артишока полевого);
- Танацехол (вытяжка из пижмы);
Сильные приступы боли можно купировать применением спазмолитиков:
- Дротаверин;
- Конвафлавин (вытяжка из ландыша);
- Баралгин.
В качестве доступного средства на натуральной основе применяется желчегонный чай, в состав которого входят растительные компоненты. Но даже с травяными лекарствами нужно быть осторожным: они могут вызвать аллергические реакции или тошноту.
К операции по поводу холецистита прибегают только в очень угрожающих случаях: при подтверждении диагноза гнойного воспаления или при застревании камней в жёлчных протоках.