Системные аутоиммунные заболевания
Аутоиммунные заболевания нередко представляют диагностическую сложность, требуют особого внимания врачей и пациентов, очень разные по своим проявлениям и прогнозу, и, тем не менее, большинство из них успешно лечится.
К данной группе относятся болезни аутоиммунного происхождения, которые поражают две и более системы органов и тканей, например, мышцы и суставы, кожу, почки, легкие и т.д. Некоторые формы заболевания приобретают системность только при прогрессировании болезни, например, ревматоидный артрит, другие сразу поражают много органов и тканей.
Основные системные аутоиммунные болезни:
- Системная красная волчанка;
- системный склероз (склеродермия);
- полимиозит и дермаполимиозит;
- антифосфолипидный синдром;
- ревматоидный артрит (не всегда имеет системные проявления);
- синдром Шегрена;
- болезнь Бехчета;
- системные васкулиты (это группа разных отдельных болезней, объединенных на основании такого симптома, как воспаление сосудов).
Что еще вы можете сделать для улучшения своего состояния
Если вы живете с аутоиммунным заболеванием, есть вещи, которые вы можете делать каждый день, чтобы чувствовать себя лучше:
- Ешьте здоровую, хорошо сбалансированную пищу. Убедитесь в том, что ваш рацион питания состоит из свежих фруктов и овощей, цельного зерна, обезжиренных или с низким содержанием жира молочных продуктов и постного источника белка. Ограничьте поступление в организм насыщенных жиров, транс-жиров, холестерина, соли и рафинированного сахара. Если вы будете следовать плану здорового питания, вы будете получать все необходимые питательные вещества из пищи.
- Будьте физически активными. Но будьте осторожны, чтобы не переусердствовать. Поговорите со своим врачом о том, какие виды физической активности вы можете использовать. Постепенное повышение нагрузок и деликатная программа упражнений часто хорошо отражается на самочувствии людей с поражениями мышц и болями в суставах. Некоторые виды йоги или упражнения Тайцзицюань могут быть вам очень полезны.
- Побольше отдыхайте. Отдых дает тканям и суставам вашего тела время, необходимое для восстановления. Здоровый сон является отличным средством помощи вашему телу и уму. Если вы не высыпаетесь и пребываете в стрессе, ваши симптомы могут ухудшиться. Когда вы плохо спите, вы также не можете эффективно бороться с болезнью. Когда вы хорошо отдохнули, вы можете лучше решать ваши проблемы и снизить риск развития заболевания. Большинству людей нужно по крайней мере от 7 до 9 часов сна каждый день, чтобы чувствовать себя хорошо отдохнувшим.
- Снижайте уровень стресса. Стресс и беспокойство могут вызвать вспышки симптомов некоторых аутоиммунных заболеваний. Поэтому использование способов, которые могут вам помочь упростить вашу жизнь и справляться с ежедневными стрессами, поможет вам чувствовать себя лучше. Медитация, самогипноз, визуализации и простые методы релаксации, могут помочь вам уменьшить стресс, контролировать боль, и улучшить другие жизненные аспекты, связанные с вашей болезнью. Вы можете научиться делать это с помощью книг, аудио и видео материалов или с помощью инструктора, а также можете использовать методы избавления от стресса, описанные на этой странице – Как избавиться от стресса — 10 лучших способов.
Причины аутоиммунных заболеваний
Условно разделяют причины на два типа. К первому типу относятся внутренние причины, а ко второму типу внешние. К внутренним причинам можно отнести генные мутации I типа. В этом случае, клетки иммунной системы (лимфоциты) перестают идентифицировать.
Вторая внутренняя причина: к ней относятся генные мутации, непосредственно II типа. В этом случае начинается бесконтрольное размножение лимфоцитов-санитаров. На фоне этого могут возникать аутоиммунные заболевания. Например, такие как:
- хроническое заболевание — рассеянный склероз;
- часто развивается системная красная волчанка.
Как правило, такие заболевания чаще всего носят наследственный характер.
Внешние причины аутоиммунных болезней:
- затяжные инфекционные заболевания;
- тяжелые инфекционные заболевания;
- негативное воздействие на организм со стороны окружающей среды, например: солнечное или радиационное облучение организма.
Необходимо отметить еще одну важную причину, которая может привести к аутоиммунным заболеваниям. Клетки-возбудителей конкретного заболевания, они могут быть схожи на собственные клетки. Поэтому лимфоциты-санитары не могут их распознать.
Длительном иммунодефиците, возникающем из-за вредной экологии, плохого питания, вредных привычек и хронических инфекцийДисбалансе во взаимодействии иммунной, нервной и эндокринной системВрожденных и приобретенных аномалиях стволовых клеток, генов, самих органов иммунной системы, а также других органов и групп клетокПерекрестных реакциях иммунной системы на фоне иммунодефицита.
Известно, что в «отсталых» странах, где люди питаются скудно и в основном растительной пищей, аутоиммунные болезни развиты мало. В настоящее время точно известно, что избыток химизованной пищи, жирной, белковой вместе с хроническим стрессом порождает чудовищные сбои иммунитета.
Поэтому «Система Соколинского» начинается всегда с очищения организма и поддержки нервной системы, а уже на фоне этого можно пытаться успокаивать иммунитет.
О нашем, особенном взгляде на причины аутоиммунных заболеваний можно прочитать здесь
Аутоиммунные заболевания все еще остаются одной из самых важных и до сих пор нерешенных проблем современной иммунологии, микробиологии и медицины, поэтому их лечение пока носит только симптоматический характер. Одно дело, если причиной тяжелой болезни становится ошибка природы, и совсем другое – когда предпосылки к ее развитию создает сам человек, никак не заботящийся о своем здоровье. Берегите себя: ваша иммунная система столь же злопамятна, сколь и терпелива.
Иммунная система человека наиболее интенсивно созревает, начиная с его рождения и до пятнадцатилетнего возраста. В процессе созревания клетки получают способность впоследствии распознавать некоторые белки чужеродного происхождения, что становится основой для борьбы с разными инфекциями.
Существует также часть лимфоцитов, которые воспринимают белки собственного организма в качестве чужеродных. Однако при нормальном состоянии организма иммунная система производит жесткий контроль над такими клетками, поэтому они выполняют функцию уничтожения больных либо неполноценных клеток.
Но при определенных условиях в организме человека может теряться контроль над такими клетками, и в итоге они начинают действовать более активно, уничтожая уже нормальные, полноценные клетки. Таким образом, происходит развитие аутоиммунного заболевания.
На сегодняшний день нет точных сведений о причинах возникновения аутоиммунных заболеваний. Однако исследования специалистов позволяют подразделять все причины на внутренние и внешние.
В качестве внешних причин развития болезней такого типа определяется воздействие на организм возбудителей инфекционных заболеваний, а также ряд физических воздействий (радиационное, ультрафиолетовое излучение и т.п.). Если вследствие указанных причин происходит поражение некой ткани в организме, измененные молекулы иногда иммунная система воспринимает как чужеродные элементы. В итоге она атакует пораженный орган, развивается хронический воспалительный процесс, и ткани повреждаются еще сильнее.
Еще одна внешняя причина развития аутоиммунных заболеваний – это развитие перекрестного иммунитета. Это явление имеет место, если возбудитель инфекции схож с собственными клетками. В итоге иммунитет человека воздействует и на патогенные микроорганизмы, и на собственные клетки, поражая их.
В качестве внутренних причин определяют мутации генного характера, которые являются наследственными. Некоторые мутации способны изменить антигенную структуру каких-либо тканей или органа. В итоге лимфоциты уже не могут распознавать их как собственные. Аутоиммунные заболевания такого типа принято называть органоспецифическими.
Вследствие других мутаций нарушается балансировка иммунной системы, чего не происходит должный контроль за аутоагрессивными лимфоцитами. Если при таких обстоятельствах на организм человека воздействуют некие стимулирующие факторы, то в итоге возможно проявление органонеспецифического аутоиммунного заболевания, которое затронет ряд систем и органов.
На сегодняшний день нет точных сведений и о механизме развития заболеваний такого типа. Согласно общему определению, возникновение аутоиммунных болезней провоцирует нарушение общих функции иммунной системы или же ее некоторых компонентов. Есть мнение о том, что непосредственно неблагоприятные факторы не могут спровоцировать начало аутоиммунного заболевания. Такие факторы только повышают риск развития болезней у тех, кто имеет наследственную склонность к такой патологии.
Достаточно редко во врачебной практике диагностируются классические аутоиммунные болезни. Намного чаще проявляются аутоиммунные осложнения других недугов. В процессе прогрессирования некоторых заболеваний в тканях частично изменяется структура, из-за чего они приобретают свойствами чужеродных элементов.
Иногда атака иммунной системы направляется на здоровые ткани из-за того, что к ним присоединяется чужеродный антиген. Такое возможно, к примеру, при вирусном гепатите В. Существует еще один механизм развития аутоиммунных реакций в здоровых органах и тканях: это развитие в них аллергических реакций.
Большинство аутоиммунных болезней являются хроническими недугами, которые развиваются с чередованием обострений и периодов ремиссий. В большинстве случаев хронические аутоиммунные болезни провоцируют серьезные негативные изменения в функциях органов, что в итоге ведет к инвалидизации человека.
Специалисты выделяют две группы причин, которые могут приводить к сбоям в функционировании иммунной системы.
Внутренние — это генные мутации, которые передаются по наследству. Их распределяют на две категории. Первая – мутации, нарушающие балансировку иммунной системы. При появлении определенных факторов человек сталкивается с аутоиммунным заболеванием, касающимся нескольких органов. Вторая группа предполагает болезни, передающиеся по наследству, и в каждом поколении поражающие одни и те же органы.
Внешние — сюда относят: • радиационное либо солнечное излучение; • тяжело протекающие инфекционные заражения, после которых иммунитет начинает работать неправильно; • клетки-возбудители, которые очень похожи на клетки самого организма, и поэтому вызывают активность лимфоцитов по отношению к здоровым и больным клеткам.
Изучив основные причины, можно понять, кто относится к группе повышенного риска и должен обращать особое внимание на свое здоровье.
Предрак кожи
Это особая группа дерматологических патологий, на фоне которых могут развиваться злокачественные процессы, угрожающие жизни пациента. Если рассматривать онкологические недуги, нельзя не вспомнить про болезнь Боуэна. Эта патология впервые была описана в 1912 году. Неприятная симптоматика может развиваться как у мужчин, так и у женщин в возрасте 20-80 лет. Патологический процесс, как правило, вызывает продолжительное воздействие вредных химических веществ, радиации или ультрафиолетового излучения.
На коже начинают появляться единичные или множественные образования. Редкие симптомы начинают развиваться стремительно. Изначально злокачественные клетки присутствуют в эпидермисе и дальше не прорастают. Но при отсутствии полноценной терапии заболевание может трансформироваться в плоскоклеточный рак. При этом возрастет опасность образования метастаз.
Если рассматривать более распространенные раковые заболевания кожи, стоит обратить внимание на меланому. Патологический процесс развивается в результате злокачественного перерождения родинок (невусов). Меланома относится к очень опасным состояниям. Раковые клетки очень быстро распространяются, оставляя человеку лишь небольшие шансы на жизнь.
С предопухолевым состоянием нельзя шутить. Если родинка начала меняться в цвете, увеличилась, стоит как можно быстрее записаться на прием к онкологу. С кожным заболеванием удастся справиться, если начать терапию на ранней стадии.
Аутоиммунные заболевания, инфекция, аллергия – все эти патологические процессы могут сказаться на состоянии кожи. Правильное лечение сможет назначить лишь врач. Любые изменения – повод обратиться на консультацию.
Список аутоиммунных заболеваний
Имеется определенная классификация всех аутоиммунных заболеваний.
| По типу поражения | Заболевания |
| Системные | · красная волчанка; · болезнь Бехчета; · васкулит; · приобретенное хроническое заболевание склеродермия. |
| Органоспецифические | · суставные и нервные болезни; · болезни желудочно-кишечного тракта; · болезни печени; · болезни кровеносной системы. |
К органоспецифическим заболеваниям также относятся и легочные, кожные болезни. Самые распространенные: псориаз, аллопатия, миокардит, ревматическая лихорадка.
Данный метод лечения помогает устранить причину болезни. Как правило, диетологический метод назначается тем больным, у которых нарушается проницаемость мембран в клетках. Например: при таких болезнях как: Хашимото, сахарный диабет I типа, а также болезнь Альцгеймера или энцефалит.
В чем же смысл диетологического метода? Основная цель данного лечения заключается в том, чтобы как можно быстрее восстановить «испорченные» мембраны клеток.
Необходимо отметить, что мембраны могут поражаться вследствие радиации, поэтому иммунитет человека начинает распознавать такие клетки как патогенные, несмотря на то, что они здоровы.
Поэтому если своевременно восстановить мембраны, то автоматически прекращается и аутоиммунный процесс.
Для восстановления мембраны можно использовать Гинкго Билоба БАД, а также включить в рацион питания полезные жиры.
Гинкго билоба — рецепты народной медицины
БАДы необходимо принимать на голодный желудок, затем употреблять полезные жиры. Например:
- лецитин;
- рыбий жир;
- масла (льняное масло, конопляное или оливковое);
- рыбья икра.
Важно! Если правильно принимать БАД Гинкго Билоба, то процесс ускорения идет быстрее, чем просто придерживаться правильного питания.
Дозировка чистого Гинкго Билобы составляет по 100 мг в день. Если вы приобрели в аптеке нечистый БАД, то в таком случае необходимо проконсультироваться с доктором, чтобы подобрать оптимальную дозу при вашей проблеме. Курс лечения при аутоиммунных заболеваниях от 3 недель и до 8 месяцев, все зависит от степени тяжести болезни.
Существует несколько видов аутоиммунных заболеваний. Некоторые из них поражают клетки определенного органа, например, диабет 1 типа, который повреждает клетки поджелудочной железы или аутоиммунные заболевания щитовидной железы, которые поражают только щитовидную железу. Другие типы могут воздействовать на весь организм, как в случае с волчанкой.
1. Ревматоидный артрит.
Ревматоидный артрит — это заболевание, при котором иммунная система поражает суставы, вызывая воспаление, покраснение, скованность и боль в суставах.
2. Диабет.
Диабет 1 типа является аутоиммунным заболеванием, при котором клетки поджелудочной железы повреждаются иммунной системой, из-за чего орган не может вырабатывать инсулин или вырабатывает его слишком мало. Инсулин является незаменимым гормоном для регулирования уровня сахара в крови, и его недостаток может сделать гликемический индекс постоянно высоким.
3. Псориаз.
Псориаз, также известный как псориатический артрит, представляет собой кожное заболевание, при котором эпителиальные клетки растут в размерах, а затем отделяются. Это приводит к тому, что клетки кожи размножаются намного быстрее, чем обычно, в результате чего образуются избыточные клетки кожи, которые могут образовывать красные пятна и чешуйки на коже (см. фото).
4. Волчанка.
Также называемая системная красная волчанка, волчанка является аутоиммунным заболеванием, которое вызывает сыпь. Однако это не просто кожное заболевание, поскольку оно поражает несколько органов, включая почки, мозг, сердце и суставы.
5. Рассеянный склероз.
Рассеянный склероз возникает, когда иммунная система атакует миелин, который является слизистой оболочкой нервных клеток в нашем организме. Такое повреждение может повредить нервную систему и повлиять на передачу нервных сигналов между мозгом и остальной частью тела.
Это приводит к неприятным симптомам, которые варьируются от пациента к пациенту и могут включать онемение, проблемы с равновесием, трудности в передвижении, слабость и различные другие проблемы со здоровьем.
6. Воспалительное заболевание кишечника.
Воспалительное заболевание кишечника— это воспаление в слизистой оболочке кишечника, которое проявляется в виде двух заболеваний: болезнь Крона, при которой воспаление может возникнуть в любом месте желудочно-кишечного тракта, или язвенный колит, когда поражению подвергаются только слизистая оболочка толстой кишки и прямая кишка.
7. Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП).
ХВДП — это заболевание, при котором иммунная система воздействует на нервы организма, ухудшая их двигательную функцию. В некоторых случаях, когда диагностика и лечение занимают слишком много времени, болезнь может привести к тому, что пациентам придется передвигаться на инвалидных колясках.
8. Болезнь Грейвса.
При болезни Грейвса иммунная система атакует щитовидную железу и препятствует выработке гормонов. Это изменение в выработке гормонов может вызвать такие симптомы, как учащенное сердцебиение, потеря веса, нервозность и непереносимость жары.
9. Болезнь Аддисона.
Болезнь Аддисона — это аутоиммунное заболевание, которое поражает надпочечники, ответственные за выработку гормонов альдостерона и кортизола. Низкое количество этих гормонов в организме может ухудшить потребление и хранение углеводов, что приводит к таким симптомам, как усталость, низкий гликемический индекс и слабость.
10. Синдром Гийена-Барре.
Синдром Гийена-Барре — это заболевание, при котором иммунная система атакует нервы, которые контролируют мышцы, находящиеся в ногах и верхней части тела. Это может вызвать мышечную слабость в этих регионах и другие симптомы, которые влияют на подвижность.
11. Тиреоидит Хашимото.
При этом аутоиммунном заболевании выработка гормонов щитовидной железы снижается, вызывая такие симптомы, как выпадение волос, усталость, отек щитовидной железы, чувствительность к холоду и увеличение веса.
12. Целиакия.
Целиакия (глютеновая болезнь) возникает, когда иммунная система вступает в контакт с глютеном (клейковиной), поступающей из пищи. Таким образом, люди с этой болезнью не могут есть продукты, содержащие глютен.
13. Синдром Шегрена.
Синдром Шегрена — это еще одна аутоиммунная патология, поражающая суставы и железы, которые смазывают глаза и рот. Таким образом, основными симптомами этого синдрома являются сухость во рту и сухость глаз, и боли в суставах.
14. Миастения Гравис.
Это аутоиммунное заболевание поражает нервы, которые помогают мозгу контролировать мышцы. Таким образом, могут возникнуть такие симптомы, как мышечная слабость во время физической активности и проблемы с глотанием и движениями лица.
15. Пернициозная анемия.
Пернициозная анемия — это аутоиммунное заболевание, которое поражает белок, называемый внутренним фактором, который помогает кишечнику усваивать витамин B12, присутствующий в диетических продуктах.
Недостаток витамина В12 снижает синтез красных кровяных клеток, которые, в свою очередь, могут ухудшить усвоение других питательных веществ и кислорода к различным органам тела.
16. Васкулит.
Васкулит является аутоиммунным состоянием, при котором иммунная система атакует кровеносные сосуды. Это приводит к воспалению, которое уменьшает размер вен и артерий, что ухудшает кровообращение.
Определить перечень симптомов, по которым можно было бы точно диагностировать аутоиммунное заболевание, невозможно. Выше мы говорили о том, что могут быть поражены разные органы и целые их системы. Зависимо от этого будут отличаться и признаки, сопровождающие проблемы со здоровьем.
Рассмотрим основные болезни, которые чаще всего встречаются в медицинской практике: 1. Ревматоидный артрит. Характеризуется поражением суставов. Особо подвержены проблемам мелкие суставы на руках. Проявляется ревматоидный артрит достаточно сильными болевыми ощущениями и нарушением подвижности. К дополнительным признакам относят отечность и онемение рук, повышение температуры тела.
Также может наблюдаться общая мышечная слабость. Ревматоидный артрит возглавляет список болезней, потому как диагностируется чаще других.2. Рассеянный склероз. Развивается на фоне поражения нервных клеток. Человек наблюдает непривычные ранее тактильные ощущения. Он утрачивает чувствительность, отмечает, что снижается острота зрения.
Рассеянный склероз дифференцируется и другими признаками, такими как мышечные спазмы, онемение отдельных частей тела, нарушение памяти. 3. Сахарный диабет 1 типа. В большинстве случаев его не удается излечить полностью. Человеку приходится всю жизнь использовать инъекции инсулина, чтобы поддерживать нормальный уровень глюкозы в крови.
Главные симптомы — это учащенное мочеиспускание, сильная жажда и значительно увеличивающийся аппетит. 4. Васкулит. Считается очень опасным аутоиммунным заболеванием. Характеризуется поражением кровеносной системы. Сосуды обретают высокую хрупкость. В результате органы, как будто бы разрушаются изнутри.
Наблюдаются разного уровня интенсивности кровоизлияния. Признаки выражены очень ярко, поэтому в диагностике проблем не возникает. 5. Волчанка. Относится к группе системных болезней, потому как поражает практически все органы. Человек отмечает боли в сердце, затрудненное дыхание, повышенную усталость.
На кожных покровах образуются красные выпуклые образования. Для них характерна неправильная форма. Они зудят и покрываются коростой. 6. Пузырчатка. Главным признаком становится появление больших пузырей на поверхности кожных покровов. Внутри они заполнены лимфой.7. Тиреоидит Хашимото. Аутоиммунное заболевание щитовидной железы.
Симптомы достаточно размытые. Они проявляются сонливостью, огрубением кожи. Также наблюдается значительное увеличение массы тела. 8. Гемолитическая анемия. Достаточно серьезная проблема со здоровьем. Здесь лейкоциты начинают работать против эритроцитов. Недостаток красных кровяных телец способствует появлению повышенной утомляемости, постоянной вялости и обморочным состояниям. 9.
Болезнь Грейвса. Как и тиреоидит Хашимото, она касается щитовидной железы. Последняя вырабатывает чрезмерное количество гормона тироксина. В результате появляется достаточная яркая клиническая картина. Человек отмечает снижение веса, плохую переносимость жары, повышенную нервную возбудимость. 10. Миастения.
Сопровождается поражением мышечной ткани. Главным признаком становится повышенная слабость. Особенно остро усталость отмечается в глазных мышцах. Симптомы обычно устраняются с использованием специальных лекарственных препаратов, повышающих тонус мышц. 11. Склеродермия. Касается соединительной ткани.
Облысение при алопеции ареата
Если человек начинает терять большое количество волос, на волосистой части его головы образуются большие проплешины, это может быть связано с манифестом алопеции ареата (очаговой алопеции). При этой болезни иммунная система атакует волосяные фолликулы у здоровых людей.
Данная патология характеризуется выпадением волос, причем облысение происходит на участках, имеющих округлую форму. В результате пациент может потерять все волосы на скальпе и теле.
Алопеция ареата — это непредсказуемое заболевание, и пока нет эффективного кардинального лечения данной болезни.
Рост волос иногда «перезапускается» сам по себе, некоторые процедуры способны стимулировать их обновление. Дерматолог может назначить кортикостероиды и некоторые местные препараты, которые могут помочь восстановить густоту волос или замедлить облысение, а также предложить пациенту пересадку волос.
Очищение организма от токсинов — основа для саморегуляции иммунитета
К данной группе болезней относят аутоиммунный тиреоидит (тиреоидит Хашимото), болезнь Грейвса (диффузный токсический зоб),сахарный диабет 1-го типа и др.
В отличие от многих аутоиммунных заболеваний именно этой группе болезней не требуется проведение иммуносупрессивной терапии. Большинство пациентов наблюдаются эндокринологами или семейными врачами (терапевтами).
Очень обширная группа. Лечение данных заболеваний – прерогатива неврологов. Наиболее известными аутоиммунными болезнями нервной системы являются:
- Множественный (рассеянный) склероз;
- синдром Гиена-Баре;
- миастения Гравис.
Распространенные болезни и их симптомы
Многие аутоиммунные заболевания обычно имеют очень похожие друг на друга начальные симптомы. Таким образом, люди с таким типом расстройства обычно чувствуют:
- мышечную боль;
- лихорадку;
- выпадение волос;
- усталость;
- отечность и покраснение на коже;
- сложность концентрации;
- кожную сыпь;
- онемение и покалывание в руках и ногах.
В отдельных случаях, например, у людей с диабетом 1-го типа, наблюдаются и другие симптомы, такие как сильная жажда, похудание и усталость. Синдром раздражения кишечника, с другой стороны, может вызвать отеки живота, боли в животе и диарею.
В большинстве случаев симптомы носят временный характер и могут меняться с течением времени. Период, в котором возникает большинство симптомов, называется кризисом, а период, в котором симптомы прекращаются, называется ремиссией.
Аутоиммунных заболеваний очень много, каждый недуг имеет свои особенности в клинической картине, поэтому определить общие симптомы трудно.
Перечисленные выше заболевания развиваются постепенно и как правило, преследуют человека на протяжении всей его жизни.
Самые распространенные аутоиммунные заболевания:
- При ревматоидном артрите, у больного поражаются мелкие суставы. По мере прогрессирования болезни, возникает сильная боль, отеки, поднимается температура и отмечается общая мышечная слабость.
- Второе не менее распространенное аутоиммунное заболевание – рассеянный склероз. Второе название это болезнь нервных окончаний. При рассеянном склерозе, больной начинает ощущать странные тактильные ощущения, резко теряет массу тела. Помимо этих признаков, при данном заболевании наблюдается и мышечный спазм, а также нарушается память.
- При сахарном диабете отмечается учащенное мочеиспускание, человек постоянно хочет пить. При первом типе диабета, человек на протяжении всей своей жизни зависит от инсулина.
- Одно из самых опасных аутоиммунных болезней – васкулит. При таком заболевании происходит поражение кровеносной системы. Пораженный сосуд по мере прогрессирования болезни становится хрупким, поэтому они кровоточат изнутри. Как правило, прогноз при васкулите неблагоприятный.
- К системным заболеваниям также относится красная волчанка. Такое заболевание наносит вред всему организму. Клиническая картина: боль в области сердца, красные пятна неправильной формы на кожном покрове, возникает зуд.
- Когда у больного появляются огромные пузыри на поверхности кожного покрова, то такое заболевание носит название пузырчатка. Сами пузыри заполнены лимфой, заболевание сопровождается ярко выраженной клинической картиной.
- Аутоиммунное заболевание Тиреоидит Хашимото, при котором происходит поражение щитовидной железы. У больного отмечается сонливость, кожные покровы огрубевают, наблюдается увеличение массы тела.
- Болезнь Грейвса также поражает щитовидную железу. Основной механизм развития аутоиммунного заболевания заключается в том, что щитовидная железа начинает активно вырабатывать гормон, в частности тироксин. Поэтому отличить это заболевание от тиреоидита Хашимото, можно по признакам. При болезни Грейвса отчается снижение массы тела, а также возникает нервная возбудимость.
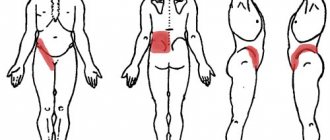
Часто из аутоиммунных болезней встречается склеродермия – хроническое заболевание соединительной ткани. Клиническая картина: наблюдаются дегенеративные изменения не только со стороны суставов и кожи, изменения затрагивают и внутренние органы.
Диагностика
На начальном этапе назначают физический осмотр больного, а также собирается семейный анамнез.
Лабораторная диагностика: анализ крови (общий), анализ крови на аутоантитела.
Общая диагностика: биопсия, берется образец ткани из пораженного участка.
Инструментальная диагностика включает в себя рентген и томографию.
Классификация иммунодефицитов у детей первичный и вторичный
Один из видов нарушения иммунной системы – врожденный первичный иммунодефицит, который вызывается генетическими поломками в иммунной системе, встречается редко и проявляется обычно в раннем возрасте.
Большинство первичных иммунодефицитов наследуется аутосомно-рецессивно или сцепленно сХ-хромосомой.
При сборе семейного анамнеза врачу надо выяснить, не было ли в семье близкородственных браков, и провести генеалогическое исследование. При необходимости надо послать больного к врачу-генетику и сделать хромосомный анализ.
Часто этот вид иммунодефицита сопровождаются пороками развития органов и систем, проявляются непрерывными острыми заболеваниями, быстро формирующимися хроническими заболеваниями.
Частота первичных иммунодефицитов варьирует от 1:500 (селективный дефицит продукции IgA) до 1:5 000000 (тяжелый комбинированный иммунодефицит).
Согласно классификации, первичные иммунодефициты бывают различных видов:
- недостаточность гуморального иммунитета;
- недостаточность клеточного иммунитета;
- комбинированная недостаточность гуморального и клеточного иммунитета;
- недостаточность фагоцитов;
- недостаточность комплемента.
Вторичный иммунодефицит не является проявлением генетических дефектов. Он бывает:
- индуцированный, то есть вызванный стрессом и другими факторами, подавляющими иммунную систему, к которым относятся инфекции, антибиотики и гормоны, травмы, облучение и т.д.;
- спонтанный вторичный иммунодефицит у детей и взрослых (без явно выявленной причины) — наиболее часто встречающаяся форма иммунодефицита;
- приобретенный — СПИД.
Заболевания, которые должны насторожить доктора в плане иммунодефицита!
1. Болезни матери во время беременности. Наиболее опасны вирус ВИЧ и вирус краснухи. ВИЧ вызывает недостаточность гуморального и клеточного иммунитета, а вирус краснухи — недостаточность гуморального иммунитета. Но и другие заболевания матери играют не последнюю роль (хламидиоз, токсоплазмоз, кандидоз, герпес, цитомегаловирус и др.).
2. Возраст матери и вес ребенка при рождении. У недоношенных (менее 30-32 нед.), из-за недостатка материнских IgG, поступивших через плаценту, отмечается гипогаммаглобулинемия. Грудные дети с малым весом при рождении более восприимчивы к инфекциям.
3. Осложнения после переливания компонентов крови.
4. Воспалительные заболевания пищеварительного тракта: стоматит, гингивит, пародонтит, эзофагит, гастрит, гастродуоденит, колит, энтероколит, холецистит, язвенная болезнь желудка, язвенная болезнь двенадцатиперстной кишки, инфекционный гастроэнтерит; субкомпенсированый и декомпенсированый дисбактериоз.
5. Воспалительные заболевания органов мочеполовой системы.
6. Врожденные вирусные болезни у детей (врожденный герпес, вирус Эпштейна—Барр, цитомегаловирус, энтеровирус и др.); гипотрофия и связанные с ней состояния ребенка.
7. Частые ОРВИ, острые и хронические вирусные инфекции, в том числе герпес, вирус Эпштейна-Барр, цитомегаловирус, энтеровирус, мононуклеоз, бородавки, остроконечные кондиломы, вирус папилломы человека, гепатит В и С, контагиозный моллюск (дермотропный вирус) и др.; хламидиоз, токсоплазмоз, в том числе врожденный токсоплазмоз.
8. Различные грибковые инфекции (грибковая инфекция, грибок, микоз), в том числе кандидоз, трихофития, стригущий лишай.
9. Хронические заболевания органов дыхания: хронический бронхит, обструктивный бронхит, рецидивирующий бронхит, бронхоэктатическая болезнь, хроническая пневмония и др.
10. Заболевания кожи и ее придатков: различные дерматиты, псориаз; фурункулез, стрептодермия, стафилодермия, розовый лишай, пиодермия, кандидамикоз.
11. Различные нейроинфекции.
12. Различные онкологические заболевания и многие другие болезни детей и взрослых.
Лечение
Сразу отметим, что диагностика не всегда оказывается такой простой и точной, как того хотелось бы. Чтобы выявить недуг, необходимо провести специальный анализ крови. Но, зачастую пациенту приходится долго мучиться, страдая от имеющихся симптомов, прежде, чем доктор направит его на необходимое исследование.
В медицинской практике используются ряд маркеров, по которым возможно подтвердить или опровергнуть наличие проблем со здоровьем. Здесь требуется проведение комплексного анализа: • общий анализ крови. Главным показателем здесь становится уровень СОЭ, точнее его значительное превышение нормы; • биохимический анализ крови.
Определяется ревматоидный фактор, а при воспалительных процессах — С-реактивный белок; • иммунологические анализы. Они проводятся, чтобы подтвердить диагноз и выделить титр аутоантител. Оценивается их выраженность и устойчивость. Аутоиммунные заболевания характеризуются устойчивой и хорошо заметной гиперпродукцией.
Если говорить про нарушения функционирования щитовидной железы, компонентами, по отношению к которым отмечаются болезненные реакции, становятся тиреоглобулин (ТГ), фермент тиреоидная пероксидаза (ТПО) и рецептор к ТТГ. Поэтому, маркеры в крови исследуются комплексно — анти-ТГ анти-ТПО. По результатам диагностики иногда повышен только один маркер. Случается, что от нормы отклонены оба маркера.
Следует понимать, что на точность и качество диагностики оказывает сильное воздействие правильная подготовка к сдаче анализов. Поэтому, перед тем, как сдавать кровь, необходимо исключить употребление спиртного, уменьшить физические нагрузки и постараться избежать стрессов и эмоциональных всплесков. Также важно прекратить применение всех лекарственных препаратов.
Чтобы лечение аутоиммунных заболеваний было максимально эффективным, нужно понимать, к какому доктору обратиться. Учитывая то, что могут поражаться различные органы, зависимо от ситуации, будет актуальной помощь таких врачей: • уролог. Занимается проблемами с почками, поэтому сможет помочь, например, при красной волчанке;
• ревматолог. Лечит заболевания суставов, назначит лечение при ревматоидном артрите, склеродермии, либо системной красной волчанке; • эндокринолог. Специализируется на гормональных нарушениях и дисфункции гормональных желез, например, щитовидной железы. Он сможет составить схему терапии при сахарном диабете или проблемах в работе щитовидки;
• невролог. Специализируется на нервных расстройствах, например, рассеянном склерозе или миастении; • гематолог. К нему следует обращаться при болезнях крови, любых формах анемии; • гастроэнтеролог. Помогает решать проблемы с пищеварительным трактом; • дерматолог. Специализируется на болезнях кожных покровов, волос и ногтевых пластин.
Если говорить непосредственно о тактике лечения аутоиммунных заболеваний, сразу отметим, что единой схемы здесь нет. Учитывая то, что существует множество вариантов болезней, врачи подбирают комплексную терапию в индивидуальном порядке. Все зависит от диагноза, стадии заболевания и особенностей клинической картины.
На основании перечисленных факторов специалисты могут назначать такое лечение аутоиммунных заболеваний: 1. Облегчение симптомов. Если болевые ощущения незначительные, будут назначены безрецептурные препараты, например, Аспирин либо Ибупрофен. Если человек жалуется на сильные боли, врач назначит лекарства, которые продаются только по рецепту.
Они помогут облегчить симптомы, справиться с отечностью, депрессивными состояниями, нарушениями сна, повышенной утомляемостью и другими признаками.2. Заместительная терапия. Она основана на введении в организм веществ, которые он не способен продуцировать самостоятельно. Ярким примером становится сахарный диабет 1 типа.
Здесь организм не может вырабатывать инсулин в нужном объеме, поэтому гормон вводится искусственно с помощью инъекций, чтобы поддерживать нормальный уровень глюкозы. Также очень часто заместительная терапия практикуется при болезнях щитовидной железы. Пациентам назначаются препараты, помогающие восстанавливать гормональный баланс. 3.
Угнетение иммунной системы. Здесь речь идет о лекарственных препаратах, подавляющих активность иммунной системы. Они позволяют контролировать процессы, происходящие в организме, сохранять функции его органов. Подобные лекарственные средства применяют в лечении пациентов, страдающих от волчанки. Они помогают сдерживать воспалительный процесс в пораженных участках.
Достаточно часто врачи назначают для купирования воспалительных процессов химиотерапию. Она отличается от терапии при онкологических заболеваниях минимальными дозами активного вещества. Используются и препараты, которые называются анти-ФНО. Они блокируют воспалительные процессы, актуальны при артрите или псориазе.
Следует отметить, что любое лечение аутоиммунных заболеваний сопровождается побочными явлениями, поэтому специалисты не останавливаются на достигнутом, и продолжают заниматься поиском лекарственных препаратов, которые могли бы быть более эффективными и безопасными.
Возникновение 1 или 2-х из вышеперечисленных симптомов недостаточно для постановки диагноза. Но это уже повод искать врача.
Не существует единого теста для диагностики большинства аутоиммунных заболеваний. Таким образом, могут потребоваться различные тесты.
Как правило, тест на антиядерные антитела является первым тестом, запрашиваемым при подозрении на аутоиммунные заболевания. Положительный результат указывает на то, что существует продолжающееся аутоиммунное заболевание, но тест не в состоянии определить конкретное заболевание.
Врач также может назначить анализы крови, чтобы увидеть, как проходят уровни воспаления в организме, или другие анализы для определения специфических антител, которые обычно проводятся специалистом, когда уже есть представление о том, какое заболевание затронуло пациента.
Некоторые специалисты, занимающиеся лечением аутоиммунных заболеваний:
- Ревматологи в случаях артрита или синдрома Шегрена;
- Эндокринологи для лечения аутоиммунных заболеваний щитовидной железы, таких как болезни Грейвса или Аддисона;
- Дерматологи, при псориазе;
- Гастроэнтерологи, когда иммунная система атакует желудочно-кишечный тракт, как при целиакии и болезни Крона.
Другими врачами, которые могут лечить аутоиммунные заболевания или помочь справиться с симптомами, являются физиотерапевты, нефрологи, неврологи, гематологи и терапевты.
Наиболее широко применяемыми лекарственными средствами для лечения аутоиммунных заболеваний в целом являются нестероидные противовоспалительные лекарственные средства, такие как Напроксен натрий или Ибупрофен, и иммуносупрессивные лекарственные средства для регуляции активности иммунной системы. Иммунодепрессанты помогают контролировать заболевание и сохранить целостность пораженного органа.
Врач также может указать дополнительные средства для облегчения боли, усталости, отеков и сыпи.
Наличие сбалансированной и здоровой диеты, и регулярные физические упражнения также помогают поддерживать симптомы аутоиммунных заболеваний.
При определенных заболеваниях, таких как диабет 1 типа, пациенту необходимы инъекции инсулина для регулирования уровня сахара в крови. В случае аутоиммунных заболеваний щитовидной железы может потребоваться заместительная гормональная терапия.
То есть каждый случай — это отдельный случай. Крайне важно обратиться к врачу, чтобы определиться с наилучшим лечением конкретно вашей болезни.
Список врачей достаточно обширный, так как все аутоиммунные заболевания подразделяются на несколько категорий.
Если у больного в ходе диагностического осмотра выявлена системная или смешения форма аутоиммунного заболевания, то необходимо дополнительно пройти осмотр у узких специалистов.
Например: кардиолог, гематолог, невролог, дерматолог, эндокринолог, а также гастроэнтеролог и пульмонолог.
Прежде чем назначить препарат, врач оценивает общее состояние больного и вид заболевания.
Схема лечения:
- Назначают препараты для очищения кишечника, крови, сосудов и печени.
- Оксидантная терапия, которая включает в себя: йодотерапию или озонотерапию.
- Антиоксидантная терапия (включить в рацион питания свежевыжатые соки, принимать витамины из группы Е, С и А).
- Метаболическое восстановление печени.
- Назначают ненасыщенные жирные кислоты (Омега 3-6-9). Препараты помогают быстро восстановить клеточные мембраны.
- Прием микроэлементов.
- Назначают противопаразитарную терапию.
- Проводится дезинтоксикация. Чаще всего в лечении используют препарат Реосорбилат или Гептрал.
- Восстанавливают рН крови.
- Йог-детокс совместно с кислородным обогащением.
Витамин С в продуктах питания
При аутоиммунных заболеваниях могут прописать Преднизолон или Циклофосфамид. Первый лекарственный препарат относится к группе кортикостероиды. Гормональный препарат предназначен для местного и системного применения.
Циклофосфамид относится к цитостатическим противоопухолевым препаратам. Активные компоненты лекарства обладают достаточно сильным алкилирующим спектром действия.
Важно! Преднизолон и Циклофосфамид имеет противопоказания к применению. Для того чтобы избежать серьезных побочных реакций, необходимо правильно подобрать дозировку, в этом вам поможет лечащий доктор.
Если препараты не приносят положительного результата, то в качестве лечения аутоиммунных заболеваний можно использовать Азатиоприн или Метотрексат. Первый препарат обладает иммунодепрессивным спектром действия, не принимать при гиперчувствительности к азатиоприну.
Метотрексат, основной компонент метотрексат, в одной таблетке содержится 2,5 мг. Лекарственное средство относится к группе антиметаболитов — антагонисты фолиевой кислоты.
В качестве лечения больному могут прописать иммуномодулирующие препараты природного происхождения. Препараты должны иметь в своем составе тималином, компонент получают из вилочковой железы животных, а также кордицепс, который получают из мицелия гриба кардицепса. При помощи таких средств, можно быстро восстановить равновесие между лимфоцитов Т-помощников и Т-супрессоров, которые в свою очередь, стимулируют гуморальный и клеточный иммунитет.
Красные, шелушащиеся пятна при псориазе
Псориаз — это аутоиммунное заболевание, которое связано с воспалением и является результатом повышенной активности клеток кожи. Новые клетки кожных покровов формируются слишком быстро, а организм не может избавиться от старых достаточно быстро. В результате клетки кожи накапливаются, появляются серебристые чешуйки, красная зудящая сыпь, чаще всего на коленях, локтях, нижней части спины и скальпе.
Псориаз можно лечить при помощи:
- различных кремов;
- пероральных препаратов;
- фототерапии;
- инъекционных биологических лекарств;
- изменений образа жизни.
«Направленное на устранение воспаления, ассоциированного с псориазом, лечение может помочь облегчить симптомы болезни», — утверждает Дж. Марк Джексон, доктор медицины, клинический профессор дерматологии в Университете Луисвилля в Кентукки.