Причины заболевания
Существует два типа гипертонии:
- первичная (эссенциальная, гипертоническая болезнь) – ее причины до конца непонятны. Предполагают, что развитие заболевания связано с дефектом клеточных мембран стенок сосудов;
- вторичная – вызывается заболеванием определенного органа, системы, нарушение которых влияет на показатель давления, или приемом препаратов.
Хотя причины первичной гипертонии неизвестны, анализ заболеваемости показал, что большинство гипертоников объединяют похожие черты образа жизни, питания, анамнеза жизни. Эти закономерности назвали факторами риска:
- наследственность: 50% больных АГ имеют различные мутации, способствующие развитию заболевания (2);
- ожирение;
- курение;
- малоподвижный образ жизни;
- избыточное потребление соли;
- недостаточное поступление кальция, магния;
- хронический стресс;
- злоупотребление алкоголем;
- старший возраст.
Механизм развития ГБ 1 степени.
Причины развития вторичной гипертензии разнообразны:
- болезни почек;
- надпочечников;
- щитовидной железы;
- головного мозга.
Гипертония как побочный эффект развивается на фоне употребления оральных контрацептивов, глюкокортикоидов, нестероидных противовоспалительных препаратов, амфетаминов, ингибиторов моноамин оксидазы.
Проявления и осложнения ГБ
Проявления гипертонии определяются стадией заболевания. В доклинический период пациент чувствует себя хорошо, а о развивающемся заболевании говорят лишь показатели тонометра.
По мере прогрессирования изменений сосудов и сердца, появляются симптомы в виде головной боли, слабости, снижения работоспособности, периодических головокружений, зрительных симптомов в виде ослабления остроты зрения, мелькания «мушек» перед глазами. Все эти признаки не выражены при стабильном течении патологии, но в момент развития гипертонического криза клиника становится более яркой:
- Сильная головная боль;
- Шум, звон в голове или ушах;
- Потемнение в глазах;
- Боли в области сердца;
- Одышка;
- Гиперемия лица;
- Возбуждение и чувство страха.
Гипертонические кризы провоцируются психотравмирующими ситуациями, переутомлением, стрессом, употреблением кофе и алкогольных напитков, поэтому больные с уже установленным диагнозом должны избегать таких влияний. На фоне гипертонического криза резко повышается вероятность осложнений, в том числе – угрожающих жизни:
- Кровоизлияние или инфаркт головного мозга;
- Острая гипертензивная энцефалопатия, возможно – с отеком мозга;
- Отек легких;
- Острая почечная недостаточность;
- Инфаркт сердца.
Чем отличаются степени гипертонии
Основное отличие первой степени гипертонии от более серьезных форм заболевания – рост показателей давления. Однако от прочих степеней АГ отличается характерными особенностями.
| АГ 1 степени, особенности | АГ 2-3 степени, особенности |
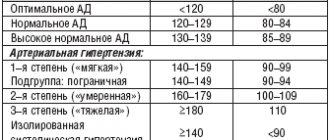
| Артериальное давление находится в пределах 140-159/90-99 | Артериальное давление выше 159/99 |
| Давление повышено не постоянно, но регулярно (несколько дней/неделю) | Давление повышено практически всегда (каждый день или через день) |
| АД можно нормализовать без помощи таблеток | Пожизненный прием препаратов – единственный способ контролировать давление |
| Редко сопровождается повреждением крупных, мелких сосудов, почек, сердца, головного мозга, сетчатки. | Часто сопровождается повреждением крупных, мелких сосудов, почек, сердца, головного мозга, сетчатки. |
Отличия степеней от стадий гипертонической болезни
Степень и стадия – различные подходы к классификации тяжести гипертонии. Степень отражает количественные изменения показателей давления, стадия – наличие, серьезность осложнений.
Различают 3 стадии гипертонической болезни.
- стадия. Давление повышено непостоянно. Повреждений внутренних органов, вызванных гипертонией нет;
- стадия. Давление повышается регулярно. Стенка левого желудочка утолщена, сосуды сетчатки сужены;
- стадия. Присутствуют признаки поражения сердца (сердечная недостаточность, инфаркт миокарда, стенокардия), почек (хроническая недостаточность), головного мозга (ишемия, инсульт), глаза (кровоизлияния, выпоты, отек зрительного нерва), периферических артерий.
Обычно гипертония 1 степени отвечает 1 стадии заболевания, редко второй. Третья стадия характерна для более серьезных форм болезни.
Правила составления меню
Правильное питание – это то, без чего не обходится лечение гипертонии 1 степени. Прежде всего из рациона максимально исключают соль (максимальная дозировка – 5 грамм), жиры и жидкость. В меню включают много овощей, фруктов, молока и его производных и нежирного мяса. Человеку, страдающему данным недугом, следует ограничить себя в питье. Допустимая норма потребления жидкости – 1 литр в день.
Главная цель питания при гипертонии – ограничение пищи, которая богата холестерином. Именно он приводит к сужению просвета сосудов, а это является причиной ухудшения кровотока. В рационе больного должно быть много углеводов (до 400 грамм в день), а количество жиров и белков заметно снижают (70 и 90 г соответственно).
Лучше всего готовить все продукты в пароварке, так же можно их тушить или отваривать. В пище не должно быть вредных веществ и консервантов. Больному следует питаться дробно: несколько раз в день через небольшие отрезки времени.
Данные продукты противопоказаны при таком недуге, как гипертония 1 степени:
- жирная пища (свинина, рыбий жир, молочные продукты с повышенной жирностью);
- алкоголь;
- крепкий чай, кофе и все его производные;
- газированные напитки;
- сладости с жирным кремом, мед в большом количестве, шоколад;
- копченые, соленые, законсервированные и замаринованные продукты;
- различные приправы.
Симптомы патологии
Повышенное давление часто обнаруживают случайно, во время осмотра (планового или по иному поводу). Если симптомы гипертонии присутствуют, они обычно включают:
Влияние гипертонии на органы человека.
- периодические головные боли (теменная, затылочная зона);
- чувство разбитости;
- усталость;
- увеличение частоты сердечных сокращений;
- головокружения.
Риск 1
Опасность заболевания зависит от рисков, которые делят на 4 стадии. При первом риске АГ проявляется в наиболее мягкой форме, но незамедлительное лечение все же необходимо. Оно поможет обезопасить органы и все системы организма от губительного влияния высокого АД.
Основными симптомами будут головные боли, периодическое повышение температуры и тошнота. Если такие симптомы проявляются регулярно, следует начать измерять давление каждые 5 часов, данные записывать в специальный дневник. Если в течение суток АД не падает, рекомендуется незамедлительно обращаться к врачу. Только он сможет провести необходимый осмотр и в случае подтверждения диагноза назначить адекватную терапию.
Чаще всего 1-ая степень при 1-ом риске лечится довольно просто. Иногда можно обойтись без покупки фармацевтических препаратов, достаточно лишь скорректировать образ жизни и следовать рекомендациям доктора
Чтобы болезнь не прогрессировала, нужно будет отказаться от неправильного образа жизни, принимать поливитамины, обращать внимание на питание и эмоциональное состояние
Важно не запустить болезнь и вовремя обращать внимание на симптомы
Современные методы диагностики
В процессе диагностики очень важно отличить гипертонию от периодического повышения давления, связанного со стрессом, чрезмерным возбуждением, физическими нагрузками. Из всех перечисленных состояний лечения требует только гипертензия.
Чтобы исключить ошибку врач меряет давление не сразу. Вначале он собирает анамнез пациента. Выясняет какие у человека есть жалобы, хронические проблемы, принимает ли он препараты, сколько ему лет, есть ли родственники с похожими проблемами. Это время дает возможность человеку немного успокоиться, а если надо – отдышаться.
Затем врач измеряет АД на обоих руках, чтобы выяснит на какой из них оно выше. Дальнейшие замеры проводятся на той конечности, которая имеет более высокое давление. Современные протоколы советуют не ограничиваться одним измерением, а провести 2-3 с интервалом в 2-3 минуты. За конечный результат берут среднее значение от последних двух измерений.
Однако одноразовое повышение АД – не повод постановки диагноза гипертоническая болезнь. Рост АД до таких показателей может быть связан с физиологическими причинами или сопутствующими заболеваниями. Для того чтобы убедится, что пациент действительно болен АГ 1 степени, врач назначают ему повторное измерение через 1-2 недели. Обычно таких замеров проводят еще несколько с интервалом в несколько недель. Если рост показателей сохраняется, диагноз считается установленным.
Самая точная диагностика – суточный мониторинг давления. Чтобы измерять АД круглосуточно, пациенту крепится специальный датчик, с которым он ходит целый день, занимаясь обычными делами. Если возможности провести суточный мониторинг нет, советуют хотя бы контролировать показатели давления дома. Это поможет исключить «гипертонию белых халатов» — повышенного давления, развивающегося в присутствии медработников.
Дополнительные исследование необходимы для исключения возможных причин гипертонии, выявления факторов риска, а также оценки состояния здоровья сердца, включают:
- анализ крови (гематокрит, гемоглобин, сахар, креатинин, кальций, калий);
- липидограмму;
- ЭКГ;
- изучение глазного дна;
- УЗИ сердца, органов брюшной полости;
- рентген или МРТ сердца;
- гормоны щитовидной железы.
Риск 3
Заболевание при 3-ем риске – серьезный диагноз, откладывать лечение уже нельзя. При данном риске в 35% случаев пациент получает инсульт либо инфаркт. Чтобы не провоцировать прогресс болезни, следует исключить или свести к минимуму любые факторы риска, которые могут привести к тяжелым последствиям. Для этого необходимо получить консультацию врача, назначение терапии и список мер профилактики.
При 3-ем риске в обязательном порядке показано медикаментозное лечение, которое будет снижать АД и способствовать облегчению состояния больного человека. В зависимости от состояния и индивидуальных особенностей пациента врач может прописать бета-блокатор, ингибитор АПФ, диуретик, альфа-блокатор. Лишь верно подобранные средства помогут снизить проявление недуга и его симптомы, уберегут от осложнений, способных перерасти в более тяжкую степень заболевания.
Особенности лечения
Терапия гипертонии 1 степени обычно не подразумевает прием лекарств. Очень часто нормализовать артериальное давление удается откорректировав питание, отказавшись от пагубных привычек, пересмотрев образ жизни. Их можно дополнять массажами, лечебной гимнастикой, медитацией, дыхательными упражнениями. Если перечисленные методы не приносят результата, пациенту назначают гипотензивные препараты.
Консервативная терапия
Потребуется исключить максимальное количество факторов риска. Многие из них связаны с питанием или образом жизни, поэтому сделать это возможно. Снизить давление помогут:
- Отказ от курения. Компоненты табачного дыма повреждают сосуды, делая их стенку более жесткой. Сердечный ритм ускоряется, просвет артерий уменьшается. Все перечисленные факторы способствуют развитию гипертонии;
- Нормализация веса. По статистике каждый ушедший килограмм «забирает» с собой 2 мм рт. ст. давления. Например, если вы сбросите 5 кг, ваше АД снизиться на целых 10 единиц;
- Минимизация стресса. Во время волнения артерии рефлекторно сжимаются, что всегда сопровождается повышением АД. Если ваша жизнь полна переживаний, это состояние становится постоянным. Налаженный режим работы, отдыха, философское отношение к мелким неурядицам, работа с психологом, медитации, арттерапия – несколько действенных способов, которые помогут управлять стрессом;
- Физическая активность. Серьезные занятия спортом при гипертонии 1 степени противопоказаны. Однако физическая активность, особенно лечебная гимнастика, считаются отличным способом снизить давление.
Питание дробное, небольшими порциями, 6 раз/день. Все продукты желательно есть свежими, отварными, тушенными или приготовленными на пару.
Диета при гипертонии должна содержать минимум соли. Ее количество не должно превышать 3-5 г/сутки. Обязательно учитывайте при подсчете содержание приправы в готовых продуктах. Например, бутерброд с колбасой, черным хлебом вполне может содержать 2-3 г соли.
Также необходимо ограничить употребление жирных продуктов животного происхождения: красного мяса, сливочного масла, яиц, жирных сортов сыра, творога. Все они содержат большое количество насыщенных жиров, которые повышают содержание плохого холестерина. А высокая концентрация стерола – один из факторов риска.
Продукты, которые лучше исключить из рациона при АГ 1 степени:
- кофе, кола, крепкий чай;
- копчености, соления;
- алкоголь;
- сладости;
- маринованные или консервированные блюда;
- острые приправы, специи.
Полезно включить в свой рацион:
- овощи;
- зелень;
- ягоды;
- фрукты;
- каши;
- чеснок;
- растительное масло;
- нежирные молочные продукты;
- супы.
Потребление жидкости (включая травы, отвары) ограничивают 0,8-1 л/сутки. Сокращение потребления воды предотвращает ее скапливание в тканях.
Лекарственные препараты
Антигипертензивные средства – одна и самых обширных групп лекарств, требующая индивидуального подхода. При выборе препаратов врач учитывает особенности протекания гипертонии, наличие хронических заболеваний, факторов риска, перенесенные патологий, возраста. Подбор таблеток от давления осложняется необходимостью назначать сразу нескольких препаратов, которые усиливают эффект друг друга.
Самые распространенные лекарства, понижающие артериальное давление, относятся к следующим фармакологическим группам:
- Антагонисты кальция – блокаторы кальциевых каналов предупреждают попадание ионов одноименного минерала внутрь клеток. Кальций необходим мышечной клетки для сокращения. Снижение поступления минерала способствует расслаблению сосудов. Основные представители: амлодипин, верапамил, дилтиазем, нифедипин.
- Бета-адреноблокаторы – блокируют одноименные рецепторы, отвечающие за передачу нервного импульса. Способствуют расслаблению стенки артерий. Основные представители: атенолол, бисопролол, метопролол, пропранолол.
- Ингибиторы ангиотензинпревращающего фермента (и АПФ) – группа лекарств, которые снижают выработку ангиотензина. Этот гормон заставляет сосуды сжиматься из-за чего АД повышается. Основные представители – каптоприл, лизиноприл, фозиноприл, эналаприл;
- Ингибиторы рецепторов ангиотензина II – предупреждают попадание внутрь клетки. Эффект от их приема сходен с лекарствами группы иАПФ. Основные представители: ирбесартан, кандесартан, лозартан, телмисартан, валсартан.
- Мочегонные препараты (диуретики) – выводят из организма соли натрия, воду, что способствует понижению показателей АД. Обычно назначаются как дополнение к другим гипотензивным лекарствам. Основные представители: гидрохлортиазид, индапамид, спиронолактон, фуросемид.
Обычно лечение начинают с небольших доз, постепенно увеличиваю дозировку, если есть необходимость. Все препараты для снижения давления делятся на две группы: первые действуют в течение 15-30 минут, вторые необходимо принимать несколько недель для достижения требуемого эффекта. Лекарства быстрого действия применяются преимущественно, когда необходимо быстро нормализовать давление, а пролонгированного действия – для длительного лечения.
Народные средства
Гипертония начальной стадии хорошо лечится народными методами, если при этом вы соблюдаете другие рекомендации врача.
- Рябина красная. Обладает мощным гипотензивным эффектом. Выдавите сок из ягод. Принимайте по 20 мл сока 3 раза/день за полчаса до еды. Продолжительность курса лечения 21 день.
- Барвинок малый. Листья растения используются народной медициной как успокаивающее, сосудорасширяющее, уменьшающее частоту сердечных сокращения средство. Для приготовления настоя залейте 7 г листьев стаканом кипятка, дайте постоять 5 минут. Процедите, выпивайте по 100 мл 3 раза/день.
- Морковь. Сок моркови обладает тонизирующим, сосудорасширяющим эффектом. Более эффективен в сочетании с медом. Смешайте 100 мл сока моркови, 50 г меда, стакан теплой воды. Выпивайте по 100 мл 3 раза/день за час до еды. Курс лечения 21 день.
- Смесь Амосова. Говорят, что этот рецепт изобрел знаменитый кардиохирург Николай Амосов. Она содержит оптимальное соотношение продуктов, богатых минеральными веществами, необходимыми для нормальной работы сердца. Чтобы приготовить такую смесь перекрутите на мясорубке или измельчите блендером 200 г ядер грецкого ореха, 250 г изюма, 250 г кураги, 250 г сушеного чернослива, 250 г инжира, лимон. Добавьте 250 г меда. Перемешайте. Поставьте на сутки в холодильник. Съедайте по столовой ложке 2 раза/день.
- Барбарис. Ягоды, листья, корни растения обладают успокаивающим, спазмолитическим эффектом. Для приготовления отвара залейте 2 ст. л. высушенных листьев, корней, ягод барбариса 600 мл кипятка. Дайте постоять ночь. Выпивайте по 200 мл отвара за 20-40 минут до еды 3 раза/день.
Профилактические мероприятия
При риске заболевания гипертонией (генетическая предрасположенность, повышение давление изредка) и после успешного лечения профилактика – лучший способ сохранить здоровье. В этом помогут простые, но действенные методы:
- Умеренная физическая активность, занятия спортом. Хорошо подходят такие виды как плаванье, ходьба, йога.
- Поддержание нормального веса.
- Отказ от вредных привычек: курения, употребления алкоголя.
- Сон не менее 8 часов в сутки. Необходим полноценный ночной отдых.
- Периодический медицинский осмотр, включая контроль уровня сахара в крови, измерение артериального давления.
- Сбалансированное питание.
- Снижение уровня стрессов (переход на более спокойную работу, применение методов психологического расслабления).
Прогноз
Для оценки степени риска, развития осложнений используют таблицу, предложенную Европейским обществом кардиологов (1). Расчет проводится с учетом наличия факторов риска, поражения органов-мишеней, системных заболеваний, к ним относится:
- мужской пол;
- возраст от 55 лет (мужчины), от 65 лет (женщины);
- курение;
- общий холестерин > 4,9 ммоль/л;
- ЛПНП > 3,0 ммоль/л;
- ЛПВП < 1,0 ммоль/л (мужчины), 1,2 ммоль/л < (женщины);
- триглицериды > 1,7 ммоль/л;
- уровень сахара крови натощак 5,6-6,9 ммоль/л;
- ожирение;
- окружность талии более 102 см у мужчин, 88 см у женщин;
- семейный анамнез случаев ранних сердечно-сосудистых заболеваний: младше 55 лет у мужчин, 65 лет у женщин.
Органами-мишенями называют органы, работа которых нарушается под воздействием высокого давления – это сердце, головной мозг, почки, сетчатка глаза, периферические артерии. Под метаболическим синдромом понимают нарушение обмена веществ, которое сопровождается висцеральным ожирением, снижением чувствительности тканей к инсулину, повышением концентрации инсулина крови.
Уровни сердечно-сосудистого риска при АГ различной степени.
| Факторы риска | Высокое нормальное АД (САД 130-139 и/или ДАД 85-89 мм. рт. ст.) | АГ 1 степени (САД 140-159 и/или ДАД 90-99 мм рт. ст.) | АГ 2 степени (САД 160-179 и/или ДАД 100-109 мм рт. ст.) | АГ 3 степени (САД>180 и/или ДАД>110 мм рт. ст.) |
| Факторов риска нет | Отсутствует | Низкий | Средний | Высокий |
| 1-2 фактора риска | Низкий | Средний | Средний, высокий | Высокий |
| 3 и более факторов риска | Низкий, средний | Средний, высокий | Высокий | Высокий |
| Поражение органов мишеней, хроническая почечная недостаточность 3 степени или сахарный диабет | Средний, высокий | Высокий | Высокий | Высокий, очень высокий |
| Осложнения, имеющие клинические проявления, хроническая почечная недостаточность 4 степени или сахарный диабет с поражениями органов-мишеней/факторами риска | Очень высокий | Очень высокий | Очень высокий | Очень высокий |
Врачи выделяют 5 типов рисков:
- отсутствующий;
- низкий – 15%;
- средний – 16-20%;
- высокий – 21-30%;
- очень высокий – более 30%.
АГ-1 имеет низкий риск развития сердечно-сосудистых осложнений (инфаркта миокарда, инсульта) – 15% за 10 лет. Однако, у некоторых людей течение гипертонии отягощено хроническими заболеваниями, наличием дополнительных факторов риска. Такие пациенты имеют более высокий риск развития сердечно-сосудистых осложнений.
Читайте далее: гипертония 2 степени симптомы и лечение
Литература
- Рекомендации по лечению артериальной гипертонии ESH/ESC. Рабочая группа по лечению артериальной гипертонии Европейского Общества Гипертонии (European Society of Hypertension, ESH) и Европейского Общества Кардиологов (European Society of Cardiology, ESC), 2013
- Rahmouni K, Correia ML, Haynes WG, Mark AL. Obesity-associated hypertension: new insights into mechanisms», 2005
Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Все статьи автора