Как пуповина прикрепляется к плаценте
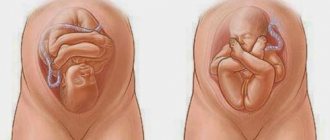
Нормальным вариантом фиксации считается отхождение пуповины от центра детского места. Аномалиями называют боковое, краевое, оболочное прикрепление «шнура». Рассмотреть их лучше всего во 2 триместре с помощью ультразвуковой диагностики, когда плацента находится на передней либо переднебоковой маточной стенке. Когда она локализуется на задней стенке, могут возникнуть трудности с ее определением. Использование цветной допплерографии позволяет распознать точный вариант патологического выхода тяжа к детскому месту.
Рассмотрим несколько видов аномальной фиксации пупочного «шнура»:
- Центральное – в середине внутренней поверхности плаценты. Встречается в 9 из 10 беременностей, считается нормальным вариантом.
- Боковое (эксцентричное) – не в центре, а сбоку от эмбрионального органа, ближе к его краю.
- Краевое – с краю плаценты. Умбиликальные артерии и вена проходят к детскому месту близко к ее периферии.
- Оболочечное (плевистое) – прикрепляется к оболочкам плода, не достигая плаценты. Сосуды пупочного канатика располагаются между оболочками.
Обвитие пуповиной
Будущая мамочка всегда переживает о том, чтобы беременность проходила без каких-либо осложнений, ребеночек развивался планомерно и согласно показаниям. Потому неудивительно, что такое относительное отклонение от нормы, как обвитие пуповиной плода, заставляет беременную поволноваться.
Усугубляют ситуацию еще и всевозможные пугающие рассказы кумушек про то, как опасно и насколько нежелательно обвитие для ребеночка.
Современная медицина уже умеет чуть ли не чудеса творить: врачи обеспечивают и оптимальное ведение беременности при наличии обвития, и удачно завершают процесс родоразрешения без ущерба для мамы и для малыша. Что еще раз подтверждает народную мудрость про то, что не так страшен черт, как его рисуют.
Причины обвития пуповиной
Пуповина, помимо плаценты, является главным «связующим звеном» между матерью и ребенком. Через пуповину плод получает кислород, все необходимые питательные вещества, витамины и микроэлементы. Полностью формируется пуповина примерно к 14 неделе беременности и в норме ее длина составляет около 40-60 сантиметров.
При этом длинна пуповины обусловлена уже генетически: то есть показатели ее будут равноценны показателям той пуповины, которой в свое время была соединена беременная со своей матерью. Так вот, обвитие пуповиной характерно как раз в том случае, когда длинна ее превышает норму, и достигает свыше 70 сантиметров.
Также причиной обвития может стать многоводие. Но наличие упомянутых факторов не всегда приводит к запутыванию малыша. Более того, иногда обвитие происходит случайно, без видимых на то причин.
Чем опасно обвитие пуповиной
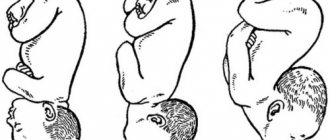
Обнаружить обвитие пуповиной можно, уже начиная с 17 недели беременности. Но, если факт его все же был установлен, это не значит, что обвитие сохранится до конца беременности: ребеночек так же, как запутался, может, постоянно двигаясь, самостоятельно и распутаться.
Обвитие пуповиной может произойти вокруг тельца малыша, конечностей, шеи; и даже в последнем случае для плода оно не опасно – ребенок в утробе матери легкими не дышит, кислород поступает к нему как раз через пуповину.
То есть, если сосуды в ней не пережаты, то питательные вещества плод получает в полном объеме. Ситуация усугубляется только в том случае, если при обвитии пуповиной произошло еще и пережатие сосудов, вследствие чего нарушается кровоток.
Что такое краевое прикрепление пуповины
Краевое отхождение – значит, фиксация не в центральной зоне, а периферической. Умбиликальные артерии и вена входят к детскому месту чересчур близко от самого края. Такая аномалия обычно не грозит нормальному течению беременности или родам, считаясь особенностью конкретного периода вынашивания крохи.
Специалисты утверждают, что краевое отхождение — не показание для проведения кесарева сечения: проводится естественное родоразрешение. Такое прикрепление не увеличивает угрозу появления осложнений у матери или малыша. Однако при попытке медиков выделить послед с помощью потягивания за пупочный канатик может произойти отрыв последнего.
Ставим диагноз
Чтобы полностью убедиться в том, что малыш Юлии чувствует себя хорошо, мы произвели запись кардиотокограммы (КТГ). При КТГ производится регистрация сердечной деятельности плода, что является информативным показателем его внутриутробного состояния. Для этого будущей маме на живот прикрепили датчик, который соединен с аппаратом. Юля лежала на кровати на боку в течение 30 минут, а аппарат записывал сердцебиения плода. Никаких патологических изменений при КТГ не было выявлено. Вместе с Юлией, которая уже несколько успокоилась и повеселела, мы вышли к ожидавшим ее родственникам. Я объяснила им, что в данной ситуации, когда мы имеем недоношенную беременность, совершенно нормальное внутриутробное состояние плода, только из-за обвития пуповиной проводить родоразрешение в экстренном порядке нецелесообразно. Успокоенная беременная с мужем и свекровью поехала домой.
Для полноценного определения внутриутробного состояния плода необходимо провести комплекс исследований, который включает:
- ультразвуковое исследование, при котором возможно увидеть либо заподозрить обвитие пуповиной шеи или других частей плода, так как в некоторых случаях очень сложно отличить, находятся ли петли пуповины возле шеи плода или имеется обвитие: при данном исследовании мы не имеем возможности объемного изображения, позволяющего рассмотреть объект со всех сторон — например, заглянуть назад. Нужно отметить, что определить длину пуповины по данным УЗИ во время беременности не представляется возможным, так как пуповина как бы «свернута» в тесном пространстве между тельцем малыша и стенкой матки;
- допплерометрию — метод, позволяющий, во-первых, точно определить, имеется ли обвитие пуповиной, так как движение потока крови отображается в цветном изображении, а во-вторых, диагностировать скорость кровотока в различных сосудах маточно-плацентарного комплекса;
- кардиотокографию, которая позволяет определить не только частоту сердечных сокращений малыша, но и его реакцию на собственные шевеления (при записи КТГ во время беременности) и на повышение тонуса матки (во время родов), что позволяет узнать, насколько хорошо в данный момент чувствует себя плод.
Если после проведения всего комплекса обследований определено, что малыш чувствует себя удовлетворительно, то только факт обвития пуповиной не является показанием для оперативного родоразрешения. Такие показания могут возникнуть либо при имеющихся признаках кислородной недостаточности (гипоксии плода), либо при сочетании обвития пуповиной с другими показаниями к кесареву сечению.
Возможные причины такого состояния
Специалисты считают основной причиной патологического прикрепления первичный дефект имплантации пупочного тяжа, когда он локализуется не на участке трофобласта, формирующего детское место.
Факторами риска аномалии называют:
- Первая беременность;
- Молодой возраст, не превышающий 25 лет.
- Чрезмерная физическая нагрузка в сочетании с вынужденным вертикальным положением тела.
- Акушерские факторы – маловодие, многоводие, вес, положение или предлежание.
Чаще всего аномальная фиксация пуповины встречается одновременно с несколькими вариантами патологии канатика – истинными узлами, неспиральным расположением сосудов.
Оболочечное место прикрепления тяжа между матерью и плодом гораздо фиксируется чаще, когда женщина вынашивает двойню или тройню, или при повторных родах. Нередко такая аномалия сопровождает пороки развития ребенка и органов: врожденная уропатия, атрезия пищевода, пороки сердца, единственная пупочная артерия, трисомия 21 у крохи.
Можно ли избежать обвития пуповины
Учитывая факторы, предрасполагающие к обвитию пуповины, будущей маме рекомендуется свести к минимуму стрессовые ситуации, почаще дышать свежим воздухом, заниматься гимнастикой, не забывая о дыхательных упражнениях. Все эти меры направлены на то, чтобы ребенок не испытывал недостатка кислорода, то есть гипоксии, которая и вызывает повышенную двигательную активность плода.
Кроме того, нужно своевременно и точно выполнять все назначения врача, проходить обследования – это позволит вовремя заподозрить неполадки, предотвратить нежелательные последствия. А еще будущей маме можно посоветовать не принимать близко к сердцу страшные истории «доброжелателей», не употреблять неизвестные снадобья и не выполнять акробатические упражнения для того, чтобы «снять» петлю пуповины.
В чем опасность диагноза
Краевой вариант выхода умбиликального тяжа не считают тяжелым состоянием. Врачи обращают внимание на подобную локализацию прикрепления «шнура» в том случае, когда пуповина располагается на расстоянии, не превышающем половины радиуса детского места от края. Такое положение обуславливает развитие акушерских осложнений.
К примеру, радиус плаценты равен 11 см. Если канатик при таком виде не превышает 5,5 см от края, необходим пристальный контроль за состоянием ребенка: существует высокий риск развития кислородного голодания в утробе. С этой целью медицинские работники отслеживают шевеления деток, проводят КТГ не менее 2 раз в неделю весь период гестации.
Гораздо большую угрозу несет оболочечный вариант. Нарушение характерно в большей степени для многоплодной беременности. Сосуды располагаются между оболочек, не покрыты вартановым студнем, а также там хуже развита волокнистая ткань. По этой причине они не могут быть защищенными от повреждения во время родов.
Патологии
Врачи выделяют несколько аномальных вариантов прикрепления пуповины к плаценте. Так, пуповина может быть непосредственно прикреплена к краю плаценты. Такое прикрепление специалисты называют краевым. Это состояние характеризуется тем, что кровеносные сосуды, находящиеся в пуповине, находятся достаточно близко к краю плаценты.
Боковое прикрепление пуповины к плаценте не всегда является причиной, ведущей к развитию опасных осложнений во время беременности. Акушеры-гинекологи особо выделяют состояние, при котором пуповина располагается на расстоянии менее 0,5 радиуса плаценты от края. В таком случае риск развития различных осложнений довольно высокий.
Еще одним клиническим вариантом прикрепления пуповины к плаценте является оболочечное. Также это состояние называется плевистым. В таком случае кровеносные сосуды, которые находятся в пупочном канатике, прикрепляются к амниохориальной мембране.
В норме артериальные сосуды, которые находятся в пуповине, покрыты вартоновым студнем. Это студенистое вещество защищает артерии и вены, которые имеются в пуповине, от различных повреждений. При оболочечном прикреплении пуповины к плаценте кровеносные сосуды не на всем своем протяжении покрыты вартоновым студнем. Это способствует тому, что риск развития различных травматических повреждений артерий и вен достаточно высокий.
По статистике, оболочечное прикрепление пуповины встречается при беременности одним малышом приблизительно в 1,2% случаев. Если будущая мама ждет двойню, то в такой ситуации риск развития данной патологии увеличивается и составляет уже почти 8,8%.
В акушерской практике встречаются случаи, когда пуповина может поменять свое крепление к плаценте.
Причины для этого могут быть разные. Это может быть обусловлено неточностями в определении первоначального места прикрепления пуповины к плаценте (пресловутый человеческий фактор), а также вследствие миграции плацентарной ткани во время беременности. Отметим, что изменение места прикрепления пуповины все-таки происходит нечасто.
Как протекает беременность
При краевом прикреплении период гестации и последующее родоразрешение чаще всего не сопровождается развитием каких-либо осложнений. При оболочечном варианте во время беременности происходит внутриутробная гипоксия с последующим развитием задержки роста. Возрастает риск наступления преждевременных родов.
При оболочечной фиксации умбиликального канатика повреждение артерий и вены иногда происходит и во время гестации. Это сопровождается кровотечением из половых путей у будущей матери и такими проявлениями, как дефицит кислорода у малыша, учащенное сердцебиение с последующим урежением, приглушение сердечных тонов, отхождение мекония при головном предлежании.
При появлении симптомов немедленно обратитесь за медицинской помощью во избежание развития осложнений со стороны матери и плода.
видно ли обвитие пуповиной на узи
год прошел, все никак в себя не приду, вспоминаю и думаю: неужели не видно было тугого обвития на узи перед родами. или узист слепой попался?
Мобильное приложение«Happy Mama» 4,7
Общаться в приложении гораздо удобней!
вообще видно… но может перед самыми родами запутался?
если видно и сильно-то отправляют на кесарево и не рискуют, а у меня лично тоже не видел никто и перед родами мне ставили приборы на живот и к монитору-ниего, и сердце типа норм бьется не учащенно и тд. а оказалось все печальнее
у меня на узи увидели сразу
наверное узист слепой(
вот и у меня почти год прошел, тоже не понимаю… ни на одном узи а делала и платно и бесплатно и внешне и внутренне-ничего не видели, говорили не обвито. А родила-еле спасли оказалось 4х кратное и тугое
видно, конечно, но на роды не влияет, главное сразу распутать, мгновенно, после того, как вышел из Вас ребенок
на роды влияет и еще как, если затяжные или еще что, то можно и потерять ребенка. Тк при его выходе пуповина его сильнее давит и удушает
ребенок в родовых путях не дышит сам еще! какое удушение?
там всё через пуповину еще в это время! разве что пуповину пережало так, что не поступает ничего, но это не представляю как туго должно быть… ТТТ
вы что? еще какое удушение! обвитие очень серьезно, нарушается мозговое кровообращение, поступление пит в-в в организм и собственно кислорода по кровеносным сосудам. При сильном удушение возможны серьезные проблемы со здоровьем в дальнейшем такие как косоглазие, заикание, дцп и много многое др. Сколько раз на родах была, всякого насмотрелась да и потом о последствиях знаю
Последствия обвития пуповиной могут проявиться во время родов. Это может быть гипоксия во время родов и асфиксия уже после родов. В тяжелых крайних случаях возможна остановка дыхания. Последствия обвития пуповиной могут заключаться и в микротравме шейного отдела позвоночника. Симптоматика этого повреждения незначительна и может проявляться головными болями, болями в шее, искривлением позвоночника впоследствии.
При обвитии пуповиной во время родов принимают все меры, контролируют сердцебиение плода, при появлении головки акушерка ослабляет петлю пальцами, а после рождения сразу разматывает пуповину. Если обвитие очень тугое, то делают экстренное кесарево сечение. Особенно опасны двукратное и троекратное обвитие. Натяжение пуповины во время родов опасно преждевременной отслойкой плаценты. (взято из инета тк долго писать да и собственно я это имела ввиду)
Особенности родов при оболочечном прикреплении пуповины
Подобная аномалия отхождения канатика сопровождается высоким риском повреждения умбиликальных сосудов с последующим фетальным кровотечением и быстрой гибелью ребенка. Для предупреждения их разрыва и смерти крохи необходимо своевременное распознавание патологического варианта выхода «шнура».
Естественные роды требуют хороших навыков специалиста, постоянного наблюдения за состоянием малыша из-за большого риска смерти матери и крохи. Роды должны быть быстрыми, бережными. Иногда врачу получается прощупать пульсирующие артерии. Доктор вскрывает плодный пузырь в таком месте, чтобы оно было отдалено от сосудистой зоны.
Если произошел разрыв оболочек с сосудами, применяются поворот на ножку и извлечение плода. При нахождении головки в полости или выходе таза используется наложение акушерских щипцов. Указанные пособия могут применяться исключительно когда ребенок живой. Чтобы избежать неблагоприятных последствий специалисты выбирают оперативное вмешательство – кесарево сечение.
Роды
При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения на сроке беременности 38 недель, т.к. самопроизвольные роды в этом случае невозможны. Плацента расположена на пути выхода ребенка из матки, и при попытке самостоятельных родов произойдет полная ее отслойка с развитием очень сильного кровотечения, что грозит гибелью как плода, так и матери.
К операции также прибегают на любом сроке беременности при наличии следующих условий:
- предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни;
- повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода.
В плановом порядке операция кесарева сечения проводится на сроке 38 недель при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения.
Если беременная с частичным предлежанием плаценты доносила беременность до срока родов, при отсутствии значительного кровотечения возможно, что роды произойдут естественным путем. При раскрытии шейки матки на 5-6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится вскрытие плодного пузыря. После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды. Кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
К сожалению, после рождения ребенка остается риск развития кровотечения. Это связано со снижением сократительной способности тканей нижнего сегмента матки, где располагалась плацента, а также с наличием гипотонии и анемии, которые уже упоминались выше. Кроме того, уже говорилось о нередком сочетании предлежания и плотного прикрепления плаценты. В этом случае плацента после родов не может самостоятельно полностью отделиться от стенок матки и приходится проводить ручное обследование матки и отделение плаценты (манипуляция проводится под общим наркозом). Поэтому после родов женщины, имевшие предлежание плаценты, остаются под пристальным контролем врачей стационара и должны тщательно выполнять все их рекомендации.
Нечасто, но все же бывают случаи, когда, несмотря на все усилия врачей и проведенную операцию кесарева сечения, кровотечение не останавливается. В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины.
Норма
Пуповина или, как ее еще могут называть, пупочный канатик представляет собой удлиненный жгутик, внутри которого проходят кровеносные сосуды. Они необходимы для того, чтобы плод во время своей внутриутробной жизни получал все необходимые питательные вещества для роста и развития. Нормальный пупочный канатик выглядит как серо-синий тяж, который прикрепляется к плаценте. В норме он формируется на самом раннем сроке беременности и продолжает развиваться вместе с растущим малышом.
Пуповину легко можно визуализировать уже во 2 триместре беременности. Она хорошо определяется во время проведения ультразвукового обследования. Также посредством УЗИ доктор может оценить и состояние активно формирующейся плацентарной ткани. Во время обследования врач обязательно оценивает и то, как пуповина прикрепляется к плаценте.
Окончательно пуповина формируется только ко 2 месяцу с момента зачатия. По мере роста пупочного канатика увеличивается и его длина. Сначала пуповина достигает в длину всего нескольких сантиметров. Постепенно она увеличивается и достигает, в среднем, 40-60 см. Окончательно определить длину пупочного канатика можно только после родов. Во время нахождения ребенка в материнской утробе пуповина может несколько сворачиваться.
Аномалии плаценты
«Детское место» — основной «орган», который необходим для нормального развития и роста малыша. Именно через плаценту и пуповину осуществляется взаимосвязь между плодом и женщиной — поступают питательные вещества для «строительства» нового организма, а также кислород. Формирование плаценты и пуповины происходит до 16-18 недели.
Воздействие неблагоприятных факторов на протяжении этого времени приводит к различным аномалиям плаценты и пуповины, что может влиять на последующее развитие плода, течение беременности и даже роды. К аномалиям развития могут также приводить хромосомные патологии плода, поэтому при обнаружении отклонений все беременные проходят консультацию у генетика на выяснение вероятности подобных заболеваний.
Развития
Выделяют следующие варианты нарушения развития плаценты:
- Гипоплазия. Это уменьшение размеров, может быть первичным и вторичном. Развивается подобное состояние при генетических аномалиях плода, при конституционально маленьком ребенке (например, если родители невысокого роста и худощавые).
- Вторичная гипоплазия развивается на фоне внутриутробной гипоксии плода при недостаточном поступлении питательных веществ и кислорода, например, если женщина злоупотребляет алкоголем или никотином, имеет не поддающуюся коррекции артериальную гипертензию и при множестве других состояниях. Вторичная гипоплазия практически всегда ассоциируется с задержкой развития плода — симметричной и ассиметричной (ЗВУР разной степени).
Для диагностики аномалий плаценты и пуповины выполняют УЗИ
- Гиперплазия. Это увеличение размеров плаценты выше средних показателей для измеряемого срока. Может быть нормой, например, у высоких женщин с «хорошим» весом. Также может возникать на фоне соматических заболеваний мамы — чаще всего это сахарный диабет, плод при этом имеет также аномально большие размеры за счет нарушения углеводного обмена.
- Ложная гиперплазия плаценты возникает при отеке ворсин хориона. Данное состояние развивается при внутриутробном инфицировании плода — при перенесенном сифилисе, половых инфекциях, при токсоплазмозе во время вынашивания, при водянке плода во время резус-конфликта. При этом ткани плода также могут отекать, что заметно при УЗИ-исследовании.
- Патология толщины плаценты. «Детское место» может быть «тонким» и «толстым» для данного срока. Тонкая ассоциируется с гипоплазией (первичным вторичным недоразвитием), толстая — с гиперплазией (избыточным ростом или отеком тканей).
- Толстая плацента имеет более благосклонное течение и лучший прогноз для плода. Тонкая же может сочетаться с пороками развития, хромосомными аномалиями у плода, задержкой его внутриутробного развития и слабоумием после рождения.
- Разное количество долек. В норме плацента представлена тканью одной площади, чем-то напоминая «блин». Иногда обнаруживается несколько долек, например, как бы две/три отдельные части — двудольчатая/трехдольчатая.
- Более опасным для течения послеродового периода является наличие аномалия развития плаценты — дополнительной дольки. Обычно она небольших размеров и расположена несколько отдельно от основной части плаценты. Во время родов она имеет тенденцию оставаться в матке, что сопровождается сильным кровотечением.
- Аномальная форма. В норме плацента имеет форму круга. Патологическими считаются бобовидная, овальная, опоясывающая, с «поясом», «окончатой» и другие варианты.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Аномалии развития плаценты могут быть связаны с изначально многоплодной беременностью, которая в дальнейшем переходит в одноплодную, если один плод замирает, а его хорион остается и атрофируется.
Прикрепления и расположения
Такие особенности плаценты связаны с различными факторами — наличием миом, послеоперационных рубцов, перенесенных воспалительных процессов эндометрия в анамнезе. Идеальным считается расположением плаценты по задней стенке матки у дна. Это наиболее благоприятный вариант течения как для естественных, так и оперативных родов.
Расположение по передней стенке и в дне также считается нормой, но может представлять трудности при родах, повышается риск кровотечений и осложнений. Также обнаруживаются следующие аномалии прикрепления плаценты:
- Низкая плацентация. Обнаруживается на ранних сроках (20 недель и позже). Считается наиболее благоприятным вариантом из других аномалий прикрепления плаценты. При этом «детское место» расположено близко к шейке матки, но в пределах допустимых границ — для каждого срока свои нормы.
- Краевое предлежание. При этом участок плаценты расположен у края внутреннего зева шейки матки, выше риск кровотечений во время вынашивания и родов.
- Центральное предлежание. Это наиболее опасный вариант расположения плаценты. При этом «детское место» расположено прямо над внутренним зевом, перекрывая путь для естественных родов. Родоразрешение возможно только путем операции кесарево сечения. Причем во время них и на протяжении всей беременности крайне высок риск кровотечения, причем без предшествующих симптомов и на фоне полного благополучия и физического спокойствия.
Созревания
Выделяют раннее и позднее созревание плаценты. В первом случае обнаруживаются кальцификаты и другие признаки «старения». Чаще всего подобное диагностируется на сроках после 30 недель. Иногда признаки раннего созревания являются показанием для досрочного родоразрешения с целью спасения плода.
Позднее созревание встречается реже. Чаще всего связано с неправильно установленными сроками, а также индивидуальными особенностями женщины и малыша. Позднее созревание чаще диагностируется у детей, чьи мамы страдают от сахарного диабета, перенесли сифилис во время вынашивания. При этом повышается риск умственных нарушений у плода после рождения, а также риск мертворождений.
Опухоли плаценты
Данная патология встречается крайне редко. Встречаются следующие:
- гемангиома (хориоангиома) — образование из сосудистой ткани плаценты;
- гамартомы — опухоли из зародышевой ткани.
Как правило, данные опухоли не представляют особой опасности для плода, но могут служить «ловушками» для крови, поэтому малыша малыш может страдать от недостатка поступления кислорода и питательных веществ.
Другие нарушения
Также возможны инфаркты плаценты — при признаках отслойки на ранних или поздних сроках. Такие участки после рождения последа выглядят как белесые, так как не участвуют в развитии плода.
Воспаление — это приобретенные аномалии плаценты. Возникает при внутриутробном инфицировании — патогенные микробы поступают восходящим путем — через кровь матери, а также нисходящим — через цервикальный канал из влагалища.
Также встречается частичное или полное прорастание плаценты в ткани матки — в миометрий. Это серьезная патология, которая угрожает жизни женщины и плода, особенно во время родов. Прорастание может возникать в любом месте, но чаще — после выполнения кесарева сечения в области рубца. Роды возможны только путем операции кесарева сечения, причем нередко все заканчивается удалением матки ради сохранения жизни женщины.
Смотрите в этом видео о строении плаценты: