В каких случаях нужно носить бандаж
Бандаж не является обязательным приспособлением для ношения во время беременности. Как правило, врач назначает его в определенных случаях. Изначально данное приспособление разрабатывалось для уменьшения нагрузок на позвоночник и ослабления болей в спине.
Кроме того, эластичная повязка назначается при недоразвитости шейки матки, угрозе прерывания беременности, рубцах на матке в результате кесарева сечения или других операций, а также при двойне или тройне.
Рекомендуется носить бандаж при низком положении плода, особенно если мышцы живота слабые, это необходимо для того, чтобы не дать ребенку опуститься вниз слишком рано. Очень часто бандаж помогает от болей в пояснице из-за защемления нерва, без него боль может усилиться настолько, что станет тяжело ходить.
Приспособление прописывает акушер-гинеколог, рекомендуется начать носить бандаж беременным, когда наступит 22-30 неделя. В отдельных случаях он может назначаться и позже, когда появятся боли в пояснице.
Если мышцы живота хорошо развиты, отсутствуют показания для использования бандажа, носить его необязательно, тем более что пояс подменяет работу мышц, а это не всегда полезно.
Помимо прочего в некоторых случаях эластичный пояс и вовсе противопоказан. При тазовом или поперечном предлежании плода он препятствует свободному движению ребенка, из-за чего малыш не сможет повернуться в нужное положение. Если после 24 недели предлежание неправильное – пояс носить нельзя.
Низкая плацентация у беременных: когда поднимется?
Степень и вероятность опасности напрямую зависит от того, сколько сантиметров остается между нижним краем плаценты и маточным зевом. Однако даже при расстоянии в 2-3 см, когда диагноз ставится безоговорочно, существует вероятность того, что все исправиться. А потому никогда не нужно делать омрачающих выводов и расстраиваться: благополучно выносить и родить малыша возможно! Более того, чаще всего происходит именно так.
По мере того, как матка будет увеличиваться в размерах и подниматься все выше в брюшную полость, она будет «тянуть» за собой и детское место. Такое его естественное перемещение называется миграцией плаценты. Чаще всего она происходит на более поздних сроках, ближе к 30 неделе беременности или еще позже — на 32-34 неделях. Но положительная динамика может отмечаться и во втором триместре. Все эти изменения хорошо определяются во время УЗИ.
Свое окончательное место плацента занимает на сроке 36 недель. Поэтому волноваться раньше времени нет причин: все может измениться к лучшему!
Виды бандажей
Бандажи бывают дородовыми, послеродовыми и универсальными, или смешанными.
Дородовые выпускаются в виде трусиков и пояса. Трусики довольно удобны в носке, легко одеваются, но их необходимо ежедневно стирать, как любое нижнее белье. Эластичная вставка в них находится внутри, она не такая плотная и широкая, как в поясе.
Трусики могут быть высокими и низкими. Надевать дородовый корсет лучше в положении лежа, чтобы правильно распределить давление, больше – внизу, меньше – сверху. Среди трусиков встречаются модели с застежкой между ног.
Пояс весьма популярен среди будущих мам, он очень нравится беременным женщинам, так как почти незаметен под одеждой и в нем не так жарко летом. Надевается он поверх белья, обеспечивает хорошую поддержку снизу и фиксирует матку.
Пояс не дает головке малыша опуститься раньше срока и вызвать преждевременные роды. Благодаря боковым клапанам можно регулировать размер пояса, это очень удобно, если нужно его подтянуть или расслабить. Надевать корсет можно лежа или стоя.
Универсальный, или смешанный корсет можно начинать носить во время беременности и продолжать после родов. Универсальный пояс представляет собой эластичную ленту на липучках, которая с одной стороны – узкая, а с другой – широкая.
Во время беременности лента носится широкой частью на пояснице, а узкой под животом. Таким образом, обеспечивается укрепление позвоночника, распределение нагрузки и поддержка живота.
После родов лента носится наоборот, узкая часть располагается на пояснице, а широкая держит живот.
Послеродовой бандаж назначается, как правило, после кесарева сечения. Есть специальные послеоперационные пояса и обычные послеродовые. Обычный можно носить, если роды были вторыми или третьими.
Послеоперационный корсет специально разработан для женщин, перенесших кесарево сечение. Он выглядит, как широкий пояс и имеет застежку по всей ширине.
Если роды прошли без осложнений и естественным путем, пояс лучше не носить, поскольку из-за него мышцы приходят в форму медленнее.
Как надевать и носить бандаж
Очень важно знать, как носится бандаж при беременности, как его правильно надеть и сколько времени в сутки ходить в нем. Главное, чтобы пояс не слишком сильно давил. Если чувствуется дискомфорт, значит, он надет неправильно.
При покупке приспособления рекомендуется примерять его, чтобы почувствовать удобно в нем или нет. Определить размер помогает врач, для этого он должен измерить окружность живота. Показать, как носится дородовый бандаж, также задача доктора, поскольку иллюстрации на упаковке не всегда верны.
При первой примерке необходимо надевать корсет в положении лежа, приспособление должно проходить по нижней части попы, идти под животом и упираться в бедра, захватывая лобковую кость спереди.
По мере роста живота модель необходимо регулировать, чтобы пояс не давил слишком сильно или слишком слабо. Со временем, когда навык завязывания будет освоен в совершенстве, можно надевать его стоя.
Как долго нужно носить бандаж
Дородовой пояс обычно носят с момента его назначения и до самых родов, особенно если женщина много ходит, стоит или сидит. Среди врачей существуют разногласия относительно того, сколько времени носить приспособление в течение дня.
Ношение бандажа во время беременности может очень помочь не только женщине, но и ее малышу. Однако среди врачей нет единства в вопросе, стоит ли прибегать к его помощи.
Чтобы принять какое-то решение, необходимо выслушать разные точки зрения. И если вы все же захотите носить бандаж, то у вас сразу же возникнет много вопросов: какие они бывают, как их одевать, зачем они вообще нужны и прочие. Попробуем разобраться.
Виды бандажей
Бандажи относятся к разряду нижнего белья, которое зависимо от назначения носят во время беременности или после родов, то есть различают дородовые и послеродовые бандажи. Существуют и универсальные модели, которые подходят для ношения в оба периода.
Кроме того, бандаж может быть различной формы:
- Бандаж-трусики с эластичной поддерживающей вставкой спереди над животом: надевается как трусы, но неудобен тем, что ежедневное ношение невозможно или затруднено, поскольку каждый день такой бандаж нужно стирать.
- Бандаж-пояс одевается на нижнее белье. Он имеет вид эластичной ленты, которая поддерживает живот и предупреждает появление растяжек. Очень удобен в использовании, специальные клапаны по бокам позволяют регулировать размер и плотность облегания.
- Бандаж-корсет считается пережитком прошлого — очень непрактичный.
- Комбинированный бандаж используются как до, так и после родов. Он также сделан в виде пояса — из прорезиненной ткани, которая тянется. Застегивается такой бандаж на липучках: во время беременности широкая часть укрепляет спину, а узкая поддерживает живот. После родов пояс застегивается наоборот — узкой частью назад, а широкая в это время затягивает живот.
Аргументы «за» бандаж
- Значительно облегчает вынашивание, особенно многоплодной беременности.
- Помогает избежать чувства усталости и боли в ногах.
- Снимает и .
- Уменьшает нагрузку на позвоночник и органы малого таза.
- Может предотвратить появление растяжек.
- Предотвращает преждевременное опущение плода (что в норме должно произойти на 38 неделе беременности).
- Уменьшает риски при угрозе невынашивания.
- Поддерживает живот при расслаблении брюшных мышц.
- Помогает ребенку внутриутробно занять правильное положение.
- Современные технологии позволили создать специальные дышащие материалы, поэтому в бандаже не будет жарко даже в летнее время.
- Очень удобен и легок в применении (к каждой модели прилагается детальная инструкция с описанием).
- Незаметен под одеждой.
Основные причины
Низкая плацентация у беременных может быть вызвана следующими факторами:
Тяжёлые физические нагрузки на женский организм до момента зачатия и в первые месяцы беременности.- Аборты (при них всегда происходит повреждение эндометрия).
- Возраст женщины превышает 35 лет.
- Операции на матке.
- Перенесённые ранее инфекции и воспаления органов малого таза и репродуктивной системы.
- Наличие врождённых пороков матки и особенности строения женских внутренних половых органов.
Иными словами, любые чистки, аборты и воспаления очень сильно травмируют эндометрий. Яйцо, которое оплодотворилось, проходит по матке в поиске наиболее качественного и безопасного места для крепления. И чем ниже оно расположилось, тем хуже состояние эндометрия.
Аргументы «против»
Некоторые врачи уверены: ношение бандажа способствует тому, что брюшные мышцы становятся ленивыми и труднее восстанавливаются после родов. Поэтому носить бандаж можно только по строгим показаниям:
- боли в спине;
- угроза прерывания беременности;
- недоразвитость шейки матки;
- низкое положение плода при слабых мышцах живота;
- рубец на матке (после предыдущего кесарева или другой гинекологической операции);
- операция на брюшной полости в течение полутора лет до наступления беременности;
- неврологическая боль, вызванная ущемлением нерва в поясничном отделе позвоночника;
- многоплодная беременность.
Если у вас нет ни единого из показаний, бандаж носить нельзя. Ведь природой все продумано, и выносить такую тяжесть (растущий плод) женщина вполне может и без дополнительной помощи — мышцы передней стенки живота в состоянии справиться с этим самостоятельно. К тому же, нередко женщины покупают синтетические бандажи, которые могут вызывать аллергические кожные реакции.
Врачи также утверждают, что появление растяжек вызвано гормональными изменениями и потерей кожей эластичности. И бандаж в этом помочь не может, считают некоторые.
Тем не менее, в некоторых случаях бандаж и вовсе противопоказан. Это касается больше последнего триместра беременности, когда ребенок вдруг переворачивается и занимает неправильное положение, например, садится на попу. Бандаж будет серьезным препятствием для того, чтобы снова перевернуться так, как нужно перед родами. Но в случае, когда расположение малыша опять становится нормальным, бандаж наоборот будет удерживать ребенка в таком состоянии, не давая возможности для нежелательной «самодеятельности». Поэтому носить нужно будет обязательно.
Решающий фактор
Принимать решение о ношении бандажа можете только вы, но посоветоваться с врачом все же не будет лишним. Решающим фактором в принятии решения (если нет явных противопоказаний) могут быть ваши ощущения.
Покупать бандаж следует в аптеке, специализированном магазине или непосредственно в женской консультации. Выберете для себя несколько видов бандажей и примерьте их. Если хватит терпения — можете перепробовать все. Пусть консультант поможет вам в этом, подбирая нужный размер и показывая, как правильно надевается та или иная модель.
Свой выбор следует остановить на том варианте, в котором вам удобнее всего. Вы не должны ощущать никакого сдавливания или любого другого дискомфорта. Если же ни в одном из предложенных бандажей вам неудобно — не следует покупать вообще никакой.
Чем опасна
Низкое расположение последа кроет в себя большое количество опасностей, но в зависимости от вида подбирается тактика ведения беременной пациентки.
- При заднем расположении велика вероятность передвижения плаценты вверх, родовые пути полностью открываются.
- Переднее – вызывает трудности при вынашивании крупного ребенка. Повышается риск обвития пуповиной.
- Полное или центральное предлежание плаценты – самое опасное состояние для ребенка. Цервикальный канал полностью закрыт, возможное развитие гипоксии. Беременных с таким диагнозом подготавливают к оперативному родоразрешению.
В связи с низкой плацентацией ухудшается кровоснабжение эмбрионального последа, появляется нехватка необходимых микроэлементов и кислородное голодание.
Последствия:
- Геморрагическая анемия;
- Частые кровотечения ввиду некачественного гемоглобина;
- Ухудшение маточно-плацентарного кровотока;
- Фетоплацентарная недостаточность;
- Угроза прерывания даже на больших сроках;
- Нарушение кислородного снабжения плода;
- Неправильное расположение ребенка в утробе (затылочное предлежание);
- Отслоение плаценты – патологическое состояние, угрожающее жизни ребенка и матери;
- Неполное опущение головки в виду закрытия родовых путей, в итоге осложненные роды и негативные последствия;
- Возможный поздний гестоз;
- Большая кровопотеря при операции кесарева сечения.
При тяжелом проявлении процесса беременную пускают в роды раньше 40 недель (37 -38 недель гестации).
Правила ношения бандажа
- Нельзя носить бандаж беспрерывно, тем более спать в нем. Рекомендуется делать 30-40-минутный перерыв после каждых 3 часов ношения.
- Однако если бандаж вам прописали по серьезным показаниям и он вам просто идеально подходит (вы ощущаете заметное облегчение и комфорт), то перерывы делать не нужно.
- Бандаж не должен сдавливать брюшную полость — только поддерживать живот.
- Никаких дискомфортных ощущений женщина испытывать не должна (независимо от принимаемой позиции или телодвижений) — только облегчение.
- Целесообразно носить бандаж до самого конца беременности. Но ориентироваться следует на свои ощущения и показания.
Если врач не запрещает, и вы приняли решение носить бандаж — не переживайте. При правильном надевании, ношении и использовании он не представляет абсолютно никакой опасности ни для вас, ни для малыша.
Специально для
— Елена Кичак
От Гость
Я на последних месяцах носила бандаж для беременных B.Well. Мне было с ним очень удобно, снимал боли в спине, приятный лёгкий материал, нигде не тёрло и не давило.
От Гость
Ношу с 24недели, тк появилась боль между лопатками, и животик начал активно вперёд расти. Муж начал делать массаж и я по 4-5 часов в день, с перерывами конечно, хожу с бандажом-поясом. Облегчение нереальное: живот вниз не тянет, спина если начинает ныть, то совсем немного. Но! Прежде чем подобрать идеальный бандаж, долго искала
От Гость
В 1 беременность я не смогла носить бандаж, потому что ребенок так явно протестовал, что кожа болела после его ножек. Сейчас 2 беременность 5 месяцев. Живот большой и при каждом движении ног болят связки. Нашла выход: трусики с широкой резинкой- поддержкой, типа бандажа. И за рулем удобно и ходить кайф. Но ношу только на улицу, если надолго. Надевают на х/б белье, поэтому стирать часто не нужно.
От Гость
Мне бандаж очень помог. В первую беременность не могла без него обходиться так как живот был огромный.И сейчас у нас 23 неделя и живот уже большой, опять же спасает бандаж, по работе очень много времени провожу на ногах или целый день в сидячем положении, после чего спина просто невыносимо болит, а бандаж помогает это предотвратить.
От Гость
Ношу бандаж (в виде трусиков с широкой резинкой и на спине в резинке пластмассовый стержни) примерно с 15-17 недели. Очень хорошо снимает нагрузку с поясницы и поддерживает живот. Ношу целый день и снимаю только на ночь. Поясница слабая,быстро устает, да и живот в этот раз низковат,да еще шов от кесарево, поэтому без бандажа не обойтись. Рекомендую трусики- бандаж,одеваю на простые трусики, поэтому стирать каждый день необязательно.
От Гость
Так же вы забыли написать про симфизит!это когда малыш после 3 месяца беременности давит на кости таза и лобкого симфиза и возникают боли из за нагрузки.Мне как раз помогли упражнения из йоги,ношение бандажа и бассейн!не забывайте что необходимо делать мелкие шаги,аккуратно подниматься по ступенькам и не раскрывать тазобедренные в этот период.
От Гость
От Гость
Купила хороший качественный бандаж в специализированном магазине. Но, к сожалению, носить его не смогла. Пару раз даже брала его в консультацию, чтобы врач мне его сама одевала. Дома просила мужа.. Ощущение, что одет он, тем не менее, неправильно, меня не покидало, т.к. не было того комфорта, который должен был появиться, напротив, некое чувство сдавления и страх нанести малышу вред. Носить не стала, да и нужды в нем, по-моему, не было, зря деньги потратила…
От Гость
У меня двойня, сейчас 23 неделя. Боль в пояснице — адская, но пояс делает еще хуже. Пробовала его одевать недели 4 назад — разболелась спина еще сильней. При сидячей работе — передавился низ живота и начал ныть… В общем, мне бандаж не подошел.
От Гость
Очень довольна, что мне посоветовали носить бандаж. Выбрала универсальный — он помог и при беременности и после родов, когда я его развернула, чтобы подтягивался животик. Во время беременности очень облегчало ходьбу, тк. животик слегка потягивало вниз. А с бандажом было легко и уютно. Главное, правильно его одевать, тогда не будет проблем. Покупала в аптеке, предварительно примерила. Уверена, что если правильно выбрать бандаж, понять как правильно его носить, то проблем и дискомфорта никакого не будет — только помощь будущим мамочкам в вынашивании своего малыша.
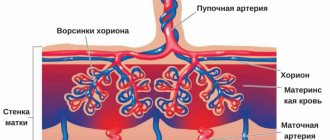
Плацента снабжает ребенка кислородом, витаминами и микроэлементами, и очищает околоплодные воды от продуктов жизнедеятельности. Ее формирование начинается еще на 10–12 неделе вынашивания плода, но прикрепление к оболочке матки происходит гораздо раньше, на стадии хориона. Низкая плацентация при беременности наступает вследствие размещения плаценты в нижней области матки, что грозит рядом осложнений как в период вынашивания, так и в момент родов.
Преобразование хориона в плаценту длится до 16–17 недели. Однако рост важного для малыша органа продолжается параллельно развитию малыша – до 36 недели. Низкое расположение плаценты может ко времени родов сместиться вверх, тогда риск негативных последствий уменьшиться. Но если смещение плаценты произойдет в сторону внутреннего маточного зева, будет находиться менее чем в 5-6 см от него либо частично или полностью перекроет просвет, это уже будет называться низким предлежанием плаценты. Тогда опасность возрастет.
Что значит низкая плацентация у беременных?
Плацента представляет собой уникальный орган, который образуется и существует только во время беременности. Она выступает посредником между эмбрионом и маткой, выполняющим целый ряд важнейших функций, главными из которых являются питание и защита плода.
Плацента располагается в месте крепления эмбриона к маточному эпителию (поэтому ее еще называют детским местом). В норме это область ближе к верхней точке матки (ее дну), причем чаще крепление происходит по задней стенке. Если по каким-то причинам плодное яйцо совершает свою посадку ниже, то говорят о низкой плацентации. Диагноз ставят, если расстояние между плацентой и маточным зевом (отверстием в шейке матки) не превышает 5-6 см. Если ее край не доходит до зева всего на 1-2 см, то такое крепление называется краевая низкая плацентация. Если же детское место перекрывает собой зев матки, то диагностируется предлежание плаценты — частичное или полное в зависимости от степени закрытия зева.
По сравнению с предлежанием, низкая плацентация не так опасна, но все же таит в себе множественные риски. Обычно нормальному креплению плодного яйца и плаценты препятствует состояние маточного эндометрия. Если он поврежден, и его функции нарушены, то имплантация происходит с нарушением. Причинами таких повреждений чаще всего бывают перенесенные половые инфекции, воспалительные процессы в полости матки (например, эндометриоз), оперативные вмешательства (аборты, предыдущие роды), анатомические особенности женского органа. Среди других факторов риска — курение, возраст после 35 лет, вынашивание многоплодной беременности, многократные или осложненные роды в прошлом.
А еще существует версия о «психологической» причине такого нарушения: будто бы низко плацента располагается у женщин, которые очень бояться потерять ребенка, таким образом, закрывая собой выход из матки и «защищая» малыша.
Данная патология говорит лишь о том, что плацента располагается ниже, чем при нормальном креплении, но не перекрывает родовые пути, как это происходит при ее предлежании. Однако такая особенность сразу же относит женщину в группу риска по прерыванию беременности.
Опасна ли низкая плацентация для будущей мамы и малыша
Место крепления плаценты определяют еще в начале беременности. Если было диагностировано низкое расположение плаценты, и к 24, 25 или 26 неделе она не переместилась – могут возникнуть осложнения у матери и малыша. Связана опасность с увеличением массы плода ко 2 триместру, из-за чего появляется давление на эмбриональный орган. Она опускается еще ниже, возрастает риск перекрытия цервикального канала.
Это может привести к таким последствиям:
- частые кровотечения вызовут анемию у беременной;
- низкое содержание гемоглобина в крови матери приведет к геморрагическому шоку, что влечет за собой угрозу здоровья и жизни малыша;
- при сдавливании сосудов наступает ухудшение кровотока, что грозит гипоксией и задержкой развития малыша;
- недостаточное пространство для плода в матке ведет к неправильному предлежанию малыша;
- отслойка эмбрионального органа приводит к нарушению кровообращения у плода;
- досрочное отслоение вызовет преждевременные роды;
- низко расположенный плацентарный орган мешает опущению головки малыша в малый таз, что приведет к затруднению естественных родов;
- во время схваток эмбриональный орган способен сместиться и перекрыть родовые пути, что сделает естественные роды невозможными (придется срочно проводить кесарево сечение);
- при необходимости кесарева сечения низкая плацентация по передней стенке матки затрудняет проведение операции и приводит к большой кровопотере.
Если у беременной в третьем триместре наблюдаются частые и обильные кровотечения, или существует опасность гипоксии плода, маму оставляют в стационаре под круглосуточным наблюдением врача до начала родов.
При невозможности выносить ребенка положенный срок (40 недель), беременность стараются сохранять до 37 недель. Затем назначают кесарево сечение, поскольку естественное родоразрешение при такой ситуации не рекомендуется. При острой необходимости операцию проводят раньше.
Размещение по задней стенке: особенности
Низкая плацентация по задней стенке является более безопасной для плода, чем по передней. Поскольку в этом случае:
- Обеспечивается абсолютная неподвижность плаценты, что снижает риск ее воспаления, отслойки.
- Снижается риск травмирования матери и плода.
- Толчки и шевеления ощущаются легче, вирусные и воспалительные агенты почти не проникают к плоду, негативные факторы внешней среды меньше сказываются на здоровье ребенка.
- Вероятность получения родовых травм из-за предлежания сводится к минимуму.
- Есть шанс родить естественным путем.
- Полная безопасность при наличии маточных рубцов.
- Возникает в тех случаях, когда первый ребенок был рожден с помощью кесарева сечения.
Симптомы недуга
Замечено, что низкая плацентация зафиксирована у 15% женщин, возраст которых составляет 30–35 лет.
Причины могут быть разные, но основные, это:
- повреждение слизистой стенки матки – образования разного характера, травмы;
- физиологические особенности – загиб матки, плохо развитые половые органы;
- воспалительные процессы – эндометриоз, сальпингит, МКБ и другие;
- механические повреждения стенок матки в прошлом – аборты, сложные роды, выскабливание, хирургические операции;
- гормональный сбой – нерегулярные или обильные месячные;
- болезни внутренних органов – сердечно-сосудистые, печени, мочеполовой системы.
Когда детское место крепится не очень близко к маточному зеву, никаких внешних симптомов патологии не наблюдается. Обнаружить угрозу можно только на 12–13 неделе проверкой УЗИ.
Чем ниже этот орган расположен к выходу из матки, тем сильнее будут проявляться признаки низкого предлежания или плацентации:
- боли внизу живота, имеющие тянущий характер;
- небольшие кровянистые выделения после сильных физических нагрузок;
- боль в пояснице и внизу живота при отслоении.
Кроме вышеперечисленных симптомов у 20% беременных при низкой плацентации наблюдаются:
- головная боль или головокружение;
- пониженное давление;
- тошнота и рвота;
- отеки.
Чем раньше будет диагностирована особенность, тем меньше риск развития опасных патологий. Поэтому на раннем сроке обязательно следует посещать гинеколога. Низкую плацентацию вначале беременности диагностируют у 80% женщин. Но после 30 недели у большинства эмбриональный орган поднимается.
Гинекологический осмотр женщинам с низкой плацентацией категорически противопоказан.
Низкое предлежание плаценты
Плацента – уникальный орган, который появляется только в период беременности и соединяет организмы женщины и плода. Через плаценту будущий ребенок получает кислород, витамины и питательные вещества из организма матери.
Формирование этого органа завершается к 16 неделе беременности, однако вплоть до 36 недели плацента продолжает расти, поскольку потребность малыша в вышеуказанных элементах увеличивается. Как и любой физиологический процесс, развитие плаценты может протекать с отклонениями, и одной из возможных патологий является низкое предлежание плаценты при беременности.
Что такое низкое предлежание плаценты
Чтобы ответить на этот вопрос, придется вспомнить о том, как происходит оплодотворение. Как правило, после выхода из маточных труб эмбрион прикрепляется к задней или передней стенке матки, ближе к ее дну, которое располагается сверху. Впоследствии на этом месте начинает формироваться плацента.
Но случается так, что в силу ряда причин оплодотворенная яйцеклетка закрепляется в нижней части матки, в области зева. В этом случае имеет место низкая плацентация. Но когда плацента смещается до такой степени, что начинает перекрывать собой выход из матки, медики говорят о низком предлежании плаценты.
Во-первых, со временем ребенок начинает все сильнее давить на нижнюю часть матки. Если плацента расположена низко, она также подвергается избыточному давлению со стороны плода. Это приводит к ухудшению кровоснабжения и может обернуться отслойкой плаценты или вагинальным кровотечением, что, в свою очередь, создает угрозу прерывания беременности.
Впрочем, не стоит преждевременно бить тревогу. На практике только в 10% случаев исходом низкого предлежания плаценты становится выкидыш. Нередко с увеличением срока вынашивания плацента просто поднимается вверх и становится на свое место, причем произойти это может как в середине беременности, так и перед самыми родами.
Симптомы и причины низкого предлежания плаценты
Беременные с таким диагнозом сталкиваются с пониженным артериальным давлением, поздним гестозом, наблюдается гипоксия плода. Однако если низкая плацентация не успела перейти в предлежание, выраженных признаков данной патологии будущая мама может не наблюдать. Как правило, определяют низкое предлежание плаценты на 20 неделе беременностислучайно, при проведении планового УЗИ.
В критических ситуациях у женщины могут проявляться общие симптомы, характерные для угрозы прерывания беременности: тянущие боли в пояснице и внизу живота, кровянистые выделения из половых путей. Необходимо прислушиваться к сигналам своего организма – отслойка плаценты происходит без выраженных болевых ощущений, и определить ее можно только по присутствию крови в выделениях.
Что касается причин, гинекологи называют несколько предпосылок, которые могут способствовать низкому расположению плаценты у беременных.
Одна из них – анатомические особенности репродуктивных органов женщины, причем это могут быть как врожденные аномалии, так и приобретенные в результате воздействия негативных факторов патологии.
Хронический эндометрит, миома матки, осложненные первые роды, многоплодная беременность, курение – все эти факторы способны спровоцировать низкое предлежание плаценты при беременности.
Низкая плацентация может возникнуть на фоне перенесенных в прошлом воспалительных процессов, половых инфекций, сосудистых заболеваний органов малого таза, а также хирургических вмешательств в области половой системы. В группу риска попадают также будущие мамы старше 35 лет, которые рожают не первого ребенка и неоднократно делали аборты.
Лечение низкого предлежания плаценты
проблема состоит в том, что медикаментозная терапия при низком предлежании плаценты невозможна. В большинстве случаев остается только ждать, что спустя некоторое время плацента займет более подходящее место самостоятельно. Это не только возможный, но и наиболее вероятный вариант: увеличение размеров матки способствует изменению положения плаценты.
Беременной, которой гинеколог поставил такой диагноз, следует выполнять следующие рекомендации:
- Избегать резких и быстрых движений, не бегать, не прыгать, отказаться от физических нагрузок;
- По возможности свести к минимуму передвижение в общественном транспорте;
- Отказаться от сексуальных контактов;
- В положении лежа и сидя придавать ногам возвышенное положение;
- При появлении мажущих кровянистых выделений немедленно обращаться к доктору, а в случае сильного кровотечения вызывать бригаду скорой помощи;
- Если врач настаивает на стационарном лечении в отделении патологии беременности, не отказываться.
Особенности родов при низком предлежании плаценты
Если к 37-38 неделе беременности плацента так и не поднялась на положенное место, способ родоразрешения определяют в зависимости от ситуации. Если расстояние между шейкой матки и плацентой составляет более 6 см, роды протекают естественным путем. В том случае, когда расстояние немного меньше, беспокоиться также не стоит – скорее всего, роды пройдут нормально.
Если врач посчитает, что плацента расположена слишком близко в зеву, он может проколоть плодный пузырь, в результате чего плацента будет прижата к матке головкой ребенка. Однако и в такой ситуации роженица должна находиться под наблюдением опытных специалистов.
Когда плод в матке расположен неправильно (ножками вперед), проводят плановое кесарево сечение. При полном перекрытии родовых путей низкое предлежание плаценты также является основанием для оперативного родоразрешения.
И все же в большинстве случаев прогноз является благоприятным. Если вам поставили такой диагноз, настройтесь на лучшее, выполняйте рекомендации врача, и все будет в порядке: кроха родится своевременно, естественным путем и без осложнений.
Источник: https://lady7.net/nizkoe-predlezhanie-placenty.html
Как такое состояние влияет на беременность
Часто детское место крепится по задней стенке матки. Нормой считают ее прикрепление ко дну (вверху). Но иногда она крепится к передней стенке. Если ее расположение очень низкое, менее чем 6 см от края выхода из матки, это чревато последствиями. После 23–27 недели ребенок начинает двигаться, а после 31 – шевеления становятся активнее. В этот период он может повредить плацентарный орган или пуповину, особенно при тазовом предлежании.
Второй минус данной особенности заключается в плохом снабжении кровью нижней части матки, что плоду грозит нехваткой кислорода.
Если в 18 – 19 недель низкая плацентация зафиксирована по задней стенке, то плацентарный орган к концу срока в большинстве случаев мигрирует выше. А при переднем креплении может все быть наоборот, поскольку миграция направлена в противоположную сторону.
Еще одна опасность — экстрахориальный тип плацентации, где плацента смещена к центру, создавая своеобразную полку. Такое расположение требует пристального наблюдения за беременной на протяжении всего срока вынашивания малыша.
Плацента по передней стенке
Низкая плацента по передней стенке представляет собой ситуацию, когда эмбрион прикрепляется к стенке внизу матки и располагается в 6 см от выхода из нее.
Это явление опасно следующим:
- Растущий эмбрион давит на переднюю часть матки.
- Есть риск отслоения плаценты от стенки матки и возникновения вагинального кровотечения, что, в свою очередь, без оказания надлежащей помощи обычно приводит к гибели эмбриона.
- Недостаточное снабжение эмбриона кислородом.
Причины возникновения:
- повреждение слизистой матки;
- послеоперационные швы;
- анатомические особенности.
Лечение этого явления не проводится. Рекомендуется только не усугублять ситуацию.
Необходимо отказаться от занятий сексом и от физических нагрузок. При обнаружении кровотечения немедленно обращаться к врачу. Не пропускать походы к специалистам и на УЗИ. При следовании этим рекомендациям положение улучшается на третьем триместре.
Почему и чем опасна низкая плацентация? Иногда при родах требуется экстренное вмешательство врачей. А именно производится прокалывание околоплодного пузыря. Если жизни плода грозит опасность, возможно проведение кесарева сечения.
Однако этот диагноз не может являться фактором, приводящим к досрочному прерыванию беременности. Необходимо лишь точно соблюдать советы врачей.
Чего нельзя делать при низкой плацентации
Определенные особенности беременности заставляют женщину внимательнее следить за своим здоровьем. Чтобы не усугубить обстоятельства, и не привести к еще большему опущению, необходимо соблюдать рекомендации врача.
При таком диагнозе противопоказаны:
- резкие движения;
- чрезмерные физические нагрузки;
- вагинальные процедуры;
- поднятие тяжестей;
- стрессы и переутомления.
Не рекомендуется сидеть со скрещенными ногами, поскольку такая поза препятствует нормальному кровообращению. Ложиться и вставать тоже нужно аккуратно, без рывков. Даже кашель и чихание могут спровоцировать появление кровянистых выделений. Езда в общественном транспорте тоже не желательна, особенно в час пик.
Секс при низкой плацентации возможен только при отсутствии явных симптомов и противопоказаний – отслоение плацентарного органа, боль, кровотечение.
При занятии с партнером сексом важно соблюдать элементарные меры предосторожности:
- Соблюдение гигиены. Обязательно перед началом интимной близости посетить ванную комнату;
- Без резких движений. Сильные толчки могут навредить, поэтому фрикции необходимо совершать мягко, проникновение неглубокое.
- Выбор позиции. Давление на матку будет меньше, если женщина будет лежать на боку.
При угрозе прерывания беременности или низком плацентарном предлежании половые контакты противопоказаны. В этот период даже мастурбация и анальный секс может вызвать серьезные осложнения из-за сокращения матки при оргазме, что приведет к отслоению плаценты. Поэтому мастурбировать тоже нужно с осторожностью, если нет предпосылок к патологии.
Что нельзя, если низкая плацентация при беременности: советы и рекомендации
Протекание и исход такой беременности главным образом зависит от самой женщины, от того, насколько бережно она будет к себе относиться и как прилежно будет следовать врачебным запретам. А таких немало…
Самый главный — нужно свести к абсолютному минимуму любую физическую активность, а при угрозе прерывания беременности — полностью ее исключить, то есть только лежать! Причем лежать лучше с приподнятыми кверху ногами — это способствует лучшему кровообращению в плаценте. Заниматься спортом, бегать, прыгать, делать резкие движения, поднимать даже небольшие тяжести — категорически запрещено! Низкая плацентация и физические нагрузки совершенно несовместимы! Не рекомендуется даже поднимать руки вверх и наклоняться. И йога, и бассейн, и пилатес, и прочие занятия для беременных придется отложить, пока плацента не поднимется. И после этого, возможно, врач разрешит возобновить занятия.
Также нужно полностью отказаться от секса.
Любые поездки и путешествия тоже, как правило, запрещаются. Вы можете обсудить этот вопрос со своим врачом, но, скорее всего, он скажет Вам, что даже передвижение по городу (будь то личный или общественный транспорт) без крайней необходимости лучше не совершать. А про самолет и поезд и вовсе говорить не приходится: и переезд, и перелет сейчас крайне опасны. А потому поездку на море, к сожалению, придется отменить.
Противопоказаны и всяческие тепловые процедуры: баня, сауна, ванна, горячий душ и ножные ванночки, грелки и согревающие компрессы в области малого таза. Все эти процедуры повышают риск возникновения маточного кровотечения.
С парной вообще нужно поосторожничать на протяжении всего периода вынашивания. Существует множество противопоказаний для посещения бани будущими мамами, и низкая плацентация — одно из самых серьезных среди них.
А вот с бандажом не все так однозначно. Потому что одни врачи настоятельно рекомендуют носить дородовой бандаж при низкой плацентации (аргументируя тем, что он поддерживает матку и уменьшает нагрузки), другие запрещают (до тех пор, пока плацента не поднимется).
А потому если Вам удобно и Вы хотите носить бандаж, то этот вопрос необходимо обязательно уточнить у своего врача, а если есть такая возможность, то и у нескольких, чтобы сравнить их рекомендации.
С точностью можно утверждать лишь то, что поднятию плаценты бандаж никоим образом не способствует, и при тазовом или ягодичном предлежании плода бандаж может препятствовать изменению этого положения на физиологическое, то есть головкой вниз.
Какие существуют методы лечения
Медикаментозно не лечат это заболевание. По статистике 8–9 из 10 случаев плацентарный орган самостоятельно занимает правильную позицию, поскольку матка растет. Поэтому диагноз, поставленный на 20–22 неделе или 32 неделе беременности, считать критичным не стоит. До 33–36 недели положение плаценты меняется, это означает, что есть возможность полного исчезновения патологии.
Чтобы не усугубить процесс, выносить ребенка и родить естественным путем, нужно слушать и выполнять все предписания врача. На протяжении всей беременности при низком расположении плаценты важно наблюдаться у специалиста и регулярно делать УЗИ. Трехразовое проведение ультразвукового обследования, это норма – первое в 15–17 недель, второе в 21–24 и последнее в 34–36 недель.
Начиная с 28-29 недели беременности, при сильном развитии патологии назначают ряд препаратов для поддержания беременности до необходимого срока:
- Повышению эластичности мышц стенок матки, увеличению тонуса и снятию спазматических импульсов способствуют Папаверин и Гинипрал.
- Повышает гемоглобин Ферлатум, Гемофер, Актиферин.
- Усиливает кровообращение, улучшает питание плацентарной ткани Курантил, фолиевая кислота и витамины Е и Магне В6.
- Повышает уровень прогестерона – Утрожестан.
В некоторых случаях, если существует риск плацентарного отслоения, врач советует ставить пессарий.
При кровотечении и сильном болевом синдроме необходимо быстро вызывать медицинскую помощь. В это время нельзя ничего делать, лучше просто полежать до приезда машины скорой помощи.
Диагностика
Когда наблюдается низкая плацента, она не проявляется особыми симптомами, опущение не означает, что появятся тревожные признаки самочувствия мамы или организма малыша. Ставят диагноз на плановых УЗИ. Делают обследование на 12-16, 22-25, 30-35 неделях беременности. Низким считают расположение плаценты менее 6 см до зева матки. Чем в более ранний срок установлен диагноз, тем выше вероятность грамотно среагировать. Даже на последнем триместре беременности – это не приговор.
Увеличение матки и движение происходит до 36 недели, расположение плаценты еще может измениться.
Особенности родов
Если до наступления родовой деятельности роженица проходила полное обследование и контроль течения беременности, естественное родоразрешение в большинстве случаев пройдет благополучно.
Но на течение родов влияет несколько факторов:
- место крепления плаценты;
- характер протекания беременности;
- возникновение осложнений в период вынашивания;
- сопутствующие патологии.
Если плацентарная оболочка не перекрывает маточный зев, акушер проводит прокалывание околоплодного пузыря. В результате чего малыш головкой прижимает плаценту к маточной стенке, не давая ей отслоиться.
Кесарево сечение предпочтительно в случае плацентарного предлежания или неправильного положения плода – попкой вниз.
Роды при низком нахождении плаценты
Очень часто низкая плацентация не проявляется до момента родов. Многих мамочек беспокоит, как же пройдут роды при таком неутешительном диагнозе.
- В основном, если состояние беременной удовлетворительное и нет осложнений, то роды проходят естественным путём. Но при этом женское состояние постоянно контролируется: ведётся учёт количества выделений, артериального давления, положения крохи в утробе, а также его пульса.
- Если диагноз подтверждается и после 36 недель вынашивания (расстояние от плаценты к зеву менее 2 см) появляются кровотечения, разнообразные неблагоприятные симптомы, то роды в основном проводят при помощи кесарева сечения.
Профилактические меры
В целях профилактики следует уделить особое внимание питанию мамы. Увеличить количество поступающих в организм витаминов и минералов, благотворно влияющих на беременность. В особенности полезен кальций, магний и железо.
Больше отдыхать и гулять на свежем воздухе. Во время отдыха рекомендуется ноги располагать чуть выше, подкладывая подушку или валик. Это обеспечит активизацию кровообращения в плаценте, что поспособствует перемещению ее вверх.
Волнение, перенапряжение и стрессовые ситуации плохо влияют на положение. Стоит помнить, что даже при такой симптоматике женщины могут вынашивать и рожать самостоятельно, без операции, о чем говорят многочисленные отзывы в интернете. Нужно только соблюдать все правила безопасности и слушать наблюдающего врача.
Можно заниматься специальной гимнастикой для беременных или ходить в бассейн. Но эти вопросы стоит обговорить с гинекологом. Упражнения при низкой плацентации должны быть легкие, без резких движений. Поднятие тяжести и бег запрещены.
Сексуальные игры лучше не проводить в данный период. Плацента находиться всего в 30 – 40 мм от края шейки матки, а ритмичные толки могут спровоцировать ее передвижение ближе к краю.
Можно ли носить бандаж при низкой плацентации, ответит лечащий врач. Разные типы плацентации требуют различного лечения и профилактики.
Место формирования
Формируется детское место в месте внедрения эмбриона в стенку матки. Считается, что наиболее благоприятным является закрепление плодного яйца на задней стенке матки ближе к ее дну. Нормой также считается имплантация эмбриона и на передней стенке.
Именно задняя стенка матки, в сегменте, примыкающем к ее дну, самое благоприятное место для питания плаценты, а значит, и плода. Так считается по двум причинам:
- Благодаря наиболее интенсивному кровообращению в этом месте.
- Чем ближе ко дну матки крепится детское место, тем меньше будет растягиваться миометрий. Следовательно, тем медленнее будут растягиваться плацентарные ткани.
- Это также означает, что такое ее положение сводит на нет угрозу отслойки.
Чтобы исключить недоразумения, следует сказать, что дном матки называется верхняя ее часть, расположенная с противоположной стороны от внутреннего зева.
Какие этапы формирования плаценты:
- Активный процесс приходится на 5–6 неделю гестации.
- К 7–10 неделе плод переходит на плацентарное кровоснабжению.
- К 14–16 неделе этот процесс завершается.
В эти периоды важно подтвердить благополучие этого органа, его кровоснабжения и места закрепления:
- Низкое расположение плаценты при беременности диагностируется в результате УЗ-скрининга. Это может случиться при первом обязательном скрининге на 11, 12 или 13 неделе.
- При беременности 20 неделя (точнее, 20–24 неделя) – это время второго скрининга, когда может быть диагностирована данная патология.
- При третьем скрининге (30–34 неделя), если ситуация не меняется в лучшую сторону, женщине предложат госпитализацию и родоразрешение путем кесарева сечения на сроке в 37–38 недель.
В случае отслойки плаценты оперативное родоразрешение может быть рекомендовано в более ранние сроки.