Когда речь идет об этом возбудителе, то врачи зачастую становятся на «зыбкую» почву. Трудности возникают с самого начала: до сих пор нет единой точки зрения на роль микоплазмы в развитии воспаления мочеполового тракта у женщин. Отчасти, это связано с тем, что в различных руководствах существуют разные данные по критериям лабораторной диагностики микоплазмоза.
Все это привело к тому, что в МКБ – 10, на которую опирается вся статистическая система здравоохранения, выделен особый диагноз: «Инфекция, вызванная микоплазмой неуточненная». Однако, по мнению ряда авторитетных зарубежных исследователей, именно микоплазма чаще всего является причиной развития уретритов у женщин негонококковой этиологии.
Что касается нашей страны, то считается, что человеческая микоплазма (Mycoplasma hominis) выявляется примерно в 16% «в чистом виде», когда никаких других патогенных микробов больше нет. Именно тогда она может считаться моноинфекцией. Но гораздо чаще этот микроорганизм (более чем в 80% случаев) встречается совместно с другими патогенными или условно – патогенными микроорганизмами, грибами. В данном случае речь идет о микробных ассоциациях. Что же это за странный возбудитель, и какова его роль в инфицировании урогенитального тракта у женщин?
Микоплазма хоминис — это представитель особой группы бактерий, у которых нет клеточной стенки. Из всех прокариотов, то есть безъядерных микроорганизмов, они самые мелкие. Поскольку микоплазмы не имеют клеточной стенки, то бета-лактамные антибиотики, которые как раз и нарушают синтез этой самой стенки, на них не действуют. Как правило, микоплазмы неподвижны, но иногда могут активно передвигаться по жидкой поверхности. Колонии они образуют мелкие, которые напоминают яичницу – «глазунью».
Диагностика
Диагностировать заболевание только на основе сбора анамнеза и внешнего осмотра невозможно. Необходимо сдать ряд специальных анализов, позволяющих выявить наличие болезнетворных бактерий. Поскольку микроорганизм очень мелкого размера и различной формы, выявить его при помощи электронного микроскопа невозможно.
В этом случае цитологический метод исследования не подходит. К наиболее действенным способам, позволяющим выявить инфекцию, относят бакпосев, ИФА и ПЦР.
Бакпосев
Культуральный метод – действенный в том случае, если нужно выявить Микоплазму хоминис. Брать мазок из уретры нужно не ранее чем через 3 часа после мочеиспускания, после чего посев материала помещается в специальную питательную среду. Если показатель не превышает 104, мужчина не является носителем инфекции, соответственно, лечение не требуется.
Недостатки метода:
- С помощью бактериального посева невозможно выявить микоплазму вида genitalium, чаще всего поражающую мочеполовую систему мужчин.
- Если пациент принимает антибактериальные препараты, анализ может показать отрицательный результат.
- Посев на наличие Mycoplasma для контроля результатов лечения, как правило, проводят не раньше чем через 10 дней после его начала.
Иммуноферментный анализ (ИФА)
Данное обследование состоит в выявлении антител к микоплазме, для этого используется кровь пациента. Но ввиду того что микроорганизм расположен внутри клеток, ответ организма будет слабый, поэтому диагностика этим методом недостаточно точная.
Повторно анализ можно проводить через 5-6 месяцев после прохождения лечения. За такой длительный промежуток времени уровень антител в крови существенно понизится.
Полиферментная цепная реакция (ПЦР)
ПЦР позволяет выявить наличие в организме человека любой вид микоплазмы. Это наиболее эффективный метод (в 99% случаев).
Для определения микоплазменной инфекции используется различный материал:
- моча;
- кровь;
- соскоб или мазок из уретры либо крайней плоти;
- секрет простаты или сперма.
Недостатки метода:
- Данное обследование обнаруживает только генетический материал, однако определить количество микроорганизмов и их чувствительность к лекарствам невозможно.
- Хотя метод ПЦР позволяет с высокой степенью точности определить количество микоплазмы, такое исследование достаточно дорогостоящее, что исключает возможность его проведения в каждой лаборатории.
- Чтобы установить факт излечения, необходимо контрольное исследование, которое следует проводить через один месяц после начала лечения. В случае, если материал для проведения анализа взят раньше этого срока, существует вероятность ложноположительного результата.
Mycoplasma hominis
Это внутриклеточный безъядерный микроорганизм, обладающий особым жизненным циклом, изменчивостью и устойчивостью к большинству антибиотиков. Микоплазмы растут и развиваются как на живых клетках, так и за их пределами. Это грамотрицательные шаровидные или нитевидные тельца, неподвижные или обладающие скользящей подвижностью. Отсутствием клеточной стенки обусловлены биологические свойства микоплазм: полиморфизм и пластичность клеток, их осмотическая чувствительность, способность проходить через микроскопические поры и бактериальные фильтры. Они содержат цитоплазматическую мембрану, нуклеоид и рибосомы.
Микоплазмы являются факультативными анаэробами и получают энергию из глюкозы и аргинина. Эти микробы требовательны к питательным средам: хорошо растут в присутствии глюкозы, аминокислот, пептона. Для культивирования микоплазм используют жидкие и плотные питательные среды. На жидких средах микробы растут в виде равномерной мути, а на плотных — в виде мелких колоний, внешне напоминающих яичницу-глазунью. На кровяном агаре вокруг колоний появляются зоны гемолиза. Инкубируют пробирки и чашки с посевами в термостате при 36-37 °С.
Mycoplasma hominis чувствительна к ультрафиолету, прямым солнечным лучам, рентгеновскому излучению, высокой температуре и высушиванию, дезинфицирующим средствам – «Сульфохлорантину», «Хлорамину». В последнее время микоплазмы приобрели большую устойчивость к большинству антибактериальных, антисептических и противовирусных средств, что привело к определенным трудностям в борьбе с такими заболеваниями.
Патогенное действие микоплазм обусловлено присутствием адгезинов, антигенов, эндотоксинов, экзотоксинов, ферментов агрессии.
- Адгезины обеспечивают начальную фазу инфекционного процесса путем прикрепления микробных клеток к эпителиоцитам.
- Эндотоксины, проникая в кровь, вызывают лейкопению, геморрагии, коллапс и отек легких.
- К ферментам агрессии относятся: фосфолипаза А, аминопептидаза, нейраминидаза, протеаза, РНКаза, ДНКаза, тимидинкиназа, эндопептидаза.
Среди всех видов микоплазм наиболее патогенными свойствами обладают mycoplasma hominis и mycoplasma genitalium. Они передаются половым путем и вызывают урогенитальный микоплазмоз. Мycoplasma genitalium диагностируется в более редких случаях. Mycoplasma hominis чаще вызывает патологию у женщин, а mycoplasma genitalium — у мужчин.
Сравнение микоплазм
Скажем сразу, что микоплазмы хоминис и гениталиум не так сильно отличаются между собой. Но определенная разница между ними есть, что позволило классифицировать вирусы как отдельные подвиды микоплазм.
В настоящее время ученым удалось выявить огромное количество микоплазм. Но среди них только 16 способны жить в организме человека. При этом 3 из 16 видов представляют потенциальную опасность для здоровья. Хотя последние исследования показали, что есть еще 2 вида, способные навредить человеку и вызвать СПИД.
Чтобы понять, в чем разница и как между собой отличаются два рассматриваемых вида микроорганизмов, то есть хоминис и гениталиум, проведем небольшую сравнительную характеристику и рассмотрим ключевые особенности вирусов.
- Хоминис и гениталиум характеризуются тем, что обе микоплазмы провоцируют проблемы мочеполовой системы. Они вызывают урогенитальный микоплазмоз;
- Хоминис и гениталиум — это условно-патогенные микроорганизмы. Сам их факт наличия в организме не приводит обязательно к микоплазмозу. Только под действием провоцирующих факторов начинается активное размножение микоплазм. При превышении допустимого уровня концентрации диагностируют урологический микоплазмоз;
- Гениталиум — это микоплазма, которая чаще, нежели хоминис, вызывает заболевания. То есть вероятность развития микоплазмоза выше именно в случае наличия у человека в мочеполовой системе условно-патогенных микроорганизмов гениталиум;
- Одновременно с этим гениталиум обнаруживаются значительно реже, чем хоминис;
- Риск заболевания микоплазмозом из-за вируса гениталиум значительно выше у мужчин, практикующих нетрадиционные сексуальные отношения — 30-40% против 10-12% у гетеросексуальных мужчин;
- Хоминис или гоминис считается менее патогенным видом вируса, но при инфекционных недугах мочеполовой системы именно его обнаруживают значительно чаще, чем гениталиум;
- Хоминис достаточно часто диагностируют у людей, которым был поставлен диагноз пиелонефрит или цистит;
- Оба вида вирусов чаще паразитируют женщин, нежели мужчин;
- Каждый из представленных видов микроорганизмов является потенциальной угрозой для детей-грудничков и детей школьного возраста. В большей степени заболеванию подвержены девочки;
- У мальчиков значительно чаще, чем у девочек диагностируют самоизлечение.
Как видите, разница действительно между условно-патогенными микроорганизмами есть, хотя существенной ее многие не назовут. Один вирус встречается чаще, но зато другой более опасен для здоровья человека.
Объединяет оба вируса определенная коварность. Дело все в том, что люди достаточно редко обращаются к врачам с проблемой микоплазмы, а лечат ее уже только при развитии осложнений.
Чем обусловлена такая модель поведения мужчин и женщин? Все просто, но достаточно проблематично. Данные вирусы имеют слабое проявление симптомов. У них отсутствуют как таковые специфические признаки, по которым человек мог бы быстро и своевременно обнаружить заболевание. Поскольку симптомы часто отсутствуют или сопровождаются очень вялым, слабовыраженным течением, у человека просто не появляется повод обратиться к врачу. Уже на фоне развития осложнений оказывается, что всему виной были микоплазмы.
Зачем делают анализ крови на антитела к микоплазме?
Анализ крови не позволяет обнаружить самих микоплазм.
Однако выявляются признаки их пребывания в организме.
В случае инфицирования и развития воспалительного процесса в крови появляются иммуноглобулины.
Наибольшее диагностическое значение имеют IgG и IgM.
Иногда дополнительно определяются антитела IgА к микоплазме хоминис.
Это антитела слизистой оболочки.
Появление высокого титра говорит о выраженной местной воспалительной реакции.
Анализ ИФА на антитела IgG к микоплазме хоминис не позволяет констатировать наличие заболевания.
Это связано с тем, что серологические тесты не относятся к прямым методам выявления возбудителя.
Они не могут выявить микоплазму, а лишь демонстрируют некие доказательства её пребывания в организме.
Антитела – это факторы иммунного ответа.
Раз иммунитет отвечает, врач делает вывод, что отвечать есть на что.
Предполагается, что иммунная система вырабатывает антитела в ответ на проникновение в организм микоплазму и развитие воспаления.
Выявляемые антитела являются специфическими.
То есть, к определенному возбудителю организм синтезирует определенные иммуноглобулины, которые не характерны для других инфекций.
Однако в действительности существует ряд ситуаций, при которых серологические тесты дают неправильные результаты.
Это различные иммунные нарушения, перекрестные реакции с похожими по антигенной структуре микроорганизмами.
Иногда антитела не вырабатываются в срок.
В иных случаях напротив, они циркулируют в крови на фоне отсутствия инфекции.
Образование антител может быть спровоцировано аутоиммунным заболеванием.
Поэтому результаты исследования крови на IgG оцениваются лишь как ориентировочные и уточняющие, но не подтверждающие.
Тем не менее, в определенных ситуациях они имеют большое диагностическое значение.
Иногда они позволяют выявить микоплазменную инфекцию, которая не обнаруживается прямыми методами.
Как лечат микоплазмоз
Так как микоплазма – это бактерия, то для ее исчезновения применяют антибиотики. Антибиотики это лекарства, которые подавляют размножение или разрушают бактерии. Как и при всех воспалительных заболеваниях мочеполовой системы основной фактор для выбора метода лечения,это точное знание острый или хронический процесс, лечился ли прежде пациент, какова распространенность микоплазмоза по органам. Довольно часто микоплазмы устойчивы к антибиотикам. Такая устойчивость формируется из-за бесконтрольного приема лекарственных препаратов в несоответствующих дозах и режимах или вообще при неправильном выборе антибиотика.Бактериальный посев и антибиотикограмма (тест на чувствительность к антибиотикам) не всегда отражают те процессы, которые происходят в организме больного. Тест происходит в одних условиях, а в реальности антибиотики могут не накапливаться в необходимой концентрации в очаге инфекции. Для того, чтобы обосновать выбор антибиотика, необходимо тщательно собрать информацию у пациента о тех препаратах, которые принимались ранее. В нашей клинике для преодоления этой проблемы и для меньшей нагрузки антибиотиками широко применяется иммуностимуляция и местное лечение.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС – предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
В урологии мы работаем по таким направлениям как:
- Агглютинация
- Аденома предстательной железы
- Баланопостит
- Баланит
- Бесплодие
- Вирус папилломы человека
- Водянка яичка
- Генитальный герпес
- Задержка мочи
- ЗППП
- О схемах лечения ЗППП
- Профилактика ЗППП
- Импотенция
- Кондиломы
- Киста почки
- Микоплазмоз
- Папилломавирус
- Пиелонефрит
- Приапизм
- Простатит
- Преждевременное семяизвержение
- Рак предстательной желез
- Трихомониаз
- Эпидидимит
- Эректильная дисфункция
- Хламидиоз
- Уреаплазмоз
- Уретрит
Дешевый анализ на микоплазмоз: метод посева
Посев исследуемого материала на питательную среду – один из наиболее точных методов выявления микоплазм и уреаплазм. Этот анализ проводится:
- Для выявления этиологической (основной) причины хронических воспалительных заболеваний мочеполовой системы;
- Для проведения дифференциальной диагностики с хламидиозом, гонореей, уреаплазменной инфекцией. Результаты точно покажут, есть ли у пациента эта инфекция или нужно обследоваться дальше.
- Для выбора грамотной антибактериальной терапии и оценки эффективности её проведения.
Патогенность микоплазм напрямую зависит от их концентрации в организме, т. е. определяется массивностью заражения.
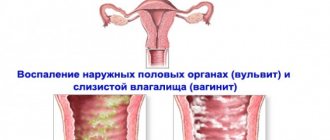
Симптомы у женщин
Урогенитальный микоплазмоз у женщин проявляется в виде бактериального вагиноза (гарднереллёз), микоплазменного уретрита, воспаления матки, маточных труб и яичников, пиелонефрита.
Часто микоплазмоз сочетается с хламидиозом и уреаплазмозом.
Бактериальный вагиноз
Бактериальный вагиноз — это нарушение баланса микрофлоры во влагалище. В норме оно заселено лактобациллами, которые продуцируют молочную кислоту и сильный окислитель — перекись водорода, препятствующие развитию патогенных и условно-патогенных бактерий. Если лактобацилл по каким-либо причинам стало меньше, то кислотность стенок влагалища снижается и начинается бурное размножение микроорганизмов. С лактобациллами обычно соседствуют Mycoplasma hominis и Gardnerella vaginalis, с ростом их популяций и связаны клинические проявления бактериального вагиноза.
При бактериальном вагинозе патогенные бактерии облепляют клетки влагалища. Причины развития вагиноза:
- Частые спринцевания с антисептиками, содержащими хлор (мирамистин, гибитан);
- Презервативы или контрацептивные свечи с 9-ноноксинолом (пантенокс овал, ноноксинол);
- Бесконтрольное применение пероральных антибиотиков, суппозиториев или вагинальных таблеток с антибиотиками (тержинан, бетадин, полжинакс);
- Смена половых партнёров.
Симптомы вагиноза – выделения из влагалища, необильные и жидкие, серовато-белого цвета, имеющие запах тухлой рыбы. Женщины часто связывают появление неприятного амбре с недостатками личной гигиены и используют спринцевания. Однако эти действия только обостряют воспаление и способствуют распространению микопалзмоза на шейку матки и восходящее инфицирование вплоть до яичников. Среди возможных осложнений гарднереллёза – эндометрит, сальпинго-оофорит и бесплодие, а также проблемы с не вынашиванием беременности и преждевременными родами.
Уретрит — воспаление мочеиспускательного канала, связан с Mycoplasma genitalium.
В 30-49% негонококковых уретритов определяется микоплазмы, причём у женщин их находят чаще и в более высоких титрах, чем у мужчин.
Симптомы типичны – жжение во время мочеиспускания, слизистые или с примесью гноя выделения из уретры.
При остром течении поднимается температура, проявляется общая интоксикация (головные и мышечные боли, озноб, слабость).
Восходящая их уретры инфекция поражает мочевой пузырь, затем – мочеточники и почки, вызывая пиелонефрит.
Воспаление матки и её придатков начинается с болей в области поясницы и нижней части живота, затем появляются слизистые выделения из шейки матки и влагалища, присоединяются кровотечения во время менструаций и между ними.
Женщины жалуются на постоянную усталость и нехватку сил, отсутствие аппетита и нарушения сна.
Такая картина характерна для хронического течения генитального микоплазмоза.
Подробнее: Лечение микоплазмы у женщин >>
Микоплазма хоминис при беременности
При беременности микоплазмоз хоминис у женщин способен привести к преждевременному родовому процессу или выкидышу, маточным кровотечениям, развитию патологий ребенка. Такие последствия связаны с внутриутробным воспалением и излитием вод. Если во время родов произошло заражение инфекцией малыша, у него развивается менингит или пневмония микоплазменного типа. В крайних случаях младенец погибает в течение первых суток жизни. Микоплазма хоминис при беременности может послужить причиной развития детской дистрофии, которая обуславливается нарушением циркуляции крови.
Откуда берется микоплазмоз у детей
У детей микоплазмоз наблюдается после заражения внутриутробно, в нормальных родах либо после кесарева сечения. Чаще поражаются верхние дыхательные пути – ринит и фарингит, потом развиваются трахеит и бронхит, а затем пневмония. Возбудитель респираторного микоплазмоза — Mycoplasma pneumoniae — при помощи жгутиков прикрепляется к эпителиальным клеткам дыхательных путей и разрушает их стенки.
В итоге развивается интерстициальная пневмония новорожденных, характерная для врождённого микоплазмоза.
У инфицированных микоплазмами недоношенных детей возможны дыхательные расстройства, развитие склеромы новорожденных (утолщение кожи и подкожной клетчатки), кровоизлияния в теменной и затылочной областях (кефалогематомы), повышение билирубина и желтуха, развитие воспаления головного мозга и его оболочек (менингоэнцефалит).
У доношенных детей – пневмония, подкожные кровоизлияния, поздние симптомы менингоэнцефалтита.
25% беременных женщины являются бессимптомными носителями микоплазм. В подавляющем большинстве случаев плацента и околоплодные оболочки защищают плод во время беременности. Но при повреждении амниотического пузыря или во время родов микоплазмы могут попасть в организм ребенка и вызвать заражение.
Заражение микоплазмозом у детей может произойти:
- при инфицировании околоплодных вод во время беременности;
- при повреждении плаценты;
- при прохождении родовых путей;
- при общении с больными родственниками или носителями микоплазм.
Входными воротами для инфекции могут служить:
- конъюнктивы глаз;
- слизистые оболочки ротовой полости и дыхательных путей;
- слизистые половых органов.
У здоровых доношенных детей контакт с микоплазмами редко приводит к развитию болезни. А вот недоношенные младенцы, которые в периоде внутриутробного развития страдали от хронической плацентарной недостаточности, очень чувствительны к микоплазмам из-за незрелости иммунной системы.
При инфицировании микоплазмами у детей может развиться:
Конъюнктивит. Микоплазмы поражают клетки конъюнктивы – тонкой оболочки, покрывающей наружную поверхность глаза и внутреннюю поверхность век. Симптомы:
- покраснение белков глаз;
- слезоточивость;
- незначительный отек век;
- слизисто-гнойное отделяемое.
Пневмония – воспаление ткани легкого и альвеол, вызванное паразитированием микоплазм. Зачастую развивается у детей старше 5-ти лет. Микоплазменная пневмония, в отличие от воспалений легких другой этиологии, сопровождается незначительным выделением экссудата и вызывает преимущественно очаговое поражение легкого. Из-за того, что ткань легкого мало пропитывается воспалительной жидкостью, патологические изменения плохо заметны на рентгеновском снимке. Это часто вызывает трудности с постановкой диагноза. Кашель навязчивый, мучительный, приступообразный, сопровождающийся лихорадкой. Одновременно возникают симптомы поражения верхних дыхательных путей:
- нарушение носового дыхания;
- боли в горле;
- осиплость голоса.
Менингит – воспаление мягкой и паутинной оболочек головного мозга. Проявления:
- высокая температура;
- головная боль;
- ригидность шейных мышц – повышенный тонус затылочных мышц, из-за чего ребенок не может прижать подбородок к груди;
- повышенная чувствительность к свету и звуку;
- повторная рвота;
- сильная слабость.
Респираторный дистресс-синдром или некардиогенный отек легких. Повреждение микоплазмами ткани легкого может привести к массивному выделению жидкости в просвет альвеол, а иногда в плевральную полость. Отек легкого приводит к нарушению дыхания, и больные страдают от острой кислородной недостаточности. Ее проявления:
- синюшность кожи;
- сильная вялость;
- нарушение сознания;
- кома.
Неонатальный сепсис – поступление микоплазм в кровь. «Заражение крови» связано с нарушением иммунитета, а именно неспособностью фагоцитировать микроорганизмы. При этом появляются симптомы системной воспалительной реакции:
- температура выше 38 или ниже 36°С;
- пульс свыше 90 ударов в минуту;
- учащение дыхания свыше 20 в минуту;
- большое количество лейкоцитов (лейкоцитоз) в анализе крови — выше 12х10 в мкл.
Носительство. Микоплазмы селятся на мембране клеток слизистой оболочки, однако симптомов болезни не возникает. Микоплазмы часто колонизируют половую систему новорожденных девочек – колонизация выявлена у 20-50% из них. Носительство у новорожденных мальчиков не встречается.
Микоплазмоз почек и других органов
Дети могут заразиться от взрослых при непосредственных контактах — это сон в общей постели, использование одного сиденья унитаза, полотенца. Случается, что источником микоплазмы становится персонал детского сада. При респираторной и урогенитальной форме микоплазмоза в основном поражаются клетки эпителия. Начинаются дистрофические изменения ткани, ее некроз.
Инфицирование органов мочеполовой системы у подростков приводит к циститам, пиелонефритам, вагинитам. Микоплазмы инициируют патологические процессы в печени, в тонкой кишке, в различных отделах головного и спинного мозга. Микоплазмоз у девочек подросткового возраста проявляется в форме вульвовагинитов и легких поражений урогенитального тракта. Течение заболеваний чаще всего бессимптомное, в случае тяжелых форм возникают боли внизу живота, появляются слизистые выделения.
Микоплазма в крови у ребенка может вызвать развитие генерализованной формы, для которой характерно поражение дыхательной системы и ряда внутренних органов. Увеличивается в размерах печень, начинается желтуха. Возможно развитие менингита, абсцесса головного мозга, менингоэнцефалита. Появляется розовая сыпь на теле, слезятся и краснеют глаза (конъюнктивит).
Симптомы
За развитие патологических процессов мужской мочеполовой системы отвечают бактерии Микоплазма гениталиум и Микоплазма хоминс. Именно они распространяются на простату, уретру, головку полового члена, разрушают семенной бугорок и семенные пузырьки. В запущенных случаях инфекция поражает мочевой пузырь и почки.
Основные симптомы микоплазмоза у мужчин:
- жжение и боль время мочеиспускания;
- прозрачные выделения в утренние часы;
- боль в области паха.
Если инфекция поражает простату, симптомы несколько усиливаются:
- развивается эректильная дисфункция;
- частое мочеиспускание (в ночное время);
- боль в промежности и нижней части живота;
- помутнение мочи, в редких случаях – наличие в ней гноя;
- давящие боли в области анального отверстия.
Если развивается воспаление придатка семенника (эпидидимит), признаками болезни являются:
- увеличение яичек в размерах;
- тянущая боль в мошонке;
- покраснение кожных покровов в области гениталий.
Если своевременно не назначить лечение, развивается хронический микоплазмоз, который проявляется воспалением суставов, нарушением функциональной работы почек и увеличением лимфатических узлов.
Осложнения и профилактика
Самым опасным осложнением при микоплазмозе является бесплодие. У мужчин проявляется оно в виде разрушающего воздействия на сперматозоиды, а у женщин на яйцеклетку. Также одним из осложнений является пиелонефрит, инфекция попадает и распространяется на почки с развитием в них воспалительного процесса. Еще у женщин заболевание приводит к различным патологиям плода, особенно если инфекция развивается в первый триместр беременности.
Для максимального предупреждения микоплазмоза рекомендовано предпринимать профилактические меры. Самым основным профилактическим мероприятием является защищенный половой контакт. Помимо этого, женщинам и мужчинам следует периодически сдавать анализы на инфекции и проходить осмотр врача. При выявлении каких-либо инфекций показано своевременной лечение. А также желательно избегать факторов, способствующих развитию микоплазмы – это стресс и сниженный иммунитет.
Лечение микоплазмы у женщин
Стандартные варианты схем лечения:
- Доксициклин («Юнидокс солютаб»): назначается на 5-7 дней. Начинают с однократного приема двух таблеток (0.2г), затем продолжают прием по 1 таблетке в день;
- Миноциклин («Минолексин»): схема применения аналогична приему доксициклина;
- Азитромицин: препарат может использоваться в качестве монотерапии или в сочетании с другим антибиотиком. Как единственный препарат азитромицин может назначаться на 3, 5 дней. Курс лечения 1-2 г. Если лекарство назначается в сочетании с другим антибиотиком, схема чаще всего сводится к приему 1г препарата на 1 и 7 дни лечения;
- Джозамицин («Вильпрафен») – антибиотик, имеющий высокую чувствительность к микоплазме и другим внутриклеточным микроорганизмам (хламидиям, уреаплазмам). Лечение микоплазмы у женщин препаратом «Вильпрафен» назначают на 3-5 дней:по 1г в сутки (разделить на 2-3 приема);
- Эритромицин – альтернативный антибиотик, назначаемый 2 раза в сутки на 5 дней;
- Кларитромицин – 250 мг. 2 раза в сутки в течение 7 дней.
Контроль излеченности осуществляется с помощью полимеразной цепной реакции через 3-4 недели после окончания лечения.
Хороший эффект дает также применение офлоксацина (заноцин) и рокситромицина. Так, в американских и европейских руководствах можно встретить следующие альтернативные схемы лечения:
| Наименование препарата | Схема лечения |
| Офлоксацин | 300 мг. 2р/сут. в течение 7 дней |
| Левофлоксацин | 500 мг. 1р/сут. в течение 7 дней |
| Рокситромицин | 150 мг. 2р/сут. в течение 7 дней |
Дополнительные меры:
- Комплексные вагинальные свечи на весь курс лечения назначаются по двум причинам. Они действуют на сопутствующую бактериальную флору и устраняют симптомы кольпита. А также препятствуют развитию молочницы (побочный эффект приема антибиотиков). Могут назначаться «Полижинакс», «Тержинан», «Метромикон» и др;
- Иммуномодуляторы. Они повышают эффективность антибиотиков и способствуют скорейшей элиминации возбудителя из организма. Могут использоваться внутривенные инъекции (раствор «Циклоферона», «Панавир», «Виферон», «Полиоксидоний»). Подкожно вводятся альтевир, аллокин альфа.
- Витаминотерапия – поливитаминные комплексы или витамины группы В;
- Гастропротекторы, биопрепараты – защищающие слизистые ЖКТ лекарственные средства. Применяются для профилактики возможных побочных эффектов антибиотиков – тошноты, рвоты, диареи, дисбактериоза;
- Гепатопротекторы – используются для защиты печени от токсического действия антибиотиков;
- Физиотерапевтическое лечение – магнитотерапия, лазеротерапия. Используется после окончания медикаментозного этапа лечения как профилактика спаечной болезни.
Некоторые врачи считают, что лечить микоплазму хоминис необязательно.
Патогенетическая терапия
Генитальный микоплазмоз развивается, как правило, на фоне нарушения баланса микрофлоры влагалища:снижается содержание лактобактерий, увеличивается содержание стафилококков, стрептококков, кишечной палочки, в норме практически отсутствующих в мазках. Поэтому нормализация микрофлоры является важным звеном патогенетической терапии микоплазмоза.
| Группа лекарственных препаратов | Наименования |
| Препараты, нормализующие содержание лактобактерий | «Вагилак», «Лактонорм», «Лактобактерин» и др. |
| Препараты, нормализующие рН влагалища | «Вагинорм» (содержит аскорбиновую кислоту) |
| Препараты антисептического действия | «Бетадин», «Гексикон», «Мирамистин» и др. |
Все лекарства назначаются только после консультации лечащего доктора. Все дозы и продолжительность приема доктором определяются, учитывая особенности протекания недуга
Для полноценного выздоровления на период терапии важно соблюдать правильное питание. Правильно скорректированный рацион помогает успешно и быстро излечиться от недуга
Диета предполагает полное исключение жирных, жареных, копченых и слишком острых продуктов. Важно исключить спиртные напитки полностью.
Женское бесплодие — последствия микоплазм
Ещё одним негативным последствием может стать женское бесплодие.
Оно развивается в случае воспаления фаллопиевых труб или матки.
При трубном бесплодии требуется либо хирургическое лечение, либо ЭКО.
В матке могут появиться спайки в результате инфекционного процесса.
Для восстановления фертильности требуется санация репродуктивных органов.
Кроме того, при появлении спаек может понадобиться гистероскопия для их рассечения.
Возбудитель микоплазмоза
Возбудитель микоплазмоза – это микоплазма. Имеет маленькие размеры и способна к внутриклеточному существованию. Именно способность жить внутри клеток зараженного организма ставит патоген на ступень между полноценными вирусами и полноценными бактериями. Естественно, с помощью микроскопического исследования диагностировать патологию становится невозможно. Чаще всего микоплазменная болезнь поражает слизистые органы половых путей. Несколько реже диагностируется дыхательная форма патологии, при которой возбудитель начинает размножаться на слизистой оболочке дыхательных путей.
Врачи обращают внимание пациентов на то, что всего три вида возбудителя обладают патогенными для человека свойствами:
- хоминис,
- гениталиум
- пневмониэ.
Если в организме обнаружены бактерии других видов, то опасаться за свое здоровье не стоит. Микоплазмоз как полноценное заболевание развивается далеко не всегда. Объясняется это тем, что даже патогенные виды бактерий относятся к разряду условно-патогенных. И могут долго жить в организме, после заражения ничем себя не проявляя.
У ряда пациентов первые признаки болезни так и не появляются. А факт заражения устанавливается случайно, во время обследования по иным поводам.
Микоплазмоз: пути заражения
Существует несколько путей заражения микоплазмозом, которые реализуются наиболее часто. Микоплазменный микроорганизм чаще всего проникает в организм половым путем. Это значит, что заразиться люди могут при любом способе полового контакта.
Важно обратить внимание на то, что учитывается не только классический секс. Но и анальные контакты, а также оральный вариант интимной близости. Чтобы не столкнуться с инфицированием, рекомендуется пользоваться барьерными средствами защиты
Только они обеспечивают достаточно надежное препятствие, через которое бактерии не могут проникнуть в организм
Чтобы не столкнуться с инфицированием, рекомендуется пользоваться барьерными средствами защиты. Только они обеспечивают достаточно надежное препятствие, через которое бактерии не могут проникнуть в организм.
Важно помнить, что микоплазмоз при беременности может передаваться вертикально. Это значит, что ребенок заразится во время естественных родов
Пока будет проходить по родовым путям, где скопление бактерий довольно велико. Правда, у зараженных в родах малышей чаще всего диагностируется дыхательная форма заболевания. Иногда реализуются контактно-бытовые способы заражения.
Столкнуться с патогеном можно, если не соблюдать элементарные правила гигиены. Пользуясь чужими полотенцами, бельем или иными личными предметами. Риск заразиться контактно-бытовым способом довольно мал, но исключать его нельзя.
Микоплазмоз: симптомы болезни у женщин
Мочеполовой микоплазмоз обычно проявляется у женщин гораздо ярче, нежели у мужчин.
Симптомы заболевания могут быть следующими:
- появляются жалобы на зуд и жжение в канале, предназначенном для мочеиспускания, причем усиление ощущений происходит во время облегчения мочевого пузыря, что свидетельствует об уретрите;
- симптомы вагинита – еще один характерный вариант течения, при котором в интимной зоне появляется зуд, покраснение, возможны жалобы на появление слизисто-гнойных выделений, которые ранее отсутствовали;
- появление болей и кровотечения в межменструальный период говорит о том, что инфекционная патология проникла выше, затрагивая слизистую оболочку матки, вовлекая ее в патологический процесс;
- если не обращаться к врачу, то инфекция может проникнуть еще выше и затронуть придатки матки, что проявится, в первую очередь, невозможностью зачать ребенка.
Причины возникновения микоплазмоза у женщин весьма очевидны: незащищенные половые контакты. Причем мужчина, являющийся носителем, может даже не знать о наличии у него патологии. А женщина начнет страдать от болезни, как только немного ослабнет иммунитет и пройдет инкубационный период.
Способы передачи хоминис
Считается, что основные причины возникновения вируса хоминис заключается в передаче половым и вертикальным путем.
Большинство случаев заражения приходится именно на половой путь передачи. Особенно подвержены заболеванию женщины, которые ведут беспорядочную половую жизнь или слишком рано начинают заниматься сексом, часто меняют партнеров и не используют средства защиты при половых контактах.
Примерно в 20% случаев, когда беременная женщина является носителем вируса хоминис, он передается ребенку при прохождении по половым путям. Значительно реже заражение может произойти еще в утробе. Чтобы избежать заражения ребенка, женщине необходимо обязательно пройти комплексное лечение и полноценно избавиться от микоплазмоза.
Если же лечение микоплазмы хоминис будет неэффективным или же отсутствует полностью, это грозит развитию достаточно серьезных заболеваний как мамы, так и малыша.
Врачи настоятельно рекомендуют семейным парам, которые планируют зачатие ребенка, предварительно пройти обследование на предмет выявления микоплазмы хоминис. Сам факт наличия микоплазм не так опасен, но при воздействии негативных факторов развивается микоплазмоз. Он приводит к ряду болезней, которые несут угрозу здоровья мужчины, женщины и их ребенку.
При обнаружении микоплазмоза у женщины, которая находится в постоянных отношениях с мужчиной, лечение проходят оба.
Симптомы микоплазмы у женщин
Как правило, для наличия микоплазм в организме характерны стертые малосимптомные формы. Примерно 10-20% женщин не чувствуют каких-либо явных симптомов микоплазмы, пока стрессовая ситуация, например, аборт или сильное переохлаждение, не активизируют инфекцию, часто приводя к достаточно серьезным осложнениям.
Зачастую острой форме заболевания предшествует инкубационный период, и только через 7-10 дней после заражения могут появляться первые признаки микоплазмоза:
Традиционно микоплазма у женщин проявляется следующими признаками:
- незначительные прозрачные выделения из влагалища;
- иногда – болевые ощущения во время полового акта;
- если инфекция распространилась на уретру, возникает боль, зуд и жжение во время мочеиспускания;
- если воспаление распространилось на матку и придатки, возникают ноющие боли в нижней части живота.
Все эти признаки являются неспецифическими и характерны для ряда других заболеваний мочеполовой системы. Поэтому важна точная диагностика.
Симпотоматика при Mycoplasma hominis
Mycoplasma hominis находится у всех людей в мочеполовых путях. Если ей дать определенные условия, она начинает развивать опасные патологии. Больные ощущают болезненные мочеиспускания. Чаще всего поражение Mycoplasma hominis имеет скрытый характер.
Симптоматика при Mycoplasma genitalium
Если женщина была инфицирована Mycoplasma genitalium во время полового контакта, то резкая боль проявляется на стенках влагалища. Часто заражение не проявляется сразу, сначала проходит инкубационный период от недели до месяца.
Симптоматика при Mycoplasma pneumonia
Данный вид микоплазмы вызывает пневмонию. Болезнь развивается степенным шагом. Сначала человек начинает страдать от мучительного кашля, во время которого выделяется немного мокроты. В большинстве случае температура не повышена. Но иногда может достигать отметки в 38˚. Кроме этого, больные жалуются на насморк, заложенность носа и на першение горла. При осмотре можно увидеть покраснение глотки. Если воспалительный процесс уже дошел до бронхов, то у человека становятся слышны сухие хрипы, которые сопровождаются жестким дыханием.
В самых тяжелых случаях Mycoplasma pneumonia дает осложнение на сердце и нервную систему.
При микоплазмозе женский пол начинает болеть следующими заболеваниями:
- Уретрит. Это воспаление мочеиспускательного канала. Боль нарастает в процессе мочеиспускания. Она характеризуется как жжение, резь и зуд;
- Вагинит. Это поражение микоплазмой слизистой влагалища. Женщина чувствует неприятный запах из интимных мест, ощущает жжение и зуд, видит слизисто-гнойные выделения в обильном количестве. Если во время вагинита осуществить половой контакт, то процесс будет очень болезненным;
- Эндометрит. Заболевание наступает, когда инфекция добирается до слизистой шейки матки и самой матки. Женщина ощущает сильный дискомфорт и боль внизу живота. В период между естественными менструациями могут наблюдаться небольшие кровотечения. Эндометрит часто становится причиной бесплодия и выкидышей на ранних сроках;
- Аднексит. Это поражение воспалительными процессами придатков матки. При аднексите отекают маточные трубы. В результате женщине часто ставят диагноз «трубное бесплодие».
Этиология
За счет своего маленького размера инфекция микоплазмоза с легкость проникает через все защитные барьеры человеческого организма. За счет мягкой и гибкой мембраны бактерия может принимать различные формы. Например, при хроническом виде микоплазмоза возбудитель похож на медузу, но при этом может быстро принимать форму нити.
Для человека опасными являются 4 типа микоплазм. Mycoplasma pneumonia – атакует дыхательный аппарат, дает толчок прогрессированию инфекции в носоглотке, бронхах и легких. Mycoplasma genitalium, mycoplasma hominis, ureaplasma urealiticum, активизируют микоплазмоз, поражающий мочеполовую систему и передается при незащищенном половом контакте.
Микоплазмоз – урогенитальное заболевание, проявляющееся уретритом, вагинитом, цервицитом и т.д. Инкубационный период микоплазмоза составляет от 3 до 5 недель. Может существовать в латентной форме, характеризуется зудом в области промежности и резями при мочеиспускании. Бактерии в основном размещаются во влагалище и на стенках уретры. При дисбалансе микрофлоры и наличии других некоторых заболеваний, например, хламидиоза, герпеса или гонореи, происходит высокое накопление микоплазмы. За счет этого бактерии начинают разрушать клетки эпителия. Затем происходит атака мочеиспускательного канала, что может дать толчок заболеваниям предстательной железы и шейки матки.
Основной путь передачи возбудителя – не защищенный половой контакт. При гомосексуальных связях передачи микроорганизма практически не происходит. Также возбудитель микоплазмоза передается трансплацентарным способом, то есть от матери к ребенку. А Mycoplasma pneumonia может распространяется воздушно-капельным путем. В быту болезнь микоплазмоза не передается.
Симптомы вируса хоминис
Характерным признаком заболевания микоплазмозом, спровоцированным микоплазмой хоминис, могут выступать различные симптомы, затрагивающие мочеполовую систему женщин.
Спровоцировать развитие заболевания микоплазмоза могут такие факторы:
- вредные привычки;
- беременность;
- побочное воздействие лекарственных препаратов;
- венерические заболевания;
- перенесенные операции органов мочеполовой системы;
- аборты;
- любые причины, негативно влияющие на состояние иммунной системы.
Основной защитный механизм женщины от микоплазмоза — это ее собственный иммунитет. Стоит ему дать сбой, как микоплазма хоминис сразу же перейдет в наступление и спровоцирует различные осложнения.
Часто не удается выявить наличие микоплазмы хоминис непосредственно после заражения. Инкубационный период протекает бессимптомно, а также при отсутствии провоцирующих факторов микоплазма не даст о себе знать. Это может продолжаться несколько дней, недель и даже лет, если организм действительно сильный.
Однако когда в организме происходит сбой, это открывает путь для развития и распространения бактерий микоплазмы хоминис. Их активность и развитие микоплазмы хоминис может вызывать некоторые характерные симптомы:
- частое желание сходить в туалет по-маленькому;
- жжение и боль при мочеиспусканиях;
- гнойные выделения из уретры и неприятный запах;
- покраснения в области влагалища и половых губ;
- зуд половых органов;
- болевые ощущения в области поясницы;
- нарушенный процесс мочеиспускания;
- побледнение кожных покровов;
- приступы тошноты;
- повышение температуры тела;
- обильные влагалищные выделения;
- нарушение менструального цикла и пр.
Все эти и другие признаки, которые обычно встречаются группами, свидетельствуют о развитии ряда заболеваний, спровоцированных именно микоплазмой хоминис:
- уретрит;
- цистит;
- пиелонефрит;
- вагинизм и пр.
Как выявить заболевание
Не редко указанные симптомы вводят женщину в заблуждение, поскольку они могут свидетельствовать о вероятности различных заболеваний. Чтобы подтвердить наличие в организме женщины микоплазмы хоминис, требуется провести комплекс исследований. Одни только симптомы напрямую не указывают на микоплазмоз, потому без дополнительных анализов точный диагноз поставить не удастся.
- Исследование мочи. Взяв анализ мочи, проводится ее исследование на предмет выявления бактерий;
- Мазок. У пациентки берется мазок из влагалища или уретры для бакпосева, чтобы выявить факт наличия там болезнетворных микроорганизмов;
- ПЦР тест. Самый информативный и эффективный анализ, позволяющий полноценно понять картину происходящего в женском организме;
- ПИФ тест. Взятый мазок окрашивают специальными реагентами с мечеными антителами, чтобы обнаружить присутствие бактерий;
- ИФА. Данный анализ предназначен для поиска антител хоминис в крови женщины. Подобный тест не дает точный результат. Объясняется это тем, что не у всех вырабатывают антитела даже при наличии в организме условно-патогенных микроорганизмов хоминис.
Во время беременности
При заболевании микоплазмозом беременность возможна, но протекать она, скорее всего, будет с осложнениями и патологиями. Поэтому при планировании беременности, обязательно, нужно сдать анализ крови на наличие микоплазмы. Если же женщина уже беременна, то заболевание может спровоцировать преждевременные роды, многоводье. Вследствие чего у ребенка может диагностироваться патологии глаз, почек, печени, кожных покровов и нервной системы. Также микоплазмоз во время беременности может привести к различным порокам плода, ведь микроорганизм воздействует на генетическом уровне. Такие серьезные аномалии могут происходить только при прогрессирующем развитии возбудителя в организме женщины.
При обнаружении каких-либо, даже незначительных симптомов показано обращение к врачу с дополнительным обследованием для выявления инфекции. Так как микоплазмы – это возбудители многих урогенитальных болезней. И если диагноз микоплазмоза подтверждается, то назначается лечение. Врач тщательно подбирает терапию, которая минимально отражается на ребенке. Если инфекция прогрессирует, то назначаются антибиотики, самым главным, в таком лечении будет расчет дозировки. Чаще всего при беременности используется группа макролидов. Курс приема короткий и они не несут явного вреда для плода и матери.
Цистит как последствие микоплазм
Микоплазменная инфекция может поражать не только репродуктивную систему.
Она также способна паразитировать в структурах мочевыделительной системы.
Чаще всего цистит на фоне микоплазмоза развивается у женщин.
Это связано с особенностями строения уретры.
Она у представительниц прекрасной половины человечества имеет больший диаметр, и значительно меньшую длину.
Поэтому инфекция гораздо легче попадает восходящим путем в мочевой пузырь.
Там микоплазма сама по себе может вызывать воспалительные процессы.
Но их тяжесть значительно усугубляется в случае присоединения вторичной бактериальной флоры.
Чаще всего это кишечная палочка.
После инфицирования микоплазмой мочевого пузыря, его воспаление протекает с такими симптомами:
- боль в надлобковой области
- рези
- частые мочеиспускания
- боль в его конце
- выделение капли крови (терминальная гематурия)
- неполное выведение мочи
- непродуктивные позывы к мочеиспусканию
- императивные позывы, вплоть до эпизодов недержания мочи
Микоплазменный цистит опасен тем, что мочевой пузырь может быть только «промежуточной станцией» на пути следования этой инфекции.
Она может подниматься гораздо выше и достигать чашечно-лоханочной системы почек.
В таком случае значительно повышается риск развития пиелонефрита.
Его микоплазма обычно вызывает в ассоциации с другими микроорганизмами, чаще с грамотрицательной флорой.