Мед.Консультант Сосуды И Сердце Геморрагический васкулит: признаки, симптомы и лечение
Это заболевание, именуемое в медицине синдромом Шенляйна Геноха или аллергической (ревматической) пурпурой, диагностируется преимущественно у пациентов в возрасте 5-13 лет. У взрослых случаи геморрагического васкулита также частое явление.
Реже оно возникает у детей, не достигших 3-летнего возраста. Развитие данной болезни всегда сопряжено с повреждением стенок сосудистых русел, повышением степени их проницаемости, активацией процесса белкового обмена, повышенным продуцированием иммунных ответов.
- Признаки и симптомы геморрагического васкулита, фото
- Формы геморрагического васкулита
Геморрагический васкулит: кожно-суставная форма
- Осложнения геморрагического васкулита
Причины возникновения
Геморрагический васкулит – это сосудистый диатез, вызванный аллергической реакцией на мелкие сосуды. Причиной аллергии могут быть:
• микробы (60-70 процентов пациентов имеют в анамнезе инфекции верхних дыхательных путей, чаще всего вызываемые стрептококками. Другими микроорганизмами, которые могут способствовать развитию заболевания, являются краснуха, ветряная оспа, корь, ВИЧ);
• некоторые лекарства;
• вакцины;
• укусы насекомых;
• воздействие холода;
• различные химикаты;
• пищевые аллергены (орехи, яйца, мясо, молоко, помидоры, рыба, шоколад).
В результате аллергической реакции организм начинает вырабатывать антитела IgA, которые накапливаются в избытке в кровеносных сосудах кожи, а также в суставах, пищеварительном тракте, почках, ЦНС или яичках. Как следствие, в этих местах развивается воспаление.
Геморрагический васкулит: что это такое?
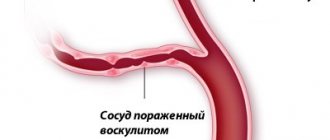
Геморрагический васкулит — это системное заболевание серии васкулитов, характеризуется поражением стенок наиболее мелких сосудов организма – капилляров, венул и артериол. Такое состояние всегда сопровождается нарушением структуры указанных кровеносных русел.
Как правило, заболевание протекает с наличием асептического воспаления, что существенно повышает вероятность образования тромбов. При наличии ревматической пурпуры страдают не только кровеносные русла кожного покрова, но и внутренних органов (суставов, почек, ЖКТ).
Причины геморрагического васкулита
Основной пусковой механизм данного заболевания – инфекция различной этиологии. Это могут быть грибки, бактерии или вирусы. Также на развитие болезни оказывает влияние прием определенных лекарственных препаратов, неблагоприятная экологическая обстановка, в которой проживает больной.
Предрасполагающими факторами к возникновению геморрагического васкулита являются:
- укусы насекомых;
- термические ожоги;
- травмы различного генеза;
- интоксикация вследствие попадания в организм биологических ядов;
- процедуры вакцинации;
- врожденные функциональные расстройства иммунной системы;
- простудные заболевания;
- перегрев либо переохлаждение организма;
- аллергические реакции, вызванные пищевыми агентами.
Опасность солнечных ожогов для организма человека, их лечение и профилактика осложнений:
Патоморфология
Патоморфология (патологическая анатомия) геморрагического васкулита заключается в ненормально повышенной проницаемости капилляров (капиллярный токсикоз). Первоначально на почве расширения капилляров происходит транссудация плазмы крови, а в дальнейшем диапедез эритроцитов в окружающие ткани; в результате развиваются высыпания, приобретающие впоследствии геморрагический характер. Описанная последовательность явлений (сначала транссудация, затем геморрагии) не является обязательной. Нередко на коже могут появляться кровоизлияния без предварительного отека (так же как при капиллярных токсикозах инфекционного происхождения – сыпном тифе, сепсисе, геморрагической кори, оспе и т. д.).
К явлениям вазомоторного порядка обычно присоединяются воспалительные явления; так, спастические колики и кишечные кровотечения переходят в слизисто-геморрагический колит, гематурия – в нефрит, обычно острый, но принимающий иногда хроническое течение. В других случаях процесс идет по пути некробиоза с развитием некротических участков.
Причины
Заболевание возникает в результате иммунных нарушений в организме. Причинами васкулита становятся:
- острые, хронические инфекции бактериального или вирусного характера;
- наследственная предрасположенность;
- индивидуальная реакция организма на вакцинацию;
- отравление биологическими ядами, химическими веществами, входящими в состав некоторых препаратов, (для лечения онкологий);
- сильный перегрев организма или, наоборот, переохлаждение;
- травм различного происхождения и локализации;
- термические повреждения кожи (солнечные ожоги).
Симптомы и клиническая картина
Различают четыре клинические формы геморрагического васкулита:
• простую;
• ревматоидную;
• абдоминальную;
• молниеносную.
Первые две формы были описаны Шенлейном, последние две – Генохом. Эти формы обнаруживаются во всевозможных сочетаниях и взаимно переходят одна в другую.
Данное заболевание – не столько геморрагический, сколько транссудативно-экссудативный диатез факультативно-геморрагического характера. Отдельные, резко отграниченные высыпания на коже (а также на слизистых оболочках) имеют первоначально эритематозный, папулезный или уртикарный характер, нередко болезненны и сопровождаются зудом; в дальнейшем в течение нескольких часов эти высыпания становятся геморрагическими. Так как не все элементы развиваются одновременно, то на коже наблюдаются высыпания в различных стадиях развития – от гиперемии и подкожного отека до стойкой эритемы, от серозного пропитывания до геморрагий различной давности и различной окраски (сине-багровой, коричнево-черной, бледно-желтой и т. п.). В результате получается пестрая картина, весьма напоминающая многоформную экссудативную эритему. Наблюдаются и кожные инфильтраты, как при узловатой эритеме, и зудящая уртикарная сыпь, и отеки типа Квинке (на лице, половых органах и пр.).
Описанные изменения на коже могут быть единственным симптомом геморрагического васкулита или же, как это чаще бывает, они сопутствуют проявлениям того же диатеза со стороны суставов или внутренних органов. Легкие формы, выражающиеся и кожных высыпаниях, общей разбитости и незначительном повышении температуры, обозначаются как простая пурпура. Это заболевание продолжается обычно не более 2 недель, но иногда наблюдаются рецидивы, в частности в связи с ранним вставанием больного (ортостатическая пурпура).
К этой форме близка ревматоидная пурпура, отличающаяся от простой пурпуры поражением суставов, чаще всего коленных, в которых происходят кровоизлияния с небольшим выпотеванием серозного экссудата, что обусловливает припухлость и ломоту в суставах. Эти явления напоминают, с одной стороны, ревматические боли (отсюда и название «ревматоидная пурпура»), а с другой – артралгии при сывороточной болезни.
С присоединением к вышеописанной картине поражений внутренних органов возникает симптомокомплекс абдоминальной пурпуры. В наиболее типичной форме он встречается главным образом в детском и юношеском возрасте. Обычно все симптомы бывают ярко выражены на исходе или вскоре после перенесенного инфекционного заболевании (ангина, корь, скарлатина, брюшной тиф), нередко как осложнение туберкулеза легких. Заболевание протекает приступообразно, в виде кишечных колик, сопровождающихся кровянистым стулом и рвотой с примесью крови. Морфологическим субстратом его являются транссудативно-геморрагические высыпания на слизистой желудка и кишечника; в дальнейшем эти высыпания осложняются экссудативно-воспалительными явлениями, вследствие чего первоначальные функциональные нарушении кишечника (колоспазм) приобретают более стойкий, органический характер (гемоколит). Нередко кровоизлияния во всю толщу кишечной стенки осложняются инвагинацией в пораженные растянутые и расслабленные участки вышележащих частей кишок, сохранивших свою перистальтику.
Общая картина заболевания – вздутый, напряженный и болезненный живот, страдальческий вид больного, частый и малый пульс – настолько напоминают симптомокомплекс острого живота, что подобных больных иногда направляют на лапаротомию. Ошибочность диагноза «острый живот» становится очевидной, если только обратить внимание на сопутствующие явления со стороны кожи и суставов. Кроме того, абдоминальная пурпура нередко протекает с явлениями геморрагического нефрита, а иногда и геморрагического плеврита. У женщин могут наблюдаться маточные кровотечения. Разнообразие сочетаний и одновременность поражения многих органов говорят о том, что изменения со стороны живота имеют не местный характер, а являются частичным выражением общего транссудативно-геморрагического диатеза. Как только кровянистые испражнения, рвота, колики исчезают, больной производит впечатление вполне выздоровевшего. Подобные приступы с интервалами, в несколько дней, а то и в несколько недель могут повторяться помногу раз.
Геморрагический васкулит, как правило, протекает с температурой неправильного типа, иногда до 38-40°C. Генез лихорадки – токсико-аллергический. Таким образом, симптоматология заболевания весьма разнообразна в зависимости от локализации процесса.
В исключительно редких случаях может действительно возникнуть требующая оперативного вмешательства картина истинного острого живота вследствие некроза, наступающего в связи с массивными кровоизлияниями в слизистую в подслизистую оболочки, нарушающими питание кишечной стенки.
Поражение ночек при геморрагическом васкулите наступает обычно на 2-3-й неделе от начала заболевания, но при хронически рецидивирующей форме оно может выявиться лишь в конечном этапе болезни.
В клинике геморрагического васкулита наблюдаются все градации поражения почек – от легкого, бессимптомного, очагового, до тяжелого диффузного гломерулонефрита с явлениями почечной недостаточности. В некоторых случаях развивается картина подострого злокачественного экстракапиллярного нефрита с быстрой эволюцией в течение 4-5 месяцев от начала заболевания до смертельного исхода от уремии.
Крайне тяжелое течение болезни характерно для молниеносной пурпуры. Как и описанная выше абдоминальная форма, молниеносная пурпура чаще всего возникает у детей в связи с перенесенными инфекционными заболеваниями – тяжелыми формами скарлатины, ангины, пневмонии. При данной форме пурпуры наблюдаются все проявления, характерные для описанных выше форм, но в более тяжелой, «превосходной», если можно так выразиться, степени. Кожные высыпания принимают сливной характер, образуя обширные, возвышающиеся над уровнем кожи геморрагические поверхности; в дальнейшем в центре этих геморрагических участков возникают некротические изменения, и получаются довольно глубокие язвенные дефекты с отечным валом в окружности.
Лечение геморрагического васкулита
Традиционные методы
Длительность и характер лечения геморрагического васкулита у детей и взрослых зависят от степени тяжести, клинической формы и фазы его развития. При всех формах заболевания назначается прием антиагрегантов – Трентала и Курантила. В особо тяжелых случаях, с целью усилить антиагрегационный эффект, пациенту выписывают два указанных препарата одновременно.
Также назначают и прием антикоагулянтов. Смеха приема, разовая и суточная дозировки подбираются индивидуально для каждого пациента. Нередко больным назначают внутривенное или подкожное введение Гепарина. Во втором варианте лекарство попадает в организм через жировую клетчатку в районе брюшной полости.
При необходимости врач выписывает активаторы фибринолиза. Таковыми являются никотиновая кислота и все ее производные. Помимо указанных препаратов, назначаются:
- глюкокортикостероиды;
- витамины Е и А;
- мембраностабилизаторы;
- цитостатики;
- анальгетики;
- спазмолитики;
- энтеросорбенты;
- противовоспалительные.
При лечении геморрагического васкулита у взрослых может быть показано прохождение процедуры плазмафереза. Метод проведения выбирается исходя из тяжести патологии. Посредством плазмафереза можно добиться очищения плазмы крови от токсических агентов на молекулярном уровне.
Хирургия
Хирургические методы лечения проводятся в крайних случаях – когда требуется трансплантация новой почки взамен пораженной, функции которой не подлежат восстановлению. Также оперативное вмешательство может проводиться и на кишечнике с целью удаления пораженного участка.
Геморрагический васкулит в МКБ причисляется к тяжелым сосудистым патологиям и является одним из видов иммунного васкулита. Его обозначают кодом D69.0 и чаще называют аллергической пурпурой.
Народные методы
1. Пропустите через мясорубку 3 лимона и 2 шт. гвоздики (пряность). Добавьте в смесь 500 г сахара и залейте теплой водой (1,5 л). Массу поместите в стеклянную банку с крышкой и уберите на 15 суток в темное место. По истечении срока принимайте средство трижды в день перед едой по 15 г.
2. Измельчите 5 частей листьев руты и добавьте к ним 1 часть сливочного масла (можно заменить растительным). Тщательно перемешайте и поместите в стеклянную емкость, которую оставьте на 10 дней в темном сухом месте. Когда смесь настоится, втирайте ее 4 раза в сутки в пораженные болезнью места.
3. Мелко порубите и смешайте травы (по 10 г каждой): мяту, ноготки, хвощ, череду, тополиные почки, бузину и тысячелистник. Каждое утро заливайте 10 г травяной смеси кипятком (300 мл), настаивайте, процеживайте и выпивайте настой, разделив его на три приема.
Течение болезни
Течение геморрагического васкулита отличается большим диапазоном – от острой молниеносной формы продолжительностью в несколько дней, до длительной, хронически рецидивирующей на протяжении ряда лет. Хронически рецидивирующая форма характеризуется повторными острыми атаками, каждая из которых отличается своими особенностями: так, если первая атака протекает и виде ревматоидной пурпуры, с суставными болями и кожными высыпаниями, то последующие атаки могут дать картину острого живота, гемоколита или гематурического нефрита. Вслед за атакой наступает ремиссия.
Наряду с длительными, упорно рецидивирующими формами известны легкие формы, заканчивающиеся через короткий срок полным самоизлечением.
Васкулит у взрослых: лечение
Если у взрослых наблюдается абдоминальная форма, то необходимо проведение внутривенного питания. Врачи рекомендуют принимать лекарственные средства, которые предотвращают рвоту, а также препараты, способные избавить пациента от болезненных ощущений.
Если при опорожнении кишечника больной замечает кровяные выделения, то врачи советуют такие средства, как Гепарин и антиагреранты. Также применяются медикаменты, которые направлены на то, чтобы избежать возникновения аллергической реакции. Для активизации иммунной системы используются иммунодепрессанты. В обязательном порядке назначается такое лекарство, как Преднизолон.
Когда заболевание прогрессирует, больным делают переливание плазмы. Также рекомендуют плазмоферез. Сыпь у взрослых обязательно лечится в больнице, чтобы не допустить перехода патологии в хронический тип заболевания.
Диагностика
Диагноз геморрагического васкулита обосновывается следующими признаками:
• наличие кожных геморрагических высыпаний;
• пестрота клинической картины: наряду с абдоминальными явлениями наблюдаются либо суставные явления, либо кровотечения из ЖКТ;
• отрицательные клинико-лабораторные тесты.
Исследование геморрагического синдрома (как свертывающей системы крови и целом, так и ее отдельных компонентов), длительность кровотечения, ретракция сгустка нормальны. Нормально и количество кровяных пластинок. Симптомы щипка, жгута непостоянны.
Особенно ответственна дифференциальная диагностика в случаях абдоминальной пурпуры, имитирующей картину острого живота (прободной перитонит, острый аппендицит, инвагинация).
В этих случаях диагноз нередко устанавливается на операционном столе – после обнаружения геморрагических высыпаний на брюшине и серозном покрове кишечника. Опорными пунктами в диагностике служат следующие признаки:
• при общей картине острого живота живот на самом доле мягкий;
• боли в животе чаще носят схваткообразный характер, нередко локализуются вокруг пупка (но могут быть локализованы и в цекальной области, имитируя картину острого аппендицита);
• наряду с абдоминальными симптомами наблюдаются либо суставные явления, либо кровотечения – из ЖКТ, почек, гениталий и т. п.;
• хотя лейкоцитоз может иногда быть весьма высоким (до 30 тыс.), кровь не «гнойная»: нет токсогенной зернистости нейтрофилов, эозинофилы не исчезают.
Диагноз может быть поставлен на основании анализа крови (обнаружение повышенных уровней IgA) и мочи (кровь в моче) или кала (анализ на скрытую кровь). При симптомах тяжелой почечной недостаточности требуется биопсия этого органа.
Отличие симптомов у взрослых и детей
Геморрагический васкулит у взрослых и детей существенно отличается. У взрослых начало болезни очень сложно определить, потому что симптомы незначительны, проблемы с кишечником наблюдаются менее чем у 50 % заболевших, возможны проявления ухудшения в работе почек, высыпания на небольшой площади.
С началом болезни у детей появляется высокая температура, становится жидкий стул с каплями крови и также почечная недостаточность, сыпь охватывает значительную часть на коже.
Лечение
Если воспаление не повлияло на органы, в том числе на почки или ЖКТ, используется только симптоматическое лечение геморрагического васкулита. Пациенту могут быть назначены гемостатические препараты (этамзилат), антигистаминные и нестероидные противовоспалительные препараты (за исключением аспирина, который может усугубить симптомы заболевания), глюкокортикостероиды. Повреждения кожи хорошо заживают с помощью дапсона.
Если поражены почки, иммуносупрессивные препараты используются для ослабления иммунной системы, что предотвращает дальнейшее их повреждение.
Диагностика геморрагического васкулита
Изменения, которых претерпевают показатели биологических образцов пациента при лабораторном обследовании, нельзя назвать специфическими. С целью подтверждения диагноза обращают внимание на уровень:
- СОЭ;
- тромбоцитов;
- лейкоцитов;
- альфа-2-глобулинов;
- иммуноглобулинов А и G;
- реактивных протеинов;
- серомукоидов;
- фибринолиза;
- фибриногена;
- криоглобулинов;
- ДФА;
- антигиалуронидазы;
- фибринмономеров;
- антистрептолизина.
В ходе проведения исследований необходимо дифференцировать геморрагический васкулит. Диагностика заболевания не представляет сложности для медиков.
Трудность может заключаться лишь в определении его формы развития и возможности спутать, например, абдоминальную форму патологии с каким-либо другим заболеванием:
- кишечной непроходимостью;
- панкреатитом;
- холециститом;
- перитонитом;
- воспалением аппендикса.
Также геморрагические папулы могут являться одним из проявлений:
- тромбоцитопении;
- криоглобулинемического васкулита;
- паранеопластического синдрома;
- сепсиса;
- менингококкового менингита.
Прогноз
Прогноз геморрагического васкулита зависит от формы болезни. В легких случаях, при отсутствии изменений со стороны почек, заболевание заканчивается после первой же атаки полным выздоровлением. Прогноз становится хуже из-за присоединения нефрита, который может перейти в затяжной и закончиться смертью больного от почечной недостаточности.
Тяжелые формы геморрагического васкулита со сливными язвенно-некротическими поражениями, обнажающими в процессе распада тканей глубжележащие органы (кости, суставы), с кишечными некрозами дают высокую летальность в первые дни болезни. В редких случаях смерть наступает от кровоизлияния в мозг.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Формы геморрагического васкулита
В медицине эту патологию принято классифицировать в зависимости от проявлений, которыми сопровождается ее течение.
- Кожно-абдоминальная. Поражаются органы пищеварительной системы, ярко выражен болевой синдром в области брюшины, нередко возникает кишечная колика, присутствует кожная сыпь.
- Кожная. При развитии данной формы заболевания поражение затрагивает только кожный покров, на котором появляются четко очерченные экзантемы темно-вишневого окраса. Чаще всего высыпания локализуются вблизи суставов на разгибательных поверхностях нижних (реже верхних) конечностей и ягодиц. На фоне экзантем появляется и папулезная сыпь, которой часто сопровождается, например, кожно-абдоминальный геморрагический васкулит. Кожная форма этой болезни имеет склонность к интенсивному зуду в районе образования папул и экзантем.
- Кожно-суставная. Наряду с геморрагическими папулами отмечается поражение суставных тканей. Чаще всего это коленные, голеностопные и локтевые суставы.
- Почечная. В этом случае у пациентов наблюдаются поражения почек различного генеза. Кожная сыпь отсутствует.
Геморрагический васкулит: кожно-суставная форма
Кожно-суставная форма геморрагического васкулита заслуживает отдельного описания — ей присуще стремительное развитие. Иногда перед началом болезни человек испытывает головные боли и общее недомогание в сочетании с повышенной температурой тела.
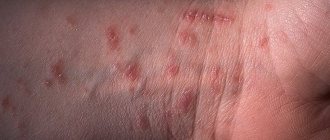
На поверхности кожи, в результате многочисленных кровоизлияний, образуются мелкие красные пятна округлой формы. Чаще они сливаются друг с другом.
Также кожно-суставная форма патологии характеризуется появлением волдырей, воспалительных очагов, отечности кожных покровов и мягких тканей в области суставов. Если течение васкулита является особо тяжелым, кожно-суставная форма может перейти в некротическую форму.
Диагностика проблемы
Геморрагический васкулит, как и другие формы заболевания, невозможно диагностировать при помощи одного теста. Диагноз ставится на основании комплексного обследования и анализа лечащим врачом совокупности внешних и внутренних признаков. Анализ крови зачастую информативен при выявлении признаков воспаления. Примерно у трети пациентов регистрируется повышенный уровень иммуноглобулина A в крови. Если поражены кожа, кишечник или почки, то биопсия может выявить этот вид антител в тканях. Это высоконадежный анализ, помогающий подтвердить диагноз при данном заболевании. Однако отрицательные результаты биопсии не являются основанием для исключения этой болезни.
Биопсия кожи зачастую выявляет повышенное содержание лейкоцитов в кожных тканях, окружающих поврежденные капилляры. При абдоминальной форме заболевания может потребоваться проведение компьютерной томограммы с целью выявления признаков воспаления кишечника.
Симптомы поражения
Васкулит, ограниченный кожей, характеризуется развитием небольших округлых красных пятен (петехий) и появлением красновато-пурпурных участков (пурпур). Образование петехий наиболее характерно для ног. Участки с пурпурами представляет собой небольшие кровоизлияния под кожей. Другие поражения кожи при ревматоидной пурпуре включают уртикарные волдыри и некротические язвы, которые обычно локализуются на ногах и ягодицах. Может наблюдаться опухание на лице и шее, вызванное ангионевротическим отеком. Иногда это может приводить к сложностям с дыханием и создавать угрозу для жизни.
Симптомы обычно тянутся несколько дней или недель. Обширные высыпания наиболее часто встречаются на задней поверхности ног, ягодиц, корпуса и спины. К другим характерным признакам относятся болезненные ощущения в суставах, боли в животе, порой отмечаются кишечные кровотечения. При поражении почек в моче отмечается присутствие белка. Если потери белка, вызванные воспалением в почках, велики, то может присутствовать отек ступней и ног. Возможны разные комбинации симптомов, но чаще всего встречаются высыпания на коже, которые сопровождают суставную, почечную и кишечную формы заболевания.
Рекомендуем прочитать статью о лечении васкулита нижних конечностей. Из нее вы узнаете о том, что собой представляет васкулит, причинах его появления и методах лечения патологии.
Особенности у детей
Заболевание может вспыхнуть в любом возрасте, но дети до 3 лет болеют им редко. Наибольшее количество случаев геморрагического васкулита отмечается в возрасте от 4 до 12 лет.
Особенностями его протекания у детей являются:
- острое начало болезни;
- выраженный экссудативный компонент;
- ограниченный ангионевротический отек;
- склонность к генерализации процесса;
- наличие абдоминального синдрома;
- склонность к рецидивам.
У детей геморрагический васкулит нередко бывает вызван переохлаждением или вирусным тяжелым заболеванием. Болезнь более часто характеризуется молниеносным течением.
При этом заболевании у детей чаще, чем у взрослых возникают систолические шумы в сердце функционального характера. У мальчиков, больных геморрагическим васкулитом, в ряде случаев наблюдается двустороннее поражение яичек. В половине случаев у детей могут полностью отсутствовать кожные проявления.
Дети, перенесшие геморрагический васкулит наблюдаются у врача еще в течение 5 лет. Им рекомендована гипоалергенная диета на протяжении года. Если болезнь протекала с поражением почек, то подобное наблюдение должно продолжаться до совершеннолетия. Таких детей не подвергают вакцинации в течение последующих 3-5 лет.