Что представляет собой геморрагическая лихорадка с почечным синдромом
Патологию вызывает вирус, который, проникая в организм, накапливается в эндотелии (внутреннем слое) сосудов и в эпителии внутренних органов (почек, миокарда, поджелудочной железы, печени). Затем вирус разносится с кровью по всему организму, провоцируя начало болезни, что проявляется симптомами общей интоксикации. Вирус повреждает сосудистые стенки, нарушает свёртывающую способность крови, вызывая развитие геморрагического синдрома. В разных органах формируются тромбы, в тяжёлых случаях происходят обширные кровоизлияния. Под воздействием токсинов вируса больше всего повреждаются почки.
На территории России болезни подвержены жители Сибири, Дальнего Востока, Казахстана, Забайкалья, поэтому и название этой вирусной инфекции привязано к местности — дальневосточная, омская, корейская, уральская, тульская геморрагическая лихорадка и т. д. В мире заболевание также имеет широкое распространение, болеют жители скандинавских стран (Норвегия, Финляндия), Европы (Франция, Чехия, Болгария), Китая, Северной и Южной Кореи. Синонимы названия патологии — геморрагический или эпидемический нефрозонефрит, болезнь Чурилова, мышиная лихорадка.
Каждый год в нашей стране регистрируют от 5 до 20 тысяч случаев заболевания. Болеют преимущественно мужчины активного возраста — от 16 до 50 лет (70–90%). Геморрагический нефрозонефрит в основном носит спорадический характер, то есть регистрируют единичные случаи, но встречаются и небольшие вспышки — 10–20, реже до 100 человек.
Самая высокая заболеваемость отмечается в летний период и до середины осени, зимой патологию диагностируют редко. Это происходит потому, что разносчиками вируса являются грызуны — полевая мышь и рыжая полёвка, которые проявляют активность в тёплое время года. В городских условиях разносчиками инфекции могут быть домовые крысы.
Геморрагическую лихорадку с почечным синдромом часто называют мышиной лихорадкой, так как разносчиками инфекции являются мыши
До трёхлетнего возраста геморрагическая лихорадка с почечным синдромом практически не регистрируется, до семи лет дети болеют крайне редко. Это связано с тем, что малыши мало контактируют с живой природой, не принимают участие в сельскохозяйственных работах. Дети могут болеть только при нарушении родителями гигиенических норм (например, накормили ребёнка немытыми овощами, загрязнёнными фекалиями мыши-переносчика). Среди детей возможны небольшие вспышки заболевания в пионерских лагерях, санаториях, детских садах в том случае, если учреждения находятся неподалёку от леса или поля.
У маленьких детей, особенно новорождённых и грудничков, заболевание протекает очень тяжело, так как вирус поражает сосуды, а у детей они отличаются повышенной проницаемостью. У малышей, как правило, развиваются множественные кровотечения во внутренние органы с нарушением работы целых систем.
Геморрагический нефрозонефрит всегда протекает остро, хронического течения не существует. После болезни остаётся пожизненный иммунитет.
Врач подробно об инфекции — видео
Причины, факторы развития и пути передачи инфекции
Возбудители заболевания — РНК-содержащие вирусы, относящиеся к семейству буньявирусов, из которых для человеческого организма патогенны четыре серотипа: Хантаан, Пуумала, Дубрава и Сеул. Каждый из этих вирусов распространён на определённой территории. Хантавирусы имеют форму сферы или спирали, достигают размеров от 80 до 120 нм, стабильны во внешней среде, теряют устойчивость при температуре 37Со, при 0–4Со сохраняют жизнеспособность до 12 часов, при 50Со погибают в течение получаса. Человек абсолютно восприимчив к этим вирусам.
Геморрагическую лихорадку с почечным синдромом вызывает хантавирус, к которому человек абсолютно восприимчив
Переносчики возбудителей заболевания — грызуны, которые заражаются друг от друга через укусы паразитов — блох и гамазовых клещей. Животные являются латентными (скрытыми) вирусоносителями, выделяя инфекционных возбудителей в окружающую среду с фекалиями, мочой и слюной.
Проникать в человеческий организм инфекционные агенты могут разными путями:
- аспирационным (через воздух) — при вдыхании мельчайших частиц высушенных фекалий грызунов;
- контактным — проникновение через повреждённую кожу человека при взаимодействии с загрязнёнными объектами (сельскохозяйственными кормами, крупами, соломой, сеном, хворостом);
- алиментарным (фекально-оральным) — через продукты, заражённые грызунами.
В группу риска по заболеваемости входят сельскохозяйственники (фермеры, трактористы), рабочие предприятий по производству кормов и другой пищевой продукции, водители, то есть все, кто активно контактирует с окружающей природной средой. Возможность инфицирования человека напрямую связана с количеством грызунов в конкретной местности. Для окружения больной не опасен — от человека к человеку вирус не передаётся.
Вирус, вызывающий геморрагическую лихорадку с почечным синдромом, может попадать в организм человека аспирационным путём
Географические области распространения болезни
В 1969 году нигерийские ученые определяют лихорадку у жителей городка Ласса, заболеванию подвергаются исследователи и медсестры по уходу. Из первых пяти случаев три привели к смерти больных. Микробиологи через год выявляют возбудитель. Лихорадка Ласса к этому времени охватывает страны в западной Африке, такие как: Гвинея, Мали, Нигерия, Сенегал и др. Не отстают в показателях по эпидемиологическому порогу и Центральные части Африканского континента. Иногда очаги возникают в Европейских странах, Израиле, США, Японии, куда возбудитель вируса переносится путешествующими гражданами.
Симптомы ГЛПС
В зависимости от силы проявлений, степени тяжести интоксикации, почечного и тромбогеморрагического синдромов выделяют лёгкую, среднетяжелую и тяжёлую формы патологии. Течение геморрагического нефрозонефрита может быть типичным, стёртым и субклиническим.
Для болезни характерно цикличное течение, во время которого происходит смена нескольких периодов:
- инкубационного (может продолжаться от недели до 50 дней, чаще всего 3 недели);
- продромального (короткий, длится всего пару дней);
- лихорадочного (продолжается от 3 дней до недели);
- олигурического (всего 5–8 дней);
- полиурического (начинается на 10–14 день болезни);
- реконвалесцентного (от 20 дней до 2 месяцев — ранний период и до 2–3 лет — поздний).
После инкубации начинается недолгий период продрома, который может отсутствовать. В это время больной чувствует слабость, недомогание, его беспокоят мышечные, суставные, головные боли, может несколько повышаться температура (до 37Со).
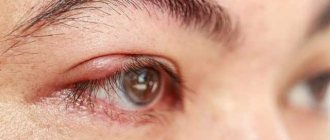
Лихорадочная стадия начинается бурно: температура поднимается до 39–41Со, возникают признаки интоксикации: тошнота, рвотные позывы, ломота в теле, сильная головная боль, вялость, боли в глазах, мышцах, суставах. Зрение больного затуманено, перед глазами мелькают «мушки», нарушается цветоощущение (всё вокруг видится в багровом цвете). Для этого периода характерно появление петехиальной (мелкой геморрагической) сыпи на шее, груди, коже подмышек, слизистой ротовой полости. Лицо и шея больного гиперемированы, склеры красные, сердцебиение замедлено (брадикардия), давление понижено (может снижаться вплоть до коллапса — критически низких цифр с развитием острой сердечной недостаточности, потерей сознания и угрозой смертельного исхода).
Лихорадочный период геморрагической лихорадки с почечным синдромом характеризуется острым началом, высокой температурой, сыпью, покраснением склер
Следующий период, олигурический, характеризуется снижением температуры до невысоких или нормальных цифр, но это не улучшает самочувствие больного. Признаки общей интоксикации ещё больше усиливаются, присоединяются симптомы со стороны почек: сильные боли в пояснице, снижается количество мочи, резко поднимается давление. В выделяемой моче появляется кровь, белок, повышается количество цилиндров (белковых отпечатков почечных канальцев — одного из структурных элементов нефронов). Нарастает азотемия (высокий уровень в крови азотистых продуктов обмена, которые в норме выводятся почками), возможно тяжёлое нарушение функциональных способностей почек (острая почечная недостаточность), возникает угроза уремической комы. Большая часть больных в этой стадии страдает диареей и мучительной рвотой.
Геморрагический синдром проявляет себя макрогематурией (кровяными сгустками в моче, которые видны невооружённым глазом), интенсивными кровотечениями — носовыми, из мест инъекций, а также из внутренних органов. Геморрагический синдром опасен тяжёлыми осложнениями: инсультом, обширными кровоизлияниями в жизненно важные органы — гипофиз, надпочечники.
Геморрагический синдром при мышиной лихорадке опасен кровоизлияниями в жизненно важные органы, в почки, головной мозг, надпочечники
Начало полиурической стадии характеризуется улучшением общего состояния пациента. Сон и аппетит постепенно нормализуются, уходит тошнота, боли в пояснице. Объём мочи значительно увеличивается: в сутки может выделяться до 3–5 литров. Полиурия служит специфическим признаком этой стадии. Больной жалуется на жажду и сухость слизистых оболочек.
Стадия выздоровления может значительно затягиваться — от нескольких месяцев до нескольких лет. Перенёсшие геморрагическую лихорадку долго испытывают постинфекционную астению: слабость, повышенную утомляемость, эмоциональную нестабильность. У реконвалисцента наблюдаются симптомы ВСД (вегето-сосудистой дистонии): снижение давления, повышенная потливость, одышка даже при незначительной нагрузке, нарушения сна.
Патогенез болезни
Слизистые оболочки человеческого тела являются своеобразными воротами для поступления инфекции в организм. Вирус для прохождения инкубационного периода локализуется в лимфатических узлах, по окончании этапа наступает острый лихорадочный период с распространением частиц по всем системам организма. Клетки жизненно важных органов, содержащих вирус, принимают на себя разрушительное действие цитотоксических лимфоцитов, появляется лихорадка Ласса. Симптомы и лечение заболевания вызывают все больший интерес у специалистов. В ходе болезни развивается некроз печени и почек, разрушение селезенки и сердечной мышцы.
Тяжесть протекания болезни зависит от иммунитета организма, поэтому летальный исход предопределяется нарушением клеточных реакций. При возникновении лихорадочного периода болезни образование антител для уничтожения вирусов приостанавливается и носит отсроченное течение — так проявляет себя лихорадка Ласса. Фото больного представлено ниже.
Диагностика
При сборе эпидемиологического анамнеза обязательно учитывают пребывание заболевшего в местности, где имелись случаи геморрагического нефрозонефрита, возможный контакт с грызунами или объектами, загрязнёнными продуктами жизнедеятельности этих животных. Клиническая диагностика опирается на цикличность течения болезни, характерное изменение симптомов в последовательно сменяющие друг друга периоды, а также лабораторные данные.
Проводятся общие и биохимические анализы крови и мочи, коагулограмма (анализ крови на свёртываемость). Анализы проводят в динамике, так как для болезни характерно постоянное изменение показателей.
В крови на начальном этапе болезни отмечается лейкопения (снижение уровня лейкоцитов), а затем резкий лейкоцитоз (повышение лейкоцитов), тромбоцитопения (снижение количества тромбоцитов), высокая СОЭ (до 40–60 мм в час). В олигурической стадии в крови значительно повышается количество остаточного азота, магния и калия, снижается уровень хлоридов, кальция и натрия. Гемоглобин и эритроциты повышаются за счёт сгущения крови из-за просачивания плазмы через стенки повреждённых вирусом сосудов. Коагулограмма показывает снижение свёртывающей способности крови. Биохимия крови определяет изменение основных показателей, что говорит о глубоком нарушении метаболических процессов в организме больного.
В анализе мочи определяются эритроциты, белок, цилиндры. Альбуминурия (высокий белок в моче) появляется через нескольоко дней с начала болезни и достигает максимально высоких показателей приблизительно к 10 дню, а затем резко идёт на убыль. Такое резкое изменение показателей белка (даже в течение нескольких часов) характерно именно для мышиной лихорадки и не бывает при каком-либо другом заболевании.
Макрогематурия, альбуминурия и быстрое изменениелабораторных показателей — характерные признаки геморрагической лихорадки с почечным синдромом
Гипоизостенурия (низкий удельный вес мочи) наблюдается с самого начала болезни, значительно усиливается на олигурическом этапе и длительно не восстанавливается. Этот симптом, наравне с альбуминурией, имеет ценное диагностическое значение.
Специфическая диагностика заключается в выявлении в сыворотке крови антител к возбудителю посредством серологических методов — ИФА (иммуноферментный анализ) или РНИФ (реакция непрямой иммунофлюоресценции). Кровь на исследование берут в максимально ранний период болезни и ещё раз через 5–7 дней. В повторном анализе обнаруживают нарастание титров антител не меньше чем в 4 раза. Антитела сохраняются в крови переболевших на протяжении многих лет (5–7).
Для оценки тяжести поражения почек применяется ультразвуковое исследование, больному проводят ЭКГ, рентген органов грудной клетки, фиброгастроскопию по показаниям.
Дифференциальная диагностика
Заболевание следует отличать от патологий с похожими симптомами: другими видами геморрагических лихорадок, лептоспироза, энтеровирусной инфекции, сыпного тифа, сепсиса, почечных заболеваний — острого пиелонефрита, гломерулонефрита, нефроза.
Описание возбудителя лихорадки
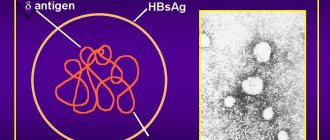
Возбудителем лихорадки Ласса является представитель РНК- геномного вирусного семейства, которое не имеет ДНК, а генетическая информация кодируется в одной или двух цепочек РНК. Структура совпадает с конструкцией вируса боливийской и аргентинской лихорадки, возбудителя хориоменингита. Диаметр вирусного вириона составляет всего 80-160 нм, он заключен в круглую липидную оболочку, поверхность которой покрыта ворсинками. Обследование под микроскопом выявляет внутри вирусной частицы десяток рибосом, представляющих собой плотные мелкие гранулы.
Из-за наличия внутренних частиц, похожих на песчинки, вирус получает название Arenavirus из семейства Arenaviridae (по-латински arenaceus обозначает песчаный). За последнее десятилетие ученые выявляют 4 подгруппы, являющиеся лихорадкой Ласса и распространяющиеся в различных областях Африки. Стойкость вируса к изменениям окружающего пространства заключается в том, что его способность к жизнедеятельности при попадании в кровь или секреты тела не пропадает долгое время. Для уменьшения его активности применяют хлороформ и эфир.
Лечение
Больного лечат только в стационаре. Госпитализация на ранних сроках приспособленным медицинским транспортом, с соблюдением предосторожностей ввиду опасности разрыва капсулы почки значительно снижает процент осложнений и летальных исходов.
Терапия направлена на борьбу с интоксикацией, поддержание функциональных возможностей почек, предупреждение осложнений. Назначается строгий постельный режим, вплоть до первых дней полиурической стадии. Больному показан диетический стол No 4, с ограничением белка (мясных продуктов) и калия (в связи с развитием гиперкалиемии), соль не ограничивают, рекомендуют обильное питьё, преимущественно минеральные воды без газа — Ессентуки No 4, Боржоми.
Врачи проводят постоянный мониторинг состояния больного — контроль водного баланса, гемодинамики, функциональных показателей почек и сердечно-сосудистой системы. Пациент нуждается в тщательном гигиеническом уходе.
Этиотропная терапия в виде противовирусных препаратов эффективна в первые несколько суток заболевания (до 5 суток). Больному вводят донорский иммуноглобулин, препараты интерферона, химические противовирусные средства — Рибавирин (Рибамидил, Виразол) или Амиксин, Циклоферон.
Рибавирин- противовирусный препарат, эффективен в первые 3–5 суток от начала заболевания
На лихорадочной стадии проводят дезинтоксикационные мероприятия: внутривенное вливание физиологического раствора с аскорбиновой кислотой, 5% раствора глюкозы, при нарушении работы сердца — Гемодез, Реополиглюкин. Предупреждение ДВС-синдрома (дессименированное внутрисосудистое свёртывание крови или тромбогеморрагический синдром — образование тромбов в мелких сосудах) заключается в назначении:
- ангиопротекторов: Глюконата кальция, Рутина, Продектина;
- Пентоксифиллина (Трентала), Компламина, Курантила;
- Гепарина, Фраксипарина, Клексана.
В олигурический период инфузионные вливания солевых растворов отменяют, суточное количество парентеральных (внутривенных) растворов рассчитывают исходя из количества выделенной за сутки мочи. Проводят стимуляцию диуреза мочегонными препаратами — Эуфиллин внутривенно, Фуросемид в ударных дозах.
Борьба с ацидозом проводится методом введения больному 4% раствора бикарбоната натрия. Профилактика кровотечений осуществляется введением Дицинона, Аминокапроновой кислоты, при выраженных кровотечениях назначают заменители крови. При остром нарушении почечных функций пациента переводят на гемодиализ (противопоказан при разрыве почки, массивном кровотечении, геморрагическом инсульте).
При нарастании почечной недостаточности больного мышиной лихорадкой переводят на гемодиализ — метод очищения крови с помощью аппарата «искусственная почка»
При тяжёлом течении и осложнениях назначают:
- гормональные препараты: Преднизолон, Гидрокортизон, Доксу;
- ингибиторы протеаз:
Сильные боли купируют анальгетиками (Спазмалгон, Баралгин, Триган) вместе с антигистаминными препаратами (Супрастин, Тавегил, Димедрол), при их неэффективности — наркотическими средствами, например, Промедолом, Фентанилом,Тромадолом. При тошноте и рвоте применяют Реглан, Церукал, Перинорм, при неукротимой рвоте показан Аминазин, Дроперидол, Атропин. Развитие сердечно-сосудистой недостаточности требует применения сердечных гликозидов и кардиотоников для нормализации работы сердца — Строфантина, Коргликона, Кордиамина.
При анурии (отсутствии мочи) уремическую интоксикацию лечат посредством промывания желудка и кишечника 2% раствором бикарбоната натрия. После того как восстановился диурез, для профилактики вторичного инфицирования мочевых путей назначают:
- нитрофураны: Фурогин, Фуродонин;
- Гросептол, Бисептол.
Бактериальные осложнения лечат антибиотиками, преимущественно цефалоспоринового и пенициллинового ряда. В полиурическом периоде терапия направлена на оптимальную регидратацию (восстановление водного баланса): вводят инфузионные солевые растворы — Ацесоль, Квинтасоль, Лактосоль, больной должен принимать внутрь щелочные минеральные воды, Регидрон, Цитроглюкосолан. Больному назначают общеукрепляющие препараты: поливитамины, Рибоксин, АТФ, Кокарбоксилазу.
Выздоравливающего выписывают после нормализации диуреза, лабораторных показателей мочи и крови:
- при лёгкой форме — не раньше 17–19 дня болезни;
- при тяжёлой — не ранее 25–28 дня.
Больничный лист после выписки продолжает врач поликлиники не меньше 2 недель. Реконвалесцента наблюдает терапевт (детей — педиатр) и инфекционист. Переболевшего освобождают от тяжёлого физического труда, спортивных занятий (детей — от уроков физкультуры) на 6–12 месяцев. Детям нельзя проводить плановую вакцинацию в течение года.
Рекомендации после выписки
В восстановительный период рекомендуется полноценное, витаминизированное питание и питьё: рекомендуется настой шиповника, трав с мочегонным действием, приём поливитаминных препаратов. ЛФК, массаж, физиолечение (электрофорез, диатермия) — важные мероприятия для скорейшего восстановления больного.
Диета подразумевает исключение жирных, жареных, солёных, пряных, острых блюд. Из рациона переболевшего необходимо убрать копчёности, маринады, консервы, специи, все продукты, способные раздражать почки. Питание должно быть полноценным, витаминизированным, сбалансированным по содержанию белков, жиров и углеводов.
Рекомендуется включать в рацион:
- сухофрукты: изюм, курагу;
- ежевику, землянику;
- отвар шиповника;
- бананы, груши, тыкву, капусту;
Для питья лучше всего выбирать минеральные воды без газа с антиспастическим и мочегонным действием — Боржоми, Ессентуки, Кургазак, Красноусольскую. Рекомендуют травы в виде чаёв и настоев для нормализации диуреза: толокнянку (медвежье ушко), брусничные листья, цветки василька, листья земляники, семена укропа с чередой, луговой клевер. Перенёсшему заболевание категорически противопоказан алкоголь в любом виде.
Фотогалерея — продукты, рекомендуемые реконвалесцентам геморрагического нефрозонефрита
Перенёсшему геморрагическую лихорадку с почечным синдромом особенно полезны свежие овощи и фрукты
В восстановительный период нужно включить в рацион нежирные сорта мяса и рыбы
Клюквенный морс рекомендуется при всех почечных заболеваниях
Отвары изюма и кураги очень богаты калием
Каши полезны высоким содержанием микроэлементов
Молочные и кисломолочные продукты необходимы для восстановления после болезни
Ежевика, земляника, клубника содержат много витаминов, микроэлементов и обладают мочегонным действием
Лист толокнянки полезен при заболеваниях почек, так как оказывает мочегонное действие
Профилактика болезни
Слишком большие потери человеческих жизней несет за собой лихорадка Ласса. Профилактика заболевания имеет первостепенное значение в эпидемиологических опасных областях. Чтобы не допустить проникновения в человеческое жилье вируса, следует прекратить доступ в него многососковых крыс и грызунов других видов. Обычно продукты питания и колодцы пресной питьевой воды тщательно укрывают с целью исключить попадание в них мочи и экскрементов грызунов. В качестве профилактики травят крыс повсеместно с последующим сжиганием тушек.
Большое профилактическое значение уделяется повышению уровня жизни коренного африканского населения, улучшению качества питания для возникновения достаточной иммунной защищенности организма. Проводятся беседы и лекции для повышения культурно — бытового уровня, разъясняется необходимость соблюдения индивидуальных санитарных норм для каждого человека.
Врачи и другой медицинский персонал инфекционных клиник в обязательном порядке обеспечиваются необходимыми средствами личной профилактики, такими как перчатки и маски для ухода за больными. Проводится обучение местных и направляемых в эпидемиологический опасный район докторов для правильного и безопасного проведения эвакуации и обеспечения противоэпидемического режима.
Прогноз лечения и осложнения
Лёгкие и среднетяжелые формы болезни обычно заканчиваются выздоровлением. Остаточные явления, признаки сосудистой дистонии, слабость, поясничные боли, кардиопатии, полиневропатии (снижение мышечной силы и сухожильных рефлексов) долго сохраняются у половины перенёсших патологию. Диспансерное наблюдение показано на протяжении 12 месяцев у инфекциониста и нефролога.
Тяжёлое течение заболевания может вызвать осложнения:
- инфекционно-токсический шок — возможно развитие уремической комы;
- ДВС-синдром, приводящий к полиорганной недостаточности;
- отёк лёгких (острая дыхательная недостаточность);
- инсульт, кровоизлияния в сердечную мышцу, гипофиз, надпочечники с образованием участков некроза (одна из главных причин смерти);
- острая сердечная недостаточность;
- повреждение (разрыв) почечной капсулы;
- наложение бактериальной инфекции, угрожающей сепсисом, перитонитом, тяжёлой пневмонией, отитом, пиелонефритом.
Смертность от геморрагического нефрозонефрита составляет 7–10%.