Скрытая кровь, выявляемая непосредственно в кале у женщины, обычно свидетельствует о развитии серьезных патологий.
Проблема в равной степени часто возникает и у девочек после 14 лет, и у взрослых. На наличие болезни указывает длительнее время не прекращающиеся выделения из ануса. Ни в коем случае не следует пускать все на самотек и тем более пытаться лечиться на дому. При первых признаках необходимо обратится к врачу и начать терапию.
Причины
Факторы, способствующие попаданию крови в кал у женщин, часто отличаются от тех, что приводят к аналогичным проявлениям у мужчин. Связано это, прежде всего, с детородной функцией.
Подобные симптомы для беременных – практически норма, и обычно они после родов быстро устраняются. Однако это вовсе не означает, что никакой опасности нет, и лечение не требуется. С рассматриваемой неприятностью представительницы слабого пола сталкиваются чаще всего на последней неделе. В этот период выросшая матка активно давит на таз, что приводит к утрате эластичности прямой кишки. Последняя становится очень уязвимой к любым механическим повреждениям.
Диагностика
При обнаружении крови в кале нужно сразу обращаться к специалисту. Занимается этими проблемами проктолог. К основным диагностическим методам относится:
- Визуальный осмотр и пальпация. При геморрое или анальной трещине проблема будет ясна уже на этой стадии диагностики.
- Микроскопия на яйца гельминтов. Материалом для исследования является кал.
- Копрограмма. Это исследование кала необходимо для диагностики пищеварительной системы. Такой анализ может выявить некоторых гельминтов.
- Анализ на скрытую кровь. Его называют также реакцией Грегерсена или бензидиновой пробой. Кровяные пигменты ускоряют окислительный процесс, что является основой для такой диагностики.
- Пальцевое исследование прямой кишки. Оно позволяет дать оценку состояния тканей, слизистой оболочки и сфинктера.
- Ректороманоскопия. Необходимость выполнения определяется пальцевым исследованием. Эта диагностика является инструментальной. Ректороманоскоп представляет собой трубку с осветительным прибором и устройством, подающим воздух. Это позволяет раздуть полость кишки и провести визуальный осмотр через окуляр. Ректороманоскопия позволяет одновременно сделать биопсию.
Основных методов лабораторной и инструментальной диагностики может быть недостаточно для постановки точного диагноза. В таком случае прибегают к дополнительным исследованиям:
- рентген желудочно-кишечного тракта;
- УЗИ кишечника или полностью органов брюшной полости;
- колоноскопия (эндоскопическая диагностика, напоминает ректороманоскопию).
При подозрениях на патологию в верхних отделах пищеварительной системы необходима консультация гастроэнтеролога. Для диагностики он прибегает к пальпации, ультразвуковому обследованию и ФГДС.
Подготовка к исследованиям
Некоторые диагностические методы требуют подготовки. Специалист обязательно проинформирует пациента о необходимых мерах.
Если нужно сделать анализ на скрытую кровь – подготовка заключается в корректировке рациона. Основной принцип диеты – снизить содержание железосодержащей пищи. На 3 дня надо отказаться от следующих продуктов:
- рыбы;
- мяса;
- гречневой крупы;
- зеленых овощей;
- молока;
- томатов.
Если эти продукты не исключить либо принимать перед анализом препараты железа, то результат может быть ложноположительным. Следует придерживаться правил – достоверная информация нужна пациенту.
Требуется корректировка питания и перед такими исследованиями, как ректороманоскопия, колоноскопия, ФГДС и ультразвуковая диагностика. Каждому варианту свойственная особая подготовка – ее принципы расскажет специалист.
О кровотечениях
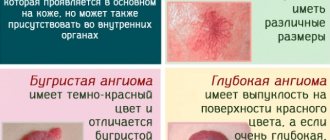
По внешнему виду крови нетрудно предположить, что за патология стала причиной. Чем меньше она перемешана с каловыми массами, тем ниже располагается ее источник. На оттенок непосредственно влияют ферменты кишечника. Небольшое повреждение обычно придает экскрементам глянцевый черный вид. Форма их при этом сохраняется. Серьезные обширные раны превращают испражнения в вишневую желеобразную массу.
Патологии, образовавшиеся в прямой кишке, характеризуются появлением неизмененной крови. К таковым в частности принадлежат:
- геморрой;
- различные опухоли;
- эрозивные повреждения.
Чтобы выявить скрытую кровь, применяют анализ по методу Грегерсена.
Признаки других болезней
Рак образовавшийся в толстой кишке всегда сопровождается кровянистыми выделениями, если недуг достиг поздних стадий. Здесь кал еще выделяется со слизью, нередко гноем и в целом по консистенции напоминает малиновое желе. Проблема в том, что болезнь очень редко обнаруживается на начальном этапе, поскольку никаких явных признаков не имеет.
Доброкачественные новообразования приводят к довольно частой не слишком обильной, иногда и не прекращающейся кровоточивости.
Болезнь Крона почти никогда не сигнализирует о себе рассматриваемым признаком. Ее основные симптомы:
- температура;
- боли в животе.
Исключительно тяжелые формы недуга провоцируют изъязвления стенок кишечника.
Дивертикулез – это патология пожилых людей. У женщин, в частности, утолщения (или «мешочки») почти всегда образуются в левой части ободочной кишки. Их разрушение сопровождают острые боли и обильный стул с характерным бордовым оттенком.
Самой распространенной проблемой у молодых представительниц слабого пола считают язвенный колит. Его первым симптомом является понос с кровью. Впоследствии дают о себе знать и другие проявления:
- снижение гемоглобина;
- довольно сильные боли;
- жар.
Причины присутствия крови в фекалиях
Чтобы приблизительно понять, с чем столкнулись, нужно соотнести все симптомы с кровью в кале. Зачастую на первое место выходят другие признаки. Но обо всех этих проявлениях следует рассказать доктору, а не лечиться самостоятельно, ведь это может привести к нехорошим последствиям!!!
При геморрое
Кровь при геморрое после дефекации выделяется каплями, не смешиваясь с каловыми массами. Кроме этих признаков, существуют еще характерные симптомы геморроя:
- зуд и жжение области ануса;
- ощутимое выпирание геморроидального узла;
- при ущемлении узла – сильная и резкая боль;
- боль при дефекации.
Для этого заболевания характерна стадийность, симптомы развиваются постепенно, начиная с жжения, заканчивая выпадением узла. Обильное кровотечение из прямой кишки возможно, если геморрой был механически поврежден.
Трещина анального отверстия
При трещине заднего прохода возникает дефект слизистого, подслизистого, а иногда и мышечного слоя анального сфинктера. Появляется эта проблема у людей мало двигающихся, страдающих запорами.
Читать также Причины обильных месячных у подростков
Кровь можно увидеть на поверхности кала, она остается на салфетке в виде алого пятна, а также на белье после дефекации. Внутри кала кровь нет, что говорит о поверхностном расположении источника. Зуд и жжение также присутствуют.
Дифференцировать анальную трещину от геморроя может только врач после пальцевого исследования. При раннем обращении можно предупредить хронизацию трещины, когда края раны покрыты рубцовой тканью и лечение будет проблематично и затянуто. Поэтому важно сразу идти к врачу при появлении крови после дефекации.
Язвенная болезнь желудка и 12-перстной кишки
Язвенный дефект верхней части пищеварительного тракта может вызвать значительное кровотечение. При этом кровь ферментируется, принимает черный цвет и кал становится «дегтеобразным». Язвенная болезнь имеет свойственные ей признаки:
- связанный с приемом пищи болевой синдром (голодные боли) под ложечкой, в эпигастрии;
- изжога;
- отрыжка воздухом или содержимым желудка;
- тошнота;
- рвота кислых с последующим облегчением.
Тромбоз кишечника
Эта острая патология живота, которая начинается внезапно и характеризуется яркой симптоматикой, а кровь в кале появляется на ее фоне. При тромбозе сосудов кишки происходит ишемия и некроз стенки. Если не оказать срочную оперативную помощь, то болезнь закончится смертельно. Основные симптомы патологии:
- резкая, очень выраженная боль в животе;
- тошнота, рвота;
- вздутие живота;
- пальпация передней брюшной стенки резко болезненна;
- понос или запор;
- примесь крови в кале;
- отсутствие перистальтики.
При раке
Рак кишечника долгое время может никак не проявить себя, постепенно разрушая организм. При значительном росте опухоли в просвет возникает препятствие движению каловых масс. В результате происходит повреждение поверхности новообразования, что проявляется выделением крови, которая примешивается к калу.
После дефекации человек обнаруживает стул с прожилками крови, возможно заметить даже сгустки. Если опухоль расположено в верхних отделах ЖКТ, то стул имеет черную окраску, а при нижележащем раке кал имеет алый цвет.
К другим симптомам, свойственным раку кишечника, относятся:
- снижение массы тела;
- запоры или поносы;
- наличие в кале слизи и крови, возможно гнойных выделений;
- боли в животе;
- отсутствие аппетита;
- повышенная температура;
- потливость, слабость, общее нарушение самочувствия.
Инфекционные болезни
Инфекции ЖКТ бактериального происхождения часто поражают слизистую оболочку кишечника, могут проникать в более глубокие ткани. Изъязвление поверхности приводит к появлению крови в кале. Ферментироваться она не всегда успевает, поэтому человек видит красный окрашенный стул после похода в туалет.
При инфекциях кишечника больному больше дискомфорта приносят другие симптомы:
- тошнота и рвота;
- понос;
- боль в животе спастического характера;
- частые позыву к дефекации;
- в стуле слизь, примеси крови;
- кал зловонный, жидкий, бывает зеленоватым;
- обезвоживание и нарушение сознания в связи с этим;
- повышенная температура тела.
Привести к выделению кала с кровяными прожилками может сальмонеллез, дизентерия. Одноклеточные паразиты (амебы) и гельминты (шистосомы) провоцируют появление примеси крови в кале.
Особняком стоит туберкулезное поражение кишечника, которое приводит к появлению в фекалиях крови как видимой глазу, так и скрытой. Кишечный туберкулез протекает как на фоне легочной формы, так и самостоятельно. Особенностей эта инфекция не имеет:
- боли в животе преимущественно в илеоцекальной области;
- поносы чередуются с запорами;
- снижение массы тела;
- нарушение аппетита;
- при прорыве очага в просвет кишки – понос с кровью;
- если имеется и легочная форма – симптомы поражения легких.
Ангиодисплазия
Эта патология характеризуется аномальным развитием и строением кровеносных сосудов кишечника, что приводит к их постоянному травмированию и возникновению кровотечения из кишки.
Неспецифический язвенный колит
Болезнь имеет иммунную природу и связана с генетической предрасположенностью. В возрасте после 20 лет начинает проявляются.
Язвенный колит поражает толстую кишку в различном объеме, что и принято в классификации по распространению патологического процесса. Выделяют:
- проктит – повреждена только прямая кишка;
- левосторонний колит – вовлечена нисходящая ободочная до изгиба слева;
- тотальный колит – воспаление распространяется проксимальнее левого изгиба.
Читать также Кровотечения из желудка у новорожденных
Основными признаками НЯК является частый стул с примесями крови и слизи. Кроме того, больные отмечают:
- ложные позывы «по большому» — тенезмы, в том числе и ночью;
- частый стул при легкой степени может не превышать 4 раз в сутки, а при тяжелой – более 6, при крайне тяжелой – до 10-15 раз;
- чувство переполненности кишечника;
- у половины больных наблюдаются выраженные боли в животе;
- повышение температуры тела при среднетяжелой и тяжелой форме;
- падение гемоглобина;
- слабость при тяжелом течении;
- потеря веса;
- внекишечные поражения – суставы, кожа, глаза, печени.
В соответствии с масштабами воспаления и длительности обострения изменяется и общее состояние пациента. При тяжелом течении крови, слизи и гноя в кале появляется больше, гемоглобин снижается.
Одним из осложнений НЯК является кишечное кровотечение, которое приводит к значительной кровопотере. Без специфического лечения этих осложнений не избежать.
Болезнь Крона
Болезнь Крона имеет аутоиммунный характер, хроническое волнообразное течение. Поражаются при этом все слои кишечной стенки с образованием гранулем. Страдают более проксимальные отделы кишечника.
Повреждение кишки при болезни Крона имеет несколько специфичных локализаций:
- терминальный илеит – воспаление подвздошной кишки, к нему может «подключиться» поражение верхних отделов ЖКТ;
- колит – воспаление толстого кишечника, может сочетаться с поражением верхних отделов пищеварительной системы;
- илеоколит – комбинация патологии терминального отдела подвздошной и толстой кишки, сочетается с воспалением аноректальной зоны.
Симптоматика болезни Крона несколько отличается от таковой при НЯК. Кровь в кале при этой болезни менее характерна, но она появляется при развитии осложнений – анальных трещин, парапроктита. Кроме этого, существуют такие признаки:
- хроническая диарея – более 6 месяцев:
- боль в животе;
- анемия неясного генеза;
- лихорадка;
- симптомы кишечной непроходимости;
- часты осложнения – свищи прямой кишки, парапроктит, трещины анального отверстия;
- внекишечные проявления – артрит, узловая эритема, поражение глаз, сакроилеит, псориаз.
Полипоз кишечника
Полип – это железистый вырост на ножке или широком основании, который направляется в просвет кишки. Это образование имеет доброкачественный характер, однако его рост приводит к препятствию прохождения каловых масс, формированию кишечной непроходимости.
При повреждении поверхности полипа возникает кровотечение. Но чаще новообразование не имеет симптомов. При аденоматозных полипах в кале присутствует много слизи.
Дивертикул
Причина крови после дефекации может состоять в дивертикуле – мешкообразном выпячивании кишечной стенки. Симптомы патологии:
- боль в животе;
- хроническая диарея чередуется с запорами;
- сгустки или прожилки крови в кале;
- метеоризм, вздутие живота.
Аппендицит
При аппендиците обнаруживаются прожилки крови, смешанной с калом, когда возникает воспаление участка кишки, привлечение рядом расположенных тканей. Но этот симптом возникает не часто, тогда как на первый план выходят:
- боль в желудке, которая постепенно проходит, уступая место боли внизу живота;
- тошнота и рвота 1-2 раза;
- сильная боль в правой подвздошной области;
- при повороте на правый бок боль несколько снижается;
- пальпация живота очень болезненна;
- повышение температуры;
- ухудшение общего состояния.
Перитонит
Воспаление брюшины, или перитонит, возникает как осложнение нелеченой патологии живота – аппендицит, холецистит, эндометрит, аднексит, колит и прочие. Первое место отведено болевому синдрому.
Дефекация при перитоните затруднена, часто возникает динамическая кишечная непроходимость. При этом кишечная стенка воспаляется, из ануса выделяется кровь, слизь, застойное содержимое. Без должной помощи человек может умереть.
Лечение
Даже если кровь течь перестала – пойти к врачу все же придется. При резком ухудшении состояния целесообразно вызывать неотложку. Полноценная терапия начинается только после того, как специалист поставит диагноз.
Чтобы сузить сосуды, расположенные в области ануса, к нему прикладывают грелку с очень холодной водой или пакет со льдом. Этот способ не рекомендуется использовать беременным.
Со своей стороны, пациентке (когда речь идет об трещинах в заднем проходе или патологиях ЖКТ) следует в обязательном порядке откорректировать свой рацион. Под запретом оказываются все блюда:
- кислые;
- соленые;
- жирные;
- острые.
Какая бывает кровь в кале
Сразу необходимо оговориться, что некоторые продукты питания способны окрасить кал. Всем известно, что на это делает свекла, томаты, специи, а также блюда с желатином. Следовательно, увидев непривычный цвет экскрементов, не нужно сразу пугаться, а стоит вспомнить свой предшествующий рацион.
Существует две «ипостаси» присутствия крови в кале. Возможно наличие скрытой крови, но человека по понятным причинам беспокоит красные следы, которые он замечает в фекалиях. Видимая кровь может иметь различный вид:
- прожилки крови, или полоски;
- алая капля, которая падает на фекалии после дефекации;
- кашицеобразный темный или черного цвета стул, «дегтеобразный»;
- сплошная яркая жидкая кровь;
- слизь и/или гной вместе к небольшим количеством крови;
- сгустки крови в кале.
Если имеется один из этих вариантов, то это необходимо описать доктору, ведь так проще дифференцировать патологию, с которой придется иметь дело.
Если после дефекации кровь на бумаге яркая, красная, то это говорит о том, что на не было воздействия со стороны ферментов пищеварительного тракта или бактерий толстого кишечника. Это значит, что она имеет происхождение из сигмовидной, прямой кишки или анального отверстия. Причиной же этому служит:
- трещина анального отверстия;
- рак названных отделов кишечника;
- геморрой;
- неспецифический язвенный колит НЯК.
Неизмененная кровь может выходить со стулом и при заболеваниях вышестоящих отделов кишечника, когда возникает понос, и ферментироваться эритроциты просто не успевают. Жидкий кал с яркой кровью бывает при болезни Крона и инфекциях.
Темный, или дегтеобразный, стул чаще всего неоформленный, кашицеобразный возникает при кровотечениях из верхних отделов ЖКТ – пищевода, желудка, двенадцатиперстной и тонкой кишки. Эритроциты, проходя путь по желудку и кишечнику, разрушаются, окрашивая стул в черный цвет.
Если кровь появляется в виде капли только после опорожнения кишечника или остается на бумаге, то речь идет об источнике, расположенном близко к анальному отверстию, и скорее всего им становиться геморрой или трещина.
Сплошь яркая кровь говорит о серьезном кишечном кровотечении, источником которого может быть любой отдел ободочной кишки.
Если обнаруживается кровь в кале, то необходимо сопоставить ее с другими симптомами и результатами анализов.
Категорически противопоказано и спиртное.
Геморрой в начальных стадиях отлично излечивается препаратами. Как правило, применяются лекарства местные в виде суппозиториев или мазей. Если причиной стали запоры, назначают еще и слабительное. Для минимизации риска образования осложнений требуется тщательно соблюдать правила интимной гигиены. Облегчает положение клизма с отваром:
- ромашки;
- шалфея;
- календулы;
- чабреца.
Язвенный колит очень неплохо поддается лечению консервативными методами. Здесь обычно назначают гормональные средства и диету. Если кровотечение вызвано инфекциями, то показано применение антибиотиков – как местных, так и пероральных.
Доброкачественные опухоли, в том числе полипы, удаляют с помощью колоноскопа (если они небольшие) или скальпелем. Извлеченный материал проверяют, и если рака не обнаруживают, то после процедуры пациентка отправляется домой.