- Особенности аритмии сердца у мужчин
- Причины появления недуга
- Симптомы
- Диагностика и лечение
- Профилактика аритмии у мужчин
Аритмия у мужчин проявляется в 2 раза чаще, чем у женщин и чаще приводит к инсультам. Нарушение имеет особенности и в каждом возрасте возникает по собственным причинам. Иногда патология протекает без симптомов, но отражается на работе всего организма.
Классификация патологии
Мерцательная болезнь подлежит определенной классификации по клиническому течению, особенным электрофизиологическим механизмам, этиологическим факторам.
Принято выделять следующие формы заболевания:
- Пароксизмальная форма – длительность ее протекания не превышает 7 суток. Но в стандартных ситуациях она длится порядка 24 часов.
- Хроническая или персистирующая аритмия – продолжительность может достигать более 7 дней. При подобном проявлении отчетливо прослеживается неэффективность электрической кардиотерапии.
- Что касается постоянной, она выражена рецидивирующими последствиями.
Аритмию принято разделять по типу ритмических нарушений в предсердиях, в частности это трепетание и мерцание.
Мерцание предсердий
Если имеет место фибрилляция, происходит сокращение отдельных мышц, в итоге проявляется нарушение координации сокращений. При этом дают о себе знать электрические импульсы, частично задерживающиеся или интенсивно распространяющиеся на миокард и создающие различные желудочковые сокращения.
По частоте последних измерений выделяют тахисистолическую (90 и выше ударов), нормосистолическую (сокращения варьируются от 60 до 90), брадисистолическую (сокращения — ниже 60) аритмию.
При выявлении пароксизма отсутствует нормальный набор крови в сердечных желудочках. Сокращения проявляются неэффективно, при диастоле желудочки планомерно заполняются стекающей кровью, но не в полной мере. Из-за такой патологии наступает периодическое отсутствие выброса кровяных масс в аортальную систему.
Трепетание предсердий
Данный тип заболевания сопровождается учащенными сокращениями до 350-450 ударов. При этом поддерживается координированный ритм сердцебиения. Миокард сокращается синхронно и практически беспрерывно, почти не проявляется диастолическое прерывание.
Что касается предсердий, они не расслабляются, всегда находятся в систолическом состоянии. Происходит плохое заполнение данных участков кровяными массами, из-за чего наступает сбой наполненности сердечных желудочков.
Что такое мерцательная аритмия?
Мерцательная аритмия — это нарушение сердечного ритма (мерцание предсердий), при котором предсердия теряют способность нормально сокращаться, вместо этого они несинхронно подергиваются. Это состояние также называют фибрилляцией предсердий (ФП), при котором сокращаются только отдельные группы мышечных волокон.
Риск возникновения мерцательной аритмии с возрастом увеличивается. Не смотря на то, что состоянию подвергаются как женщины, так и мужчины, мужской пол подвержен больше всего. Ниже представлены примеры импульсных звуков.
Главная опасность фибрилляции предсердий — повышение риска инфаркта миокарда, инсульта и других патологий кардиоваскулярной системы (система органов, обеспечивающая циркуляцию крови).
В момент мерцания предсердий в сердце застаивается кровь, образуются кровяные сгустки (тромбы). Когда сердечный ритм восстанавливается, тромбы разносятся по всему телу и могут закупорить кровеносные сосуды.
Чаще всего тромбы провоцируют нарушение мозгового кровообращения, что ведет к инсульту. При закупорке сосудов кишечника может произойти некроз (отмирание) органа, что влечет опасные для жизни последствия.
Распространенность патологии выше у старших возрастных групп — так, в возрасте 60 лет мерцательная аритмия встречается у 6% населения и у 8% людей старше 80 лет, преимущественно у мужчин, в 1,7 раз чаще, чем у женщин.
Основные причины
Описываемая аритмия провоцируется не только сердечными заболеваниями, но и нарушением работы иных органов.
Чаще всего аритмия сопровождает следующие нарушения в работе организма:
- Кардиомиопатия.
- Сердечные пороки.
- Кардиосклероз.
- Инфарктное состояние.
- Высокое кровяное давление.
- Миокардит.
- Сердечная недостаточность в осложненной форме.
Реже фибрилляция наступает из-за перенасыщенности алкоголем, отравления при приеме сердечных гликозидов, адреномиметиков, в результате гипокалиемии, психических и нервных расстройств, при тиреотоксикозе.
Когда диагностируется идиопатическая аритмия, ее причины часто остаются не до конца изученными, несмотря на тщательное и продолжительное обследование.
Об основных симптомах
Проявляется болезнь по-разному, все зависит от ее прогрессирующей формы, физического состояния клапанного аппарата и миокарда, определенных особенностей организма человека и его психического поведения. Тяжело переносится тахисистолическая аритмия. Она сопровождается одышкой, частым и некомфортным сердцебиением, характерной болью в сердце.
Изначально описываемая патология проявляется приступообразно, но частота пароксизмов строго индивидуально зависима. Практика показывает, что у некоторых пациентов, перенесших пару мерцательных приступов в предсердиях, диагностируется персистирующая форма болезни.
Другие же люди переносят только непродолжительные и крайне редкие пароксизмы, не влекущие прогрессирование патологии.
Причины возникновения аритмии проявляются различными способами. Когда болезнь обнаруживается только после медицинского обследования, у человека присутствует повышенный страх, потливость, дрожь, общая слабость, хаотическое сердцебиение, полиурия.
Если частота сердцебиений сильно увеличивается, наступают обмороки, головокружение, дают о себе знать приступы Морганьи — Адамса — Стокса. В результате нормализации синусовых ритмов исчезает симптоматика патологии. Если имеет место постоянная форма аритмии, человеком с течением времени уже не ощущаются характерные признаки.
Причины, симптомы и факторы риска
Мерцательная аритмия возникает на форме различных заболеваний сердца и других систем. Чаще всего причинами аритмии являются такие заболевания:
- пороки митрального клапана;
- ишемическая болезнь;
- сахарный диабет;
- повышенное давление;
- синдром слабости синусового узла;
- интоксикация алкоголем;
- тиреотоксикоз;
- дефицит калия и магния.
Вне зависимости от качества обследования, в некоторых случаях установить причину аритмии невозможно. При этом врач ставит диагноз идиопатическая мерцательная аритмия и назначает общеукрепляющее лечение, а также препараты для снятия приступов.
Симптомы заболевания зависят от степени его развития и от причины. Поэтому в каждом конкретном случае набор симптомов может отличаться. К наиболее распространенным симптомам следует отнести:
- одышка;
- головокружение;
- учащенное сердцебиение;
- учащенное мочеиспускание;
- потливость;
- обмороки;
- боль в области груди;
- слабость в мышках;
- приступы паники.
Только у 0,01% больных заболевание не вызывает симптомов. В таком случае оно называется скрытой аритмией.
Существуют факторы риска, которые повышают вероятность развития болезни:
- люди старше 60 лет;
- высокое давление;
- заболевания сердца;
- чрезмерное употребление алкоголя;
- легочный эмболизм;
- заболевания щитовидной железы;
- употребление наркотиков;
- прием противоотечных препаратов;
- операции на сердце или легких;
- курение.
Возможные осложнения
Основные осложнения описываемой аритмии представлены такими болезнями, как сердечная недостаточность, тромбоэмболия. Если развивается митральный стеноз, происходит закупоривание атриовентрикулярного отверстия образующимся тромбом, что станет поводом остановки сердца, то есть наступает внезапная смерть.
При поступлении внутрисердечных тромбов в кровоток часто наступает тромбоэмболия разных органов. Большинство из них поступает в церебральную сосудистую систему. Из практики известно, что каждый 5-й ишемический инсульт является результатом описываемой патологии.
В группу риска входят пациенты преклонного возраста, люди, имеющие в анамнезе тромбоэмболию различной запущенности, нестабильное АД, сахарный диабет. Последнее заболевание как осложнение проявляется у пациентов с нарушенной функцией сердечных желудочков, которые страдают пороками сердца.
При наличии гипертрофической кардиомиопатии и митрального стеноза сердечная недостаточность может привести к отеку легких и сердечной астме.
Левожелудочковый недостаток проявляется в результате неправильного опорожнения соответствующей части главного органа, из-за чего происходит повышение давления в легочных сосудах. В сложных случаях наступает аритмогенный шок как следствие сердечного низкого выброса.
Способы, которые смогут помочь вам контролировать симптомы фибрилляции предсердий
Посещайте своего врача
Важно достаточно часто наносить визит к врачу в то время, как вы становитесь старше, особенно, если у вас есть семейная история болезней сердца или других известных факторов риска. Исследования показывают, что женщины более подвержены влиянию факторов риска, которые способствуют развитию болезней сердца и мерцательной аритмии, а также они имеют более высокий риск смертности, связанный с такими заболеваниями.
Еще одной причиной для ежегодного посещения врача, как показывают исследования, является факт того, что процедуры, используемые для коррекции ритма сердца, работают лучше, если они будут реализованы в ближайшее время после установления диагноза. Лечение мерцательной аритмии обычно начинают с изменения образа жизни и приема лекарств, но вполне может быть, что потребуются и другие процедуры. К подобным процедурам относится абляция, которая является минимально инвазивной, и использует тепло или холодно для подачи их к венам, которые вызывают мерцательную аритмию.
По данным ученых из Кливлендской клиники; «… если после установления диагноза ФП была применена абляция, то успех этой процедуры составляет примерно 80% при длительности течения мерцательной аритмии до 1-го года …, но он падает до 50%, если в момент проведения абляции длительность симптомов ФП составляет 6 и более лет…».
Поэтому стоит понимать, что если абляция в вашем случае необходима, то её стоит выполнить как можно раньше, для улучшения результатов и избегания появления рубцов на сердце.
Перейдите на противовоспалительную диету
Еще одной значительной проблемой возникновения проблем с сердцем и развития сердечно-сосудистых заболеваний – является воспаление. Подобное воспаление приводит к серьезным повреждением как сердца, так и всей сердечно-сосудистой системы.
Повышенный вес, как и ожирение, способствуют развитию болезней сердца и мерцательной аритмии через индуцированное воспаление. Именно поэтому, диета с анти-воспалительными продуктами питания может быть полезна. При переходе на противовоспалительную диету, в первую очередь, стоит отказаться от тех продуктов, которые способствуют росту воспаления:
- рафинированные растительные масла (такие как кукурузное, сафлоровое и соевое)
- рафинированные углеводы и обработанные продукты (фаст-фуд и полуфабрикаты)
- сахар и фруктоза
- транс-жиры
- пастеризованные молочные продукты, не содержащие настоящие полезные бактерии
- продукты с высоким содержания соли
- большой объем кофеина и алкоголя в питании, что может усугубить проблему здоровья (известно, что 5 алкогольных напитков в течение 2-х часов для мужчин и 4 алкогольных напитков для женщин, серьезно увеличивает риск возникновения мерцательной аритмии)
Такие вредные продукты питания также могут повысить риск желудочно-кишечных расстройствах, заболевания щитовидной железы, аутоиммунных расстройств (синдрома повышенной кишечной проницаемости) и диабета. Большинство этих заболеваний способствует развитию ФП.
Самый полезный тип питания, который помогает предотвратить заболевания сердца и осложнения при уже существующем диагнозе, это перечень противовоспалительных продуктов питания, входящих в Средиземноморскую диету. Сегодня такая диета считается самой здоровой диетой и является одной из самых популярных и эффективных противовоспалительных диет. Переход на Средиземноморскую диету с адекватным получением витамина D, помогает уменьшить симптомы различных сердечно-сосудистых заболеваний и снижает уровень холестерина, сахара в крови и триглицеридов.
В состав противовоспалительной диеты могут входить:
- Богатые клетчаткой и антиоксидантами овощи: листовая зелень, свекла, морковь, крестоцветные овощи (Брюссельская капуста, брокколи, капуста, цветная капуста) артишок, лук и др.
- Фрукты: все виды, особенно ягоды и цитрусовые
- Травы и специи: особенно противовоспалительные, такие как куркума (куркумин), сырой чеснок, базилик, перец чили, корица, имбирь, розмарин и тимьян
- Традиционные чаи: зеленый чай, черный чай и белый чай (не в пакетиках)
- Пророщенные бобовые и фасоль
- Экологически чистые, нежирные белковые продукты: сырые не пастеризованные молочные продукты, яйца, мясо животных, выращенных на свободном выгуле
- Натуральные жиры (жирные кислоты): орехи, семена, авокадо, дикая океаническая рыба, оливковое масло, кокосовое масло (незначительные количества)
- Кофе в умеренных количествах (нужна встреча с врачом)
- Натуральное красное вино (нужно разрешение врача)
Уменьшите свой стресс
Стресс способствует воспалению и фибрилляции предсердий, не говоря уже о стимулировании многих других форм хронических заболеваний, включая болезни сердца. В 2010 в американском Журнале сердечно-сосудистых заболеваний для медсестер было опубликован доклад, где было заявлено, что пациенты с диагнозом ФП показываю больше психологического стресса, чем в среднем у здоровых людей. К сожалению, психологические расстройства в виде тревоги и депрессии у пациентов с сердечной недостаточностью или ишемической болезнью сердца, как было установлено, повышают риск смерти и развития осложнений.
Сильный стресс и гнев также могут привести к нарушению сердечного ритма. Сон, расслабление и отдых очень важны для лечения аритмии сердца, поскольку они помогают сбалансировать выработку стрессовых гормонов, в частности – кортизола. Эти гормоны стресса способны нарушить нормальное функционирование иммунной системы и работу сердца, когда присутствуют в аномально больших количествах.
Существует несколько простых способов снизить стресс:
- Уменьшение потребления кофеина
- Отказ от курения
- Отказ от алкоголя
- Практика молитвы
- Практика медитации
- Ведение блогов в интернете
- Творческая работа (хобби)
- Семейный отдых
- Проводить время с домашними животными
- Использование эфирных масел (лимон, ладан, имбирь и бессмертник)
ДЛЯ ПАЦИЕНТОВ С МЕРЦАТЕЛЬНОЙ АРИТМИЕЙ ЭФФЕКТИВНЫ АЭРОБНЫЕ ФИЗИЧЕСКИЕ УПРАЖНЕНИЯ С ЧАСТОТОЙ ПУЛЬСА, БЛИЗКОЙ К МАКСИМАЛЬНОЙ (https://circ.ahajournals.org/content/133/5/457)
Регулярно практикуйте физические занятия
Один из лучших способов борьбы со стрессом – это физические упражнения, которые могут быть полезны для улучшения здоровья сердца очень долго, практически всю вашу жизнь. Исследование от 2013 года, опубликованное в Канадском журнале кардиологии продемонстрировало, что короткие, постоянные тренировки с низкой, умеренной или высокой интенсивностью у пациентов с постоянной фибрилляцией предсердий значительно улучшили ритм сердцебиения, функциональные возможности сердца, увеличили мышечную силу, способствовали усилению ежедневной активности и улучшению качества жизни.
Практика показывают, что у спортсменов также может быть спровоцировано учащенное сердцебиение, которое называют наджелудочковой тахикардией. Поэтому, если вы активно занимаетесь спортом, лучше всегда провериться у врача, если вы заметили изменение в сердцебиениях при физических нагрузках.
Поговорите со своим врачом о безопасном пути в выполнении регулярных физических упражнений, которые вам нравятся, и которых вы можете придерживаться. Но лучше, если вы обратите особое внимание на такую физическую активность, как плавание, езда на велосипеде и быстрая ходьба.
Сведите к минимуму получение вредных химических веществ, токсинов и загрязненного воздуха
Болезни сердца и воспаление связаны с деятельность свободных радикалов (также называемых оксидативным стрессом) и низким уровнем антиоксидантов в организме. Свободные радикалы могут накапливаться в теле из-за неправильного питания, загрязнений окружающей среды, алкоголя, курения, вредных транс-жиров и из-за недостатка сна.
Исследования показывают, что загрязнение воздуха связано с тромбозом, воспалением и эндотелиальной дисфункцией. Загрязнения вызывают окисление, которое сеет хаос в организме, повреждает клетки, разрушает ткани, способствует мутации ДНК и перегрузке иммунной системы. Вы можете существенно снизить воздействие токсинов, употребляя в пищу органически выращенные продукты, часто находясь на свежем воздухе вне городов, а также уменьшая потребление сигарет или лекарственных препаратов.
Используйте противовоспалительные биодобавки
Прием аспирина иногда может помочь уменьшить воспаление, которое способствует свертыванию крови. Это бывает полезно, когда уже есть симптомы аритмии сердца, но все же важно получить консультацию у врача и обсудить, какие другие лекарства могут быть необходимы для уменьшения осложнений.
Некоторые биологические добавки также могут помочь улучшить способность организма к детоксикации, уменьшению воспалений и к самовосстановлению.
К противовоспалительным добавкам можно отнести:
- Омега-3 жирные кислоты (например, столовая ложка рыбьего жира ежедневно)
- Куркума
- Чеснок
- Коэнзим Q10
- Каротиноиды
- Селен
- Витамин D
- Витамин С
- Витамин Е (лучше, если этот витамин будет поступать из продуктов питания, из-за повышенного риска развития онкологических заболеваний при искусственном витамине Е)
Источники информации
- https://circ.ahajournals.org/content/133/5/457
- https://keranews.org/post/new-study-says-atrial-fibrillation-riskier-women-men
- https://www.mayoclinic.org
- https://www.ncbi.nlm.nih.gov/pubmed/24267810
- https://www.ncbi.nlm.nih.gov/pubmed/19935428
- https://www.heart.org
- https://www.ncbi.nlm.nih.gov/pubmed/22237295
- https://www.nhlbi.nih.gov/health/health-topics/topics/af
- https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0062932/
- https://www.heart.org
- https://www.hrsonline.org/Patient-Resources/Heart-Diseases-Disorders/Atrial-Fibrillation-AFib
Информация на этом сайте не была оценена какой либо медицинской организацией. Мы не стремимся диагностировать и лечить любые болезни. Информация на сайте предоставляется только в образовательных целях. Вы должны проконсультироваться с врачом, прежде чем действовать исходя из полученной информации из этого сайта, особенно, если вы беременны, кормящая мать, принимаете лекарства, или имеете любое заболевание.
Оцените эту статью
Среднее 3.5 Всего голосов (2)
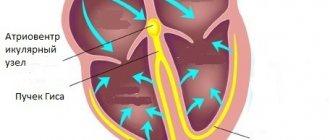
Определение диагноза
Стандартно аритмия мерцательного вида обнаруживается уже в ходе физикального обследования. Неупорядоченный характерный ритм ощущается при проверке периферического пульса.
Также проявляется неритмичность в сердечных тонах, в частности замечаются колебания в их громкости. При обнаружении таких отклонений человек направляется на осмотр к кардиологу.
Диагноз устанавливается посредством проведения электрокардиографического обследования. Если имеет место мерцание предсердий, на ЭКГ отображается хаотичное расположение желудочковых комплексов QRS, в то время как отсутствуют отметки Р, указывающие на сокращение предсердий.
При наличии трепетаний вместо зубцов Р отмечаются предсердные волны. Суточное ЭКГ позволяет контролировать сердечные ритмы, при этом определяется форма аритмии и протяженность пароксизмов, их взаимосвязь с оказываемыми нагрузками.
Если говорить о тестах с уклоном на физические нагрузки (тредмил-тест, велоэргометрия), они направлены на определение симптомов ишемии миокарда. С помощью данных исследований специалистом подбираются антиаритмические медикаменты.
В ходе поведения эхокардиографии устанавливаются размеры сердечных полостей, обнаруживаются возможные тромбы. Можно также определить степень поражения перикарда, клапанов, кардиомиопатии, оценить систолическую и диастолическую функцию левого сердечного желудочка.
ЭхоКГ дает возможность назначить максимально эффективную антиаритмическую и антитромботическую терапию. Более подробную визуализацию органа позволяют получить процедуры МРТ, МСКТ.
Выбор метода лечения описываемой патологии определяется при помощи электрофизиологического чреспищеводного исследования. Так устанавливается прогрессирование аритмии, что немаловажно при планировании введения кардиостимулятора (искусственный водитель ритма), осуществлении катетерной абляции.
Диагностика
Диагноз «мерцательная аритмия» ставится после комплекса диагностических мероприятий: описание жалоб пациента, внешний осмотр, анализы. При осмотре наблюдается неритмичный, или мерцающий пульс, такие же неритмичные сокращения определяются и при выслушивании сердца.
Частота сердечных сокращений может быть, как нормальной, так и увеличенной (тахиформа).
Основные методы диагностики заболевания – кардиограмма, холтеровское мониторирование, анализы крови, рентгенография легких.
На ЭКГ при мерцательной аритмии отсутствуют зубцы Р (вместо них появляются волны f разной высоты и формы). Кроме того, присутствуют неодинаковые интервалы R-R, изменения в сегменте S-T и зубце Т.
Как лечить болезнь?
Выбор лекарств и препаратов направлен, прежде всего, на восстановление синусовых ритмов, на поддержание их на должном уровне.
При надлежаще организованной терапии предотвращаются:
- Рецидивы фибрилляционных приступов.
- Контролируется и нормализуется частота сокращений в сердце.
- Осуществляется действенная профилактика тромбоэмболических патологий.
Чтобы купировать пароксизмы аритмии, рекомендуется использование Новокаинамида, который применяется внутривенно, Амиодарона (внутрь и внутривенно), Химидина (также внутрь). Важен контроль при таком лечении, регулирование электрокардиограммы и нормального уровня кровяного давления.
Менее выраженным является прием Дигоксина, Верапамила, Пропланолола. Лечение подобными медикаментами, таблетками улучшает самочувствие человека при снижении сокращений сердечной мышцы. Реже проявляется слабость в теле, несвойственная одышка.
Важно! Если не наступает положительный результат от проводимой терапии, стандартно проводится электрическая кардиоверсия. Это применение импульсного разряда с целью восстановления нормальных функциональных ритмов.
Во время аритмии, длительность которой превышает 48 часов, может развиться тромбообразование. Чтобы предотвратить столь нежелательный процесс, специалистами рекомендуется применение Варфарина.
Купировать или остановить повторный рецидив приступа после стабилизации синусовых ритмов можно при помощи медикаментов, направленных на устранение аритмических признаков (Пропафенон, Амиодарон).
Если же определена хроническая форма развития болезни, показано регулярное применение адреноблокаторов. В частности это Бисопролол, Метопролол, Атенолол. Помогают кальциевые антагонисты, если осуществляется контроль над полученными результатами коагулограммы.
В запущенной форме аритмии описываемого типа показано лечение основной причины ее возникновения, которое привело к сбою сердечных ритмов. Метод, эффективно устраняющий «мерцалку сердца», заключается в радиочастотном устранении легочных пораженных вен (изоляция их устий).
Это инвазивный способ купирования патологии, эффективность которого, судя по медицинской практике, составляет более 60%. Когда диагностирована постоянная форма аритмии, пациенту может назначаться РЧА сердца, при котором осуществляется «прижигание» специальными электродами беспокоящего органа.
Симптомы мерцательной аритмии
От нормальной работы сердца зависит функционирование всех жизненно важных органов, а при мерцательной аритмии кровоснабжение организма нарушатся. Вот основные признаки и симптомы мерцательной аритмии сердца:
- слабость в мышцах и головокружение;
- потливость (гипергидроз), быстрая утомляемость;
- симптомы стенокардии (грудная жаба);
- панические атаки, страх;
- частое мочеиспускание;
- загрудинные боли, ощущение «замирания» сердца;
- учащение сердцебиения, когда сердце будто «выскакивает из груди».
Следует помнить, что если мерцательная аритмия сердца не сочетается с тахикардией — одной из самых ярких ее проявлений, при котором существенно возрастает частота сердечных сокращений (ЧСС) — распознать ее вовремя бывает сложно. Любое нарушение сердечного ритма потенциально опасно, так как сердце подвергается дополнительной нагрузке и кровообращение ухудшается.
Если приступ аритмии начался более 24 часов назад, а сердечный ритм не восстановился, необходима немедленная медицинская помощь.
Из народной медицины
Снять в домашних условиях недуг, восстановить ритмы сердца помогут доступные и простые рецепты:
- Зеленые плоды конского каштана необходимо измельчить в количестве 1 стакана, настоять на протяжении 20 дней в 300 мл медицинского спирта. Процеженная настойка принимается перед ночным отдыхом по 10 капель.
- Рекомендуется употреблять по 1 ст. ложке свежего сока тысячелистника однократно перед едой, запивать небольшим количеством обычной воды. Курс лечения – 8-10 недель.
- Полезной станет спиртовая настойка боярышника, приготовленная из расчета 2 стакана измельченного сырья на 500 мл водки. Прием – по 2 ч. ложки 2 раза в течение дня, запивать водой.
- Эффективностью при аритмии мерцательного типа отличается травяной сбор, в состав которого входит донник, мята, календула (цветки), адонис, шиповник, цикорий. Данные растения оказывают благоприятное действие на нервную систему, в результате чего ритм сердечных сокращений стабилизируется (порядка 60-100 ударов). Более того, описываемый сбор улучшает кровоток, обогащает важные системы и органы калием, кальцием, кислородом.
- По рекомендациям старожилов, при аритмии стоит использовать землянику. В сушеном виде стебли и ягоды в количестве 2 ст. ложек необходимо заварить в 500 мл горячей воды в термосе.
Что собой представляет народное лечение
На протяжении долгих столетий медицина воспринималась как единое направление, целью которого было помочь справиться человеку с различными недугами. При этом в городских условиях действовали, как правило, алхимики, которые с различных веществ создавали некую субстанцию, обладающую нужными свойствами. В деревнях больше доверяли знахарям, которые изучали целебные свойства различных трав, растений и на их основе готовили различные лекарства.
Народная медицина представляет собой богатый опыт врачевания, основанный на пробах и ошибках многих поколений знахарей, которые в своей практике в основном использовали траволечение.
С начала XIII века все изменилось, поскольку появились первые попытки воздействовать на болезни с помощью заклинаний и заговоров. Подобные оккультные действия крайне негативно воспринимались многими представителями “официальной” медицины, то спровоцировало ее отделения от так называемой нетрадиционной. Все же со временем научными исследования была доказана польза народной медицины, о чем свидетельствует появление о ней воспоминаний примерно с XIX века. В результате накопленные знания в области народной медицины начали еще больше обогащаться, при этом произошло явное отделение этого направления терапии от суеверий и мракобесия.
Сколько живут с аритмией
Развитие и протекание заболевания напрямую зависит от причин его возникновения, возможных проявляющихся осложнений. Если аритмия развилась при тяжелых поражениях миокарда, пороках сердца, возможен большой риск возникновения сердечной недостаточности. Из практики известно, что неблагоприятными являются осложнения тромбоэмболического типа, при аритмии возрастает летальный исход.
Если у человека отсутствуют хронические тяжелые патологии сердца, он чувствует себя удовлетворительно, прогнозирование жизни более удовлетворительное. Важно, чтобы пароксизмы повторялись нечасто, яркий тому пример – идиопатическая аритмия, которая протекает лояльнее, позволяет человеку выдерживать обычные повседневные нагрузки.
Симптомы в зависимости от вида нарушения
Перечень проявлений зависит от типа отклонения.
Если проблема в естественном водителе ритма (синусовом узле):
- Ускорение сердечной деятельности. До 180 ударов в минуту, выше практически не бывает.
- Потливость, гипергидроз. Пациента можно выжимать.
- Слабость, сонливость, желание прилечь.
- Ощущение боли в грудной клетке, не значительное по интенсивности.
- Одышка. На фоне полного покоя.
- Невозможность уснуть. Синусовая тахикардия может возникнуть в любой момент. При развитии в ночное время ощущение биения сердца мешает отдыху.
Длительность — от 10 минут до нескольких суток. Запущенные органические формы дают постоянную, непрерывную симптоматику. Однако пациенты привыкают к собственному состоянию и уже не предъявляют жалоб.
Пароксизмальная разновидность протекает куда характернее и опаснее:
- Боли в грудной клетке. Давящие. Жгучие. Не реагируют на перемену положения тела, усиливаются при незначительной физической активности.
- Ускорение сердечной деятельности существенное. На уровне 300-400 ударов в минуту. Субъективно фибрилляция не ощущается. Проявления — переворачивание в груди, пропускание, замирание.
- Тошнота.
- Бледность кожных покровов.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Повышенная потливость.
- Рвота.
- Потеря сознания.
- Нарушения мочеиспускания.
Пароксизмальная форма всегда протекает приступами. Начинается эпизод с резкого удара в груди, толчка. Потемнения в глазах. Дыхание перехватывает. ЧСС растет, пока не достигнет пика.
Продолжительность — от пары минут до нескольких часов. Прогрессирование приводит к стабилизации поражения.
Внимание:
Состояние может перейти в перманентное или хроническое, тогда пароксизм длится неопределенно долго. Постоянно сопровождает пациента.
Причина тахиаритмии подобного рода чаще в нарушении проводимости сердца, блокаде, перенесенном инфаркте, особенностях нервной системы. Исключают вероятные факторы по одному, пока не доберутся до истины.
Профилактика заболевания
Первичные профилактические мероприятия заключаются в интенсивном и предельно раннем лечении «возможных предшественников» аритмии. Это может быть сердечная недостаточность, кровяное повышенное давление.
Что касается вторичной профилактики, она направлена на:
- Поддержание советов специалиста относительно противорецидивирующей медикаментозной терапии.
- Ограничение психологических и физических нагрузок.
- При необходимости прохождение вмешательства кардиохирургов.
- Категорический отказ от алкоголя и курения.
При подозрении на мерцательную аритмию следует незамедлительно обследоваться у доктора. Важно своевременно выявить ухудшение здоровья, установить максимально точный диагноз, пройти необходимую терапию.
(
1 оценок, среднее: 5,00 из 5)