Протекание беременности в организме женщины — это сложный физиологический процесс, который требует напряжения всех органов и систем. Если организм беременной до процесса зачатия был здоров, то это не вызовет чрезмерного физического стресса. Однако если имеются сопутствующие заболевания или неустановленные до беременности патологические отклонения, то это может стать угрозой как для здоровья, так и для жизни самой женщины и ее будущего ребенка.
Существует ряд ситуаций, в которых аборт проводят по медицинским показаниям. Осуществляться данная процедура может на разных сроках. Время проведения аборта влияет на выбор метода его осуществления.
Как происходит аборт
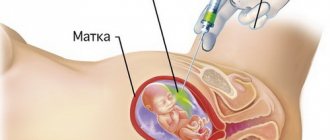
Оплодотворенная женская половая клетка в полости матки прикрепляется к ее стенке в течение недели. Это процесс называется имплантацией. И он означает образование взаимосвязи организма мамы и ребенка. Но на этапе имплантации и дальнейших недель эта связь еще не слишком прочная.
В дальнейшем под влиянием женских половых гормонов происходит разрастание тканей и образование детского места или плаценты. Через плаценту врастают сосуды, идет активный обмен продуктами жизнедеятельности плода и материнского организма. Этот орган формируется через 12—16 недель с момента зачатия. И разрушение плаценты представляет уже гораздо более трудную задачу. Поэтому абортом на ранних сроках считается прерывание беременности, проведенное до 12 недель, а на поздних — после 12.
На ранних сроках
Во время прикрепления эмбриона к оболочке матки происходят постоянные гормональные взаимодействия. Стимулируется рост эндометрия в области прикрепления, блокируется рост других фолликулов, усиливается кровообращение и т. д. Все эти этапы подвержены влиянию биологически активных веществ, и в этот момент связь плодного яйца с маткой несложно разрушить, поскольку нет еще явных анатомических структур, обеспечивающих эту связь. Иными словами возможно отторжение эмбриона. В ряде случаев это происходит по естественным причинам, связанным с патологией репродуктивной системы матери. Тогда это называется выкидыш.
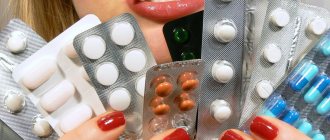
Однако можно вызвать этот процесс извне приемом препаратов. Этот способ раннего аборта называется медикаментозным.
Его суть заключается в прием препаратов, которые блокируют взаимодействие прогестерона— ключевого гормона развития и поддержания беременности— с его рецепторами в матке. Отсутствие влияния прогестерона активирует сократительную активность матки, снижает прочность прикрепления эмбриона, в результате чего наступает его отторжение.
Для того чтобы усилить активность изгнания плода, через сутки принимают другой препарат, который содержит аналоги естественных простагландинов. Они влияют на выработку окситоцина и усиливают мышечную активность. Поэтому через 24—48 часов можно ожидать появление кровянистых выделений и наступление аборта.
Другой вариант раннего прерывания называется мини-аборт. Его проведение продиктовано уже более прочным взаимодействием плода и матери, ведь чем дальше, тем больше эпителиальных структур образуется в месте прикрепления плодного яйца. Мини-аборт представляет собой вакуумную аспирацию плода.
Под действием отрицательного давления аппарата происходит разрушение эмбриона и окружающих его тканей и удаление продуктов через аспиратор. Этот способ уже предполагает проникновение в полость матки специальных инструментов — зондов, вакуум-аспиратора, поэтому проводится только в гинекологических кабинетах. Однако особой сложности не представляет и редко вызывает неблагоприятные реакции организма.
На поздних сроках
После трех месяцев развития плода процесс его удаления уже не так прост. В это время активно формируется или уже сформирована плацента — это целый орган, со всеми его сосудами, нервами и большим количеством тканей. Поэтому для удаления эмбриона необходимо применять более радикальные способы.
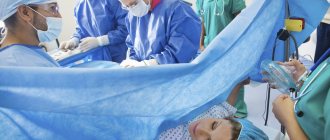
Выскабливание полости матки в этой ситуации является эффективным методом прекращения беременности.
По-другому этот способ называется кюретаж, потому что для удаления плодного яйца используется специальный инструмент — кюретка.
При помощи нее врач удаляет элементы детского тела, разрушая его острыми краями кюретки. Процедура проводится вслепую, поэтому есть риск повреждения стенки органа, в частности насквозь — перфорации. Но этот метод хирургического прерывания беременности редко приводит к неполному аборту, то есть оставлению элементов плода в полости матки, что уменьшает вероятность повторных вмешательств.
Кюретаж можно проводить до 22-ой недели беременности, но нужно помнить— чем позже сделать выскабливание, тем более сложной будет сама процедура и возможные осложнения.
Когда противопоказан
Противопоказания к аборту устанавливаются результатом обследований и сдачи анализов. Если женщина откажется от искусственных родов, ни один врач не сможет ее переубедить. Тогда будущие мамы берут всю ответственность своей жизни и жизни ребенка на себя.
Есть ряд причин, когда подобная манипуляция повлечет за собой необратимые последствия. При подозрении на такой исход, доктора рекомендуют отказаться от него.
Основные противопоказания.
- Срок больше 12 недель. Удаление плода возможно только в первом триместре. Спустя двенадцать недель подобные манипуляции проводятся только по разрешению специалистов.
- Вынашивание ребенка при резус-конфликте. Если у партнеров разные резусы, то только первая беременность может быть успешной. Поэтому врачи рекомендуют сохранять ее.
- Воспалительное заболевание, проявляющееся в острой форме. Назначается полноценное лечение.
- Болезнь мочеполовой системы. В таких моментах высок риск распространения болезни на матку. Поэтому изначально проводится лечение.
- Внематочная беременность. В таком случае остановки развития малыша не избежать. Но для этого применяется операция по удалению плодного яйца.
Показания
Для проведения аборта существуют обоснованные ограничения. До 12 недель женщина может произвести прерывание по собственному желанию, но после этого срока такой возможности уже нет и можно руководствоваться только особыми показаниями.
Такое разграничение продиктовано несколькими причинами. Во-первых, по мере развития беременности усложняется процесс ее прерывания— об этом уже было рассказано выше. Во-вторых играет свою роль этическая и моральная стороны вопроса: плод развивается, растет и после 22 недель развития уже начинает проявлять свою жизнедеятельность самостоятельно. Поэтому необходимо помнить о показаниях к аборту.
Медицинские
Взаимное влияние плода и организма матери друг на друга приводит к изменению жизнедеятельности организма беременной. Нередко возникает или же существует изначально ряд ситуаций, при которых беременность не только нежелательна, но и небезопасна для обоих. В этом случае ее прекращение может быть осуществлено на любых сроках, потому что напрямую угрожает жизни матери или же у плода имеются пороки развития, ограничивающие его нормальное самостоятельное существование после рождения. Медицинские показания разделяют на ограничения со стороны матери и ограничения со стороны плода.
Со стороны материнского организма прекращению беременности могут послужить:
- тяжелые сердечно-сосудистые заболевания и пороки сердца;
- декомпенсация патологии легких;
- тяжелое течение сахарного диабета, осложненное патологией почек;
- некоторые психические патологии;
- инфекционные заболевания (такие как ВИЧ, краснуха, сифилис, активные формы туберкулеза);
- тяжелые патологии эндокринной системы;
- болезни кроветворных органов, гемобластозы;
- наследственные и дегенеративные заболевания нервной системы;
- злокачественные опухоли;
- сосудистые заболевания головного и спинного мозга;
- болезни органов пищеварения (с частыми обострениями или в терминальной стадии);
- осложнения предшествующих беременностей и родов и т. д.
Эти показания должен определить акушер-гинеколог совместно со специалистами соответствующих профилей, а решение о прекращении беременности будет приниматься консилиумом врачей.
Со стороны плода к аборту могут привести врожденные генетические заболевания и гибель в утробе матери.
Социальные
Единственным социальным показанием для аборта на сегодняшний день является беременность в результате изнасилования. Причем данный факт должен быть удостоверен. Ранее существовавшие показания (инвалидность или гибель супруга) утратили силу в 2012 году.
Аборт по медицинским показаниям
31.08.2017
Алексей Новиков
Хотите посмотреть на сферический разговор об абортах в вакууме? Телеканалу «СПАС» удалось собрать ток-шоу, в котором были абсолютно все нормативные составляющие такой «дискуссии». Говорят, хорошие шахматисты могут просчитывать ходы соперника чуть ли не до конца партии. Вот так и тут: я прямо слышал следующую реплику оппонентов. Это не потому, что я хороший шахматист или великолепный демагог. Просто именно так выглядят абсолютно все разговоры про аборты, которые я видел за последние десять лет. Неважно где – в каментах, на форумах, в ток-шоу. И на что я хочу обратить внимание: программа длится один час и тринадцать минут – и сорок минут, не меньше, занимает обсуждение, которое началось сразу, на пятой минуте. «А что если есть медицинские показания?»
Ох уж эти «медицинские показания». Убойный козырь. Причем реально убойный – передачу-то слили фактически. А почему? Потому что в отличие от каких-то там «не могу ипотеку отдать» или «не хочу ребенка» вопрос диагноза объективный и предметный. Но не это самое главное. Главное то, что под этим словосочетанием каждый подразумевает то, что он хочет, и поэтому использование этого аргумента – быстрый, простой и эффективный способ заболтать разговор. Посмотрите диалог врачей с конца седьмой минуты. Один говорит про тромбоэмболию матери, с которой можно выносить ребенка, а другая – про отсутствие брюшной стенки у плода. В огороде бузина, а в Киеве дядька, да.
Так что делать? Как отвечать и дискутировать на эту тему? Сейчас всё расскажу.
ЧАСТЬ ПЕРВАЯ. ВВЕДЕНИЕ
Первое.
Нельзя впихнуть невпихуемое и объять необъятное. Рассуждать на тему конкретных диагнозов у конкретных людей невозможно по определению, так что в общих чертах может быть сформулировано только отношение к типам ситуаций: 1) развитие беременности угрожает жизни матери; 2) ребенок нежизнеспособен; 3) ребенок имеет дефекты развития; 4) внематочная беременность; 5) изнасилование.
Второе.
Разводя дискуссию о «медицинских показаниях», надо учитывать статистику, которая говорит о том, что по данной статье проходит не больше 3% от общего числа абортов. По данным ЦНИИОИЗ, в 2012 году доля абортов, выполненных по медицинским показаниям, составила 2,63% от общего количества. Начиная с 1992 года их доля колебалась от 1,4% до 4,2%. При этом доля абортов, сделанных по желанию, составила в том же 2012 году почти 69%, а в 1992-м – 87,7%. Очевидно, что на общую картину аборты по показаниям влияют не сильно, занимая фактически последнее место, т.к. количество криминальных абортов и абортов по социальным показаниям вообще исчезающе мало. Это как бы говорит нам о том, что проблема не первостатейная. А вот в разговорах наоборот – 90% об этом.
Третье.
Особую сложность ситуации придает тот факт, что тут есть конфликт интересов как минимум двух равноценных индивидов (это если не считать уже имеющихся детей данной женщины). Можно, конечно, изящно нивелировать проблему, заявив, что «жизнь одного человека (ребенка) представляет большую ценность, чем здоровье другого человека (женщины)», как это делают некоторые активисты, но, на мой взгляд, это не самое лучшее решение.
Четвертое.
Политический момент. Если говорить о каком-либо ограничении или даже запрете абортов, то возникает вопрос наличия исключений. Плюс классическая проблема «жизнь одного против жизни многих». Допустим, народ соглашается ограничить аборты по желанию, но требует оставить по медпоказаниям. И раз наличие возможности сделать аборт остается, соответственно, все равно гибнут нерожденные дети, да и коррупционная лазейка появляется. В ряде стран аборты запрещены и по медицинским показаниям тоже, и ничего – живут как-то. В Польше опять же недавно скандал был, когда власти решили запретить аборты окончательно. И это при учете того, что по официальной статистике там абортов что-то около тысячи в год было.
Пятое.
Как в автомобиле самая ломающаяся деталь – это прокладка между рулем и сиденьем, так и тут. 99% людей, обсуждающих эту проблему, даже приблизительно не знакомы с предметом дискуссии.
ЧАСТЬ ВТОРАЯ. СУТЬ
Необходимое примечание.
Два слова: «гипердиагностика» и «перестраховка». Причем не на уровне конкретных врачей, а заданные стандартами сопровождения беременности. Количество анализов и исследований, которым подвергается беременная женщина, хотя и не достигло бесконечности, но уверенно к ней стремится, и найти в них что-то не отвечающее нормативам рано или поздно удается. А потом начинается направление в специализированные и так далее. Дополнительный стресс. Ну и плюс фактор личности. Можно столкнуться с таким узистом, что он тебе и рак мозга найдет. Но это тема отдельного разговора. Самое интересное, что за результаты диагностики никто никакой ответственности не несет. Скажут «больной ребенок», сделают аборт, а патанатомического исследования плода не будет. Был там условный синдром Дауна или нет – неважно. Вот бородавку если удалят, то ты получишь справку от патологоанатома, а тут – нет. Нужен такой объем исследований или нет, какие есть проблемы – тема отдельного профессионального разговора. Но факт остается фактом: обследований много, найти что-нибудь подозрительное могут практически у всех.
Первое. Угроза жизни матери
Для того чтобы выработать отношение к данной проблеме, необходимо определить объект защиты. Если в его качестве мы выбираем только ребенка в утробе, тогда какие-либо интересы матери мы можем объявить второстепенными или несущественными и, соответственно, их не учитывать. Если же мы считаем, что мать также является подзащитной, то тогда возникает явный конфликт интересов, который необходимо решать с учетом всего разнообразия возможных факторов.
Отношение к данной ситуации с точки зрения Православной Церкви достаточно явно выражено в Основах социальной концепции РПЦ:
XII.2. <�…> В случаях, когда существует прямая угроза жизни матери при продолжении беременности, особенно при наличии у нее других детей, в пастырской практике рекомендуется проявлять снисхождение. Женщина, прервавшая беременность в таких обстоятельствах, не отлучается от евхаристического общения с Церковью, но это общение обусловливается исполнением ею личного покаянного молитвенного правила, которое определяется священником, принимающим исповедь.
Хотя существует довольно распространенное мнение о том, что в данной ситуации надо принимать всё как есть («положиться на волю Божью»), я не могу с этим однозначно согласиться. Когда речь идет о человеческой жизни, решать может только обладатель этой самой жизни. Нельзя никого насильно сделать героем. Конечно, есть масса случаев, когда женщина с онкологическим заболеванием, например, отказывалась от химиотерапии, чтобы сохранить беременность. Но я не могу взять на себя смелость на основе подобных случаев делать какие-либо категоричные выводы и тем более настаивать на том, что для данной проблемы есть только одно решение.
Второе. Нежизнеспособность ребенка
Допустим, что развитие беременности не угрожает жизни матери напрямую, но у плода имеется подтвержденная фатальная патология. С одной стороны, решение однозначное. С другой стороны, надо понимать, что принудительное родоразрешение – это риск для матери, и, возможно, стоит позволить ребенку родиться естественным путем. Опять же: в случае искусственного прерывания беременности тело родителям не отдадут, а утилизируют как медицинские отходы. Хотя некоторым людям, особенно верующим, было бы важно похоронить ребенка по-человечески. И если брать религиозный аспект, то и окрестить, если уж есть такая возможность. Повторю, каждая такая ситуация должна рассматриваться индивидуально, и здесь нет и не может быть каких-то общих для всех решений. Но некоторые опции в нашей медицине на данный момент отсутствуют напрочь.
Третье. Инвалидность ребенка
Очевидно, что с точки зрения здорового человека инвалидность представляется чем-то запредельно ужасным. Никто не хотел бы лишиться ног, рук, зрения или разума. И тем более не хотел бы, чтобы у него родился такой ребенок. Это вполне понятная эмоциональная позиция. Но, как всегда, реальность отличается от того, что люди обычно себе представляют. Здесь в первую очередь стоит сказать о том, что отклонения в развитии бывают разные. В рамках этой статьи можно разделить их на поддающиеся лечению, например гидроцефалия, требующие поддерживающей терапии и особого ухода, как синдром Дауна, и самые тяжелые случаи. Такое разделение весьма и весьма относительно, но позволяет хотя бы в первом приближении внести некоторую определенность, потому что обычно речь идет о каком-то совсем условном заболевании.
Что касается случаев, поддающихся терапии, то стоит отметить, что далеко не все родители особенных детей жалеют о том, что у них такие дети родились. Также стоит подумать о следующих моментах:
1. С учетом того, что у нас в стране фактически свободно производятся аборты, инвалиды продолжают рождаться. И далеко не все заболевания, в том числе и такие, по сравнению с которыми синдром Дауна может выглядеть как легкое недомогание, диагностируются пренатально. Кроме того, инвалидом человек может стать и после рождения. (Об этом позже.)
2. Диагностика, направленная исключительно на то, чтобы любой ценой вычислить инвалида, будет трактовать сомнения в худшую сторону. Как это, собственно говоря, и происходит сейчас. В отсутствие контроля результатов это приводит к тому, что на одного действительно больного приходится еще один-два-три (статистику-то неоткуда взять) здоровых, абортированных по подозрению. И даже не только потому, что врачи не могут правильно что-то диагностировать. Всегда есть определенная доля женщин, которые не приняли окончательное решение. И им достаточно небольшого воздействия, чтобы чаша весов склонилась в ту или иную сторону.
3. Можно сколько угодно закрывать глаза на людей с ограниченными возможностями, но они были, есть и будут. Очевидно, что единственный способ реально избавиться от них – убивать после рождения. Я надеюсь, что до такого прогресса гуманистической мысли мы все-таки не дойдем. Значит, надо научиться жить так, чтобы любой человек имел возможность реализовать свои потенциалы. Не мы первые столкнулись с такой проблемой, и опыт в данной сфере уже наработан достаточно большой. Остается его применять на практике. Причем такое изменение среды принесет пользу и здоровым людям, потому что в низкопольный автобус удобно забираться не только с инвалидной коляской, но и с детской, по пандусу может зайти и бабушка, которой трудно подниматься по ступенькам, а за наличие спусков с тротуара местную администрацию благодарят и велосипедисты. Стоит также не забывать, что любой, даже самый здоровый, человек может в любой момент оказаться инвалидом. И ему будет намного легче в том случае, если его жизнь и социальная активность на этом не прервутся.
4. Самое интересное. В данном случае неотъемлемой частью борьбы с этим видом абортов должна быть социальная поддержка. Мы должны быть готовы сказать: твой ребенок не такой, как все остальные, но мы ценим абсолютно каждую человеческую жизнь, поэтому готовы помочь тебе с воспитанием этого ребенка любыми средствами, включая помещение под наш присмотр. Церковные приюты для таких детей действительно существуют, причем часто они абсолютно уникальны, как, например, приют для слепоглухонемых детей в Сергиевом Посаде. Но нужна более системная работа.
Четвертое. Внематочная беременность
Тут будет некоторое количество специальной информации, но это необходимо. Беременность, при которой оплодотворенное яйцо имплантируется вне полости матки, называется внематочной (эктопической) – graviditas extrauterina
, при этом имплантация яйцеклетки происходит вне децидуально измененного эндометрия. Внематочная беременность возникает примерно в 2% случаев. Децидуальные изменения клеток эндометрия – это особое состояние, фактически подготовка матки к принятию плодного яйца, если оно оплодотворено, и к развитию беременности. Децидуальная ткань играет важную роль в имплантации плодного яйца, а также выполняет функцию защитной прослойки от повреждения стенок матки агрессивно внедряющимся хорионом – ворсинками плодного яйца.
Для тех, кто не в курсе. Есть яичник, где созревают яйцеклетки, есть матка, где оплодотворенные яйцеклетки развиваются, и есть маточная труба, которой яичники и матка соединяются. И вот созревшая яйцеклетка по этой трубе ползет-ползет и натыкается на рой сперматозоидов. (Или не натыкается, но это другая история.) После непродолжительного кастинга происходит оплодотворение, и яйцеклетка начинает делиться. И, конечно, ползти дальше в матку, которая всячески готовится к приземлению и дальнейшему развитию беременности. Но может произойти неприятность, и яйцеклетка попытается имплантироваться где не надо: в трубе (чаще всего – 98% случаев), яичнике или шейке матки. Иногда может выйти в брюшную полость и попытаться имплантироваться там. Чуть ниже об этом расскажу.
Так вот: нигде, кроме матки, эмбрион развиваться не может. Никакой другой орган не обладает нужной эластичностью и не может сопротивляться проникновению «корневой системы» эмбриона. Развитие беременности приведет к повреждению органа, внутреннему кровотечению и, возможно, смерти матери. Практически без шансов. Но в каждом правиле есть исключения. По статистике, 98% внематочных беременностей являются трубными, 0,1% – шеечными и, по разным данным, от 0,0003% до 1,4% – брюшными (абдоминальными)[1]. Именно в случае развития брюшной внематочной беременности плод имеет некоторые шансы (около 20%) развиться до того срока, на котором можно будет сохранить его жизнь после извлечения из тела матери.
Поясню на конкретном расчете. Берем 100 миллионов беременностей. 2% от общего количества беременностей внематочные (это 2 миллиона). Из них брюшных 0,003% – 1,4% (от 60 штук до 28 тысяч). Имеют шансы успешного родоразрешения 20%, то есть от 12 штук до 5,5 тысяч. Натуральные исследования показывают число, близкое к минимальному расчетному: «Живорождения при абдоминальной беременности крайне редки. Например, при количестве рождений в мире около 130 млн детей в год удалось идентифицировать всего 38 случаев живых детей, рожденных от таких беременностей за пять лет (2008 – 2013), причем материал собирался по 16 странам, на разных континентах»[2].
Интересно отметить, что даже в Ирландии, стране с одним из самых жестких противоабортных законодательств, подход к внематочной беременности близок к российскому: на тематическом сайте говорится, в общих чертах, следующее: внематочная беременность – это угрожающее жизни состояние. К сожалению, сохранить её невозможно. Далее перечислены методы, которые предлагает медицина для помощи женщинам в такой ситуации. Причем упоминается и «наблюдение». Но подчеркивается, что оно возможно только в том случае, если такая беременность находится на очень раннем сроке и является «замершей» (снижается уровень маркерных гормонов и др.). И это делается для того, чтобы избежать травмирующих операций по удалению трубы и т.п., а не по причинам возможности продлить такую беременность. Расчет на то, что она сама исчезнет. Наоборот, если появляются признаки её развития, то ставится вопрос о её скорейшем удалении, чтобы избежать опасного для жизни разрыва трубы и т.п. То, что в очень редких случаях, на уровне чуда, такие беременности могут приводить к рождению живого ребенка, – это исключения, которые не могут опровергнуть имеющиеся в настоящее время данные об этом патологическом процессе, а наоборот, только подтверждают их. И не могут определять медицинские методы помощи женщинам в таких ситуациях.
Аналогичной точки зрения придерживается Министерство здравоохранения Австралии и Департамент здравоохранения Великобритании.
Случаи вынашивания такой беременности – это казуистика. К тому же родоразрешение в таком случае – это тяжелая полостная операция, грозящая серьезными осложнениями. Да и ребенок в процессе роста получит определенные повреждения, что приведет к развитию различных патологий.
Но мысль активистов не стоит на месте, поэтому есть ряд деятелей, которые приравнивают операцию по прерыванию внематочной беременности к аборту. Одни просто говорят, что раз Бог послал такое испытание женщине, значит, надо это принять и смиренно отдать концы. К слову, именно после таких высказываний я понял, что работы с православной аудиторией требуется не меньше, чем с неправославной, и решил делать соответствующий тренинг. Другие же более изобретательны, поэтому утверждают, что внематочная беременность должна развиваться под наблюдением, чтобы в случае чего родоразрешить или вообще пересадить эмбрион из трубы в матку.
Насчет «пересадить»: так сделать нельзя, потому что уже нарушены тончайшие механизмы имплантации, они реализованы при использовании эндометрия трубы и не могут уже быть повторены при подведении плодного яйца к слизистой матки. И эндометрий матки в ситуации с внематочной находится в двойственном состоянии: с одной стороны, претерпевает гравидарные изменения (то есть те, которые происходят во время беременности), с другой стороны, не «видя» эмбриона, пытается отторгаться. В 90% случаев пациентки кровят. «Подсадка» – это всего лишь провокация восходящей инфекции, но не шанс на выживание. Насчет «наблюдать»: у нас в стране, как только прозвучал диагноз suspicio graviditas extrauterina
, т.е. подозрение на наличие внематочной беременности, пациентка себе не принадлежит: только экстренная госпитализация и наблюдение в условиях круглосуточного стационара или немедленная операция. Бывало, с того света доставали непутевых мамаш после ЭКО, сидящих дома и «сохраняющих» до разрыва трубы с внутренним кровотечением и комой на фоне кровопотери в 2,5 литра. То есть наблюдение как бы будет, но ровно до того момента, как внематочная беременность будет подтверждена окончательно.
Резюмирую. Внематочная беременность – острое, угрожающее жизни матери состояние, требующее немедленного оперативного вмешательства. Шансов выжить у ребенка фактически никаких (для зануд – один к трем с половиной миллионам), причем часто на момент операции он уже мертв.
Окончание статьи:
Аборт в результате изнасилования.
—————
1 Барто Р.А «Что такое внематочная беременность»; К. Мак-Интайр-Зельтман, Л. Эндрюс-Дитрих «Акушерство» (глава 17 «Внематочная беременность»); Майоров М.В., Жученко С.И., Черняк О.Л. «Внематочная беременность: современные методы диагностики и лечения».
2 Live births resulting from advanced abdominal extrauterine pregnancy, a review of cases reported from 2008 to 2013 (https://www.webmedcentral.com/article_view/4510).
Законодательство
Конституция Российской Федерации гарантирует женщине права и свободы, в частности, согласно статье 36 закона об охране здоровья граждан РФ, каждая женщина имеет право самостоятельно решать вопрос о материнстве. Но с оговоркой: до определенного срока. По медицинским показаниям беременность может быть прекращена в любое время.
Эти показания регулируются Инструкцией о порядке разрешения операции искусственного прерывания беременности по медицинским показаниям и Перечнем медицинских показаний для прерывания беременности. Перечень содержится в Приказе Министерства здравоохранения РФ от 3 декабря 2007 года № 736 с изменениями и дополнениями от 2011 года.
Приказ Минздравсоцразвития— это основополагающий документ в определении медицинских поводов.
Социальные показания регулируются Постановлением Правительства РФ от 06.02.2012 № 98. При этом необходимо присутствие руководителя медицинского учреждения, врача акушера-гинеколога, юриста и специалиста по социальной работе.
Социальные показания для прерывания беременности
По социальным показаниям, операция аборта может быть предпринята только в тех случаях, в которых нет моментов, могущих осложнить как ход самой операции, в особенности ее последствия.
С этой точки зрения противопоказаниями к производству операции аборта по социальным показаниям, прежде всего, является:
- Беременность свыше 12 недель у повторно беременных и 10 недель у первобеременных, или при отсутствии потомства вообще.
- Генитальный инфантилизм и гипоплазия.
- Воспалительные заболевания придатков, тазовой брюшины и клетчатки, а также признаки открытой гонореи.
- Гнойные эрозии и эндоцервициты негонорейното происхождения.
- Злокачественные и язвенные процессы на наружных половых частях влагалища и шейке матки.
- Воспаление червеобразного отростка в острой и подострой форме с повышением температуры.
- Так называемые фокальные инфекции: ангина, грипп, флюс, гнойный отит, раны и язвы с нагноением, фурункулез.
- Подозрения на внематочную беременность.
Диагностика
Для того чтобы прервать беременность, необходимо задокументировать сам факт беременности. Для этого проводится анализ крови и мочи на хорионический гормон и ультразвуковое исследование, при котором можно определить сердцебиение плода уже на 5-ой неделе развития. Это будет достоверным признаком беременности.
Прежде чем произвести аборт на ранних сроках, требует провести диагностику воспалительных и инфекционных заболеваний:
- взять мазок на флору из влагалища;
- сделать общий анализ крови;
- провести осмотр.
Если аборт проводится по медицинским показаниям, то необходима консультация специалиста по профилю заболевания, чтобы его удостоверить.
Что касается аномалий развития плода, то здесь помогут скрининговые обследования беременной в положенные сроки в женской консультации. 90 % врожденных патологий выявляется уже в первом триместре на 11-ой неделе при помощи УЗИ и определения биохимических маркеров хромосомных нарушений. Для проведения этих исследований не нужно проводить инвазивные процедуры, например, забор околоплодной жидкости, и они не требуют больших затрат. Каждая беременная при постановке на учет в женскую консультацию подлежит этому скринингу.
Подготовка к процедуре
Для успешного и безопасного проведения аборта к нему необходимо подготовиться. Если женщина использует таблетки, то особенной подготовки не требуется, достаточно не принимать обильную и тяжелую пищу накануне и соблюдать режим накануне процедуры, чтобы уменьшить стрессовые воздействия на организм. Первоочередную важность приобретает психологическая подготовка: женщина должна быть уверена в своем решении, если это происходит по ее желанию.
Если предстоит мини-аборт или кюретаж, то нужно ограничить физические нагрузки, исключить половую жизнь за 4—5 дней до процедуры, а накануне вечером принять легкий ужин и исключить вредные привычки. Также необходимо провести гигиеническую обработку наружных половых органов, но без использования химических средств интимной гигиены. Также нежелательно использовать ежедневные прокладки и тампоны накануне.
Независимо от вида аборта беременная должна пройти ряд обследований:
- общий анализ крови и мочи;
- определение группы крови и резус-фактора;
- биохимический анализ крови;
- определение некоторых показателей коагулограммы;
- мазок на флору.
В ряде случаев необходима госпитализация.
В этом случае женщина должна:
- сдать биохимический анализ крови;
- сделать ЭКГ;
- сделать рентген грудной клетки;
- а также дать кровь на ВИЧ и гепатиты.
Методика выполнения
Медикаментозный аборт не представляет сложности в выполнении. Под контролем врача женщина принимает 3 таблетки Мифепристона, несколько часов находится под наблюдением доктора и может отправляться домой. Через сутки принимается еще одно лекарство, чтобы усилить сокращения гладкой мускулатуры половых органов. В это время происходит отделение эмбриона и появляются характерные кровянистые выделения, сопровождающиеся небольшими болями внизу живота.
При выполнении мини-аборта женщину помещают на гинекологическое кресло, в половые пути вводят тонкий катетер и достигают полости матки, в ней аппаратом создается отрицательное давление и разрушается плодное яйцо, которое затем удаляется при помощи аспирации. Иногда для проведения манипуляции требуется местная анестезия и расширение входа в матку специальными инструментами — бужами. После вакуум-аспирации пациентке предлагают несколько часов полежать, а через 5—7 суток приглашают для проведения узи.
Кюретаж представляет собой более сложное вмешательство. Его также проводят на гинекологическом кресле. Сначала обезболивают место действий, непременно расширяют вход во влагалище и матку расширителями Гегара. Затем проводят зондирование полости матки и вводят кюретку. При помощи этого инструмента осторожными движениями удаляют эмбрион и содержимое из матки. После процедуры выполняют узи-контроль.
Нередко выскабливание проводится под общим наркозом, тогда проводится более сложная подготовка и введение наркозных препаратов.
Восстановление
После аборта женщина находится в уязвимом состоянии для всех неблагоприятных факторов. В это время важно придерживаться особых рекомендаций, особенно сразу после проведения аборта.
Первые сутки
В день проведения прерывания беременности могут появиться тянущие боли внизу живота. Это нормально, и говорит о том, что матка сокращается и выводит оставшиеся разрушенные ткани и сгустки крови. Поэтому еще одним нормальным явлением будет небольшое количество кровянистых выделений. Они могут продолжаться до 5—7 дней в зависимости от радикальности процедуры и индивидуальных особенностей. Также будут беспокоить слабость, общее недомогание. Это связано с мощной гормональной перестройкой и реакцией организма на аборт как на стресс.
Рекомендуется в первые сутки соблюдать щадящий режим, иногда даже постельный. Нежелательны ни физические ни психологические нагрузки. Показан прием противовоспалительных препаратов и других медикаментов по назначению врача. Питание должно быть сбалансированным и полноценным, но нельзя переедать или принимать алкоголь. Также стоит отказаться от тонизирующих напитков: крепкого кофе или чая. Необходимо наблюдать за изменениями характера и объема выделений и контролировать температуру тела.
В каких случаях нельзя делать аборт?
Четкого перечня противопоказаний к искусственному прерыванию беременности нет. Если риск для здоровья матери высок, аборт проводят для сохранения жизни женщины.
Крайне нежелательно искусственное удаление плода из полости матки при таких состояниях:
- острые воспалительные процессы в органах малого таза;
- гнойники в области мочевого канала;
- подострая стадия аппендицита, с повышением температуры тела;
- тяжелые состояния на фоне острого инфекционного процесса (повышения температуры выше 37,5);
- внематочная беременность;
- аборты чаще 2 раз в год.
Окончательное решение о сохранении или прерывании беременности следует принимать совместно с гинекологом и смежными специалистами. Получить профессиональную консультацию, выявить показания и противопоказания к аборту помогут врачи современного медицинского центра абортов и контрацепции.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Реабилитация
Дальнейшее ведение послеабортного периода направлено на восстановление репродуктивной функции и работы других органов и систем. При этом основные рекомендации будут касаться как образа жизни, так и медикаментозного воздействия на организм.
Обязательное лечение
Назначение некоторых препаратов необходимо после прерывания беременности. Это связано с выраженным ответом тела на агрессивные действия при аборте. Развивается местная воспалительная реакция в органах половой системы, что может выражаться в слабости, усталости, повышении температуры.
Чтобы уменьшить выраженность этого своеобразного механизма защиты, назначают лекарства с противовоспалительной активностью.
Их нужно принимать на протяжении недели или даже двух.
Поскольку есть риск инфекционных осложнений могут назначаться препараты широкого спектра действия: защищенные пенициллины, цефалоспорины. А при обширной травме, сниженном иммунитете женщины их выписывают целях профилактики. Прием антибиотиков составляет 5—7 дней.
Если же развивается непосредственно инфекционный процесс, то показано определение возбудителя и его антибиотикочувствительности. До результатов этих анализов выбирают антибиотики, исходя из предполагаемого спектра микроорганизмов.
Гормональные изменения в половой системе могут нарушать ее работу на длительное время, поэтому акушеры-гинекологи нередко прибегают к назначению оральных контрацептивов. Эти препараты регулируют циклический выброс гормонов, поэтому предпочтительно использовать не монофазные, а двух- или трехфазные препараты.
Комбинированные оральные контрацептивы или по-другому КОК — это лекарства, требующие врачебного контроля. Поэтому подбираются они строго по показаниям врачом.
Дополнительное
Восстановление других функций организма представляет собой не менее важную задачу. Чтобы компенсировать снижение иммунной устойчивости, можно принимать биологически активные добавки и витаминные препараты. При этом важно включать в рацион витамин Е и витамин С, поскольку они влияют на женскую половую систему.
Также будут полезны антиоксиданты и средства растительного происхождения, повышающие иммунитет. К таким относятся различные настойки: жень-шеня, элеутерококка. Среди других средств фито-терапии можно применять противовоспалительные растительные сборы, например, липу с ромашкой в виде чая или отвара.
Если нарушается эмоциональный фон женщины, необходимо корректировать возникающие отклонения. Показано использование седативных, даже транквилизаторов и антидепрессантов по назначению врача.
При очень выраженных болях, которые долго не проходят даже после прекращения выделений можно использовать спазмолитики. Однако такая ситуация будет являться безусловным поводом для обращения к врачу.
В зависимости от диагноза
Сопутствующая патология требует тщательного соблюдения режима приема соответствующих препаратов.
Остановимся на самых распространенных заболеваниях.
При сахарном диабете необходимо контролировать глюкозу крови и принимать оральные сахароснижающие препараты или инсулин, в зависимости от типа и степени тяжести диабета.
Также необходимо помнить, что хирургические вмешательства, воспалительные процессы требуют увеличения количества инсулина в сравнении с обычным режимом.
Такие распространенные патологии щитовидной железы как гипер или гипотиреоз требуют коррекции уровня гормонов до так называемого эутиреоза — состояния, при котором гормоны находятся в пределах нормы. Для этого при гипофункции принимают препараты тироксина, а при гиперфункции наоборот подавляют их образование в щитовидке. При этом нередко эндокринологи используют схему «блокируй-замещай», то есть назначают как сами блокаторы тиреоидных гормонов, так и гормоны щитовидки, чтоб уменьшить неблагоприятное действие сниженного уровня Т3 и Т4.
Сердечно-сосудистые заболевания могут привести к ухудшению состояния, поскольку возрастает влияние стресса и нервной системы.
Если женщина страдает гипертонической болезнью, показан прием бета-адреноблокаторов, как препаратов, снижающих эти влияния. При наличии противопоказаний к ним могут быть использованы другие группы лекарств.
Если имеются боли в сердце необходимо применять лекарства, содержащие нитроглицерин, а также медикаменты, снижающие потребность сердца в кислороде, к примеру те же бета-блокаторы. Также важно помнить о влиянии лечения оральными контрацептивами на состояние сердечно-сосудистой системы и системы свертывания.
Частыми заболеваниями являются проблемы с пищеварительным трактом. В этом случае необходимо принимать гастропротекторы, если имеется гастрит или язва в анамнезе.
При нарушении расщепления и всасывания, при патологиях поджелудочной назначают ферментные препараты. Язвенная болезнь желудка требует комплексного лечения с учетом наличия Хеликобактер Пилори.
Часты осложнением инвазивных процедур на половых органах будет развитие вагиноза или даже присоединение патологических микроорганизмов. Для диагностики этого состояния следует сделать мазок на флору, по результатам которого назначат антибиотики. В этом случае чаще всего применяют препараты группы пенициллинов, а также Метронидазол.
Психологическая помощь
Женщинам после проведения прерывания беременности может потребоваться помощь психолога, чтобы пережить случившееся, поскольку зачастую они не в состоянии самостоятельно справиться с этой ситуацией. По данным статистики решение о проведении мед аборта по своему желанию женщина чаще принимает под давлением таких обстоятельств, как нежелание партнера иметь детей или же неспособность самостоятельно вырастить ребенка в связи с материальными трудностями.
Таким образом, возникает сильное чувство вины и неудовлетворенности, большую роль при этом играет резкое изменение гормонального фона, которое ухудшает психологическое состояние.
При проведении аборта по медицинским или социальным показаниям психологическая нагрузка увеличивается вдвойне. Сложные переживания порой заставляют женщин совершать необдуманные и даже опасные поступки, поэтому они требуют специализированной помощи.
Чтобы поддержать женщин, создаются специальные группы, в больницах имеется психотерапевт или психолог. Большую роль также отводят реакции близких людей и их наблюдательности, чтобы вовремя выявить возможные признаки депрессии.
Особенно эффективна в этой ситуации когнитивная поведенческая терапия в малых группах, где женщины могут обмениваться опытом и производить перестройку своего отношения к данной проблеме.
Не лишним также является медикаментозная поддержка успокоительными и антидепрессантами по решению лечащего врача.
Как пережить аборт: практические советы
Сильные душевные страдания могут возникнуть сразу после аборта или спустя некоторое время, но бывает и так, что они настают через несколько лет. Чаще всего критический момент приходится на период 2-5 лет после аборта. Иногда женщина не может забыть свое горе до конца своих дней. Пережить такую трагедию непросто, но жизнь продолжается, и это нужно сделать.
- Оставайтесь в реальности. Самое трудное – посмотреть правде в лицо и понять, что это случилось именно с вами и с вашим ребенком. Вы сделали медикаментозный аборт. Примите этот факт. Ваши страдания – это здоровый признак того, что вы осознаете произошедшее. Чтобы вылечить эмоциональные раны, нужно признать их существование и причину их появления.
- Не скрывайте свои переживания. Плачьте. Это гораздо лучше, чем прятать горе глубоко в себе. Боль никуда не уйдет сама, а невыплаканные слезы рано или поздно найдут выход в болезнях и нервных расстройствах, подобно тому, как загнаивается глубокая заноза.
- Ищите поддержку. Если вам хочется скрыться от всех и побыть наедине со своим горем, вы имеете на это полное право, но не превращайте это в образ жизни. Человек – социальное существо, и ему легче оправиться от потери, когда он ощущает поддержку. Поделитесь своими чувствами с близкими людьми, которые смогут с уважением отнестись к вашей утрате и разделить ваше горе. Обратись за помощью к психологу. Запишитесь в группу поддержки или общайтесь на форумах с женщинами, пережившими подобное несчастье.
- Простите. Это самое сложное. Гнев в отношении себя и других людей, которые имели отношение к аборту, это нормально. Чтобы простить себя, сначала нужно простить других, простить судьбу за то, что она отняла эту недолгое счастье. После того, как вы пройдете через это, вам будет легче простить себя.
- Не позволяйте никому обесценивать ваши чувства или относиться несерьезно к вашему горю. Вы имеете право на страдания. Вы потеряли ребенка.
В самом начале пути выздоровления вам нужно осознать, что помочь можно только тому, кто хочет помощи и ищет ее.
Возможные последствия
Прерывание беременности в любом случае не является абсолютно безопасной процедурой и может быть чревато развитием осложнений.
В ранние сроки есть риск:
- кровотечения;
- инфицирования;
- воспаления.
Если проводится выскабливание есть вероятность прободения стенки матки и травматизации соседних органов, развития перитонита, что безусловно представляет угрозу для жизни.
При аборте на поздних сроках могут выявиться другие нежелательные последствия:
- хронические воспалительные заболевания;
- эндометриоз;
- новообразования, в том числе и злокачественные.
Частые аборты и множественные рубцы на матке будут способствовать невынашиванию и бесплодию.
Способы и сроки
Выбор метода для прерывания с учётом медицинских показаний напрямую связан со сроком прерываемой беременности.
- Аборт, предпринимаемый на сроке до 12 недель, называют ранним.
- Прерывание, начиная с 12-недельного срока, и до 22-й недели – поздний.
Правильное определение срока при решении вопроса о необходимости выполнения аборта имеет важное значение для выбора наиболее целесообразного метода прерывания.
Прерывание беременности при наличии медицинских показаний возможно на любом сроке.
При сроке, превышающем 22 недели, прерывание достигается искусственно вызываемыми родами.
Профильными лечебными учреждениями с целью прерывания беременности широко используются следующие методы:
- Использование медикаментов для приёма внутрь на сроке, не превышающем шести недель.
- Вакуум-аспирация — применяется до 12 недель.
- Кюретаж и дилатацию используют до 12-й недели при непродуктивности первых двух методов, и в качестве самостоятельного метода на более поздних сроках.
- Искусственные роды являются методом выбора после 22-й недели и при весе плода более 500 г.
На выбор способа влияют: сложившаяся клиническая ситуация, срок беременности, состояние женщины, оснащенность лечебного учреждения, квалификация и подготовленность медицинского персонала.