Дерматологическое заболевание неинфекционного характера — это экзема. Проявляется сыпью в виде пузырьков, наполненных серозным содержимым (жидкостью).
Имеет волнообразное течение, периоды обострений сменяются периодами ремиссии. Природа заболевания связана с нарушениями работы нервной системы и аутоиммунными реакциями, но развитие патологического процесса начинается по разным причинам.
Чувствительность организма к аллергенам повышается.
Может проявляться по всему телу, но чаще всего поражает ладони, голову (в том числе, и лицо), складки тела.
Причины возникновения и факторы риска
Микробная экзема на руках или ногах развивается по понятным причинам. Провоцирующим фактором становится повреждение кожного покрова, которое заселяется патологическими микроорганизмами.
Развитию микробной экземы способствуют следующие микробы:
- стафилококки;
- бета-гемолитический стрептококк группы A;
- клебсиеллы;
- протей;
- диплококки гонорейного или менингеального типа и др.
В клинической практике встречается также вирусная экзема. Нередко возбудителем выступает грибок рода кандида, и тогда заболевание остается инфекционным, но не бактериальным, а грибковым.
Микробная экзема имеет разнообразные клинические симптомы. Развивается на фоне снижения иммунной защиты. Для патологии характерен широкий ряд проявлений. Для подтверждения диагноза проводят посев отделяемого раны. Процент заболеваемости микробным типом экземы среди других кожных патологий довольно высокий.
При длительном контакте с больным необходимо принять профилактическую дозу антибиотика.
Часто возбудителями становятся золотистый стафилококк и β-гемолитический стрептококк. Для каждого возбудителя характерны свои специфические проявления. Хроническая и острая экзема вызывается и другими микробами:
- эпидермальный стафилококк;
- клебсиелла;
- протей;
- гонорейный или менингеальный диплококк;
- грибок рода Candida.
При воздействии на очаги антибактериальными препаратами эрозии заживают. Некоторые возбудители являются высококонтагиозными (заразными).
Основной провоцирующий фактор — сбой функционирования или ослабление иммунитета, не способного противостоять натиску бактериальной инфекции извне. Истощенная иммунная система начинает неадекватно реагировать на любые раздражители. Привести к подобным реакциям на коже может:
- гормональный дисбаланс,
- нарушение обмена веществ,
- сбой эндокринной системы,
- наследственный фактор в случае мутации генов,
- застойные процессы в сосудах кожи,
- варикозное расширение вен,
- отсутствие личной гигиены,
- наличие внутренних хронических болезней,
- плохая экология,
- использование некачественной косметики,
- косметологические процедуры, приводящие к ссадинам, порезам (татуировки, пилинг),
- болезни нейроэндокринной системы,
- лимфостаз,
- микоз.
Патология часто выявляется у малышей с несформированной иммунной системой, когда инфекционный агент проникает в кровь через царапины, трещинки на коже. Причиной размножения бактерий может стать даже укус комара. После расчеса пораженного участка возникает воспалительная реакция, отечность тканей, зуд, раздражение.
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Причины себорейной экземы
Себорейная экзема рассматривается как инфекционно-аллергическое заболевание. Это подтвердили лабораторные исследования, обнаружившие в отдельных случаях следующих возбудителей инфекции: Pityrosporum ovale, Candida и даже стафилококки. Располагающими факторами для жизнедеятельности и развития инфекции, являются некоторые состояния организма:
- Усиленная работа сальных желез
- Гормональные нарушения, заболевания связанные с выработкой гормонов (диабет, ожирение и так далее)
- Ослабленный течением долгих болезней организм
- Заболевания желудочно-кишечного тракта (язва, гастрит)
- Депрессии, стрессы и другие нервные расстройства
- Ослабленный иммунитет (в том числе СПИД) и многие другие
Точную причину появления себорейной экземы в общем, установить достаточно сложно, но индивидуально в каждом рассмотренном случае, практически всегда можно отследить очаг появления. Так как возбудители приживаются только у определённых лиц, а кто-то совсем не подвержен кожным болезням, даже несмотря на наличие выше перечисленных состояний. Обострение наступает в зимнее время года, при недостаточном потреблении организмом полезных продуктов, что ведёт к ослаблению иммунитета.
К содержанию
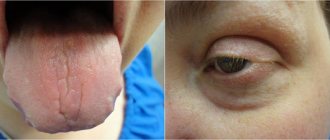
Как выглядит микробная экзема
Инфекционная экзема имеет полиморфные клинические проявления. Часто развивается на фоне бактериально-воспалительного или грибкового поражения кожи. Бактериальная экзема занимает третье место среди всех инфекционных заболеваний кожи. Обычно поражаются места хронической инфекции, атрофии, постоперационных ран, свищей, травм.
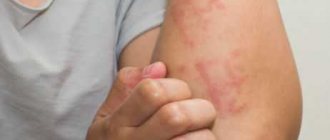
Проявления зависят от состояния местного иммунитета и защитных свойств кожи. На пораженных участках появляются крупные мокнущие эрозии, который распространяются на здоровую кожу. Появляются очаговые воспалительные изменения с характерными элементами сыпи.
Для высыпаний характерен интенсивный кожный зуд. Элементы покрываются корочками, после отторжения которых остаются рубцы.
Эпидермис покрывается папулами, везикулами с прозрачным содержимым, а также пустулами, заполненных гноем. Заболевание характеризуется обильной экссудацией (мокнутием). Воспалительные участки окружены фестончатыми белесоватыми краями. Эпителий вокруг них ороговеет и отторгается. Элементы сыпи сливаются друг с другом.
Красные воспаленные пятна распространяются все дальше от входных ворот инфекции. Появление острых болей свидетельствует о поражении нервных окончаний. Часто отмечается воспаление волосяных фолликулов, начинается фурункулез. Здоровая кожа покрывается «отсевами» (небольшие папулы с тенденцией к нагноению).
Фото лечения экземы
Лечения тромбофлебита — классификация и симптомы тромбофлебита. Варианты лечения препаратами и народными методами (110 фото)Чем лечить лишай — обзор самых эффективных препаратов в домашних условиях (115 фото и видео)
Полынь горькая лечебные свойства — лечение и очищение организма при помощи полыни. Советы по сбору, хранению и приготовлению лекарств (95 фото)
Читайте здесь! Настойки боярышника и свойства: польза, вред, инструкция и противопоказания к применению (120 фото)
Пожалуйста, сделайте репост
0
Разновидности патологии
Классифицируется экзема по локализации и признакам:
- Варикозная. Образование мокнущих язв на теле, сильный зуд, отек, воспаление из-за венозной недостаточности, варикоза на ногах.
- Сикозиформный вид экземы. Появляются мокнущие воспаленные очаги под мышками, на подбородке, верхней губе, вокруг волосяных фолликулов.
- Посттравматическая. Патоген проникает через травмы, порезы кожи, послеоперационные раны, а процессы заживления приобретают затяжной характер.
- Нуммулярная. Появление округлых воспаленных бляшек до 3 см в диаметре, образование гнойных корок на ногах и руках с четкими границами и мокнущий поверхностью.
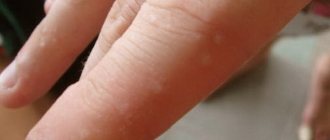
- Дисгидротическая. Папулы, пузырьковые высыпания локализуются на пальцах, ладонях, подошвах ног. Провоцирующие факторы — нарушенный обмен веществ, слабый иммунитет, предрасположенность к аллергии, изменение функций потовых желез.
- Экзема сосков. Поражение груди у женщин, с уплотнением или растрескиванием нежной кожи. Причиной может быть недостаточная гигиена в лактационный период.
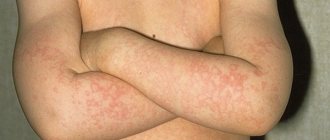
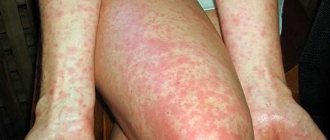
Главный признак — появление на отдельных участках кожи мокнущих папул, везикул с фестончатыми краями. Они постепенно увеличиваются в размерах, сливаются между собой, превращаются в большое кровоточащее пятно. Без лечения очаги превратятся в мокнущие эрозивные участки, быстро распространяющиеся на здоровые покровы.
Основные проявления экземы — сильный зуд, раздражение, шелушение кожи. Визуальные признаки болезни можно увидеть на фото ниже.
Частая локализация
Наиболее частой локализацией инфекционной сыпи являются ноги. Микробное поражение возникает в местах повышенной механической нагрузки: на ступнях, ладонях, коленях и локтях. Локализация сыпи зависит от типа патологии.
Различают следующие типы экземы микробного типа:
- Нуммулярный. На кожных покровах располагаются монетовидные очаги (не более 3 см в диаметре) с фестончатыми границами. Поверхность эрозий красная с обильным экссудатом. Часто покрывается сухими пробками. Появляется микробная экзема на руках, спине и животе.
- Варикозный. Обязательным условием развития является варикозное расширение вен с сосудистыми расстройствами. Входными воротами служит трофическая язва. Для этого типа характерно разнообразие сыпных элементов, их четкие края, незначительный дискомфорт и сухость.
- Послетравматический. Появляется вокруг мест повреждения кожи. Обычно связан с иммунодефицитом или снижением защитных сил.
- Сикозиформный. Для патологии характерно появление экссудативных, единичных или соединяющихся зудящих папул багрового оттенка. Локализуется на носогубном треугольнике, подмышках и в паху.
- Экзема сосков образуется у женщин из-за травматизации ареол во время грудного вскармливания. Также может возникать у обоих полов при расчесывании (чесоточный или кожный клещ, аллергия) сосков. Ареолы покрываются круглыми очагами багрового оттенка. Кожа на сосках очень нежная, на ней быстро появляются вторичные эрозии и трещины. Для этой разновидности заболевания характерен сильный зуд.
Неадекватное лечение экземы такого типа способствует появлению новых элементов. Часто на фоне микробного воспаления отмечается сыпь аллергического характера, которая бывает разного вида. Микробная распространенная экзема проявляется пятнистой сыпью, пузырьками, гнойниками и плотными бугорками. Прогрессирование заболевания может привести к истинной экземе.
Последствия
Сам по себе гнойно-воспалительный процесс не столь страшен, но если инфекция распространится в глубокие слои эпидермиса и займет большие площади, то пациенту грозит заражение внутренних органов. Очаги поражения на теле могут стать множественными, трудно поддающимися лечению, с тяжелым течением.
Заболевание чревато такими осложнениями:
- опоясывающий лишай,
- герпетиформная экзема,
- цитомегаловирусная инфекция,
- мононуклеоз,
- ветряная оспа.
Запущенная форма и поздно начатое лечение приводят к тому, что на месте затянувшихся язвочек образуются непривлекательные шрамы и рубцы.
При адекватном лечении прогноз заболевания благоприятный. Однако часто диагноз ставится на запущенной стадии. Очаги микробной инфекции покрывают значительную часть тела. Такие поражения могут привести к сепсису (заражению крови). Это состояние угрожает жизни.
При неправильно подобранной антибактериальной терапии нередко отмечают появление вторичных элементов. Гнойное поражение может проникать вглубь тканей, вплоть до инфицированная надкостницы и суставов. Сильно выраженные боли в костях говорят о присоединении остеомиелита.
Экзематозный микробный дерматит у детей характеризуется высоким риском осложнений. Иммунитет ребенка не способен противостоять массивной интоксикации. Очаги микробных эрозий увеличиваются в объеме, сепсис часто неизбежен.
Механизм развития экземы
Экзема — это болезнь, которая имеет несколько чётко выраженных стадий развития. Каждая из стадий характеризуется своей симптоматикой и может возникать в разное время в разных очагах.
Началом развития экземы является симбиоз того самого «злосчастного совпадения негативных факторов» и наличие аллергена, являющегося пусковым механизмом для запуска развития заболевания.
Начальная стадия (эритема) характеризуется покраснением кожного покрова в месте локации очага экземы. Температура поражённого участка кожи повышается и он начинает очень сильно чесаться. Кожа как бы отекает. Далеко не все могут справиться с сильным зудом и удержаться, чтобы не почесать очаг поражения. При чесании очага течение заболевания усугубляется.
Следующая стадия экземы — папулёзная. Она характеризуется возникновением на поражённом участке кожи небольших узелков (папул) имеющих розово-красный цвет. Эти узелки возвышаются над поверхностью покрасневшей кожи. На внешний вид очаг заболевания на папулёзной стадии представляет собой воспалённый участок кожи покрытый сыпью.
В след за папулёзной стадией начинает развиваться везикулёзная стадия экземы. Образовавшиеся папулы увеличиваются в размере и через несколько дней представляют собой уже небольшие пузырьки, которые наполнены серозной жидкостью (везикулы). Со временем эти пузырики увеличиваются, что влечёт за собой усиление покраснения, отёчности и зуда. Некоторые пузырьки значительно увеличиваются в размере, а серозное содержимое с такой силой давит клетки эпидермиса, что верхние слои кожи трескаются и серозная жидкость выливается из везикулы.
Далее идёт пустулёзная стадия. Её особенность — это изменение везикул. Дело в том, что на везикулёзной стадии могут лопнуть далеко не все везикулы. Иногда бывает, что везикулы вообще не лопаются. В таком случае, спустя некоторое время содержимое везикул начинает темнеть. Накопленная в них серозная жидкость перерождается в гноевидную. На месте везикулы образовывается гнойник (пустула). Рано или поздно пустула должна лопнуть и тогда её гнойное содержимое выливается наружу.
Кожа с лопнувшими пустулами и везикулами представляет собой действительно неприятное зрелище. Кожа остаётся всё такой же красной и раздражённой. На месте пустул образуются эрозии из которых постоянно сочится экссудат. Волосы растущие на повреждённом участке кожи либо выпадают, либо склеиваются между собой продуцируемым экссудатом. Такая стадия заболевания называется стадия мокнущей экземы. Повреждённая кожа человека на этой стадии максимально подвержена опасности заражения всевозможными инфекциями.
За стадией мокнущей экземы начинается корочковая стадия. Проходит покраснение, значительно снижается зуд. Уменьшается выделение экссудата. Поражённая кожа начинает покрываться корочками. Если присутствуют гнойные выделения, то корочки приобретают желтоватый цвет и начинают слоиться. Корочковую стадию можно назвать восстановительной. При нормальном доступе кислорода кожа быстро восстанавливается, в ней нормализуется кровообращение, а корочки быстро начинают отторгаться. Как правило кожа под ними блестящая, слегка отличается цветом от нормальной кожи и шелушится.
Завершающая стадия экземы — чешуйчатая стадия. На этой стадии на месте отпавших корочек образуются мелкие чешуйки, которые со временем так же отпадают. Если в процессе возникновения и развития очага экземы часть волосяного покрова была утрачена, то на чешуйчатой стадии волосы снова начинают расти.
От начала развития экзематозного процесса до его окончания проходит 2-4 недели. В редких случаях он может затянуться на более длительные сроки. Если после завершения чешуйчатой стадии экземы на этом же через какое то время снова начнёт развиваться экзема — это считается рецидивом заболевания. Каждый новый рецидив наносит значительный урон здоровью кожного покрова и может привести к значительным необратимым изменениям в структуре кожи.
Похожие заболевания и диагностика
Отличать микробную экзему нужно от таких заболеваний:
- стрептодермия;
- кандидоз;
- трофические язвы;
- псориаз;
- атопический дерматит;
- ретикулез;
- пузырчатка;
- истинная экзема;
- аллергический диатез;
- базальноклеточный рак кожи.
Для микробного поражения характерна вторичная заболеваемость. Для определения возбудителя и его чувствительности к антибиотикам проводят бакпосев выделяющейся из бляшек жидкости. Также берут соскоб пораженного эпителия и рассматривают его под микроскопом. При подозрении на рак проводят исследование морфологии клеток.
При анализе биопсионного материала врач может выявить отек глубоких слоев кожи, излишнюю пигментацию эпителия, микроскопические пузырьки, инфильтрацию лимфоцитами с клетками плазмы.
Диагностика микробной экземы не представляет сложностей в большинстве случаев. Обеспечивается это за счет вторичного характера заболевания. Поражение кожного покрова на фоне травм, варикозного расширения вен, стрептодермии, кандидоза позволяет заподозрить природу патологии.
Однако мало определить природу заболевания. Необходимо понять, какой конкретно возбудитель стал причиной развития симптомов. Чтобы установить причастность микроорганизмов, используют методику посева отделяемого из образований на кожном покрове. Отделяемое помещается в специальную среду, и доктор отслеживает, колонии каких микроорганизмов проросли. Во время посева также можно провести проверку на чувствительность к антибиотикам.
Если случай расценивается как сложный, врач может порекомендовать прохождение гистологического исследования. С его помощью отечность дермы, образование пузырей в эпидермисе и ряд других характерных изменений в кожных покровах.
Важный этап диагностики – дифференцировка. Необходимо отличать экземы, спровоцированные разными видами возбудителей друг от друга, а также от экзем, вызванных другими факторами, пузырчатки, дерматита и ряда других заболеваний.
Чтобы правильно классифицировать кожное заболевание, в данном случае микробную экзему, необходимо обратиться к врачу-дерматологу, который способен назначить все необходимые варианты обследований. Изучив весь анамнез пациента с сопутствующими заболеваниями, полученными травмами и другими изменениями, специалист-медик сможет грамотно поставить точный диагноз.
Для диагностирования микробной экземы исследуются клетки кожи под микроскопом на наличие микозных отклонений. Бактериологические исследования проверяют мазок выделений и соскоб с очага поражённой кожи на чувствительность возбудителей к антибактериальным лекарствам, а также на присутствие патогенных грибов.
При сложности в определении истинного диагноза назначается гистологическое исследование тканей/клеток из очагового поражения микробной экземой. Материал также исследуется на:
- отёчность дермы и межклеточного пространства;
- гиперпигментации кожи;
- процесс образования пузырьков в эпидермическом слое кожи;
- степень инфильтрации в лимфосистему при наличии плазмоцитов.
Расширенный диагноз микробнойэкземы проводится в отношении с другими формами экземы, иными кожными заболеваниями, как:
- псориаз;
- дерматиты;
- ретикулёз кожи;
- доброкачественная пузырчатка и другие.
Эти симптомы развиваются с особо быстрой скоростью и могут появиться уже в первые дни:
- образование красных пятнышек на коже;
- появление сыпеобразных поверхностей;
- образование пузырьков;
- отмирание эпидермиса.
Симптомы, характерные в течение всего прохождения бактериальной экземы:
- начинаются поражения кожи различного характера;
- страдают преимущественно гнойные места, язвы, царапины;
- поражаемые участки резко очерчены;
- верхний слой кожных клеток отмирает;
- центр воспалительного процесса покрыт возвышенностями, папулами или пузырьками, наполненными жидкостью;
- образуются мокрые, гнойные поверхности;
- наружный слой эпидермиса легко снимается касанием;
- поражения образуются маленькими поверхностями, разделенными между собой небольшими расстояниями, которые со временем будут уменьшаться;
- в основном, воспаление имеет монетообразную форму, но бывает и по-другому, края неровные;
- зуд и жжение выражены довольно сильно.
Не стоит заниматься самолечением, необходимо обратиться к дерматологу для тестов и терапии. Сначала врач проведет внешний осмотр кожи, потом направит на инструментальные, лабораторные исследования. Обязательно будет взят соскоб, смывы с участков поражения для изучения биоматериала под микроскопом.
Важно выявить первичного возбудителя, приведшего к кровоизлияниям, мокнущей язве. Это может быть микоз, вирус, стрептококк, стафилококк. При поражении глубоких слоев эпидермиса проводится гистология: берут биоптат с участка затронутой кожи, изучают инфильтрат и продуцирующие антитела.
Особое внимание уделяется дифференциальной диагностике, поскольку известно несколько разновидностей бактериальной экземы, схожих симптомами с псориазом, дерматитом, аллергией.
Для постановки точного диагноза пациенты перенаправляются на осмотр к узкопрофильным врачам — эндокринологу, аллергологу, иммунологу, диетологу.
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Что такое экзема и ее патогенез
Экзема — хроническое заболевание, обусловленное воспалительными процессами в эпидермисе и дерме и характеризующееся:
- большим числом разнообразных провоцирующих факторов;
- множеством вариантов сыпи, элементы которой одновременно находятся на различных стадиях своего развития;
- нередкой тенденцией к частым рецидивам и увеличению тяжести клинического течения;
- высокой устойчивостью к воздействию многих терапевтических методов.
В основе патогенеза (механизмы возникновения и развития) заболевания лежат:
- Поливалентная сенсибилизация (реактивная восприимчивость) к аллергенным факторам. Она имеет преобладающее значение в развитии контактной и микробной форм экземы, что подтверждается положительными результатами проведения кожных аллергических проб. Кроме того, у таких больных выявляется относительная недостаточность иммунной системы, в результате чего возникает патологическая хроническая воспалительная реакция на микробные антигены.
- Повышенная чувствительность к центральным или/и периферическим нейрогенным раздражителям. Роль центральной нервной системы подтверждается симметричностью кожных поражений, зудом, возникновением рецидивов после психологических нагрузок и эмоционального стресса, положительным эффектом после проведения сеансов гипнотерапии. Возникновение или рецидив заболевания после травмы или другого сильного механического, температурного или химического раздражения, в результате нарушений функции пищеварительной системы, печени, почек свидетельствует в пользу участия периферической и вегетативной нервной системы в механизмах развития заболевания. Эта связь реализуется по типу висцеро-кутанных рефлексов, то есть, по рефлекторной дуге, связывающей кожу со спинным мозгом и с внутренними органами (раздражение внутренних органов сопровождается кожной реакцией).
- Наследственная предрасположенность: перечисленные в первом и во втором пунктах факторы не у всех людей приводят к ответной реакции организма по типу развития экземы.
Заразен ли человек с инфекционной экземой
Экзема микробного типа – это заболевание, которое вызывают патогенные микроорганизмы. Проникая через поврежденную кожу, они вызывают специфические изменения в ней. Заразна не сама экзема, а именно эти микробы. Но многие из них и так постоянно живут на коже человека, являясь ее нормальной микрофлорой.
Однако контакт с заболевшим может оказаться опасным для маленьких детей, пожилых людей и беременных женщин. Рискуют здоровьем также люди со слабым иммунным статусом. К данной категории относятся пациенты с первичным или вторичным иммунодефицитом (СПИДом). В группу риска входят пациенты, проходящие химио- или иммуносупрессивную терапию.
При своевременной диагностике заболевание хорошо поддается терапии. Важно верифицировать возбудителя и провести тест на чувствительность к антибиотикам. Вылечить микробную экзему можно за 7-10 дней, при условии отсутствия осложнений.
Медикаменты
Выделяют два подхода к лечению: системный и местный. Системную терапию применяют при тяжелом течении заболевания. Обязательно назначают ее пациентам из группы риска.
Препараты для системной терапии:
- антибиотики (цефалоспорины, макролиды, фторхинолоны);
- противоаллергические лекарства (Супрастин, Лоратадин, Диазолин);
- успокаивающие средства (Глицин, настой валерианы, Адаптол).
Обязательно назначают препараты местного применения. К ним относятся крема и мази с антибактериальным компонентом (Левомеколь, Синтомицин, Метрогил-гель). При подозрении на грибковое инфицирование – антифунгальные мази (Клотримазол, Экзодерил, Фуцис-гель). Чтобы вылечить микробную экзему на руках, после мытья вытирают кожу одноразовыми салфетками. После чего наносят мази с подсушивающим эффектом. Применяются мази с цинком в составе (Банеоцин).
Народные методы
Лечение народными средствами – не альтернатива. Его используют только как вспомогательное к лечению медикаментами.
Как лечить экзему на ногах в домашних условиях:
- Настой чистотела. 50 г травы чистотела залить 1 литром кипятка. Настаивать 2-3 часа. Примочки с настоем накладывать на пораженные места. Спустя полчаса снять марлю и нанести подсушивающую мазь.
- 100 г иголок сосны (ели) залить 1 л кипятка. Настаивать 2-3 часа. Пропитать стерильный отрезок марли, приложить ее к пораженной коже. Через полчаса нанести пудру с антибиотиком.
- Отвар крапивы с добавлением прополиса. 50 г листьев крапивы залить 1 л кипятка и варить на медленном огне 30 минут. Остудить, добавить 1 ч.л. настойки прополиса. Приготовить ванночки. Держать пораженный участок кожи в настое 40 минут. После чего промокнуть и нанести гель с антибиотиком.
Другие меры
Лечение микробной экземы на ногах и руках требует комплексного подхода. Применяют магнитную терапию, ультрафиолетовое облучение, озоно- и лазеротерапию.
Обязательно назначают щадящую диету. Из рациона исключают все потенциальные аллергены. Пациенты должны избегать травмирования кожи. Соблюдение правил личной гигиены и своевременное лечение заболеваний – надежная профилактика микробной экземы.
Прогноз и профилактика
Микробная экзема – неприятная патология, которую проще предотвратить, чем потом заниматься ее лечением. Для этого рекомендуется своевременно лечить болезни, способствующие развитию инфицирования кожи (травмы, варикозное расширение вен и др.), соблюдать правила личной гигиены. Необходимо тщательно ухаживать за кожными ранами, особенно если у человека есть склонность к снижению иммунитета. Лечение острых инфекционных заболеваний – еще один обязательный этап профилактики.
Инфекционная экзема требует тщательного контроля, чтобы избежать перехода в хроническую форму. При первых же изменениях необходимо обращаться за врачебной помощью.
Само заболевание условно не заразное, но элементы сыпи могут быть источником инфекции.
В целях профилактики нужно:
- своевременно дезинфицировать и лечить, раны, порезы, ожоги,
- не допускать развития хронических внутренних заболеваний,
- пересмотреть питание, устранить вредные аллергенные продукты при склонности к аллергии,
- ограничить прием сладостей,
- включить молочную, растительную пищу в рацион,
- избавиться от вредных привычек (алкоголь, курение),
- правильно ухаживать за пораженными участками, накладывая повязки во избежание бактериальной инфекции.
Если своевременно начать лечение микробной экземы, то прогноз будет положительным. Главное, добиться снижения частоты рецидивов в дальнейшем.
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
Прогнозируемое излечение микробной экземы благоприятно при правильно подобранном комплексе лечебно-диетических мероприятий. Ослабленным и пожилым пациентам приходится дольше и упорнее лечиться.
Профилактические меры должны заключаться в лечении болезней-провокаторов микробной экземы, устранении повреждающих факторов, тщательном соблюдении личной гигиены, своевременной обработке кожных повреждений антисептиками.
Виды монетовидной экземы
Монетовидная экзема, причины и лечение которой описаны выше, может протекать в 3 основных формах:
- Острая. На покрасневшей коже наблюдаются разнообразные элементы сыпи (узелки, пузырьки).
- Подострая. Характерные признаки этой формы – покраснение, утолщение кожи, образование корок, шелушение.
- Хроническая, при которой наблюдается мокнутие, усиление кожного рисунка, изменение цвета кожи (побледнение или, наоборот, потемнение), болезненность.
Симптомы
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Микробная экзема проявляется такими симптомами, как резкое начало на фоне имеющегося кожного заболевания, проявляющееся ярким покраснением, пузырьками с булавочную головку, которые лопаются, выделяя прозрачную жидкость на эрозированную поверхность кожи. Это и есть стадия мокнутия, которая может продолжаться длительное время с различной интенсивностью.
Микробная экзема имеет резко ограниченные асимметричные округлые формы крупных очагов с серозно-гнойными корками, подверженными отторжению, чаще на руках и голенях. Под наслоением таких корок обнаруживаются мокнущие эрозивные поражения кожи с сильным нагноением. После очищения участка поражения от корковых массивов становится видным отсутствие эпидермического слоя кожи, как бы отлакированная рана красного цвета, подверженная кровоточивости.
Бактериальная экзема имеет довольно выраженную клиническую картину. На кожных покровах можно отметить крупные очаги, на которых идет активное отторжение рогового слоя эпителия.
Воспаленные участки поражаются пузырьками, содержащими неприятную серозную жидкость. Прорыв пузырька ведет к формированию болезненной, зудящей эрозии мокнущего типа. Очаги обычно расположены несимметрично, могут сливаться между собой.
Врачи выделяют несколько подвидов болезни:
- монетовидная, характеризующаяся поражением в основном кистей рук, легко распространяющаяся по телу без своевременного лечения, тяжело подающаяся терапии;
- варикозная развивается на нижних конечностях и нередко выступает предшественницей трофических язв при постоянном недостатке венозного кровотока;
- паратравматическая – следствие поражения инфекциями травм кожи, послеоперационных ран и др.;
- микотическая возникает на ступнях и ладонях при грибковом обсеменении;
- сикозиформная, характеризующаяся поражением волосистых участков тела в том случае, если кожу заселяет стрептококк группы A;
- экзема сосков формируется при грудном вскармливании детей у женщин при неправильном уходе за сосковой зоной.
Экзема у взрослых встречается так же часто, как и у детей. Причем взрослым с сильным иммунитетом не стоит опасаться заражения, а вот маленький ребенок может подхватить инфекцию от больного человека.
Если развивается экзема у ребенка, рекомендуется не медлить с обращением за врачебной помощью. Патологический процесс может сильно снижать качество жизни маленьких пациентов, требует вдумчивой коррекции.
Какой врач лечит микробную экзему
Инфицированная экзема – серьезное заболевание кожных покровов, доставляющее не только физический, но и моральный дискомфорт. Пациентам рекомендуется при первых признаках болезни посетить врача, специализирующегося на дерматологии. Доктор осмотрит кожу, назначит анализы, а по их результатам даст рекомендации относительно терапии.
В лечении микробной экземы могут принимать участие также врачи, специализирующиеся на инфекционных болезнях, иммунологии, аллергологии. В некоторых случаях (например, при гонорейном поражении кожи), может понадобиться помощь венеролога.