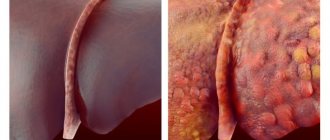
Как выглядит экзема
Название болезни отсылает нас к греческому термину экзео — вскипать. Это как нельзя точно описывает внешний и внутренний характер состояния здоровья при обнаружении симптомов.
Острые признаки болезни создают ощущение того, что «вскипает кожа», выражается это следующим образом:
- возникает нестерпимый зуд;
- жжение;
- область поражения сильно краснеет;
- в очаге появляются мелкие пузырьки, заполненные жидкостью (серозным экссудатом);
- локально кожный покров претерпевает патоморфологические изменения: уплотняется, растрескивается, становится очень сухим, шелушится;
- папулы сгруппированы и слегка напоминают пузырьки вскипающей жидкости, которые быстро вскрываются, оставляя глубокие раны — колодцы или точечные эрозии;
- болезнь протекает волнообразно, поэтому с течением времени можно наблюдать в одном очаге старые «колодцы» и свежие везикулы;
- экзема — это болезнь, для которой характерно длительное присутствие и частые сезонные рецидивы;
- заболевание появляется и у детей, и у взрослых;
- общее состояние здоровья влияет на вероятность обострения и частоту повторного проявления.
Основное отличие экземы от классических форм аллергических заболеваний, например, крапивницы, в том, что пузырьки сыпи содержат серозную жидкость, а после их заживления эпителий изменяется по принципу гиперкератоза, в то время как уртикарии проходят не оставляя следов и практически не содержат жидкости.
К какому врачу обратиться?
Кожные болезни лечит дерматолог или дерматовенеролог. Для определения и устранения причин образования экземы дерматолог может назначить консультацию:
- флеболога;
- эндокринолога;
- аллерголога;
- невропатолога.
Причины заболевания
В современной медицине экзему относят к группе заболеваний с полиэтилогическими факторами, то есть к тем недугам, которые возникают по совокупности неблагоприятных обстоятельств.
- Наследственность. Известно, что риск развития кожной патологии составляет около 60%, если оба родителя имеют в анамнезе этот недуг, а также бронхиальную астму. Если такой диагноз закреплён за одним из родителей, то риск экземы у ребёнка будет составлять от 20 до 30% вероятности.
- Болезни ЖКТ. Алиментарные расстройства, а также недостаточная работа желчевыводящих путей и печени, оказывает большое влияние на развитие патологии кожного покрова, проявляющееся симптоматикой экземы.
- Неврологические нарушения. Экзема может возникать в результате повреждения периферических нервных окончаний и вегетососудистого расстройства.
- Травмы. Заболевание может развиться из-за серьёзных поражений эпидермиса, например, после ожога.
- Химические вещества. Статистически, люди, чья профессиональная деятельность каким-либо образом подразумевает взаимодействие с различными реагентами и химическими соединениями, имеют высокий риск заполучить этот недуг. Так, экзема развивается у сотрудников химических лабораторий, фармацевтов, а также при работе с пестицидами и удобрениями.
- Нарушения метаболизма, как следствие патологии функции эндокринной системы.
В патогенезе экземы лежат расстройства иммунологического характера. При этом механизм развития болезни несколько отличается от привычных для понимания нам аллергических и аутоиммунных процессов.
Так, при хроническом течении болезни в картине крови заболевшего выделяют сдвиг соотношения иммунных клеток: снижение числа Т-лимфоцитов и, наоборот, увеличение количества В-лимфоцитов, а также нарушение соотношения иммуноглобулинов. Напомним, что при типичных аллергических реакциях присутствует значительное увеличение Ig E, что свидетельствует о наличии антител к определённому фактору.
При экземе повышаются также и иммуноглобулины G (маркеры хронического течения процесса), а Ig М (определяющие острую фазу реакции) снижены. Такие показатели свидетельствуют именно о нетипичной работе защитной системы организма и способности образовывать патологические иммунокомплексы, которые делают организм уязвимым к внешним инфекциям и повреждают собственные ткани.
Основные виды и формы заболевания
Мы расскажем вам о наиболее распространённых формах заболевания, но не забывайте, что редкая болезнь протекает так, как описывают медицинские учебники, поэтому если у вас есть сомнения, лучше обратиться к врачу, чтобы достоверно установить диагноз.
- Идиопатическая (истинная экзема). Главные её признаки: остро возникающее покраснение кожи и значительный отёк (эритема), мелкие везикулы с жидкостью, волнообразный характер течения.
- Диатез. Так называют экзему, которая развивается у детей в раннем возрасте. Провоцировать её могут как пелёночный дерматит, так и заражение кожи микробами. Часто протекает по принципу аллергической реакции. Может поражать лицо и голову, ягодичные складки, пах.
- Микробная экзема формируется при заражении стрепто- и стафилококками повреждённого участка кожи. Такое воспаление может возникнуть при даже наличии микротрещин в коже.
- Себорейная. Выбирает участки тела, богатые сальными железами: лицо, волосистую часть головы, пространство за ушами, грудную клетку. При этой форме эритема кожи скрыта под жёлтыми жирными чешуйками.
- Дисгидротическая. Возникает на руках и ногах, причём выбирает участки с более плотной по структуре поверхностью: ладони, подошвы ступней. Выглядит, как глубокие мелкие везикулы, которые склонны к слиянию. Пузырьки с течением времени лопаются и образуют язвы, после заживления которых, поражённый покров ороговевает, становится более сухим и подвержен появлению трещин.
Применение натуральных домашних мазей
Для лечения поражений кожи руки можно приготовить домашние средства из природных компонентов.
Из пшена
Крупу тщательно вымыть несколько раз и высушить на воздухе. С помощью блендера или кофемолки перемолоть ее в муку. Растопить свиной или нутряной жир на водяной бане. К 4 ст.л. жира добавить 4 ст.л. пшенной муки и тщательно перемешать. Мазь необходимо наносить 3 раза в день на кожу рук. Применять средство до полного выздоровления.
Из пихтового масла
Данный продукт необходимо добавить к растопленному животному жиру. В качестве основы подойдет свиное, куриное, барсучье или гусиное сало. Соотношение ингредиентов — 1 часть масла пихты, 2 части растопленного на водяной бане жира. Наносить мазь необходимо 2 раза в день. Длительность терапии — до 1 месяца.
Из дегтя
Экзема на руках, вылечить навсегда которую можно при проведении курсовых процедур, быстро исчезает при использовании мази из облепиховых ягод и дегтя. В блендере смешать 70 г плодов и 2 ст.л. березового дегтя.
Нанести мазь на кожу рук и оставить на 30 мин. После этого смыть средство теплой водой. Повторять процедуру необходимо ежедневно в течение 10 дней. Затем делается перерыв на 1 месяц, и курс повторяется еще 8 раз.
Из сметаны и купороса
Для приготовления мази необходимо тщательно перемешать:
- 0,5 ч.л. сметаны;
- 2 г купороса.
Каждый день перед сном наносить средство на кожу рук. Утром смыть средство теплой водой и нанести увлажняющий крем. Такая мазь подходит для лечения всех типов экземы.
Из березового сырья
Мазь на основе листьев березы подходит для любой экземы. Их необходимо промыть в холодной воде и обсушить на воздухе. На противень выложить сливочное масло слоем в 1 см, затем толстый слой листьев березы. Всего необходимо собрать 3 слоя масла и 2 слоя листьев.
Противень накрыть фольгой и поставить в духовку на 2 ч при минимальной мощности. Затем выдержать смесь при комнатной температуре в течение 2 ч. Затем еще раз повторить нагревание и охлаждение. Готовую мазь наносить на кожу 2 раза в день в течение 1 месяца.
Самый быстрый способ вылечить экзему
Мы не зря так подробно уделили внимание освещению патогенеза и причин заболевания, это необходимо для того, чтоб наглядно проиллюстрировать, что экзема — это не просто зудящая ранка и трескающаяся кожа — а целый комплекс расстройств внутри человеческого тела.
А там, где расстройство носит системный характер, всегда имеет место хроническая форма, сопутствующие патологии и, соответственно, сложное лечение.
Условно, самый быстрый способ справиться с болезнью и перевести её в фазу ремиссии, включает в себя следующие рекомендации:
- Как можно раньше обратиться к врачу.
- Не экспериментировать с самолечением, даже если советы вам даёт человек, который, по его словам, успешно победил симптомы.
- Настроиться на длительную и упорную борьбу.
- Следовать рекомендациям лечащего специалиста.
- Соблюдать специально назначенную щадящую диету.
- Провести полное обследование на предмет выявления скрытых болезней.
- Максимально пролечить сопутствующие патологии.
Так как болезнь крайне сложная и стойкая, на сегодняшний день не существует исключительно одного волшебного средства, которое могло бы её вылечить. Работа над нормализацией процессов в коже — это прежде всего работа над собой, анализ недостатков образа жизни и опасностей привычного окружения. Лечение экземы зависит не только от назначений лечащего врача, но и от самого пациента.
Диагностика
Для диагностики болезни и её вида требуется сдать:
- общий и биохимический анализ крови;
- анализ мочи;
- кожные аппликации для обнаружения аллергенов;
- тщательный визуальный осмотр мест поражения;
- бактериологический анализ.
Соскоб на выявление отклонений в эпидермисе кожных покровов
По результатам исследований поставят диагноз и назначат лечение.
Как лечится экзема: местные обработки
В медицинской практике для борьбы с экземой применяются гормональные препараты на основе гидрокортизона. В зависимости от формы болезни и осложнений, назначаются следующие средства:
- Локоид;
- Флуцинар;
- Гидрокортизоновая мазь;
- Адвантан;
- Акридерм ГК;
- Тридерм;
- Элоком;
- Белосалик.
Гормональные мази не рекомендуется применять длительно, так как они способствуют развитию системных нарушений, а также образованию трофических язв. Поэтому курс лекарств прописывает только врач. При тяжёлом течении терапия может быть дополнена курсом преднизолона в таблетках или инъекциях.
При неосложнённой форме болезни, чтобы устранить сухость и ускорить восстановление кожи целесообразно применять негормональные мази и кремы:
- Бепантен;
- Ла-Кри;
- Дермалекс Атопик;
- Радевит;
- Скин Кап;
- Эплан.
Эти средства допустимы к применению для начальной стадии заболевания у детей, безопасны и имеют хорошие отзывы.
Рекомендации
Во время лечения нужно строго придерживаться врачебных рекомендаций. Нельзя самостоятельно производить коррекцию частоты применения мазей и употребления лекарств. Даже при нанесении мази эффект может быть отсроченным — необходимо выждать несколько дней для адекватной оценки терапевтического действия. Попытки применять мази, особенно содержащие гормоны, чаще, чем назначил врач, могут привести к осложнениям в виде токсического системного действия этих препаратов.
Во время обострения экземы не следует принимать водные процедуры: душ, ванну. Очищать кожу перед нанесением мази следует промакиванием экзематозных очагов чистым бинтом, можно смочить его раствором танина или фурацилина. Обработка очагов экземы агрессивными антисептиками (спиртом, мирамистином, марганцовкой) запрещена — можно вызвать ожог кожи.
Пациентам с экземой не следует подвергать кожу воздействию холода, жары, сильного ветра. При локализации экземы на лице, при выходе на улицу можно прикрыть лицо маской.
Личная гигиена, соблюдение гипоаллергенной диеты позволяют значительно уменьшить частоту обострений экземы. Для гигиенических процедур следует использовать гипоаллергенные, неароматизированные мыла и моющие средства.
Антигистаминные препараты
Средства от аллергии назначаются для приёма внутрь в виде таблеток или капель. При тяжёлых формах болезни и обширных площадях поражения допустимо введение препаратов инъекционным способом.
При экземе назначаются противоаллергические средства II и III поколения, так как они обладают менее выраженным снотворным эффектом и не оказывают выраженного влияния на активность ЦНС.
Это могут быть следующие препараты:
- Тавегил;
- Зодак/Зиртек;
- Лоратадин;
- Цетрин;
- Телфаст;
- Эриус;
- Аллегра;
- Кларитин.
Антигистаминные средства способны снижать проницаемость сосудов, тем самым предотвращая усиление отёчности тканей и способствуя снижению зуда.
Лекарственные растения для наружного применения
Экзема на руках, вылечить навсегда которую помогают многие травы, требует проведения профилактических мер. Для этого подходят некоторые растения.
Ряска болотная
20 ч.л. свежей ряски залить 1 л водки. Настаивать средство в темном месте 2 недели. Принимать по 15 кап. каждый день на протяжении 1 года.
Сок каланхоэ
Данное растение позволяет снимать первые признаки экземы на руках. Для использования сок каланхоэ отжимают и немного подогревают. Наносить его необходимо до 6 раз в день. Длительность курса — 3 месяца.
Мать-и-мачеха
Свежую траву измельчить и проварить в молоке в течение 5 мин. Проблемные участки смазать полученное смесью на ночь и обмотать пленкой. Длительность применения — 10 дней.
Валериана лекарственная
Это растение обладает успокаивающим действием. Настойку из него необходимо принимать внутрь по 30 кап. 3 раза в день на протяжении 7 дней.
Березовые листья и почки
Березовое сырье лучше использовать в виде ванн для рук. Для их приготовления используют 100 г почек и 300 г листьев. Сырье заливают 500 мл воды и кипятят в течение 10 мин. Затем дают смеси остыть и опускают в нее руки на 20 мин. После процедуры необходимо высушить кожу на воздухе. Повторять такие ванны рекомендуется 3 раза в день в течение 7 дней.
Вспомогательная терапия
Дополнительное лечение — это те мероприятия, которые позволяют не только приблизить момент выздоровления, но и необходимы для борьбы с осложнениями (присоединение грибков, вирусов, микробов).
Они важны не меньше, чем основная терапия:
- Иммунокоррекция — по назначению врача проводятся мероприятия для нормализации работы иммунитета. Для этого могут использоваться как специальные препараты, так и комплекс общеоздоровительных мер. Для стойких форм болезни допустимо назначение плазмофереза
- Витаминотерапия. Составляет часть иммунокорригирующего лечения. Применяются витамины А, Е, а также витаминные комплексы, оказывающие общеукрепляющее действие.
- Антибиотики и противомикробные мази назначаются только в случае присоединения микробной флоры. Для профилактики их не следует применять, так как снижается иммунитет, а условные патогены могут успеть выработать резистентность, что в дальнейшем потребует применения более мощных препаратов этой группы.
- Противогрибковые мази также назначаются при клинически подтверждённом наличии грибов в поражённой области. Частым спутником экземы является кандидоз и питириаз.
- Физиотерапия: микротоковое воздействие, магнитное, УВЧ, электрофорез.
- Укрепление нервной системы: зачастую такие симптомы как зуд и боль способствуют повышению раздражительности, развитию бессоницы. Поэтому оправдано применение безрецептнурных успокоительных средств: настойка валерианы или пустырника, Ново-Пассит, Афобазол.
- Наружные антикоагулянты — мази и гели: гепариновая мазь, троксерутин, лиотон и пр. Активно применяются при экземе голени для профилактики развития флебитов.
- Санаторно-курортное лечение оказывает успокаивающее влияние на нервную систему, помогает нормализовать иммунные процессы в организме. Рекомендовано для продления фазы ремиссии и практически всегда даёт хороший результат.
- Щадящая диета. В первую очередь, позволяет урегулировать деятельность ЖКТ и исключить проникновение пищевых аллергенов, которые утяжеляют недуг.
- Фитотерапия. Применение примочек и ванночек с настоем лекарственных трав помогает значительно улучшить состояние кожи и ускорить регенерацию. Проводится по согласованию с лечащим врачом (чтобы избежать развития аллергических реакций и побочных эффектов), эффективно в лечении детей. Для этого показано использование отваров и настоев ромашки, коры дубы, лаврового листа, тысячелистника.
Сухая и мокнущая экзема: как лечить
Лечение разных форм заболевания подразумевает различный подход. Сухая экзема сопровождается ярко выраженной сухостью кожного покрова, который приводит к появлению трещин в очаге и инфицированию ран. Поэтому основной упор в терапии этого симптома делается на максимальное увлажнение и антибактериальную обработку.
Чаще такая форма болезни возникает вследствие поражения грибками, поэтому возможно применение антимикотических препаратов.
Мокнущая экзема развивается из-за большого количества серозных папул, которые при вскрытии изливают наружу своё содержимое. Образовавшиеся раны могут быть достаточно глубокими, а так как местная защитная реакция кожи в этом месте значительно нарушена, то риск обсеменения микробами очень высок.
Мокрая экзема в острой фазе болезни длительно не заживает, а появление новых везикул усугубляет состояние кожи и увеличивает площадь поражения тела.
Поэтому в основе лечения такой формы заложены следующие цели:
- снизить экссудацию — для этого необходимо применение антигистаминов, снижающих выход плазмы в ткани;
- эрозивные образования в фазу грануляции;
- предупредить вторичное инфицирование.
Для этого в различных комбинациях могут применяться все описанные выше способы. Примечательно, что одновременно у человека могут присутствовать обе формы заболевания в разных очагах на теле.
Мокнущая экзема на ногах требует применения препаратов, укрепляющий венозных кровоток. Об особенностях лечения мы поговорим подробнее в одной из следующих публикаций.
Физиотерапия
Методы физиотерапевтического воздействия не являются основными — они применяются в качестве сопутствующего лечения, позволяющего ускорить выздоровление. Их основная задача состоит в снижении риска рецидивов болезни. Физиотерапевтические методики достаточно разнообразны.
Талассотерапия. Солевые ванны, грязи и наложение на кожу водорослей — все это позволяет уменьшить воспаление на коже, подсушивает кожные покровы. Наибольшая эффективность отмечается при мокнущей экземе. Средний курс талассотерапии — 7-8 дней.
Лазеротерапия. Облучение кожных покровов с помощью лазерного излучения стимулирует рост здоровой кожи, сокращает частоту обострений, увеличивает продолжительность ремиссии. На курс требуется от 7 до 14 процедур. Подходит для лечения экземы на лице.
Лечебный электрофорез. Воздействие электрического тока с четко заданными параметрами ускоряет всасывание лекарственных веществ. Электрофорез с антигистаминными средствами ускоряет наступление терапевтического эффекта и значительно пролонгирует его.
Магнитотерапия. Магнитные поля определенной конфигурации при воздействии на очаги экзематозных высыпаний уменьшают выраженность кожного зуда, облегчают заживление кожных дефектов. Может применяться как при мокнущей, так и при сухой экземе. Варикозная экзема является относительным противопоказаниям — предварительно нужно выяснить, нет ли в венах тромбов, которые могут оторваться.
УФ-терапия. Облучение кожных покровов ультрафиолетовыми лучами должно проводиться в период стойкой ремиссии. Глубина проникновения УФ-лучей составляет 1 мм, что достаточно для оказания местного иммуностимулирующего действия. Фототерапия назначается только после пробного облучения небольшого участка кожи, чтобы избежать возникновения фотодерматоза.
Криотерапия. Охлаждение участков кожи посредством жидкого азота способствует улучшению процесса деления клеток, что ведет к ускорению заживления кожи. Криотерапия назначается короткими курсами по 4-7 процедур (1 процедура в день).
Применение физиотерапии не рекомендуется в период обострения — можно усугубить течение болезни.
Комплекс физиотерапевтических процедур подбирается для каждого пациента индивидуально врачом-физиотерапевтом. Должны быть приняты во внимания все сопутствующие заболевания, определены возможные противопоказания к каждому методу. Не стоит думать, что физиотерапия совершенно безвредна для организма.