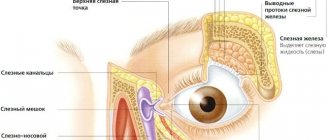
Макула глаза или центральное желтое пятно сетчатки, как ее еще называют, отвечает за центральное зрение. Благодаря данному элементу зрительного аппарата мы легко различаем мелкие детали и можем видеть окружающий мир в ярком свете. Данной особенностью такой элемент обязан большой концентрации колбочек и палочек в центре тканей сетчатки.
Дегенерация или дисфункция этого пятна может существенно ухудшить работу всей зрительной системы. Поэтому важно помнить, что выпадение из изображения центрального сектора может свидетельствовать именно о нарушении структуры области макулы.
Строение
Функции
Симптомы
Лечение
Причины макулодистрофии сетчатки глаза
К сожалению, причины возникновения макулодистрофии сетчатки глаза на сегодняшний день до конца не изучены наукой. Однако, врачи все же выделяют некоторые неблагоприятные факторы, которые могут способствовать развитию болезни:
- Старение человеческого организма;
- Генетическая предрасположенность;
- Плохая экологическая обстановка;
- Проблемы с лишним весом;
- Вредные привычки;
- Дефицит витаминов и микроэлементов;
- Наличие ряда хронических заболеваний.
Хотя макулодистрофия сетчатки глаза может (хотя и очень редко) возникнуть в молодом возрасте. В группе особого риска находятся люди зрелого и пенсионного возраста. Согласно последним исследованиям, проведенным на 2 000 добровольцах было выяснено, что менее 3 % людей от 25 до 35 лет имеют определенный риск развития болезни, в то время, как у пожилых людей старше 70 лет этот процент увеличился в 10 раз.
Причины макулярной дистрофии
В действительности, заболевание является многофакторным, так как до сих пор прямые причины выявлены не были. К факторам относится следующее:
- Возрастная макулодистрофия возникает на фоне возрастных изменений. Болезнь развивается, начиная с 50-летнего рубежа.
- Женский пол. По неизвестным причинам именно женщины более всего подвержены развитию макулодистрофии сетчатки.
- Наследственный фактор играет немаловажную роль, так как патология передается на генетическом уровне.
- Злоупотребление ультрафиолетовым излучением. Это частое посещение солярия и длительное пребывание на открытом солнце без солнцезащитных очков. А ведь всем известно, что ультрафиолет оказывает негативное влияние на сетчатку глаз.
- Табакокурение, злоупотребление алкогольными напитками, употребление наркотиков.
- Болезни сердца и сосудов. Например, инсульты, атеросклероз, перепады артериального давления, инфаркт миокарда и прочее.
- Ожирение и неправильное питание, авитаминозы.
- Болезни зрительного аппарата и последствия после хирургического вмешательства на глаза.
Типы макулодистрофии сетчатки глаза
В офтальмологии принято различать 2 формы данного заболевания:
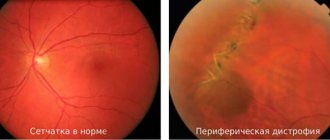
- Сухая макулодистрофия. Среди всех больных, страдающих дегенеративными изменениями сетчатки, 10% имеет сухую форму макулодистрофии. Для нее свойственны структурные изменения в сетчатке, а также ее истончения на молекулярном уровне, характерных при естественном старении организма человека. Вследствие дегенеративных процессов нарушается кровоснабжение сетчатки, при отсутствии поддерживающего лечения происходит снижение остроты зрения.
- Влажная макулодистрофия. Данная форма заболевания встречается намного реже, только в 10 % всех случаев. Она характеризуется стремительным течением, в результате которого в глазном яблоке происходит появление патологических сосудов. Новые сосуды отличаются повышенной хрупкостью, поэтому очень часто происходят их разрывы на месте которых формируются рубцы. При данной форме течения заболевания у больных наблюдается стремительное снижение остроты зрения вплоть до полной его потери.
Лечение пиявками при глаукоме: точки постановки
Лечение пиявками при глаукоме применяется также для снятия приступа и маленьким детям, даже младенцам с врожденной глаукомой, 1—2 штуки на 2—3 минуты. Вообще пациенты с острым приступом получают облегчение при первой же постановке пиявок при глаукоме — уже через 20—30 минут исчезают невыносимые боли в глазу и виске, рвота, тошнота, туман в глазах.
После курса пиявок при глаукоме у пациентов с разными отклонениями снимается воспаление, повышается острота зрения, расслабляется глазная мышца, расширяется поле зрения, снижается внутриглазное давление, улучшается общее самочувствие. У больных сахарным диабетом стенки сосудов становятся более проницаемыми, поэтому самым распространенным следствием этого заболевания становится кровоизлияние в сетчатку, которое в свою очередь ведет к дальнейшему ухудшению зрения и возникновению ряда диагнозов. Именно гирудин в слюне пиявки позволяет значительно улучшить состояние кровеносной системы.
Прежде всего, целебная слюна пиявки действует на зрительный нерв, зрительный тракт и его корешки, достигающие передних бугорков четверохолмия, где расположены первичные зрительные центры, а также в корковые зрительные центры, куда волокна зрительного тракта проходят в составе заднего отдела затылочной части.
Существует ряд стандартных точек, на которые приставляются пиявки у офтальмологических больных. Это верхняя часть спины, «холка», за ушами (сосцевидные отростки — приподнятая часть черепа за ухом — ставим на «уголок» косточки сразу за ухом), вокруг глаз на косточки, точка между бровями — «третий глаз» — она легко определяется повышенной чувствительностью при надавливании.
Метки: глаз, лечение, макулодистрофия, народный, сетчатка, средство
Об авторе: admin4ik
« Предыдущая запись
Симптомы заболевания
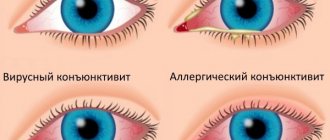
Макулодистрофия в обеих формах протекает совершенно безболезненно, но симптомы заболевания существенно различаются.
Для сухой формы характерно:
- Появление затуманенности в глазах;
- Возникают трудности при чтении, вязании, работой за компьютером и прочими занятиями, требующими повышенной зрительной нагрузки;
- Предметы и изображения начинают восприниматься в искаженном виде;
- Появляется спутанность в распознавании лиц людей.
Все эти признаки появляются вследствие разрушений светочувствительных клеток в макуле. Ухудшение зрения напрямую зависит от количества функционирующих клеток, поэтому если их гибель носит стремительный характер, то симптомы болезни будут так же быстро появляться друг за другом: больному будет казаться, что ему необходимо больше света для выполнения привычной работы, хотя это не решит проблему. Для влажной формы макулодистрофии характерно:
- Стремительная потеря центрального зрения;
- Искажение видимости прямых линий. Искаженное восприятие происходит по причине нарушения целостности сосудов и скопления жидкости, в результате чего происходит повышенное давление центр сетчатки глаза;
- Увеличение слепого пятна. Особо опасный симптом, так как может привести к полной потере зрения.
Что это за болезнь?
В центре сетчатки находится макула — чувствительный к свету элемент. Макулодистрофия — это заболевание сетчатки глаза, возникающее из-за патологии сосудов, нарушения их питания. Вследствие этих причин происходит повреждение центрального зрения.
Макулодистрофия считается возрастным заболеванием, которое чаще всего служит причиной слепоты людей после 50 лет.
Диагностика макулодистрофии сетчатки глаза
Макулодистрофия чревата возникновением серьезных осложнений, поэтому очень важно при появлении первых симптомов заболевания посетить врача-офтальмолога для первоначального обследования: доктор произведет осмотр сетчатки глаза и измерит остроту зрения. Если по результатам первичного осмотра возникнет подозрение на наличие данного заболевания, то врач назначит прохождение дополнительных обследований:
- Флуоресцентная ангиография. Обследование представляет собой введение специального контраста в вену, красителя-флуоресцентена для исследования сосудов сетчатки глаза. Если имеются определенные показания, то оба контраста могут быть введены в один и тот же день. Такой метод диагностики глазных заболеваний считается достоверным и безопасным, используется в офтальмологии уже более полувека.
- Индоцианин – зелёная ангиография. Данный вид обследования с использованием индоцианина зеленого играет большую роль в диагностике макулодистрофии: врач может дать оценку работы кровотока в хориоидее, выявить наличие дегенеративных изменений в макуле.
Данные способы диагностики можно выполнять одновременно путем поочередного введения препаратов. Индоцианин – зелёная ангиография и флуоресцентная ангиография считаются абсолютно безопасными методами исследования, успешно используются в офтальмологии уже более полувека.
Однако, перед тем, как сделать назначение данных процедур врач должен уточнить у пациента в анамнезе наличие заболеваний:
- Печени;
- Сердечно-сосудистой системы;
- Сахарного диабета;
- Гипертонической болезни;
- Наличие аллергических реакций на флуоресцеин натрия и йод.
Прохождение обследования во время беременности также не рекомендуется, так как никаких данных о безопасности таких способов диагностики для будущего ребенка в настоящее время нет.
Методы диагностики макулы
Для обследования макулярной области применяется масса различных диагностических методик и тестов:
- Офтальмоскопия в различных вариациях с использованием специальных увеличительных линз.
- Оптическая когерентная томография позволяет получить снимок всех слоев макулярной области с точной оценкой всех параметров.
- Флюоресцентная ангиография выполняется с применением контрастных веществ, окрашивающих сосудистую сеть сетчатки, что позволяет выявить различные заболевания макулярной области.
- Компьютерная периметрия выявляет выпадение в центральном поле зрения – скотомы.
Теперь вы знаете, что такое макула и какие проблемы с ней возникают. Надеемся, что эта информация была полезной и интересной.
Рекомендуем ознакомиться: строение склеры глаза.
Лечение макулодистрофии сетчатки глаза
К сожалению, на сегодняшний день не существует ни одного эффективного способа лечения макулодистрофии сетчатки глаза. Болезнь носит необратимый характер и вернуть зрение не получится — медицине не известны случаи выздоровления больных с таким диагнозом. Все методы терапии направлены исключительно на улучшение питания сетчатки, поддержку нормальной работы сосудов глаза и замедление их стремительного роста.
Успех остановки патологически необратимого процесса, который происходит под влиянием данного заболевания напрямую зависит от времени обращения за медицинской помощью и правильно назначенным лечением.
Терапия заболевания напрямую зависит от ее вида — сухая или влажная и лечится по-разному, поэтому офтальмологами назначаются индивидуальные виды и схемы лечения, согласно поставленному диагнозу и стадии макулодистрофии:
- Консервативная терапия. Влажная форма макулодистрофии лечится сосудистыми препаратами, антиоксидантами и иммуномодуляторами. В большинстве случаев лечение оказывается безрезультатным, так как данная форма является уже запущенной, с которой больные обращаются, когда сделать что-либо уже поздно;
- Интравитриальное введение лекарств. Лечение сухой формы макулодистрофии предполагает курсовые интравитриальные инъекции Луцентиса или Эйлия, которые замедляют дегенеративные процессы в сетчатке и нормализуют ее толщину, активизируют кровоснабжение, снимают отек. Такой способ лечения останавливает патологический процесс, что позволяет сохранить зрение больного без ухудшения показателей. Длительность такого лечения составляет 2 календарных года. За это время проводится около 8 инъекций, стоимость интравитриального лечения составляет порядка 60 000 рублей;
- Хирургическое вмешательство. Метод лазерной коагуляции весьма распространен в офтальмологии при лечении многих заболеваний глаз. Но в данном случае хирургическое вмешательство имеет ограниченный характер. Во время операции врач должен закупорить патологические сосуды глаза, оказывающие давление на сетчатку. Лазерная коагуляция в 70 % случаев позволяет добиться желаемого эффекта. Однако, положительная динамика носит временный характер: имеется высокий риск появления новых патологичных сосудов, которые также придется «закупоривать» во время очередной операции.
Нередко больные макулодистрофией прибегают даже к народной медицине в борьбе со своим недугом. Но так ли это эффективно и безопасно? Давайте попытаемся найти ответы на эти непростые вопросы.
Вопрос ответ
Допустимо, но тест Амслера — лишь обзорная дополнительная проверка состояния зрения
Перед тем, как поставить диагноз, важно пройти полное обследование у офтальмолога. Самостоятельные выводы и самоанализ могут привести к ложным выводам
А относительно теста, то его суть состоит в том, что пациент надевает очки, если они ему прописаны, и смотрит на центр черной сетки, изображенной на белом фоне. Затем закрывает один глаз, а вторым тем временем безотрывно фиксируется на центральной точке и медленно приближает лицо к монитору до расстояния в 20-30 см. Затем повторяет то же самое с другим глазом. Если линии на сетке при приближении к рисунку выглядят искаженными, извилистыми вместо прямых, то это может указывать на дистрофию сетчатки или же на изменения на глазном дне.
Такое изображение вы видите при нормальном зрении:
А при дистрофии сетчатки глаза рисунок приобретает следующие формы:
Решетка Амслера была разработана швейцарским профессором офтальмологии Марком Амслером еще в 20-м веке и уже стала проверенной оптической классикой.
Есть ряд факторов риска развития дистрофии сетчатки глаза:
- сахарный диабет
- атеросклероз
- ожирение
- гипертоническая болезнь
- нехватка микроэлементов и витаминов в питании в сочетании с регулярным стрессом
- избыточное влияние солнечных лучей
- генетическая предрасположенность
«Сухая» макулодистрофия (которую еще называют неэкссудативной) — для нее характерно скопление между кровеносными сосудами и сетчаткой продуктов жизнедеятельности клеток, остаточных химических веществ (друзов). Эти химические отложения собираются под сетчаткой в виде бугорков желтого цвета. «Сухой» вариант дистрофии преобладает над влажной ее разновидностью. Со временем сухая форма способна трансформироваться во влажную ( в 20% от общего числа дисфункций)
«Влажная» макулодистрофия встречается в среднем в 10% случаев от общего числа патологий. Но на ее фоне значителен риск развития отслойки сетчатки, макулярного отека. При данной форме новые кровеносные сосуды прорастают под сетчатку глаза. Сосуды тонкие, через них проникает жидкость и кровь. И это вещество называют экссудатом. Именно оно давит на сетчатку и способствует ее отслоению. Острота зрения при этом снижается очень резко.
Лечение заболевания народными способами
Народные способы лечения пользуются большой популярностью среди многих больных. Хотелось бы предупредить читателей: народная медицина эффективна только при сухой форме заболевания. Влажная из-за стремительного прогрессирования должна лечиться исключительно посредством интравитриальных инъекций и микрохирургии. Сухую форму болезни можно остановить народными методами и не допустить дальнейшего ухудшения.
Перед началом лечения следует пересмотреть свой рацион: отдать предпочтение свежим фруктам и овощам, зелени, орехам. Следует отказаться от употребления калорийной и жирной пищи. Без соблюдения этого условия вряд ли получится добиться улучшений в состоянии здоровья.
Предлагаем вашему вниманию эффективные рецепты для лечения макулодистрофии:
- Пшеничная вода. Ростки пшеницы измельчить в блендере, затем взять 50 г, залить 200 мл воды и дать настояться в течение нескольких часов до полного набухания. Употреблять в пищу каждое утро на протяжении 4 календарных недель, после чего сделать перерыв;
- Настойка календулы. 1 столовую ложку цветков залить 200 мл крутого кипятка, накрыть блюдцем и дать возможность остыть. После этого получившийся настой нужно процедить через сито и поставить в прохладное место. Принимать 3 раза в день по 50 г. Также рекомендуется пользоваться процеженным отваром, как глазными каплями — каждое утро по 2 капли в каждый глаз. Длительность лечения — 6 календарных месяцев;
- Красная рябина, облепиха и черника. Взять 50 г красной рябины, 50 г черники, 50 г облепихи и перетереть на сите, добавить 20 г меда и поставить в холодильник. Принимать по 40 г перед завтраком, обедом и ужином. Длительность лечения — 4-6 календарных недель;
- Настойка мумие и алоэ. 50 г очищенного мумие растворить в 100 г сока алоэ. Применять утром и вечером по 1 столовой ложке на протяжении 2 недель, затем сделать перерыв в лечении на 2 календарные недели, а после можно провести повторный курс;
- Отвар тмина. 1 столовую ложку тмина, 1 столовую ложку цветков василька залить 200 мл крутого кипятка, поставить на водяную баню и прокипятить в течении 5 минут. Полученный отвар процедить и дать возможность остыть. Готовый настой закапывают в глаза утром и вечером по 2 капли, продолжительность лечения должна составлять не менее 2 недель. Хранится отвар исключительно в холодильнике не более 48 часов, перед применением рекомендуется подогреть до комнатной температуры.
Лечение влажной формы
Существует три вида лечения влажной формы ВМД:
- Фотодинамическая терапия.
С помощью холодного лазера врач закупоривает кровеносные сосуды, которые сочат. Однако для надлежащего лечения необходимы частые повторы процедуры и применение чрезвычайно дорогих препаратов, поэтому такое лечение недоступно в Украине.
За рубежом ФДТ используют в сочетании с введением ингибиторов VEGF фактора.
- Фотокоагуляция.
С помощью лазера врач закупоривает хрупкие кровеносные сосуды, которые сочат. Высокоэнергетический луч лазера нацелен прямо на новообразованные сосуды и разрушает их, прекращая дальнейшую потерю зрения. Лазерное лечение не уменьшает риска возникновения новых сосудов, поэтому лечение часто проводят повторно.
Такое лечение направлено на последствия ВМД, а не на причину ее возникновения. Кроме того, такую терапию можно использовать только для сосудов, которые не находятся в макуле. То есть достичь стабилизации зрения или даже улучшения зрительных функций только благодаря фотокоагуляции невозможно.
- Ендовитреальное введение ингибиторов VEGF-фактора используют для лечения влажной формы ВМД.
Высокий уровень VEGF — белка, который вызывает рост новых сосудов — вызывает разрушение сосудов и утечка жидкости. За накопления жидкости под сетчаткой, она искривляется, поднимается со своего привычного положения. Поэтому больные ВМД часто жалуются на то, что линии кажутся искаженными, а предметы — неправильной формы.
Для того чтобы преодолеть заболевания необходимо остановить выработку аномального белка и «растворить» хрупкие сосуды, через стенки которых жидкость попадает под сетчатку.
Именно для этого во время операции хирург вводит в глаз препарат, действие которого направлено на белок, участвующий в образовании новых кровеносных сосудов. Такую процедуру проводят в операционной комнате.
Перед инъекцией Вам обезболят глаз с помощью специальных капель, поэтому Вы не сможете болевых ощущений в течение операции. После того, как закончится действие обезболивающего, Вы можете почувствовать определенный дискомфорт.
Глаз может болеть, Вы можете чувствовать, что перед глазом то плавает, видеть несуществующие полосы, круги, черточки. Часто пациенты жалуются на ощущение пелены перед глазами.
Это связано с тем, что препарат очень медленно смешивается с внутренними структурами глаза; как только препарат равномерно распределится — все эти ощущения исчезнут. Ваше зрение может быть несколько размытым течение нескольких дней после процедуры.
Осложнения
Основные осложнения после такой операции — это повышение внутриглазного давления и инфекция глаза. Именно во избежание этих осложнений после процедуры Вам выдадут противовоспалительные и другие специальные капли, которые сведут риск возникновения ухудшения до минимума.
«Люцентис» и «Ейлиа» доказано помогают пациентам улучшить и сохранить зрение, останавливая разрушительные эффекты заболевания и изменяя его течение. «Макуген» позволяет стабилизировать зрение, приостановить его дальнейшее ухудшение.
Лечение сухой формы ВМД антиоксидантами и цинком
Классическая медицина рекомендует лечить сухую форму ВМД с помощью антиоксидантов, витаминов, цинка, иммуномодуляторов и пептидов – таких, как Ретиналамин (Retinalamin). Их назначают внушительными дозировками в виде таблеток, капель и инъекций.
Эти препараты направлены на стимуляцию фоторецепторов, на улучшение их питания и временно действительно улучшают зрение.
Однако макулодистрофия – это необратимый, ежедневный процесс потери пигментного эпителия. Вместе с пигментным эпителием погибают и фоторецепторы, клетки зрения.
Ни витамины, ни антиоксиданты, ни пептиды не останавливают процесс разрушения пигментного эпителия и тем более — не восстанавливают его. От стимуляции ослабленный орган только сильнее изнашивается, и даже на фоне временного улучшения вы продолжаете терять зрение.
Медицинская статистика такова, что ни одному человеку этими средствами не удалось сохранить зрение.
При всей своей безопасности, такое лекарственное лечение имеет одну очень большую опасность. Необоснованная надежда на улучшение является основной причиной потери драгоценного времени и позднего обращения пациентов за действительно эффективным лечением.
Профилактика макулодистрофии сетчатки глаза
Так как побороть макулодистрофию, а значит и восстановить зрение до конца невозможно, важно не допустить появление болезни, соблюдая ряд рекомендаций:
- Откажитесь от вредных привычек. Курение и алкоголь являются причинами возникновения многих серьезных заболеваний, в том числе и макулодистрофии;
- Оберегайте глаза от воздействия солнечного света. Для этого выбирайте качественные солнечные очки хороших производителей, а во время пребывания на пляже одевайте шляпу с полями;
- Правильно питайтесь. Сбалансированное питание очень важно для поддержания здоровья всего организма. При дефиците витаминов и микроэлементов нарушаются обменные процессы, страдают внутренние органы, в результате рано или поздно человеческий организм дает сбой. Включите в рацион зелень, томаты, болгарский перец, морскую капусту, бананы, яблоки и другие полезные продукты;
- Не игнорируйте физические упражнения. Простые прогулки по утрам, легкий бег по выходным в парке, плавание в бассейне несколько раз в неделю или занятия фитнесом помогут в разы снизить риск появления болезни;
- Проходите периодические медицинские осмотры. Посещайте офтальмолога не реже чем 1 раз в год, не стесняйтесь говорить о своих жалобах врачу. Грамотный специалист определит наличие заболевания на самых первых стадиях, что позволит предотвратить развитие необратимых процессов.
Каждый из нас должен следить за своим здоровьем и реагировать на малейшие изменения в его состоянии, ведь качество нашей жизни и долголетие зависят в большей степени от своевременного обращения к врачу. В заключение к статье приведем слова академика Н. И. Пирогова: «Будущее принадлежит медицине предупредительной».
Предлагаем читателям также ознакомиться с отзывами больных макулодистрофией сетчатки глаза.
Отзывы пациентов, больных макулодистрофией сетчатки глаза
Шабанова Виктория, г. Алексеевка. У меня начало резко ухудшаться зрение после выхода на пенсию. Поменяла очки, но это не решило проблему искажения зрения и сильной светочувствительности. Тогда я решила обратиться к офтальмологу, где мне и был поставлен диагноз – макулодистрофия сетчатки глаза. Когда узнала, что вылечить болезнь до конца не получится были шок и растерянность, но через какое-то время взяла себя в руки и начала предпринимать попытки хоть как-то сохранить свое зрение. Врачом были назначены интравитреальные введения Луцентиса, которые продолжались с большим интервалом на протяжении 2 лет. Восстановить зрение не получилось, да я и не надеялась на чудо. Но сохранить свое зрение хотя бы на таком уровне, благодаря грамотному доктору у меня получилось.
Сапрякина Елена, г. Егорьевск. Макулодистрофия сетчатки глаза в нашей семье носит наследственное заболевание: от болезни потеряла зрение моя бабушка, значительное снижение остроты зрения наблюдалось у мамы, у сестры также начались проблемы после 45 лет. Чтобы сохранить свое зрение я отнеслась очень серьезно к проведению профилактических мероприятий. Так, раз в полгода прохожу осмотр у окулиста, уделяю внимание правильному питанию, дополнительно пью БАДы с высоким содержанием витамин А, С, Е и омега-3. Как заверяет доктор, пока никаких отклонений в работе сетчатки он не наблюдает, поэтому медикаменты назначать не целесообразно. Очень надеюсь, что предпринимаемых мер профилактики будет достаточно для предотвращения этой серьезной болезни.
Шарапонова Ирина, г. Самара. На момент обращения за медицинской помощью стадия макулодистрофической сетчатки глаз дошла до того момента, при котором без лазерной коагуляции сетчатки уже было не обойтись. Так как выбора у меня особого не было, пришлось согласиться и надеяться на лучшее. Операция прошла очень быстро и безболезненно, зрение удалось сохранить и предотвратить его дальнейшее снижение. В данный момент нахожусь под наблюдением в платной клинике у очень грамотного офтальмолога, посещать которого приходится ежемесячно. Хорошо, что в наше время имеется возможность пусть не вылечить, но хотя бы остановить прогрессирование болезни.
Шаповалова Галина, г. Санкт-Петербург. Проблемы со зрением начали появляться у меня после 45 лет, тогда я ограничилась лишь правильным подбором очков. Со временем зрение ухудшалось, менять очки приходилось все чаще. В итоге при очередном посещении доктора мне и был поставлен диагноз – макулодистрофия сетчатки глаза, хотя очень странно, что раньше болезнь не распознали. Для остановки прогрессирования болезни пришлось провести очень болезненные интравитреальные инъекции, но обойтись без лечения в моем случае было невозможно. Сейчас периодически проверяю зрение, ношу линзы и стараюсь не думать о своей болезни, ведь побороть полностью ее не получится, а лишние расстройства лишь усугубят ситуацию.
Котлярова Дарья, г. Ярославль. Проблемы со зрением были у меня с самого детства, периодически я посещала доктора для правильного подбора линз, никаких мероприятий по коррекции зрения мне не предлагали. Возможно из-за неправильного подхода к лечению у меня развилась к 40 годам макулодистрофия сетчатки, видеть я стала значительно хуже, а особенно в сумеречное время суток. Консервативные методы лечения оказались бессильными, пришлось прибегнуть к интравитреальному введению препарата “Луцентис”. Зрение удалось сохранить на том же уровне, в настоящее время стараюсь систематически посещать врача и соблюдать все назначенные рекомендации.
Захаров Константин, г. Сургут. С диагнозом “Макулодистрофия сетчатки глаз” живу уже 5 лет. За это время перепробовал огромное количество медикаментов, пытался лечиться даже народными способами и все безрезультатно: зрение постепенно ухудшается, сейчас дошло до того, что не могу обходиться без двух очков одновременно! Доктор предлагает провести операцию, чтобы хотя бы остановить наступление полной потери зрения, но я очень боюсь хирургического вмешательства и пока не даю согласие. Очень надеюсь, что когда-нибудь получится побороть эту болезнь, ведь медицина не стоит на месте.
Батракова Екатерина, г. Валуйки. Когда появилось “слепое пятно” в правом глазу я очень испугалась и сразу же обратилась за консультацией к врачу. На первом же приеме у меня была заподозрена макулодистрофия, диагноз был подтвержден после флуоресцентной ангиографии. Я не могла понять откуда появился такой серьезный недуг, ведь ни у кого из родственников не было этой болезни. Лечение требовалось незамедлительное, поэтому времени на панику не было. В этот же месяц мне провели операцию, которая помогла спасти зрение правого глаза. Я очень благодарна своему доктору за грамотный подход в лечении и успешный исход операции. Хочется сказать всем, кто столкнулся с такой же бедой: не бойтесь болезни, бойтесь последствий и неграмотных специалистов.
Сикачева Светлана, г. Санкт-Петербург. Прочитав многие отзывы, узнала и себя в этих рассказах: болезнь появилась не сразу, но почему-то я не обратила на это своевременного внимания. В результате поменяла ни одного лечащего врача, ни одну клинику и схему лечения, дважды проходила через процедуру лазерной коагуляции. Только вернуть зрение так и не получилось, хорошо, что совсем не ослепла. Сейчас не трачу деньги на дорогие капли, а стараюсь в промежутках между медикаментозными курсами лечения поддерживать зрение народными способами, особенно эффективны календула и алоэ. Доктор одобряет такой подход к лечению, я полностью ему доверяю: ведь на своем примере могу сказать, что травы действительно могут помочь в этой беде.
Как определить заболевание диагностика
Новейшее офтальмологическое оборудование позволяет выявить недуг сетчатки на начальном этапе развития. При тревожных симптомах обращаются к офтальмологу, который подберет необходимое лечение влажной или сухой макулодистрофии сетчатки. Для постановки точного диагноза выполняются такие диагностические манипуляции:
- Офтальмоскопическое обследование. Метод направлен на осмотр глазного дна посредством офтальмологической аппаратуры.
- Флюоресцентная ангиография. Новое диагностическое обследование помогает оценить состояние сосудистых сплетений посредством фотокамер и контрактного вещества.
- Периметрия. Оцениваются элекрофизиологические особенности.
Тест Амслера позволяет человеку выявить у себя проблему еще находясь дома.
Некоторые методы диагностики макулодистрофии сетчатки возможно проводить в домашних условиях. К таковым относится выполнение теста с сеткой Амслера. Для диагностики зрительной функции требуется взять лист в клеточку величиной 10×10 см, на которой по центру рисуют жирную точку черного цвета. Крепят рисунок на стенке на расстоянии вытянутой руки. Пытаются максимально сфокусироваться на черной точке, постепенно приближаясь к листку. Если происходит искажение линий и возникают темные пятна, это может указывать на то, что происходит возрастная макулярная дегенерация сетчатки.