Причины рвоты и температуры без поноса у детей
Рвота — это рефлекторный выброс содержимого желудка, направленный на освобождение организма от токсичных веществ. Причинами могут стать:
- Инфекционные болезни — тиф, ротавирусное заражение, скарлатина у ребенка;
- Отравление пищей, лекарствами, токсинами;
- Поражение почек;
- Гастрит, язвенная болезнь и другие заболевания ЖКТ;
- Патологии центральной нервной системы — нарушение кровообращения в мозге, энцефалит.
Повышение температуры — это признак того, что иммунная система борется с чужеродными объектами — болезнетворными микроорганизмами, аллергенами, инородными телами.
Если эти два симптома сопутствуют друг другу, то в большинстве случаев это связано с инфекционно-воспалительным заболеванием.
Рассмотрим самые частые причины.
Респираторные инфекции
Рвота у ребенка и температура 37.5 без поноса могут возникать при инфекционных патологиях органов дыхания, таких как:
- грипп;
- ларингит;
- пневмония;
- ангина;
- бронхит.
Ребенок становится вялым, капризным, появляется боль в горле, насморк или другие признаки ОРВИ.
В таких случаях рвота чаще всего однократная, а провоцирует ее приступ сильного кашля или скопление мокроты в глотке и ее попадание в желудок.
Рвотный рефлекс также может быть вызван резким повышением температуры до 38°C и выше. Рвота при этом не несет опасности — желудок освобождается и тошнота проходит.
Отравление
Если у ребенка болит живот, рвота и температура выше 38°C, то причина, вероятнее всего, кроется в кишечной инфекции.
Пищевые отравления встречаются нередко. Болезнетворные микроорганизмы, попав вместе с некачественной едой в желудок, начинают активно размножаться и вызывают интоксикацию организма.
Отравление почти всегда сопровождается поносом, однако повышение температуры и рвота могут наступить раньше, а диарея — когда патогены достигнут кишечника.
Среди симптомов при отравлении также наблюдаются тошнота, боль в желудке, слабость и отсутствие аппетита.
Болезни ЖКТ
С высокой температурой и рвотой часто протекают воспалительные заболевания органов пищеварительной системы в острой форме:
- гастрит;
- аппендицит;
- энтерит;
- энтероколит;
- гастроэнтерит;
- вирусный гепатит.
Рвота и боли в животе при этом выступают ранними проявлениями болезни.
Другие причины
Тошнота и рвота на фоне повышения температуры тела также бывают симптомами таких состояний:
- ацетонемия;
- непроходимость кишечника;
- прорезывание зубов;
- менингит.
Поставить точный диагноз может только специалист, поэтому обязательно обратитесь к доктору — ведь даже однократная рвота и непродолжительное повышение температуры могут быть симптомами серьезных болезней.
Отравление у ребенка: рвота без поноса
Кишечные интоксикации разделяются на следующие категории:
- Бытовые;
- Кожные;
- Ингаляционные;
- Чрескожные;
- Полостные (введение токсинов в слуховой проход, влагалище, прямую кишку).
Бытовое отравление (пищевое, водное) характеризуется нарушением работы желудочно-кишечного тракта с последующим гастроэнтеритом. Воспаление стенки желудка, кишки приводит к нарушению переваривания пищевых комплексов. Образование токсинов из-за наличия отравляющих веществ, испорченной пищи приводит к повышенному раздражению кишечника, что обуславливает боли живота. Родители при подобной ситуации стараются дать ребенку обезболивающий препарат. Его эффективность кратковременна. После прекращения лечебного действия препарата болевой синдром усиливается.
Внимание! Нельзя давать детям анальгин. Средство запрещено к использованию в странах Европы из-за повышенной вероятности провоцирования необратимых изменений головного мозга, кровообращения.
Рвота без поноса – признаки поражения стенки верхних отделов желудочно-кишечного тракта. После отравления небольшим количеством агрессивных химических соединений, употребления технического спирта гибнет эпителий пищевода, желудка. Рефлекторная стимуляция рецепторов приводит к рвотному рефлексу.
Отравления у ребенка по степени тяжести разделяются на 2 категории:
Острая форма характеризуется быстрым началом, появлением специфических признаков.
Что делать, как лечить?
Лечение рвоты зависит от ее причины. При пищевых отравлениях и воспалительных заболеваниях ЖКТ она обычно многократная, из-за чего ребенок теряет много жидкости.
Поэтому в первую очередь важно предупредить обезвоживание, для этого нужно поить малыша Регидроном, компотом из сухофруктов или обычной водой. Питье должно быть теплым.
При многократной рвоте детям до 2 лет давайте по 10 мл жидкости каждые 25-30 минут, а ребенку постарше не больше 70 мл за раз.
Температуру при рвоте не стоит снижать пероральными средствами (таблетки, растворы для приема внутрь, суспензии), поскольку лекарство может выйти из желудка с рвотными массами, не успев подействовать.
- Лучше используйте жаропонижающие препараты в виде ректальных свечей (Виферон, Цефекон).
Следите за тем, чтобы рвотные массы случайно не попали в гортань и трахею. Детям после 1-1,5 лет не давайте кушать, пока рвота не прекратится.
После этого пищу нужно вводить постепенно, небольшими количествами (по ложечке, затем по две и так далее), начиная с вязких каш на воде.
Жирные и молочные продукты исключены. Вскармливание грудью при температуре и рвоте прекращать не следует.
Опасные состояния
Пилоростеноз — врожденная аномалия, при которой мышечное кольцо между желудком и 12-перстной кишкой утолщается и сужает просвет, затрудняя прохождение пищи. Рвота начинается через 20-30 минут после кормления. Результатом может стать сильное обезвоживание, потеря веса.
Лечение патологии только хирургическое. Температура в данном случае может быть независимым попутным симптомом, например, если у ребенка режутся зубки.
Острый аппендицит является самым опасным состоянием и требует срочного хирургического вмешательства. Основной симптом — режущие боли в животе с правой стороны и в зоне пупка.
Грудной ребенок становится капризным, беспокойным, отказывается от еды. Кроме рвоты и температуры может возникать озноб, головная боль и общее недомогание.
Когда нужно обратиться к врачу?
Вызов врача обязателен в следующих случаях:
- рвота повторяется снова и снова;
- симптомы возникли после падения, удара, травмы;
- если у ребенка рвота и температура, болит живот и поноса нет;
- в рвотных массах есть примеси крови;
- состояние резко ухудшается, нарастает слабость;
- потеря сознания, судороги;
- развиваются симптомы обезвоживания — сухость кожи и слизистых, редкие мочеиспускания (1 раз за 4-5 часов), западание большого родничка.
Рвота пугает ребенка, поэтому для начала его нужно успокоить, умыть и дать небольшое количество воды. До приезда доктора не оставляйте малыша одного.
Возьмите его на руки, а если он лежит, то подложите под голову подушку или поверните его на бок, чтобы не допустить попадания рвотных масс в дыхательные пути.
Из препаратов допустимы только жаропонижающие (при температуре выше 37,5°C) и средства для регидратации (Регидрон, Гидровит).
Лекарства для устранения основной причины рвоты и температуры без поноса у ребенка назначит врач после осмотра и обследования. Обезболивающие давать не следует — это скроет причину заболевания и существенно затруднит диагностику.
Рвота и температура у ребенка (с без поноса) – ответная реакция организма на продукты жизнедеятельности бактерий и токсические вещества, которые могут вырабатываться в организме при болезнях или поступать извне.
Рвота у детей появляется на фоне нервных напряжений, при укачивании, так как на стенках внутренних органов расположены рецепторы, реагирующие на изменение положения тела при длительных поездках.
Пищевая интоксикация
Наиболее частая причина отравления у ребенка — пищевая токсикоинфекция. Отравление вызывают токсины (яды), которые продуцируются микроорганизмами — бактериями, быстро размножающимися в молоке, полуфабрикатах и готовой еде при несоблюдении правил санитарии и гигиены. Обсеменение бактериями может быть недостаточно очищенная вода. Иногда источником инфекции бывают продукты с истекшим сроком годности.
Опасными могут стать продукты:
- плохо вымытые и очищенные;
- при недостаточной термической обработке;
- хранившиеся с нарушениями температурного режима;
- при хранении готовых блюд рядом с сырым мясом, рыбой или немытыми овощами.
С испорченными продуктами в организм попадают бактерии — возбудители опасных кишечных инфекций: сальмонеллеза, дизентерии, эшерихиоза, ботулизма. Если вид возбудителя не выявлен при помощи лабораторных исследований, заболевание диагностируется как пищевая токсикоинфекция.
Отравление может быть вызвано ядовитыми ягодами, травами или грибами.
Токсины, попадая и всасываясь в желудочно-кишечном тракте, поражают желудок и кишечник, вызывая характерные симптомы: тошноту, рвоту и понос. Жидкий стул — не обязательный симптом отравления. Токсикоинфекция вызывает раздражение и воспаление стенок желудка и кишечника. Развиваются явления гастроэнтерита — боль в области живота, нарушение пищеварения.
Позже токсины воздействуют на печень, поджелудочную железу и на весь организм. Отмечается слабость, начинается потливость, появляется озноб. Ребенок отказывается от еды, часто — и от питья. Температура тела может повышаться до 38 °C, у детей до 5 лет иногда достигает опасной отметки — 39,5 °C. Поражение нервной системы сопровождается головной болью и судорогами.
Токсины, попавшие в кровь, выводятся почками, частично — с каловыми массами.
Признаки пищевого отравления возникают в первые сутки (чаще через 2–4 часа) после употребления испорченного продукта. Время зависит от вида токсина, объема съеденной пищи и скорости обменных процессов в организме. Симптомы кишечной инфекции проявляются в зависимости от инкубационного периода микробного возбудителя.
Частые причины рвоты и температуры без поноса
Рвота – это сигнал накопления в организме кетоновых тел либо поступление токсинов с пищей. Соматические болезни, которые сопровождаются температурой и рвотой следующие:
- Ротавирусные инфекции;
- Гастроэнтерит;
- Ангина и ларинготрахеиты;
- Детские инфекционные заболевания (корь, скарлатина, краснуха);
- Менингит;
- Аппендицит.
Характерными симптомами аппендицита является высокая температура, рвота, поноса нет, боль в животе разной интенсивности, но неопределенной локализации, чаще в околопупочной области.
У маленьких детей поставить точный диагноз возможно только в стационарных условиях. При детских инфекциях дополнительно появляются следующие симптомы:
- Повышение температуры сопровождается высыпаниями (корь, ветрянка);
- Покраснение глотки;
- Выраженная интоксикация.
Вирусные болезни протекают с симптомами назофарингита: насморк, боль при глотании. К ротавирусной инфекции особенно уязвимы дети до двух лет, состояние осложняется поносом и обезвоживанием.
Рвота при таких заболеваниях, как коклюш, бронхит, пневмония, связана с кашлем, потому что рвотный центр находится в непосредственной близости с кашлевым. Кишечные инфекции протекают с поносом, который может присоединиться позже.
Для инфекционных поражений характерны вспышки заболеваемости в школах или детских садах.
Рвота и температура у ребенка без поноса при заболеваниях кишечника проявляется следующей клиникой:
- Выраженные боли в животе;
- Обезвоживание;
- Рвота многократная (более 4 -5 раз/день);
- Общая слабость.
Острые заболевания брюшной полости протекают с болями в животе на фоне рвоты и температуры, а кишечная инфекция сопровождается поносом.
Эндокринные заболевания
- Врождённая недостаточность коры надпочечников, т.е. адреногенитальный синдром – группа заболеваний, при которых происходит снижение активности ферментов, участвующих в синтезе половых гормонов.
Сольтеряющая форма этого синдрома у ребенка первого месяца проявляется клиникой острой надпочечниковой недостаточности: рвотой «фонтаном», диареей, потерей массы тела, падением давления, учащением пульса. Присутствуют и другие, характерные симптомы: гипертрофия клитора, мошонкообразные половые губы, урогенитальный синус у девочек и увеличение наружных половых органов у мальчиков. У детей обоих полов наблюдается гиперпигментация в области половых органов.
При отсутствии терапии дети погибают, не доживая и до года.
- Осложнение сахарного диабета – диабетический кетоацидоз у ребенка тоже может приводить к рвоте без температуры и без поноса на фоне болей в животе, снижения аппетита. При отсутствии адекватного лечения состояние может закончиться комой.
Как лечить и что делать?
Методы оказания помощи зависят от причины, вызвавшей симптоматику. Если у ребенка рвота 4-6 раз в день, но ребенок способен самостоятельно пить, нужно обильно поить, чтобы вывести токсические вещества из организма.
При выраженной рвоте, понос может отсутствовать либо проявиться только послаблением стула. Высокая температура, как признак сильной интоксикации, многократная рвота, даже без поноса, требует немедленного обращения за медицинской помощью, так как обезвоживание у ребенка наступает очень быстро.
Симптомы обезвоживания:
- Сухость кожи;
- Стремительная потеря массы;
- Западение родничка;
- Отсутствие мочеиспускания больше четырех часов.
У новорожденных к такому состоянию приводят врожденные патологии желудка – пилоростеноз (сужение желудка в месте перехода в двенадцатиперстную кишку). При такой патологии пища не попадает в кишечник.
Лечение
Терапевтические мероприятия должны проводиться под контролем педиатра. В отягощенных случаях необходима срочная госпитализация. Для лечения бактериальной инфекции (сальмонеллеза или дизентерии) часто применяют антибиотики, курсовой прием сорбентов иногда назначается на весь восстановительный период. Врач может назначить прием противорвотных и противодиарейных лекарств, растворов для регидратации. В условиях стационара их вводят внутривенно. Детоксикация позволяет быстро облегчить тяжелое состояние больного.
Диета — важная составная часть процесса реабилитации. В первые сутки ребенку необходимо голодать. Исключение — дети грудного возраста, естественное вскармливание по требованию не отменяется.
Когда состояние ребенка улучшается, можно дать овощное пюре без масла, сухарики из белого хлеба, овощной отвар и несладкий чай. Пища должна быть перетертой, объем порции — 50–100 мл. Блюда нужно готовить на пару, варить либо тушить.
На 3–4 день постепенно вводят каши (рисовая, овсяная, гречневая) на воде, пюре из печеных яблок, нежирный творог или кефир. Молоко переваривается тяжелее и провоцирует процессы брожения в кишечнике.
Диетическое мясо (филе кролика, индейки или курицы) и рыбу (треску, хек или минтай без кожицы) можно давать на 5–6 день.
Оптимальное количество приемов пищи — 5–6 раз в день, но не более 8, интервалы между едой обеспечивают полноценную обработку пищи ферментами и равномерную нагрузку на пищеварительный тракт.
Для нормализации работы желудочно-кишечного тракта назначают пробиотики:
- Бифидумбактерин;
- Лактобактерин;
- Колибактерин;
- Бактиспорин (или другие по рекомендации врача).
При нарушении пищеварения эффективны ферментные препараты: Панкреатин, Креон, Мезим форте или Панцитрат (врач определит возрастную дозировку и продолжительность курса).
В народной медицине для борьбы с поносом применяют рисовый отвар (промытый рис варят без соли 5–6 минут и процеживают). Отвар дают по 1 ст. л. 5–6 раз в день. Можно приготовить отвар овсяных хлопьев.
Травяные настои аптечной ромашки, календулы или семян укропа снимают спазмы, уменьшают воспаление слизистой желудка и кишечника. Перед применением лучше посоветоваться с лечащим врачом.
Как отпаивать ребенка при рвоте и температуре?
На помощь всегда приходит регидрон, который можно купить в аптеке и следовать инструкции по применению. Если такой возможности нет, то солевой раствор для пополнения электролитного состава крови можно сделать самостоятельно.
Дли приготовления понадобиться соль, сахар. В соотношении 1:5 растворить в ½ л воды (предварительно нужно прокипятить), добавить 0.5 ч.л. пищевой соды.
Поить нужно небольшими порциями по 10-20 мл, чтобы не провоцировать рвоту. После того как рвотный рефлекс исчезнет можно давать по 100 мл на один прием. Расчет: 50 мл/кг/сутки веса ребенка.
Прием пищи, газированных напитков, бульонов, при таком состоянии, исключается. При сильном кашле назначают противокашлевые препараты, ингаляции шалфея и ромашки. Из рациона исключаются жирные, острые и жареные блюда.
Чем кормить детей при пищевом отравлении
Вопрос заслуживает подробного рассмотрения. Острая фаза заболевания характеризуется высокой температурой, отсутствием аппетита, выраженным поражением почечно-печеночного комплекса.
Дома дать ребенку любой препарат, кроме сорбентов, нельзя. Без оценки выраженности патологических изменений, состояния защитных комплексов, изучения осложнений квалифицированному врачу сложно подобрать оптимальное средство. Дома родители могут только давать ребенку правильно кушать.
Нельзя давать молоко, так как оно способствует брожению в желудочно-кишечном тракте, избегайте фруктов, овощей, которые являются источником повышенного раздражения желудочно-кишечного тракта.
На протяжении 2 недель после отравления следует соблюдать диету. Из рациона исключаются жирные блюда. Пища готовиться на пару. Кушать нужно дробно, но не более 8 раз за день. После устранения отравления подробную диету нужно соблюдать на протяжении двух недель. Затем рацион расширяется. На смену чаю с сухариками без сахара приходит сладкий напиток.
Ребенка можно побаловаться киселем, шиповником, запеченными яблоками, сухим печеньем, крекером.
Что можно есть ребенку:
- Продукты, не раздражающие желудочно-кишечный тракт;
- Обильное питье воды комнатной температуры;
- Исключение жирной пищи.
На первый день есть не следует из-за нарушения процесса пищеварения. Меню диеты после отравления со второго дня:
- Второй день – 2 сухарика с чаем без сахара, 200 мл бульона, 2 литра воды, 100 мл овощного пюре;
- Третий день – рисовая жидкая каша на воде (250-300 граммов), 3-4 сухарика, 150-200 мл овощного бульона, 4-5 галетных печений;
- Четвертый день – запеканка без яиц (овощная) – 200 грамм, 3-4 сухарика, куриный бульон, 100 грамм отварной рыбы;
- Пятый день – куриный бульон с фрикадельками (250-300 мл), рис отварной – 250 грамм, 4-5 сухариков, запеканка с творогом.
Можно выбирать диету по собственному вкусу на основе вышеописанных рекомендаций.
Когда нужно обратиться к врачу?
У детей до трех лет картина болезни быстро меняется, чтобы уточнить диагноз требуется наблюдение в стационаре. Неотложного обращения, и вызова скорой помощи требуют следующие состояния:
- Травма головы с развитием рвоты и повышением температуры;
- Многократная рвота;
- Присоединение обильного поноса;
- Ребенок не может самостоятельно пить воду;
- Признаки обезвоживания;
- Температура больше 39 градусов;
- Вялость, заторможенность ребенка;
- Боль в животе.
Если температура субфебрильная, поноса нет, ребенок может пить — можно лечить его дома, следуя рекомендациям врача (обращение к врачу обязательно!).
Оказание первой помощи
При обнаружении у ребенка симптомов, указывающих на поражение организма вредными токсинами, до приезда врача нужно самостоятельно оказать первую, так называемую доврачебную помощь, включающую в себя:
- обеспечение ребенка достаточно обильным питьем (не менее 1,5 л в день, пить нужно теплую кипяченую или бутилированную воду, желательно слегка подсоленную и подслащенную);
- обеспечить малышу состояние полного покоя — уложить его в постель, укутав теплым пледом или одеялом;
- сразу же можно дать выпить какой-либо из имеющихся в аптечке сорбентов (черный или белый активированный уголь, Смекта для детей, Полифепан для детей, Энтеросгель для детей, Полисорб и др.);
При подобном отравлении стоит на несколько дней полностью отказаться от продуктов животного происхождения: мяса, молочки, кисломолочки. Если ребенок сильно хочет есть, можно дать ему немного постной рисовой или геркулесовой каши на водной основе (без использования молока, масла), либо нарезать или натереть на терке яблоко. Сильную боль и колики в животе может снять отвар из дубовой коры.
Рвота и температура без поноса: рекомендации по домашнему лечению
Если ребенок выпил моющие или другие токсические средства, нужно попытаться вызвать рвоту искусственно, чтобы очистить желудок как можно быстрее.
Нельзя давать ребенку средства, которые блокируют понос, потому что понос – защитный способ выведения токсических веществ.
Внимательно прочтите этикетку на токсичном продукте, попавшем внутрь! В некоторых случаях вызывать рвоту запрещено и может привести к ухудшению самочувствия!
До осмотра врача можно давать активированный уголь и смекту. Другие лекарственные средства самостоятельно давать не рекомендуется. До исчезновения симптомов интоксикации лучше не кормить ребенка.
После прекращения рвоты вводить привычные продукты следует постепенно, лучше начать с белых сухариков, жидкой каши, печеных овощей. Затем рацион дополняют паровыми, не жирными котлетами и обезжиренным творогом. Грудное кормление продолжают в обычном объеме.
Потерянную жидкость можно восполнять, кроме регидрона, отваром изюма, ромашковым чаем, негазированной водой. Напитки принимать в теплом виде. Дозу жидкости увеличивают постепенно, по мере уменьшения рвоты.
Высокая температура и кашель активируют рвотный рефлекс, поэтому применение жаропонижающих (парацетамол) и противорвотных (метаклопрамид) средств может прекратить рвоту и снять обезвоживание. Предпочтение отдают препаратам в виде свечей.
Рвота может быть признаком опасного заболевания, а может развиться на фоне функциональных расстройств. Только наблюдение за ребенком, повышенное внимание к нему и соблюдение рекомендаций врача, станут залогом успешного лечения и здоровья детей.
Первая помощь
Если после приема опасного продукта прошло не более часа, можно промыть желудок, чтобы предупредить дальнейшее всасывание токсинов. Ребенку дают выпить 1–2 стакана кипяченой воды комнатной температуры, затем вызывают искусственную рвоту, слегка надавливая на корень языка двумя пальцами или черенком ложки. Ребенок должен находиться в вертикальном положении, сидя с небольшим наклоном вперед.
При невозможности вызвать рвоту применяют сорбенты, соблюдая возрастную дозировку:
- активированный уголь (детям старше 3 лет по 4–5 измельченных таблеток в небольшом объеме воды);
- Энтеросгель (детям до 1 года рекомендуется предварительно растворить в воде);
- Смекта (в виде разведенного порошка или суспензии);
- Полисорб (порошок разводят согласно инструкции).
Адсорбирующие вещества применяют для очищения кишечника в виде клизмы. Пакетик Смекты можно развести в нужном объеме прохладной воды (теплую использовать не следует — жидкость быстро всасывается в прямой кишке). Для ребенка 1–2 лет достаточно ввести 50–70 мл, 3 лет — 150 мл, 4 лет — 200 мл раствора.
Для оказания неотложной помощи следует всегда хранить сорбенты и пробиотики в домашней аптечке, дома готовят раствор пищевой соды, соли либо слабо-розовый раствор марганцовки для промывания желудка.
Необходимо бороться с обезвоживанием — отпаивать ребенка. Не стоит давать жидкость стаканами, что провоцирует рвотный рефлекс. Поить водой следует часто, по 1–2 ч. л. каждые 5 минут. В воду по желанию добавляют немного сока (не более трети). Эффективно применение регидратационных растворов — Регидрона или Оралита. Можно заменить Регидрон раствором собственного приготовления: 1 ч. л. пищевой соды, 1 ч. л. соли и 2 ст. л. сахара на литр охлажденной кипяченой воды.
Не следует давать противорвотные препараты без назначения специалиста. Врач учитывает состояние пациента, противопоказания и вероятность побочных реакций препарата.
Рвота и температура у деток: причины, механизм развития
Рвота – это сложная рефлекторная реакция. Осуществляется с участием рвотного центра, который находится в участке ретикулярной формации (продолговатый мозг).
15 причин возникновения рвоты
- Переполненные отделы ЖКТ (если давление в желудке и тонком кишечнике превышает 20 мм.рт.ст.).
- Тошнота и рвота – признаки интоксикации организма. Поэтому рвота часто сопровождает заболевания вирусной, бактериальной этиологии.
- Часто возникает и как реакция организма на повышенную температуру.
- Заболевания ЖКТ: гастрит, энтерит.
- Отравление некачественной пищей или употребление несовместимых продуктов.
- Кишечная инфекция.
- Отравление угарным газом, химическими соединениями, пестицидами.
- Побочная реакция на медицинские препараты.
- Пилоростеноз. Утолщение мышечного кольца вокруг данного отдела усложняет передвижение пищевого комка в двенадцатиперстную кишку.
- Воспаление оболочек мозга.
- Сотрясение мозга.
- Воспаление аппендикса (отростка слепой кишки).
- Тепловой удар.
- Стрессовая ситуация (нервное перенапряжение).
- Воздействие на вестибулярный аппарат (длительная езда в машине, перелеты).
Повышенная температура – защитная реакция организма, которая возникает под воздействием пирогенов.
Т.к. различают как экзогенные (поступающие извне), так и эндогенные (клетки самого организма) пирогены, причины повышения температуры могут быть самые разнообразные.
Координатором выступает центр терморегуляции, который находится в гипоталамусе.
5 Основных причин повышения температуры
- Инфекционные болезни.
- Кишечная инфекция.
- Менингит, аппендицит.
- Травмы, отравления.
- Перегрев на солнце.
Когда нет необходимости назначать лечение
В ряде случаев ребенка рвет по незначительным причинам, которые не требуют обращения к специалисту и назначения медицинских препаратов:
- Срыгивание у младенцев. Если объем жидкости небольшой и не превышает 2-х чайных ложек, проблема не нуждается в лечении. В данном случае после приема пищи малыша необходимо подержать вертикально.
- Прорезывание зубов. Растущие зубы могут быть причиной не только беспокойства у младенца, но и рвоты. Проблема уходит самостоятельно. Для облегчения состояния грудничка можно использовать специальные средства для десен.
- Прикорм. Недостаточное количество вырабатываемых ферментов или непринятие прикорма могут привести к рвоте. Чаще всего срыгивание однократное. Для устранения проблемы от употребления продукта следует временно отказаться.
- Психогенные причины. Наблюдаются у детей в возрасте от 3 лет. Рвота возникает в результате перенесенного стресса или нервного перенапряжения. Также ребенок в 3 года уже проявляет характер и может просто отказываться от еды, вызывая у себя приступ тошноты и рвоты.
- Несварение. В случае, если рвота у ребенка 4 года жизни и более сопровождается диареей с кусочками непереваренных продуктов, это может говорить о несварении желудка. Необходимо давать больше жидкости и изменить рацион питания.
- Переедание. Если ребенка трех и более лет рвало от чрезмерного употребления в пищу сладкого, жирного и прочих продуктов, проблема не нуждается в медицинском вмешательстве, ее не нужно лечить, а только наблюдать. Достаточно скорректировать питание и давать ребенку пить побольше воды до 5 и более раз в сутки.
Также причиной, почему ребенка рвет, может стать обычная акклиматизация. Она происходит при смене климата и не нуждается в лечении.
Кишечная инфекция
Начало заболеваний, вызванных инфекцией с алиментарным механизмом передачи (сальмонеллез, дизентерия, эшерихиоз), характеризуется температурой, тошнотой рвотой (без поноса), общей слабостью. Через несколько часов развивается диарея.
Лечение проводится препаратами, чувствительными к высеянной микрофлоре. В терапию включают средства для регидратации, энтеросорбенты (Энтеросгель).
Как не допустить кишечную инфекцию подробнее смотрите в видео.
Заболевания ЖКТ
Гастрит
Причины
Несбалансированное питание, расстройства вегетативной нервной системы, гормональная перестройка, стрессы.
Основные жалобы
Боли в эпигастральном участке, зависимость болевого синдрома от приема пищи, тошнота, рвота, субфебрильная температура.
Терапия
- Спазмолитики (Но-шпа) при болевом синдроме.
- Холинолитики.
- Антациды (Маалокс).
- Адсорбирующие средства (Смекта).
Энтерит
Развивается вследствие инфекции, приема медицинских препаратов, отсутствия рационального питания, болезней ЖКТ.
Признаки
Урчание в животе, боль в области пупка. При поражении начального отдела – симптомы интоксикации (без поноса), субфебрилитет. В других случаях нарушается стул.
Терапия
- Антибиотики. Назначают (до 2 лет) Фуразолидон, Налидиксовую кислоту.
- Оральная дегидратация (Гастролит).
- Энтеросорбенты (Смекта).
- Ферменты (Фестал).
- Пробиотики (Линекс, Бифидумбактерин).
Инфекции бактериальной этиологии
Менингит
Воспаление мягкой оболочки мозга. Не всегда причина болезни – менингококки, бывает вирусная, грибковая этиология.
Клиника
Высокая температура, сильная головная боль, судороги, ригидность (повышение тонуса) мышц затылка, рвота.
Менингит – очень опасное заболевание, требующее немедленного лечения. Обязательно ознакомьтесь подробнее про симптомы менингита.
Осложнения
Эпилепсия, глухота. При несвоевременной или неадекватной терапии возможен летальный исход.
Терапия
Проводится исключительно в стационаре. Выбор средств зависит от этиологии. Более подробно про симптомы менингита и его лечение расскажет доктор Комаровский.
Скарлатина
Причина – гемолитический стрептококк группы А.
Симптомы
Лихорадка, тошнота, рвота, сыпь, малиновый язык, ангина.
Лечение
- Антибиотики. Группа Цефалоспорины (Цефазолин), группа Пеницилины (Бициллин). Дозировку устанавливает врач в зависимости от возраста и тяжести недуга.
- Антигистаминные средства. Тавегил.
- Постельный режим.
- Обильное питье, дезинтоксикационная терапия.
Инфекции вирусного генеза
Грипп
Возбудитель – вирус гриппа. Мутации вирусов ведут к появлению новых штаммов, которые сложно поддаются терапии.
Клиника. Симптомы интоксикации
Тошнота, рвота, боль в мышцах. Высокая температура появляется практически сразу же. Местные признаки – боль в горле, заложенность носа, кашель.
Осложнения
Очень серьезные: пневмония, менингит, почечная недостаточность, артралгии.
Лечение гриппа
| Наименование | Принцип действия | Возраст | Побочные эффекты | Дозировка | Цена, руб. | |
| ПРОТИВОВИРУСНЫЕ | ||||||
| РЕМАНТАДИН | Против вируса группы А | С 7 лет | Боли в животе, нервозность, появление сыпи. | С 7-10 лет – 1 таб. (50 мг) 2 р./день С 11-14 лет – 1 таб. (50 мг) 3р./день | От 80 | |
| АРБИДОЛ | Против вируса гриппа А и В | С 3 лет | Аллергические реакции | 3-6 лет – 50 мг 6-12 лет – 100 мг старше 12 лет – 200 мг (2 капс. по 100 мг) | От 150 | |
| АКВА МАРИС (спрей) | Назальный спрей | С 1 года | С 1-7 лет – по 2 впрыскивания 3-4 р./день С 7-16 лет – по 2 впрыскивания 5-6р./день | От 150 | ||
| АКВА МАРИС (капли) | Назальные капли | Сразу с рождения | До года по 2 капле 4р./день | От 160 | ||
| ПРОТИВОКАШЛЕВЫЕ | ||||||
| ЛИБЕКСИН | От сухого кашля | С 2 лет | Сыпь | 2-5 лет – 1 мерная ложка 2р./день (200 мг). 5 лет – 1 мерная ложка 3р./день | От 380 | |
| АМБРОКСОЛ | Муколитики | До 2 лет и позже | Диарея, аллергические реакции | До 2 лет – 7,5 мг 2 раза/день. 2-5 лет – 7,5 мг 3р./день. 5-12 лет – 15 мг 2-3р./день | От 45 | |
| БРОНХОЛИТИН | Комбинированные | С 3лет | Головокружение, сонливость, диспепсия | 3-10 лет – 5 мл 3р./сутки. Старше 10 лет – 10 мл 3р./сутки | От 80 | |
| ВОКАРА | Гомеопатия | С 1 года | Аллергия | 1-4 лет – 1-4 капли развести в 1 ст.л. 3р./день 5-12 лет – 5-7 капель в 1 ст.л. 3р./день. Старше 12 лет – по 10 капель в 1 ст.л. 3р./сутки | От 370 | |
| ЖАРОПОНИЖАЮЩИЕ | ||||||
| ПАРАЦЕТАМОЛ | Нестероидные противовоспалительные | С рождения | Диспепсия, гепатотоксическое действие | До 3 мес. из расчета 10 мг/кг. От 3 мес.-1 года – 60-120 мг. 1-5 лет – 120-250 мг. С 6-12 лет – 250-500 мг. Принимают до 4 р./сутки | От 10 | |
| ИБУПРОФЕН (Нурофен) | Нестероидные противовоспалительные | С 3 мес.-2 лет (если масса малыша не меньше 6 кг) | Крапивница, диспепсия | С 3-9 мес. – 60 мг 3р./день. С 9 мес.-2 лет – 60 мг 4р./день | От 200 | |
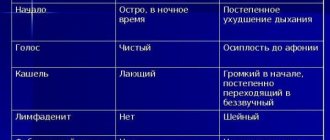
Острые респираторные инфекции
Различают много видов: аденовирусная, респираторно-синцитиальная, риновирусная, энтеровирусная.
Клиника
Повышенная температура, слабость в мышцах, боль в горле, насморк, влажный кашель, увеличение лимфоузлов. Признаки интоксикации постепенно нарастают.
Энтеровирусная также как и ротавирусная инфекция поражает кишечник малыша.
Терапия ОРВИ
| Наименование | Принцип действия | Возраст | Побочные эффекты | Дозировка | Цена, руб. |
| ЖАРОПОНИЖАЮЩИЕ | |||||
| ПАРАЦЕТАМОЛ | Нестероидные противовоспалительные | С рождения | Диспепсия, Гепатотоксическое действие | До 3 мес. из расчета 10 мг/кг. От 3мес -1 года – 60-120 мг. 1-5 лет – 120-250 мг. С 6-12 лет – 250-500 мг. Принимают до 4 р./сутки | От 10 |
| ИБУПРОФЕН (Нурофен) | Нестероидные противовоспалительные | С 3 мес.-2 лет (если масса малыша не меньше 6 кг) | Крапивница, диспепсия | С 3-9 мес. 60 мг 3р./день. С 9 мес.-2 лет – 60 мг 4р./день | От 200 |
| ВОКАРА | Гомеопатия | С 1 года | Аллергические реакции | С 1-4 лет 1-4 капли развести в 1 ст.л. 3р./сутки. С 5-12 лет 5-7 капель в 1 ст.л. 3р./сутки. Старше 12 лет по 10 капель в 1 ст.л 3р./сутки | От 370 |
| АКВА МАРИС (спрей) | Назальный спрей | С 1 года | С 1-7 лет по 2 впрыскивания 3-4р./день. С 7-16 лет По 2 впрыскивания 5-6р./день | От 150 | |
| АКВА МАРИС (капли) | Капли для носа | Сразу с рождения | До года по 2 капле 4р./день | От 160 | |
| ПРОТИВОКАШЛЕВЫЕ | |||||
| ЛИБЕКСИН | От сухого кашля | С 2 лет | Сыпь | С 2-5лет 1 мерная ложка 2р./сутки (200 мг). С 5 лет 1 мерная ложка 3р./сутки | От 380 |
| АМБРОКСОЛ | Муколитики | До 2 лет | Диарея, аллергические реакции | До 2 лет – 7,5 мг 2 р./сутки. С 2-5лет 7,5 мг 3р./сутки. С 5-12лет – 15 мг 2-3р./сутки | От 45 |
| БРОНХОЛИТИН | Комбинированные | С 3 лет | Головокружение, сонливость, диспепсия | С 3-10лет по 5 мл 3р./сутки. Старше 10лет по 10 мл 3р./сутки | От 80 |
Ветряная оспа (ветрянка)
Возбудитель – вирус герпеса.
Основные проявления
Характерные элементы и локализация сыпи, признаки интоксикации (тошнота, рвота), температура, общее недомогание. Подробно про симптомы и стадии ветрянки.
Схема лечения
| Наименование | Принцип действия | Возраст | Побочные эффекты | Дозировка | Цена |
| ЖАРОПОНИЖАЮЩИЕ | |||||
| ПАРАЦЕТАМОЛ | Нестероидные противовоспалительные | С рождения | Диспепсия, гепатотоксическое действие | До 3 мес. из расчета 10 мг/кг. От 3 мес -1 года 60-120 мг. 1-5 лет – 120-250 мг. С 6-12 лет 250-500 мг. Принимают до 4 р./сутки | От 10 |
| ИБУПРОФЕН (Нурофен) | Нестероидные противовоспалительные | С 3 мес.-2 лет (если масса малыша не меньше 6 кг) | Крапивница, диспепсия | С 3-9 мес. – 60 мг 3р./день. С 9 мес-2 лет – 60 мг 4р./день | От 200 |
| ТАВЕГИЛ | Антигистаминные | С 6 лет | Индивидуальная непереносимость | С 6-12 лет – ½ таб. 2р./день. С 12 лет – по 1 таб. 2р./день | От 160 |
При необходимости проводят дезинтоксикационную терапию. Использовать с этой целью можно Регидрон. Дозирование идет с учетом массы тела крохи. Необходимо придерживаться постельного режима.
Высыпания обрабатывают раствором бриллиантового зеленого (если высыпаний не много).
Краснуха
Также специфическим признаком является сыпь. Также наблюдается повышение температуры, мышечная слабость.
Осложнение краснухи
Артропатии (поражение, как правило, мелких суставов рук).
Могут быть назначены жаропонижающие препараты, антигистаминные препараты нового поколения. Нужно придерживаться постельного режима, молочно-растительной диеты. Высыпания не обрабатывают.
Острый герпетический стоматит
От матери ребенку может передаться вирус герпеса. Когда иммунная система работает нормально, этот вирус находится в нервных узлах (ганглиях) в латентном состоянии, никак себя не проявляя.
Лечение комплексное (общее вместе с местным)
- Противовирусные. Лаферон по 4-6 капель 3-6р./день. Мазь Виролекс 5%, мазь Зовиракс 3%).
- Жаропонижающие.
- Дезинтоксикационная терапия.
- Полоскания антисептиками, местное обезболивание – гель Камистад.
Перенесенная инфекция, повышенная инсоляция снижают иммунитет. В этот период может развиться болезнь.
Симптомы
Температура, лимфаденит регионарный (увеличение лимфатических узлов), элементы сыпи.
Локализация
Слизистая носа, ротовая полость. У детей проявления интоксикации ярко выражены.
Лечение
Практически для всех инфекций данной группы лечение включает:
- Проведение дезинтоксикационной терапии.
- Прием жаропонижающих препаратов.
- Специфическая противовирусная терапия.
- Противокашлевые препараты.
Сотрясение мозга
Возникает вследствие черепно-мозговой травмы. У грудничков течение практически бессимптомное: срыгивания, бледность кожи, капризность.
У старших деток: болевой синдром, тошнота, рвота, посттравматическая слепота (проходит через несколько минут), ухудшение состояния. Как реакция на травму, возможен субфебрилитет.
Ребенка нужно немедленно госпитализировать. Лечение проводят в стационаре.
Боле подробно про симптомы сотрясения мозга можно узнать здесь.
Отравления
Пищевое
Некачественно приготовленная еда или не выдержаны условия хранения.
Симптомы
Интоксикация организма (рвота), повышенная температура. В самом начале или в случае легкого течения диареи может и не быть. Но все же у большинства больных течение сопровождается диареей.
Терапия
Включает прием Энтеросгеля (сорбент), Регидрона (регидратация). Угарным газом, химикатами
Признаки
Тошнота, рвота, субфебрилитет, сонливость, судороги, потеря сознания, бледность кожи, учащенное дыхание.
Ребенка госпитализируют, терапия проводится в стационаре под контролем лечащего врача.
Тепловой удар
Детский организм еще не в полной мере регулирует процессы теплообмена, поэтому чаще обращайте внимание на состояние ребенка на солнце Проявления перегрева на солнце проявляются такими симптомами: тошнота, рвота, сухость губ, потеря сознания. Температура от 38 ºС и выше – опасный сигнал. Внимательно следите за состоянием ребенка, ведь процессы терморегуляции и него пока несовершенны. Малыша следует отнести в затененное место, расстегнуть одежду. Создать движение воздуха. На голову, к ладоням положить смоченное полотенце. Дать попить воды. Подробнее при то, как распознать первые признаки теплового удара, а также приемы первой помощи вы можете прочитать в этой публикации.
Профилактика
Превентивные мероприятия включают:
- Мытье рук перед приемом пищи, а также после прогулки на улице.
- Употребление только мытых овощей и фруктов.
- Выдерживание основных правил термической обработки продуктов.
- Малыш должен кушать только свежеприготовленную еду (кормить кроху едой, сваренной вчера, позавчера не следует).
- Ежедневная влажная уборка помещений, проветривание.
- При эпидемии гриппа (других контагиозных заболеваний) нужно избегать мест с большим скоплением людей. Ребенку в целях профилактики следует промывать нос раствором морской соли. Это обеспечивает как увлажнение слизистой, так и механическое удаление бактерий.
- Одевать соответственно температурному режиму. Лучше использовать вещи из натуральных тканей, а не синтетические. В жаркую погоду на голове у маленького обязательно должна быть панамка для защиты от перегрева.
Профилактика пищевого отравления
Соблюдение санитарных правил минимизирует риск пищевого отравления:
- Для приготовления пищи нужно использовать только свежие продукты.
- Для хранения готовых блюд в холодильнике лучше выделить отдельную полку.
- Посуду с едой нужно плотно закрывать крышкой либо пищевой пленкой.
- Сырое мясо или рыбу разделывают специальным ножом на отдельной доске, руки до и после готовки моют с мылом.
- Овощи и яйца перед закладкой в холодильник рекомендуется вымыть.
Маленькие дети не должны оставаться без присмотра взрослых, а старшим следует напоминать о правилах личной гигиены.
Выводы
Если появилась рвота и температура у ребенка без поноса, нужно немедленно обратиться к врачу. Медлить, заниматься самолечением нельзя. Несвоевременное и нерациональное лечение может привести к тяжелым осложнениям.
Симптомы рвоты и поноса у ребенка представляют собой ответную функцию организма, возникающей вследствие воздействия различных раздражителей. Раздражителями могут выступать не только вирусы и бактерии, но еще и различные факторы, как например, ответная реакция организма на вакцинацию или прорезывание зубов. Но что же говорят симптомы рвоты у детей без симптомов поноса. В этом вопросе следует разобраться детальнее, так как данная симптоматика встречается достаточно часто.
Почему рвота и температура без поноса возникает у детей
Рвота у ребенка представляет собой некий сигнал, свидетельствующий о том, что в организме происходит скопление кетоновых тел или же поступление токсических веществ совместно с пищей. У ребенка температура вместе со рвотой может свидетельствовать о следующих недугах:
- Ротавирусные инфекции. Именно такие заболевания становятся наиболее частыми причинами рвоты у детей.
- Гастроэнтерит.
- Детские заболевания инфекционного характера, как корь, краснуха, скарлатина.
- Менингит.
- Аппендицит. При аппендиците повышается температура, и возникает тошнота. Через некоторое время возникает рвота.
Кроме того, различить аппендицит можно по характерным симптомам болевых ощущений в нижней части живота. При аппендиците высокая температура возникает не сразу, а только при возникновении осложнений. При хроническом аппендиците может держаться субфебрильная температура вместе с признаками тошноты.
Температура у ребенка без поноса может свидетельствовать о детских инфекционных заболеваниях. Причем для таких заболеваний также характерны следующие симптомы:
- сыпь по всему телу, при ветрянке и кори;
- покраснение носоглотки и отечность гортани;
- выраженные признаки интоксикации организма.
Дети до 2 лет подвержены в частых случаях возникновению ротавирусных заболеваний. Основные симптомы ротавирусного инфицирования организма – это частая рвота, высокая температура, а в последствие присоединяются осложнения в виде поноса и обезвоживания.
Важно знать! Обезвоживание – это опасный вид осложнения, при котором малыш может погибнуть. Рвота и температура без поноса у ребенка приводит к быстрому развитию обезвоживания, поэтому очень важно отпаивать детей в таком состоянии.
Следует также отметить, что чем меньше ребенок, тем быстрее у него возникают осложнения в виде обезвоживания. Такие бактериальные недуги, как пневмония, коклюш и бронхит, также осложняются рвотой с температурой, но при этом данные симптомы являются второстепенными. Первоначально возникает кашель и высокая температура, которые осложняются симптомами рвоты. Причины рвоты могут заключаться в развитии кишечных инфекций, но зачастую протекают они совместно с поносом у ребенка. При заболеваниях кишечника возникают следующие осложнения:
- многократная рвота;
- обезвоживание;
- общее истощение организма;
- болевые ощущения в области живота.
Особенности оказания помощи
Что делать, если ребенок рвет и у него повышается температура выше 38 градусов? Если родители не могут понять, что спровоцировало развитие данной симптоматики, следует обратиться в стационар к врачу. Если же симптомы рвоты без поноса и температуры снижаются, и ребенку при этом становится лучше, то необходимости в вызове неотложной помощи нет. Рвота у детей свидетельствует о том, что организм пытается избавиться от токсических веществ из системы пищеварения.
Если у ребенка поноса нет, но при этом продолжает держаться субфебрильная температура, то следует понимать, что у малыша может очень быстро начаться обезвоживание. Основные причины обезвоживания обусловлены такими признаками, как рвоты и понос, а также повышенная температура 37 градусов. Основными симптомами обезвоживания являются:
- малыш стремительно теряет вес;
- происходит западение родничка;
- признаки мочеиспускания отсутствуют более 4 часов.
Давать жаропонижающие препараты детям необходимо в том случае, если температура будет превышать 38,5-39 градусов. Температура выше 39 градусов опасна тем, что могут возникнуть фебрильные судороги.
Как правильно отпаивать детей
Если ребенок рвет, независимо от его возраста, то в его организме наблюдается нарушение водного баланса. Чтобы исключить развития серьезных осложнений, малыша следует регулярно отпаивать. Для этого малышу следует давать не только обычную воду, но и медикаментозные препараты. Лучшим средством для этого является Регидрон.
Если нет возможности приобрести Регидрон, раствор с аналогичным составом можно приготовить самостоятельно. Отпаивать следует малыша регулярно, но при этом давать небольшие порции воды по 10-20 мл. При симптомах диареи нельзя давать детям бульоны, кормить его или поить различными напитками. Если симптомы рвоты возникают совместно с признаками кашля, то малышу обязательно назначаются противокашлевые препараты.
Важно знать! Если не отпаивать детей, то последствия для них могут быть смертельными.
В каком случае требуется обратиться к доктору
У детей до 5 лет признаки заболевания могут существенно изменяться. Чтобы определить признак и причину заболевания, потребуется наблюдение в стационарных условиях. Если у малыша ухудшение самочувствия осложняется тошнотой и рвотой, то следует вызвать скорую помощь. Обязательно вызвать скорую помощь требуется в следующих случаях:
- если причины рвоты связаны с травмой головы, в результате чего у ребенка могут возникнуть серьезные психологические отклонения;
- малыш продолжает рвать на протяжении всего дня;
- болевые ощущения в области живота;
- повышение температуры выше 39 градусов.
Лечение в домашних условиях разрешено в том случае, если возраст ребенка 1 год и старше, и у него развивающаяся симптоматика не вызывает осложнений, то есть, понос отсутствует, температура держится на субфебрильном уровне, а малыш просит пить.
Рекомендации для родителей
Давать малышу пищу можно только спустя 6 часов, после того как он перестанет рвать. Что давать малышу в первую очередь? Пища не должна быть грубой, поэтому давать необходимо водяные каши, сухари, вареные яйца, нежирный бульон. Давать молочные каши можно потом, как только состояние малыша улучшиться, а симптомы недуга отступят.
При признаках рвоты нельзя давать ребенку обезболивающие, так как это только усугубит положение. При развитии рассматриваемых симптомов проводить лечение детей рекомендуется непосредственно в условиях стационара под наблюдением врача. Только после того, как состояние крохи нормализуется, врач может выписать его домой, но обязательно при этом требуется продолжать терапевтическое лечение.
Подводя итог, немаловажно отметить необходимость применения жаропонижающих и энтеросорбентов. В каком виде давать жаропонижающие при высокой температуре? При симптомах рвоты жаропонижающие давать можно только в виде ректальных свечей. Если свечи через 30-40 минут не оказывают должного действия, а температура при этом растет, нужно вызвать скорую или самостоятельно сделать укол литической смеси.
Что делать
При любых видах отравления подбирается алгоритм терапии, состоящий из следующих процедур:
- Предотвращение последующего всасывание яда;
- Усиление выделения токсина из организма;
- Очищение кишечника;
- Антидотная терапия;
- Симптоматическое лечение (восстановление работоспособности печени, почек).
Большая распространенность бытовых интоксикаций усугубляется тяжестью прогрессирования болезни. Легкую степень отравления у ребенка можно лечить дома под контролем педиатра. Терапия среднего и тяжелого интоксикационного синдрома осуществляется стационарно.
При любом виде бытового отравления у детей первая помощь оказывается окружающими людьми без профессионального медицинского образования. В такой ситуации актуален вопрос родителей, что дать ребенку? Ответ сложен, зависит от множества сопутствующих факторов.
В большинстве случаев подходят общие рекомендации для пищевой интоксикации:
- Промыть желудок слабым солевым раствором, пищевой содой, марганцовкой;
- Вызвать рвоту;
- Дать адсорбент (энтеросгель, активированный уголь, полисорб);
- Пить слабительные препараты для ускорения выведения токсинов.
Внимание! Использование рвотных средств запрещено детям до 5 лет. При наличии сильной интоксикации лекарственные препараты способны спровоцировать повторное отравление щелочами, кислотами. Стимуляция рвоты достигается классическим способом – надавливанием подушечками пальцев на корень языка.
Использование желудочного зонда для промывания в домашних условиях разрешено. Только нужно перед процедурой дать человеку сироп ипекакуаны (1%), который сложно найти в домашней аптечке. Для предотвращения рвоты можно применять раствор апоморфина, но его вводят парентерально, что является психологической травмой для ребенка.
Кишечные сорбенты поглощают токсические вещества, выводятся с калом, не всасываются в кровь. При отравлении используются 4 свойства препаратов:
Самым распространенным способом применения сорбентов является пероральное использование.
Разработаны 4 категории энтеросорбентов, которые можно дать ребенку:
- 1 группа – на основе природных материалов – уголь активированный;
- 2 группа – синтетические препараты;
- 3, 4 группа – волокнистые таблетки.
Самым популярным представителем сорбентов является активированный уголь . Для лечения применяется 8-10 таблеток за раз. Для правильной дозировки нужно рассчитывать 1 таблетку на 10 килограмм веса. Средство разрешено детям.
Токсины, которые эффективно поглощаются активированным углем:
- Гликозиды;
- Алкалоиды;
- Снотворные;
- Барбитураты;
- Соли тяжелых металлов;
- Средства растительного происхождения;
- Сульфаниламиды;
- Фенол;
- Синильная кислота.
Низкая эффективность активированного угля наблюдается после отравления щелочами, кислотами.
Для быстрого выведения токсинов из желудочно-кишечного тракта должен быть соблюден ряд важных принципов:
- При наличии пищи внутри желудка концентрация препарата повышается. Остатки пищевых частиц всасываются активированным углем, что снижает фильтрационную способность к токсинам;
- Недостаток активированного угля внутри желудочно-кишечного тракта приводит к обратному всасыванию ядов;
- Прием других лекарственных препаратов вместе с активированным углем приводит к уменьшению эффективности последнего.
Препарат используется не только на этапе оказания первой помощи. На протяжении всего восстановительного периода назначается общая доза не менее 20 грамм (свыше 80 таблеток).
На фоне терапии отслеживается состояние пациента. При приеме лекарства возможны побочные эффекты:
Белый уголь – сорбент последнего поколения , с чем связана высокая цена. Действующее вещество – кремний. Состав препарата включает глюкозу для повышения всасывания токсинов, усиления гидролиза белков, повышения транзита пищевых веществ в тонком кишечнике, стимуляции моторики желудочно-кишечного тракта, образования камней, усиления гипогликемизирующего действия.
Белый уголь характеризуется высокой сорбционной емкостью (свыше 400 м2 на грамм). Суточная доза препарата около 4 грамм, что составляет 10-16 таблеток . Более высокая цена белого угля при сравнении с активированным углем оправдывается сниженными дозировками при приеме. Таблетки не требуют предварительного разжевывания, измельчения.
Белый уголь стимулирует моторику желудочно-кишечного тракта, помогает быстрому очищению организма от целлюлозы микрокристаллической.