Что это такое
Фетометрия – это неинвазивная диагностическая процедура, проводимая минимум 2 раза за весь период вынашивания. Ее проводят в медицинском учреждении с помощью специального аппарата УЗД.
Цифры, полученные при фетометрии помогают определить величину плодного яйца. С их помощью диагност выявляет наличие нарушений в организме матери, которые могут привести к необратимым негативным последствиям при вынашивании.
В более поздние периоды гестации с помощью исследования наблюдают за формированием эмбриона и его отдельных органов. При выявлении патологического процесса женщине рекомендуют прервать беременность.
УЗИ 10-14 недель
На данном этапе беременности у плода сформированы его основные системы и органы. Специалист назначает каждой женщине, ждущей появления на свет новой жизни, данное плановое ультразвуковое исследование первого триместра. В это время врачи имеют за цель не определение пола ребенка, как ошибочно думают беременные.
Целью УЗИ на 10-14 неделях является:
- Подтверждение предполагаемого гинекологом срока беременности. Его опытный специалист установит в данный период с максимальной точностью. Только благодаря такой точности акушер-гинеколог сможет определить соответствие нормы развития малыша соответственно установленному сроку беременности.
- Обнаружение (при наличии) грубых пороков в развитии плода. Именно благодаря УЗИ эхоскописты могут определить присутствие у малыша некоторые пороки. При подобных случаях женщинам рекомендуют прервать вынашивание ребенка малотравматичными методами. Конечно же, решение зависит только от беременной, ее религиозных и эстетических взглядов.
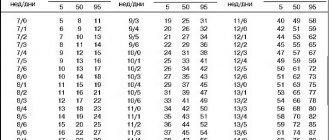
УЗИ помогает определить срок беременности. Бывают расхождения между сроками по последним месячным и УЗИ. При разнице в неделю-полторы предпочтение врачи отдают результатам ультразвукового исследования. Он определяет КТР и устанавливает по таблице соответствие норме размеров на определенном сроке развития.
Если же разница более двух недель, тогда срок определяется посредством УЗИ.
Ультразвуковое исследование в это время называется также «генетическим». Уже к 10-14 неделе специалисты могут визуализировать при помощи УЗИ отечность воротникового пространства. В большей части подобных патологий у плода в дальнейшем проявлялись признаки синдрома Дауна. Таким образом, эту патологию можно определить уже в 10-14 недель.
Если толщина складки около 3 мм – это считается патологией. В этот период развития толщина воротникового пространства большинства плодов составляет меньше миллиметра. При увеличенной толщине однозначный диагноз специалист не ставит. Он рекомендует беременной пройти дальнейшее обследование у генетиков. Именно благодаря данному скринингу врачи-гинекологи выделяют группу риска среди всего потока беременных.
Что смотрят
В процессе проведения фетометрии диагност обращает внимание на:
- срок беременности (если клинической и анамнестической информации недостаточно);
- соответствие изменений зародыша;
- заболевания отдельных органов и систем – скелетные дисплазии, микроцефалия;
- группу риска, учитывая хромосомные аберрации.
Врач, который оценивает фетометрию плода по неделям, имеет возможность рассчитать риск нарушений и сбоев на генетическом уровне.
В 1 триместре
В первом триместре диагност определяет и подтверждает ПДР. Результаты помогают исключить или нет сбои на хромосомном уровне.
Также врач исследует эмбрион на предмет грубых патологий развития, все ли органы заложились. Измеряют копчико-теменной размер и окружность животика – это главные индексы на раннем сроке.
Во 2 триместре
На данном этапе процедуру прописывают для проверки отсутствия пороков у крохи. Также диагност уже может определить пол будущего младенца.
Параметры, на которые смотрят гинекологи:
- бипариетальный диаметр;
- фронтоокципитальную величину;
- окружность головы;
- средний диаметр живота;
- окружность живота;
- длина бедренной кости;
- межполутарный диаметр мозжечка.
Расшифровка фетометрии плода проводится только врачом. Незначительные аномалии от стандартных цифр, определяют индивидуально для каждой женщины.
При этом учитывают особенности ее организма, наличие хронических заболеваний.
В 3 триместре
На последних сроках процентиль при беременности рассчитывают, учитывая изменения по отношению к предыдущим индексам. Диагностику проводят, чтобы измерить вес и рост ребенка, симметричность его изменений и еще раз подтвердить предполагаемую дату родов.
Возможные нарушения развития плодного яйца
Под воздействием определенных факторов, развитие плодного яйца может происходить с некоторыми патологиями. С описанием наиболее часто диагностируемых аномалий вы можете ознакомиться в следующей таблице.
Таблица. Патологии развития плодного яйца
| Патологии | Описание |
| Нарушения формы | Форма плодного яйца в обоих сканах до 5-6 недели обычно округлая. К 6-7 неделям срока в продольном скане плодное яйцо становится овальным, а в поперечном остается округлым. Наряду с этим, развитие формы может происходить с разного рода отклонениями. Чаще всего к этому приводят разного рода опухоли в полости матки. Также данная патология может возникнуть в случае частичной отслойки плаценты. |
| Патологии расположения | При отсутствии отклонений имплантация плодного яйца чаще всего происходит в дне матки или ее задней стенке, иногда – в области внутреннего зева либо вверху матки. Иные варианты расположения плодного яйца оцениваются специалистом. Он же принимает решение по дальнейшим действиям в отношении конкретной пациентки. |
| Нарушения размеров | Информация в отношении изменения размеров плодного яйца по мере развития беременности приводилась ранее. Патологическими считаются существенные отклонения от приведенных значений в обе стороны, при этом выводы об их существенности делает специалист. |
| Патологии функционального характера |
Дать какой-либо однозначный ответ в отношении причин развития и лечения патологий развития плодного яйца нельзя – каждый случай требует индивидуального рассмотрения квалифицированным специалистом. Лишь врач сможет объективно оценить ситуацию и принять наиболее целесообразное решение.
Регулярно проходите необходимые обследования, следуйте рекомендациям лечащего специалиста и будьте здоровы!
На что надо обратить внимание
Отследить сразу все внутриутробные отклонения невозможно, поэтому контролируют показатели до момента родов. Это позволяет выявить возможные нарушения и дать возможность родителям принять решение о мерах их устранения.
В процессе исследования появляется возможность определить возможную задержку развития. Существует 3 степени отставания, отражаемые в нормативах:
- 14-дневная;
- месячная;
- до 2 месяцев.
При последующих исследованиях разница приходит в норму. Если же такого не случается – ведущий гинеколог назначит дополнительные методы по выявлению причин сбоя.
Вес малыша
Условный рост и вес ребенка контролируют с первого планового УЗИ. Цифры не могут быть точными, только примерными.
Даже с весом 2300 г рождаются здоровые дети, если беременность была многоплодная. Также вес 4500 г новорожденного не должен настораживать и быть поводом для паники, если один из родителей крупный.
Примерный вес крохи по неделям:
- 11 – до 16 г;
- 22 – до 500 г;
- 32 – до 1950 г;
- 40 – 3500 г.
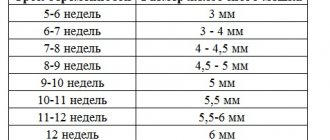
Копчико-теменные показатели
КТР определяют еще на первом скрининге. Полученные результаты являются основным критерием для оценки формирования зародыша. КТР также сопоставляют с весом плода и сроком беременности.
Они позволяют контролировать течение созревания крохи в динамике и следить за возможными отклонениями. Определенные данные сопоставляют со средними нормативами в специальной таблице.
Бипареитальный размер
БПР на УЗИ при беременности – это расстояние между наружным и внутренним контуром костей темени. Другими словами – от одного виска до другого.
Вместе с этими сведениями, берут во внимание лобно-затылочный размер. На первом скрининге он не должен превышать 31 мм. По БТР можно определить срок только до 23 недели, а после 29-ой достоверность результатов снижается.
Показатели позволяют оценить строение мозга, костей черепа, обнаружить наличие новообразований.
Таблица нормы БПР плода по неделям:
- 12 – 21 мм;
- 16 – 34 мм;
- на 32-й – 82 мм;
- на 40-й – 96 мм.
Длина бедра
Длина бедра позволяет рассчитать срок гестации и выявить видимые нарушения роста и формирования малыша. Во втором месяце длина бедра должна составлять 9-12 мм, начиная с 22-й– 40 мм, а на 40-й – 77 мм.
Окружность живота
Окружность живота измеряют на втором и третьем скрининге. Замеры проводят по линии печени, желудка, пупочной вены. Контроль необходим, чтобы оценить рост малыша. Нормы сравнивают по специальной таблице.
Объем грудины
Результаты являются информативными на 14-22 неделе. Но врачи используют несколько параметров для оценки изменений ребенка. Учитывают соответствие формирования других органов.
Бипариентальные размер плода по неделям
Ещё одним немаловажным показателем, который специалисты учитывать в своих исследованиях, является бипариетальный размер, представленный расстоянием между наружной поверхностью верхнего контура и внутренней областью нижнего контура между теменными костями.
Как и в случае с другими показателями, при анализе полученного бипариетального размера допускаются незначительные отклонения от нормы. При превышении установленных данных специалист должен провести оценку и других параметров, представленных окружностью живота, длиной конечностей.
Анализ этого показателя является чрезвычайно важным, ведь его отклонения от нормы во многих случаях могут свидетельствовать о серьёзных патологиях, представленных грыжами, опухолями и другими объёмными образованиями, при которых единственным выходом может быть прерывание беременности. Нежелательным считается и недостаточное развитие головки малыша или уменьшение её размеров, что может быть обусловлено недоразвитием или отсутствием анатомических структур головного мозга. В таком случае специалисты также настоятельно рекомендуют прерывание беременности.
Нередко в третьем триместре диагностируют уменьшённые показатели БПР, что при своевременном выявлении может с успехом поддаваться коррекции.
Как правило, в таком случае ставится диагноз задержки внутриутробного развития, а беременной женщине назначают лечение лекарственными средствами, способствующими улучшению маточно-плацентарного кровотока и обеспечивающими транспортировку необходимых питательных веществ.
В медицинской практике используются следующие усредненные показатели бипариетальных размеров плода:
- 8 неделя – 6 мм;
- 9 неделя – 8,5;
- 10 неделя – 11 мм;
- 11 неделя – 15 мм;
- 12 неделя – 20 мм;
- 13 неделя – 24 мм;
- 14 неделя – 26 мм;
- 15 неделя – 32 мм;
- 16 неделя – 35 мм;
- 17 неделя – 39 мм;
- 18 неделя – 42 мм;
- 19 неделя – 44 мм;
- 20 неделя – 47 мм;
- 21 неделя – 51 мм;
- 22 неделя – 54 мм;
- 23 неделя – 58 мм;
- 24 неделя – 61 мм;
- 25 неделя – 64 мм;
- 26 неделя – 67 мм;
- 27 неделя – 69 мм;
- 28 неделя – 72 мм;
- 29 неделя – 75 мм;
- 30 неделя – 78 мм;
- 31 неделя – 80 мм;
- 32 неделя – 82 мм;
- 33 неделя – 84 мм;
- 34 неделя – 86 мм;
- 35 неделя – 88 мм;
- 36 неделя – 90 мм;
- 37 неделя – 91 мм;
- 38 неделя – 92 мм;
- 39 неделя – 94 мм;
- 40 неделя – 95 мм.