Что такое седловидная матка? Неправильное строение женских половых органов все чаще и чаще волнует представительниц прекрасного пола. Ведь многие аномалии в их развитии препятствуют «здоровому» зачатию и вынашиванию полного срока беременности. К примеру, одним из таких неправильных строений органов считается седловидная матка. Данный орган неправильной формы способен омрачить течение беременности, и отрицательно сказаться на состоянии и развитии эмбриона. Кроме того, седловидная форма матки способна значительно осложнить родовую деятельность женщины. Итак, совместима ли седловидная матка и беременность, а также причины ее возникновения у женщин.
Что значит седловидная матка? К счастью, такой диагноз ставится в настоящее время крайне редко. По своей форме она считается второй по распространенности после нормального строения полового органа. После нее идет двурогая матка, также приносящая много проблем состоянию здоровья. Важно заметить, что нередко седловидная матка сопровождается и другими аномалиями половых органов, поэтому женщине следует проходить полный осмотр всей половой системы, чтобы точно знать обо всех проблемах в организме.
Матка, форма которой седловидная, по своему виду практически «сливается» с двурогим органом. Это значит, что на его дне образовалась небольшая выемка, которая по своему виду напоминает седло. Иными словами, данный орган похож на сердечко с острыми краями, хотя в норме он должен напоминать грушу. Сегодня врачи насчитывают 23% женщин с наличием седловидной матки, причем большинство из них не способны забеременеть. Обычно данная форма органа не вызывает никаких признаков и никак не влияет на самочувствие пациентки. Кроме того, эту патологию не удается диагностировать самостоятельно – сделать это можно только при проведении УЗИ или других современных процедур.
При сильном изменении формы данного детородного органа женщина замечает развитие некоторых симптомов и признаков, к которым относится:
- бесплодие – женщина не способна забеременеть на протяжении долгого времени (в таком случае помочь зачатию не могут даже современные препараты и витамины);
- ацикличные кровотечения, которые становятся заметны еще по мере наступления месячных;
- боли при совершении сексуального контакта, которые врачи связывают с недостаточным кровообращением органа, а также сильным растяжением его основания;
- преждевременные роды, которые сопровождают осложнения (те, кто рожал с седловидной маткой, утверждают, что у них были те или иные осложнения, которые нередко приводили к кесареву сечению);
- происхождение выкидыша на любом сроке беременности.
Такая форма матки при беременности, а также до зачатия часто выявляется с нарушениями и аномалиями развития органов, относящихся к мочевой системе. Также наличие этих осложнений ведет к появлению перегородки в детородном органе, что зачастую вызывается узким тазом у женщины.
Поэтому матка седловидной формы и беременность могут вызвать серьезные осложнения у женщины во время вынашивания плода, а также привести к развитию травм в процессе родовой деятельности.
Можно ли забеременеть при данной патологии? Врачи утверждают, что половина женщин с данным заболеванием считается полностью бесплодной – в данном случае таким пациенткам не поможет даже современное лечение и восстановление нормальной формы органа.
К сожалению, седловидная и двурогая матка считаются врожденными патологиями – иными словами, девочки уже рождаются с данными аномалиями. Причин развития данного явления немало, однако, основным из них является действие губительных и отрицательных факторов на здоровье матери, которые негативно отражаются на общем состоянии эмбриона.
По мнению врачей, седловидная матка имеет такие причины:
- неблагоприятная наследственность у женщины, которая напрямую связана с развитием генетических проблем;
- использование некоторых препаратов при вынашивании плода, которые оказывают отрицательное воздействие на состояние еще не родившегося малыша;
- наличие вредных привычек, которыми «пользовалась» женщина при беременности: к ним можно отнести курение, распитие алкогольных напитков, наркомания и так далее;
- гестоз;
- сильный токсикоз;
- развитие гипоксии плода;
- пороки сердца у женщины;
- частые стрессы во время вынашивания ребенка;
- неблагоприятные для здоровья женщины условия труда или проживания;
- перенесение во время беременности тяжелых вирусных или бактериальных инфекций;
- недостаток витаминов в организме.
Все это способно развить проблемы у ребенка, которые негативно отразятся на его жизни. Поэтому основное условие забеременевшей женщины – это слежка за своим состоянием здоровья, отсутствие волнения, своевременное лечение болезней, а также соблюдение всех рекомендаций врачей.
Кроме того, данное отклонение возможно и при перенесении некоторых болезней перед предстоящими родами или протекающими во время вынашивания плода. К ним относится сахарный диабет, частые расстройства, негативно отражающиеся на нервной почве, эндокринные патологии, течение вегетососудистой дистонии и так далее.
Такие патологии способны не лучшим образом отразиться на состоянии женского здоровья, а также отрицательно повлиять на развивающийся эмбрион, что может привести у него к нарушению строения половых органов.
Прежде чем начать лечение, необходимо провести диагностику, а также понять, что она значит при постановке диагноза. На протяжении долгих лет женщина может и не догадываться о наличии у нее проблем с половыми органами, так как они, чаще всего, не дают о себе знать и не выражаются в неблагоприятных для здоровья симптомах. Зачастую представительницы прекрасного пола узнают о нарушении формы детородного органа только тогда, когда забеременеют. Хотя до того, как забеременеть, любой женщине следует посетить гинеколога, чтобы проверить свое здоровье и, если необходимо, подкорректировать его. Ведь не каждая беременная может похвастаться, что она родила без осложнений при наличии седловидной формы матки.
Седловидная матка и роды зачастую не совмещаются между собой, поскольку во время начала родовой деятельности у беременной могут начаться серьезные проблемы со здоровьем, которые способны привести к гибели малыша. Именно поэтому сегодня роды при седловидной матке не особо распространены.
Врачи назначают беременным лечение, при помощи которого удается избежать осложнений, а также не столкнуться с ними во время вынашивания ребенка.
При этом нужно заметить, что не всегда женщина с данной формой полового органа может легко и быстро забеременеть, так как при седловидной матке эмбриону довольно трудно проникнуть в ее слизистый слой.
Чтобы этого избежать, необходимо перед планируемым зачатием провести диагностику, которая расскажет все о состоянии половых органов. Заметить наличие седловидной матки у женщины удается при помощи УЗИ, при котором используется влагалищный датчик, позволяющий оценить состояние полового органа.
Кроме того, врач может назначить следующие процедуры:
- УЗГСС;
- гистероскопия.
Что означает каждая эта процедура, расскажет врач. Кроме того, он пояснит, для чего женщине следует пройти каждый или один из этих диагностических методов. Важно заметить, что осмотр на кресле не способен выявить данную патологию, поэтому женщине не стоит отказываться от данных диагностических методов и обязательно их проводить, ведь от этого зависит не только состояние самой пациентки, но и ее будущего ребенка.
Матка — это именно тот орган, в репродуктивной системе женщины, в котором происходит зарождение новой жизни. Поэтому так важно, чтобы она не имела никаких патологий и недугов. Но что если форма матки все же подверглась изменениям?
Более вероятные причины седловидной матки, предполагаемые медициной:
- Наследственная предрасположенность к мутации генов, отвечающих за формирование органов.
- Прием некоторых медицинских препаратов.
- Злоупотребление со стороны матери, и прочими вредными привычками.
- Перенесенные стрессы во время беременности.
- Порок сердца у будущей матери.
- Перенесенные вирусные и инфекционные заболевания во время беременности.
- Чрезмерные токсикозные проявления в период вынашивания.
- Нехватка , участвующих в нормальном формировании плода.
Немаловажную роль играют и заболевания, которые мама имеет до и во время всей беременности. К ним относятся , сердечная недостаточность, расстройства , неправильная работа эндокринной системы, вегето-сосудистая дистония и прочие.
Не стоит исключать и экологический фактор. Довольно часто женщины, живущие в городе с экологическими проблемами, рожают деток с той или иной патологией, связанной со здоровьем.
Также нарушение матки, как впрочем и других органов, может быть по причине долгого кислородного голодания малыша в утробе матери. Вызвать асфиксию у плода может малоподвижный образ жизни, пониженное в первой половине беременности, плохая работа кровеносной системы, нарушение плацентарного кровообращения.
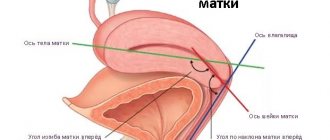
Строение матки
Матка взрослой женщины имеет овоидную форму. Нерожавшие женщины отличаются грушевидной формой матки. В строении органа можно выделить несколько частей.
- Дно — верхняя часть, выступает выше линии впадения маточных труб.
- Тело — средняя, самая большая часть органа.
- Перешеек — место перехода тела матки в шейку.
- Шейка — нижняя часть. Разделяется на два отдела: надвлагалищный и влагалищный.
Орган имеет две поверхности:
- переднюю (пузырную) : расположена рядом с мочевым пузырем;
- заднюю (кишечную) : соседствует с прямой кишкой.
Матку поддерживает связочный аппарат, в который включены:
- круглая связка;
- собственная связка яичника;
- широкая связка;
- кардинальная связка (парная).
Вес и размеры матки у разных женщин могут различаться. В среднем масса составляет 40 г (у нерожавших) -100 г (у рожавших). Средняя длина равняется 5,5 см, а ширина — 3,5-4 см, у рожавших женщин эти размеры увеличиваются. Объем полости матки составляет 5 см3. В период беременности размеры органа существенно увеличиваются.
Толщина стенки матки составляет 1 см. Она состоит из трех составляющих.
- Эндометрий (слизистая оболочка) выстилает маточную полость изнутри. В составе эндометрия выделяют два слоя. Функциональный (поверхностный) — в период менструации он практически полностью отторгается. Базальный (расположен глубоко): его функция — восстановление функционального слоя.
- Миометрий (мышечная оболочка) состоит из трех слоев. Наружный: мышечные волокна, преимущественно, расположены продольно и косо. Средний: мышечные волокна расположены циркулярно. Наиболее развит этот слой в области шейки. Иначе его называют сосудистой зоной, из-за расположения в нем крупных кровеносных сосудов. Внутренний: расположение мышечных волокон такое же, как и в наружном слое.
- Параметрий (серозная оболочка) — часть клетчатки малого таза.
Какие размеры и форма у нормальной матки?
Матка — этот тот орган, в котором после оплодотворения имплантируется женская яйцеклетка. Именно матка становится «домиком», в котором на протяжении 9 месяцев живет, развивается и крепнет малыш.
Матка — мышечный орган репродуктивной системы женщины, расположенный в малом тазу между мочевым пузырем и прямой кишкой. Длина этого органа — около 7-8 см, ширина — 4-6 см. Масса матки в среднем составляет 60 граммов.
Матка состоит из тела (верхняя грушеподобная часть) и шейки (место соединения «груши» с влагалищем). В стороны от матки отходят маточные трубы, которые соединяют ее с яичниками. Матка может смещаться назад, если мочевой пузырь наполнен, или вперед, в случае заполнения прямой кишки. В период беременности, когда матка растет, она выходит из границ малого таза и поднимается вверх.
Матка формируется у плода женского пола уже на 10-14 неделях внутриутробного развития. В этот период у будущей девочки «сливаются» мюллеровы протоки (две одинаковые половинки). После слияния образуются две маточно-влагалищные полости, которые между собой разделяются перегородкой. В дальнейшем в норме эта перегородка исчезает, а матка принимает свой привычный вид, то есть становится однополостной.
Грушевидная форма
Большинство женщин репродуктивного возраста имеют округлую – овоидную форму матки. Грушевидная форма характерна для девушек. Нормальная форма позволяет оплодотворенной яйцеклетке полноценно закрепиться и развиваться. Но в 20% случаев форма может отличаться. Среди патологических разновидностей формы матки различают седловидную, двурогую, с перегородкой.
Норма или патология
Грушевидная форма матки является нормальной в детском и подростковом возрасте. К моменту достижения женщиной половой зрелости она приобретает овоидную форму.
Классификация патологии
Двурогая матка может быть трех видов:
- неполная
- полная
- седловидная
Седловидной называется такая форма органа, при которой в поперечном разрезе наблюдается расширение, а на дне есть углубление, которое по форме похоже на седло. Два рога органа выражены не сильно, они сливаются, без захвата дна органа.
Нормальная форма матки (без патологий) продуманна природой. Она идеально подходит для вынашивания плода 9 месяцев. Стоит знать, что у части животных, в том числе, у собак, матка двурогая.
Возможные риски
Если форма матки женщины не грушевидная, а седловидная или двурогая, то это грозит женщине проблемами с зачатием и вынашиванием ребенка. Врачи, сталкивавшиеся в своей практике с аномалиями, приводят данные о возможности нормального наступления и протекания беременности в 50% случаев.
Наиболее частыми проблемами, которые могут возникнуть у женщины не с грушевидной маткой, являются:
- неправильная плацентация;
- патологическое предлежание плода;
- угроза преждевременной отслойки плаценты;
- риск преждевременных родов;
- патологии родовой деятельности;
- возникновение акушерских кровотечений.
Некорректная плацентация
У беременной женщины с аномальной формой матки (не грушевидной), из-за специфического строения органа, существует высокий риск формирования предлежания плаценты.
- Неполное: плацента перекрывает внутренний зев частично.
- Полное: плацента полностью закрывает собой внутренний зев.
- Плацента не перекрывает внутренний маточный зев, но располагается слишком низко.
Женщине с аномальной и не грушевидной маткой, неправильная плацентация грозит развитием осложнений:
- кровотечение: может возникать и беспокоить несколько раз за всю беременность. Причиной является преждевременная отслойка плаценты. Она развивается из-за увеличения органа в размере и недостаточной эластичности плацентарной ткани. Преждевременная отслойка грозит выкидышем. Особенностью кровотечения при неправильном предлежании плаценты является отсутствие болевых ощущений;
- гипоксия плода: отслоившийся участок плаценты прекращает снабжать плод кислородом и другими питательными веществами;
- снижение артериального давления у женщины;
- задержка развития плода;
- железодефицитная анемия.
Неправильное расположение плаценты при двурогой форме обусловлено прикреплением яйцеклетки в аномальном месте. В грушевидном органе эмбрион получает возможность полноценного прикрепления.
Неправильное предлежание
Часто при двурогой форме растущий плод располагается в ней неправильно. Для данной аномалии строения органа наиболее характерно поперечное положение и тазовое предлежание. В отличие от аномальных форм, грушевидная обеспечивает продольное предлежание.
Поперечное положение характеризуется тем, что плод лежит поперек таза. В этом случае родоразрешение возможно исключительно с помощью операции кесарева сечения.
При тазовом предлежании ребенок расположен к выходу из матки своим тазовым концом. Теоретически, при правильном оказании акушерского пособия, естественные роды при данной патологии возможны. Но, так как двурогая форма может служить причиной дискоординации родовой деятельности и слабости родовых сил, в большинстве случаев женщину родоразрешают оперативным путем. Окончательное решение принимает врач, принимающий роды, руководствуясь особенностями конкретной пациентки.
Отзывы женщин о том, как протекала беременность при седловидной матке
Кристина:
«У подруги была обнаружена седловидная матка, она долго не могла забеременеть, а когда это произошло, врач сразу предупредил, что могут быть проблемы. Она себя настраивала на хороший результат, и в итоге на 7 месяце решили делать кесарево, так как матка дальше не росла. Девочка родилась раньше срока, но здоровая, и никаких отклонений не было».
Лялька:
«Никогда не делала никаких обследований матки, поэтому не знала, что она у меня седловидная. Врач сказал, что это ничем не грозит, просто она не такой формы, как у всех, однако с беременностью могут быть трудности. В итоге забеременела месяца через два с начала наших попыток, каждую неделю ходила в больницу, а на 7 месяце пришлось и в стационар лечь. При этом никаких болей или дискомфорта не было, просто врач должен был постоянно наблюдать за мной. Родила в срок, с помощью кесарева, но после этого не было никаких проблем, и с ребенком все хорошо».
Наталья:
«Уже на 10 неделе беременности у меня обнаружили седловидную матку, хотя изначально врач подумал, что внематочная беременность. Я сразу испугалась и начала нервничать, думала, что придется делать аборт. Но потом прочитала отзывы и поняла, что беременность при таком диагнозе возможна, и даже рожают самостоятельно, поэтому немного успокоилась. У врача все узнала, она посоветовала все же выбрать кесарево, потому что самостоятельно рожать опасно. Но с 6 месяца придется постоянно ходить в больницу, чтобы меня наблюдали. Это не важно, все вытерплю, главное, чтобы с малышом все было хорошо».
Елена:
«Когда узнала от мамы, что у нее была седловидная матка, решила пойти на обследование. У меня тоже обнаружили такую патологию, я расстроилась, хотя мама родила двоих, и нормально все. Врач просто предупредил, что могут быть проблемы с беременностью и родами, но это все индивидуально. Я решила узнать все об этом диагнозе, и нашла фото седловидной матки, видно, что она немного изогнута и не такой формы, как обычная. Но большинство женщин все же беременеют и рожают, даже самостоятельно. Поэтому я успокоилась и просто жду беременности, с помощью врачей справлюсь. Тем более, у меня есть наглядный пример — моя мама: и беременности прошли нормально, и родила двоих дочек без проблем».
Диагностика и целесообразность коррекции
Матка аномальной формы может быть диагностирована с помощью следующих способов:
Вид диагностического исследования
Исследование проводится в лютеиновую фазу менструального цикла с помощью влагалищного датчика. В этот период эндометрий достигает наибольшей толщины. УЗИ не является достоверным основанием для постановки точного диагноза.
После введения в маточную полость рентгенконтрастного вещества выполняется несколько снимков, по которым может быть оценена форма: грушевидная она или аномальная. Главный симптом патологии — наличие специфического углубления, выступающего в полость матки.
МРТ малого таза
С помощью введения в маточную полость специального оптического прибора специалист оценивает состояние внутренних половых органов и возможные аномалии развития.
Исследование проводится под общим наркозом с помощью гистероскопа. Целью является исследование маточной полости. В случае необходимости может проводиться несложное оперативное вмешательство.
Целесообразность осуществления оперативного вмешательства определяется лечащим врачом в каждом конкретном случае.
Коррекция аномальной формы проводится строго по показаниям:
- Длительная невозможность беременности.
- Привычное невынашивание.
Пластическая операция предполагает полную реконструкцию органа. Воссоздать грушевидную форму полностью не представляется возможным, однако, исправить дефект современными способами можно, и женщина получает возможность беременеть и вынашивать самостоятельно. Оперативное вмешательство осуществляется с помощью гистероскопии. Этот метод отличается малой инвазивностью и высокой эффективностью.
Если матка не грушевидная, у женщины могут возникнуть препятствия для имплантации эмбриона в маточной полости. Нередко развивается внематочная беременность.
В случае необходимости, своевременная и качественно проведенная реконструкция органа дает женщине шанс на нормальную беременность.
У некоторых людей диагностируются пороки развития внутренних органов. Чаще всего выявляются такие половые патологии, как грушевидная матка.
Диагностика
Установить диагноз седловидной матки и трудности связанные с этой патологией возможно только после проведения необходимых исследований.
Заподозрить возможную вероятность наличия у женщины данной патологии поможет стандартный осмотр у гинеколога с обязательным сбором анамнеза семьи по женской линии. Сразу стоит заметить, что диагностировать седловидную матку при обычном визуальном осмотре невозможно.
Если после сбора семейного анамнеза выяснится, что у пациентки есть вероятность мутации матки, ее направляют на трансвагинальное ультразвуковое исследование репродуктивных органов. При помощи такого УЗИ можно с легкостью установить четкость контуров матки, и выявить вид деформации. После диагностирования маточной патологии следует также провести осмотр состояния почек и мочеточников, особенно, если женщина страдает от .
Часто женщины, имеющие седловидную форму матки, не могут забеременеть. Поэтому после установки диагноза ей необходимо провести исследование, оценивающее проходимость маточных труб, — рентгеновская гистеросальпингоскопия. Проводится такая специальным контрастом, который вводится в половую систему, и с помощью рентген аппарата или датчика УЗИ, фиксируется точная форма органа, наличие спаек и состояние труб.
Иногда, чтобы более точно рассмотреть состояние полости матки, врач назначает гистероскопию.
Этот метод позволяет обследовать орган изнутри, выводя четкие изображения на экран монитора.
Но такая процедура имеет ряд противопоказаний, не допускающих к ее проведению:
- кровотечение
- онкология в области матки
- инфекционные заболевания, сопровождающиеся плохим самочувствием
- узкий цервикальный канал — стеноз
- воспалительный процесс в репродуктивной системе
Если после всех исследований у вас остались сомнения в поставленном диагнозе, то можно пройти МРТ или КТ.
Эти методы диагностики создают трехмерную картину органов репродуктивной системы, и устанавливают диагноз с точностью в 100%.
Что это означает?
Матка грушевидной формы имеется примерно у 22% женщин в возрасте 18-35 лет. Основные параметры представлены в табличке.
| Форма | Грушевидная. Широкая часть повернута кверху. |
| Верхняя часть | Именуется «дном». |
| Нижняя часть | Также называется перешейком, заканчивается маточной шейкой. Сообщение с влагалищем происходит при помощи специального каната. |
| Длина | 7-8 сантиметров. |
| Ширина | 4-5 сантиметров. |
| Вес | 50-60 грамм |
Что это значит? Орган грушевидной формы нельзя стопроцентно назвать патологией. Такая форма была заложена природой. Главное предназначение — вынашивание только 1 плода.
Стоит ли переживать?
Хорошо ли, когда форма матки грушевидная, или есть смысл бить тревогу? По мнению врачей, такое строение органа означает, что у женщины могут возникнуть проблемы с зачатием.
Главная угроза заключается в риске прерывания беременности.
К иным угрозам следует отнести:
- Некорректную плацентацию.
- Риск неправильного предлежания.
- Угроза преждевременного отслаивания плаценты.
- Риск преждевременного разрешения от бремени.
- Наличие аномалии родовых сил.
- Возникновение кровотечений.
Примерно в 50% вынашивание плода у женщин с грушевидной маткой проходит благополучно.
Некорректная плацентация
Под этим определением понимается плацентарное предлежание или ее невысокое местоположение. Орган имеет специфическую форму, поэтому риск прерывания вынашивания, как и некорректная плацентация, обуславливаются креплением яйцеклетки в не самом удобном месте.
Риск неправильного предлежания
Когда срок гестации увеличивается, возникает неправильное положение плода. Оно может быть тазовым или поперечным. Это приводит к риску преждевременной плацентарной отслойки. Итогом этого является кровотечение.
Иные риски
При преждевременном разрешении от бремени может быть нарушена технология передавания нервных импульсов во время схваток.
Это может привести как к дискоординации, так и к слабости родовой деятельности. В результате врач прибегает к кесареву сечению.
Риск кровотечения объясняется тем, что сократительная активность органа нарушается.
Причины
К сожалению, седловидная и двурогая матка считаются врожденными патологиями – иными словами, девочки уже рождаются с данными аномалиями. Причин развития данного явления немало, однако, основным из них является действие губительных и отрицательных факторов на здоровье матери, которые негативно отражаются на общем состоянии эмбриона.
По мнению врачей, седловидная матка имеет такие причины:
- неблагоприятная наследственность у женщины, которая напрямую связана с развитием генетических проблем;
- использование некоторых препаратов при вынашивании плода, которые оказывают отрицательное воздействие на состояние еще не родившегося малыша;
- наличие вредных привычек, которыми «пользовалась» женщина при беременности: к ним можно отнести курение, распитие алкогольных напитков, наркомания и так далее;
- гестоз;
- сильный токсикоз;
- развитие гипоксии плода;
- пороки сердца у женщины;
- частые стрессы во время вынашивания ребенка;
- неблагоприятные для здоровья женщины условия труда или проживания;
- перенесение во время беременности тяжелых вирусных или бактериальных инфекций;
- недостаток витаминов в организме.
Все это способно развить проблемы у ребенка, которые негативно отразятся на его жизни. Поэтому основное условие забеременевшей женщины – это слежка за своим состоянием здоровья, отсутствие волнения, своевременное лечение болезней, а также соблюдение всех рекомендаций врачей.
Кроме того, данное отклонение возможно и при перенесении некоторых болезней перед предстоящими родами или протекающими во время вынашивания плода. К ним относится сахарный диабет, частые расстройства, негативно отражающиеся на нервной почве, эндокринные патологии, течение вегетососудистой дистонии и так далее.
Такие патологии способны не лучшим образом отразиться на состоянии женского здоровья, а также отрицательно повлиять на развивающийся эмбрион, что может привести у него к нарушению строения половых органов.
Как это выявляется?
Матка грушевидной формы выглядит так:
Соответствующий диагноз ставится после прохождения:
- ультразвукового исследования матки;
- ультразвукового исследования придатков;
- гистерографии;
- МРТ;
- гистероскопии.
УЗИ не относится к точным методам диагностики.
Врач может использовать влагалищный датчик. Исследование проводится во второй половине цикла. В это время эндометрий отличается большой толщиной.
Гистерография относится к рентген-исследованиям. В матку вводится контрастное вещество. Затем специалист делает несколько снимков.
Главным симптомом грушевидности следует считать наличие специфического углубления. Оно выделяется в маточную полость.
При МРТ выполняется несколько снимков внутренних половых органов. При гистероскопии в маточную полость вводится оптический прибор. Это помогает специалисту осмотреть орган и выявить аномалию.
Норма и отклонения
Матка имеет форму груши. Верхняя часть называется дном, а та, что ниже, плавно выходит в шейку, а далее находится влагалище. Именно таким путем (от влагалища к матке) попадают болезнетворные бактерии и спермии при незащищенном половом акте.
Матка в длину обычно от 7 до 8 см, а в ширину от 4 до 5 см. Вес ее колеблется от 50 до 60 грамм в норме. Матка имеет трубы, которые на медицинском языке называются фаллопиевыми. Они имеют фимбрии на концах (выглядят как кисточки небольшого размера). Фимбрии могут колебаться, что помогает созревшей яйцеклетки после овуляции попасть в маточную трубу и соединиться со спермием при наличии такового.
Аномалии развития органа могут быть какие угодно. При этом в части случаев отмечаются отклонения в форме и функциях других внутренних половых органов. Матка может быть однорогой, двурогой, двойной и т.д. Одна из форм двурогой матки — седловидная.
Анатомия [ править | править код ]
Части матки [ править | править код ]
Матка состоит из следующих частей:
- Дно матки
— Это верхняя выпуклая часть матки, выступающая выше линии впадения в матку маточных труб. - Тело матки
— Средняя (бо́льшая) часть органа, имеет конусовидную форму. - Шейка матки
— Нижняя суженная округлённая часть матки.
Нижняя часть шейки матки вдаётся в полость влагалища, поэтому называется влагалищной частью
, а верхняя часть шейки матки, лежащая выше влагалища, называется
надвлагалищной частью
. Влагалищная часть шейки матки несёт на себе отверстие матки, ведущее из влагалища в канал шейки матки и продолжающееся в её полость. У нерожавших женщин отверстие матки имеет округлую или овальную форму, а у рожавших — форму поперечной щели. Толстые края влагалищной части шейки матки, ограничивающие наружное отверстие, называют губами — передней и задней. Задняя губа более тонкая, стенка влагалища прикрепляется к ней выше, чем к передней губе.
Поверхности матки [ править | править код ]
Матка имеет переднюю и заднюю поверхности. Передняя поверхность матки, обращённая к мочевому пузырю, носит название пузырной
, а задняя, обращённая к прямой кишке, —
кишечной
. Пузырная и кишечная поверхности матки отделены друг от друга правым и левым краями, к которым в месте перехода тела в дно подходят маточные трубы. Верхние углы полости матки сужаются в виде воронкообразных углублений, в которые открываются маточные отверстия труб.
Строение стенки матки [ править | править код ]
Стенка матки состоит из трёх слоёв:
- Периметрий
(
Серозная оболочка
) — представляет собой непосредственное продолжение серозного покрова мочевого пузыря. На большом протяжении передней и задней поверхностей и дна матки она плотно сращена с миометрием; на границе перешейка брюшинный покров прикрепляется рыхло. - Миометрий
(
Мышечная оболочка
) — наиболее толстый слой маточной стенки, состоит из трёх слоёв гладких мышечных волокон с примесью волокнистой соединительной ткани и эластических волокон;
- Наружный продольный
(
подсерозный
) — с продольно расположенными волокнами и в небольшом количестве с круговыми, как было сказано, плотно сращён с серозным покровом.
Шейка матки [ править | править код ]
Это относительно узкий сегмент матки, стенка которой состоит преимущественно из плотной коллагеновой ткани и лишь небольшого количества гладких мышц и эластической ткани. Канал шейки уплощён, а его слизистая оболочка состоит из высокого цилиндрического эпителия, продуцирующего слизь, и соединительнотканной собственной пластинки, которая представляет собой фиброзную соединительную ткань, содержащую клетки. На передней и задней поверхности канала имеются два продольных гребня и отходящие от них под острым углом более мелкие пальмовидные складки. Соприкасаясь друг с другом при впадении канала, пальмовидные складки препятствуют проникновению в полость матки содержимого из влагалища. Помимо гребней и складок в канале имеются многочисленные ветвящиеся трубчатые железы. Влагалищная часть шейки матки покрыта плоским неороговевающим эпителием, который обычно простирается на небольшое расстояние в шеечный канал, где переходит в характерный для него цилиндрический эпителий. Таким образом, у зрелых девушек и женщин граница перехода цилиндрического эпителия в плоский неороговевающий — гистологическая граница — соответствует наружному зеву шейки матки. У девушек же до 21 года цилиндрический эпителий может спускаться ниже границы наружного зева и заходить на влагалищную часть шейки, создавая картину эрозии шейки матки, поэтому подобный диагноз несостоятелен у молодых в силу естественных анатомических особенностей.
Связки матки [ править | править код ]
По краям матки листки брюшины, покрывающие её пузырную и кишечную поверхности, сближаются и образуют правую и левую широкие связки матки. Широкая связка матки состоит из двух листков брюшины — переднего и заднего. Правая и левая широкие связки матки направляются к боковым стенкам малого таза, где переходят в пристеночный листок брюшины. В свободном верхнем крае широкой связки матки, между её листками, располагается маточная труба. Несколько ниже прикрепления к матке собственной связки яичника от переднебоковой поверхности матки берёт начало круглая связка матки. Эта связка представляет собой плотный фиброзный тяж округлой формы толщиной 3-5 мм, содержащий мышечные пучки и расположенный между листками широкой связки матки. Круглая связка матки направляется вниз и кпереди к глубокому отверстию пахового канала, проходит через него и в виде отдельных фиброзных пучков вплетается в клетчатку больших половых губ, не касаясь лонного сочленения. В основании широких связок матки между маткой и стенками таза залегают пучки фиброзных волокон и мышечных клеток, которые образуют кардинальные связки матки. Своими нижними краями кардинальные связки матки соединяются с фасцией мочеполовой диафрагмы и удерживают матку от боковых смещений.
Сосуды и нервы матки [ править | править код ]
Кровоснабжение матки происходит за счёт парной маточной артерии, ветвей внутренней подвздошной артерии. Каждая маточная артерия проходит вдоль бокового края матки между листками широкой связки матки, отдавая ветви к передней и задней её поверхностям. Возле дна матки маточная артерия делится на ветви, идущие к маточной трубе и яичнику. Венозная кровь оттекает в правое и левое маточное венозное сплетение, из которого берут начало маточная вена, а также вены, впадающие в яичниковые, внутренние подвздошные вены и венозные сплетения прямой кишки.
Лимфатические сосуды от дна матки направляются в поясничные лимфатические узлы, от тела и шейки матки — во внутренние подвздошные лимфатические узлы, а также в крестцовые и паховые лимфатические узлы.
Иннервация матки осуществляется из нижнего подчревного сплетения по тазовым внутренностным нервам.
Лечение
Терапия актуальна только для тех, кто столкнулся с проблемой бесплодия, вызванного конкретно этой патологией. Делают реконструкцию органа. Это пластическая операция, которая делается путем гистероскопии. Это значит, что не будет проводиться долгий наркоз, а также будут отсутствовать большие надрезы (что позволит избежать некрасивых рубцов на теле). После правильно проведенной операции многократно увеличиваются шансы зачать ребенка.
В периоде гестации у женщин с маткой седловидной формы могут быть акушерские осложнения. Лечение индивидуальное. Женщина должна соблюдать постельный режим, то есть лежать, а не вести активный образ жизни. Врач подбирает для пациентки препараты из ряда токолитиков и спазмолитиков. Актуальна гормональная терапия, препаратами выбора являются утрожестан и дюфастон.
Чтобы кровь нормально циркулировала в матке и в сосудах, соединяющих орган с плацентой, применяют специальные препараты. Они влияют на свертываемость крови и приводят в порядок процессы обмена. Это такие лекарства:
- троксевазин
- эссенциале-форте
- курантил
- актовегин и т.д.
Помните, что для девушек и женщин любого возраста важны регулярные осмотры у гинеколога и сдача назначенных им анализом. Пренебрегая собственным здоровьем сегодня, вы можете заполучить такую проблему как бесплодие. Берегите себя и будьте здоровы!
Патологии [ править | править код ]
Аномалии развития [ править | править код ]
- Аплазия (Агенезия) матки
— крайне редко матка может отсутствовать совсем. Может иметь место маленькая инфантильная матка, обычно с выраженным передним загибом. - Удвоение тела матки
— дефект развития матки, который характеризуется удвоением матки или её тела, что происходит вследствие неполного слияния двух мюллеровых протоков на этапе раннего эмбрионального развития. Как результат у женщины с двойной маткой могут быть одна или две шейки матки и одно влагалище. При полном неслиянии этих протоков развиваются и две матки с двумя шейками и двумя влагалищами. - Внутриматочная перегородка
— неполное слияние эмбриональных зачатков матки в различных вариантах, может приводить к наличию в матке перегородки — «двурогой» матке с хорошо заметным сагиттальным углублением на дне или «седловидной» матке без перегородки в полости, но с выемкой на дне. При двурогой матке один из рогов может быть очень маленьким, рудиментарным, а иногда и отшнурованным. - Гипоплазия — недоразвитие данного органа у женщины. В этом случае матка имеет меньшие размеры, чем должно быть в норме.
Что такое седловидная матка?
Седловидная матка — это разновидность двурогой матки (в основе их формирования лежат аналогичные причины), а если точнее, то это — промежуточная стадия между нормальной и .
Седловидная матка — врожденная патология, при которой в области дна матки образуется углубление, похожее на седло. Отсюда и название. В целом такая матка имеет форму сердечка. Поперечный размер седловидной матки, по сравнению с нормальной маткой, более расширен. Степень изменения формы при этом пороке развития половой системы женщины бывает разной.
Очень много женщин, у которых матка имеет седловидную форму, даже не подозревают, что у них такой порок. Диагноз «седловидная матка» ставят, исходя из результатов гистероскопии, гистеросальпингографии, ультразвуковых исследований, магнитно-резонансной томографии. Бывает так, что о наличии данного порока у женщины врачи узнают уже после состоявшихся родов в процессе ее полости. А иногда — при следующей беременности, которая протекает не настолько гладко, как первая.
Заболевания [ править | править код ]
Симптомом многих заболеваний матки могут быть маточные бели.
- Опущение и выпадение матки
— Выпадение матки или изменение её положения в полости таза и смещение её вниз по паховому каналу называют полным или частичным пролапсом матки. В редких случаях матка соскальзывает прямо во влагалище. В лёгких случаях пролапса матки, шейка матки выдается вперёд в нижней части половой щели. В некоторых случаях шейка матки выпадает в половую щель, а в особо тяжёлых случаях выпадает вся матка целиком. Выпадение матки описывают в зависимости от того, какая часть матки выдаётся вперёд. Больные часто жалуются на ощущение инородного тела в половой щели. Лечение может быть как консервативным, так и хирургическим, в зависимости от конкретного случая. - Миома матки
— Доброкачественная опухоль, которая развивается в мышечной оболочке матки. Состоит в основном из элементов мышечной ткани, и частично — из ткани соединительной, также носит название фибромиомы. - Полипы матки
— Патологическая пролиферация железистого эпителия, эндометрия или эндоцервикса на фоне хронически протекающего воспалительного процесса. В генезе полипов, особенно маточных, играют роль гормональные нарушения. - Рак матки
— Злокачественные новообразования в области матки.
- Рак тела матки
— под раком тела матки подразумевают рак эндометрия (слизистой оболочки матки), который распространяется на стенки матки. - Рак шейки матки
— злокачественная опухоль, локализуются в районе шейки матки.
Эндометриоз
— заболевание, при котором клетки эндометрия (внутреннего слоя стенки матки) разрастаются за пределами этого слоя. Поскольку эндометриоидная ткань имеет рецепторы к гормонам, в ней возникают те же изменения, что и в нормальном эндометрии, проявляющиеся ежемесячными кровотечениями. Эти небольшие кровотечения приводят к воспалению в окружающих тканях и вызывают основные проявления заболевания: боль, увеличение объёма органа, бесплодие. Лечение эндометриоза проводят агонистами гонадотропин-релизинг гормонов (Декапептил депо, Диферелин, Бусерелин-депо)
Эндометрит
— Воспаление слизистой оболочки матки. При этом заболевании поражаются функциональный и базальный слои слизистой оболочки матки. Когда к нему присоединяется воспаление мышечного слоя матки, говорят о эндомиометрите.
Эрозия шейки матки
— Это дефект эпителиального покрова влагалищной части шейки матки. Различают истинную и ложную эрозии шейки матки:
Истинная эрозия
— относится к острым воспалительным заболеваниям женских половых органов и является частым спутником цервицита и вагинита. Возникает она, как правило, на фоне общего воспаления в шейке матки, вызванном половыми инфекциями или условно-болезнетворной флорой влагалища, под влиянием механических факторов, нарушения питания ткани шейки матки, нарушении менструального цикла, гормонального фона.
Эктопия (псевдоэрозия)
— существует распространённое заблуждение, что эктопия является ответной реакцией организма на появление эрозии так как организм пытается заместить дефект слизистой оболочки влагалищной (наружной) части шейки матки цилиндрическим эпителием, выстилающим маточную (внутреннюю) часть цервикального канала. Зачастую такая путаница возникает из-за устаревшей точки зрения некоторых врачей. На самом деле эктопия — самостоятельное заболевание, мало связанное с истинной эрозией. Разделяют следующие виды псевдоэрозий:
Врожденная эктопия
— при которой цилиндрический эпителий может располагаться снаружи от наружного зева шейки матки у новорожденных или перемещаться туда в период полового созревания.
Приобретенная эктопия
— разрывы шейки матки при абортах ведут к деформации цервикального канала, вследствие чего возникает посттравматическая эктопия цилиндрического эпителия (эктопион). Часто (но не всегда) сопровождается воспалительным процессом.
| Матка | |
| лат. uterus | |
| Части матки. | |
| Расположение матки в тазовой области | |
| Кровоснабжение | маточная артерия |
| Венозный отток | вены матки [d] |
| Лимфа | внутренние подвздошные лимфатические узлы [d] |
| Прекурсор | Мюллеров проток |
| Каталоги | |
Совместимы ли беременность и роды
Узнав о данном диагнозе, важно уточнять детали — именно они играют в этом вопросе решающую роль.
Как уже говорилось выше, седловидная матка и беременность вполне совместимы, необходимо лишь убедиться в отсутствии воспалений и эндокринных проблем. Что касается частичного и полного раздвоения, то беременность чаще всего наступает без проблем. Только изредка приходится прибегать к услугам ЭКО.
Опытные врачи утверждают, что в процессе зачатия важен психологический настрой будущей матери. Женщина должна не волноваться об аномалии в своем строении, а верить в удачный исход — тогда шансы на успех намного выше.
Однако с вынашиванием все не так однозначно.
Узнайте больше о том, как влияет: миома матки, гипертонус матки, загиб матки, киста шейки матки, полипы в матке и дисфункция яичников на беременность.
В зависимости от уровня раздвоения, а также формы, которую имеет аномальный орган, могут быть различные осложнения:
- при наличии рогов разных размеров важно, в каком из них закрепится плод: если прикрепление произойдет в большем роге, то высока вероятность нормального протекания беременности, но в недоразвитом роге возможен разрыв тканей растущим плодом из-за слабых стенок;
- ткани аномального органа плохо растягиваются, создавая риск преждевременных родов;
- возможно предлежание плаценты, преждевременное отхождение вод;
- из-за меньшего размера двурогой матки места для малыша в утробе становится меньше, крохе сложно переворачиваться, поэтому малыш занимает неправильное положение;
- в аномальном органе нарушается циркуляция крови, что сказывается на ребенке, а также может стать причиной отслоения плаценты;
- двурогая матка может привести к досрочному раскрытию шейки матки.
Знаете ли вы? В течение первых двух месяцев все эмбрионы — девочки. Только на третьем месяце начинается развитие головного мозга и органов, отвечающих за мужской пол.
Беременная с аномалиями в строении матки постоянно должна находиться под пристальным контролем специалистов, которые, исходя из ее состояния, принимают решение о том, как правильно организовать роды с минимальным риском для мамы и ребенка.
В последний месяц беременная, чаще всего, находится уже на стационаре на случай преждевременных родов, поскольку большинство женщин с таким диагнозом все же рожают раньше 40 недели. В некоторых случаях естественные роды возможны, но врачи все-таки предпочитают планировать кесарево сечение — оно снижает вероятность осложнений в послеродовой период.