Этапы развития эмбриона при ЭКО
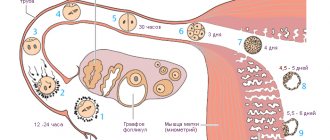
При выполнении ЭКО развитие эмбриона по дням происходит быстро, каждый новый день – это новый этап, не похожий на предыдущий.
Развитие эмбриона при эко — первый день: происходит оценка наличия как мужского, так и женского ядра.
Развитие эмбриона после эко по дням — Второй день: развитие эмбриона после ЭКО идет быстрыми темпами,
происходит соединение геномов: мужского и женского. Специалисты оценивают качество и форму полученного эмбриона.
Третий день: происходит деление эмбриона при эко, он растет и состоит из 6 бластомеров.
Четвертый день: этот день так же важен, как и все предыдущие и последующие, каждый день происходит индивидуальное развитие эмбриона, которое в четвертый день носит название образование морулы. Морула состоит из 10-16 бластомеров и при самопроизвольной беременности на этом этапе эмбрион достигает по маточной трубе полости матки.
Развитие плода после эко по дням — пятый и шестой дни. Так же довольно ответственный период в жизни эмбриона, который с этого момента называется бластоцистой. В эти дни происходит хетчинг – освобождение бластоцисты от блестящей оболочки, именно в этот момент бластоциста готова к имплантации. В основном на этом этапе и происходит перенос эмбрионов в полость матки будущей маме. При необходимости, эмбриологи могут провести предварительный хетчинг для того, чтобы увеличить шансы на успешную имплантацию.
Развитие эмбриона при эко по дням — седьмой день. Это день, в который происходит прикрепление эмбриона к эндометрию и его имплантация. Именно от успеха этого момента зависит успех проводимого протокола экстракорпорального оплодотворения.
Дальнейшее развитие эмбриона происходит без каких-либо отличий от самопроизвольно наступившей беременности.
Признаки наступившей беременности после переноса эмбрионов
Для лечения бесплодия в наше время все большей популярностью пользуется технология экстракорпорального оплодотворения (ЭКО), в ходе которой яйцеклетки оплодотворяются и культивируются вне организма женщины, после чего оплодотворенные ооциты переносятся в полость матки будущей матери для дальнейшего развития, как при обычной беременности. Роды после ЭКО также не отличаются от родов после беременности, наступившей естественным путем.
Показания к ЭКО
Процедуру экстракорпорального оплодотворения проводят при наличии у бесплодной пары следующих патологий, препятствующих наступлению естественного зачатия:
женского бесплодия • абсолютного трубного (при отсутствии фаллопиевых труб либо их непроходимости); • эндокринного (не поддающегося гормональному лечению); • необъяснимого бесплодия; • бесплодия, связанного с наличием эндометриоза; • цервикального фактора бесплодия (при отсутствии эффективности искусственной инсеминации); • абсолютного бесплодия (при отсутствии либо функциональной неполноценности яичников); мужского бесплодия • олигоастенозооспермии; смешанного бесплодия • при сочетании женского и мужского факторов бесплодия.
Противопоказания к ЭКО
Противопоказаниями к проведению ЭКО является наличие следующих патологий:
• соматических и психических заболеваний, при которых противопоказано вынашивание беременности; • врожденных аномалий (при повторном рождении детей с пороками развития одного типа, с хромосомными нарушениями); • наследственных заболеваний; • гиперпластических состояний яичников и матки; • пороков развития матки; • синехий в полости матки.
Суть процедуры ЭКО
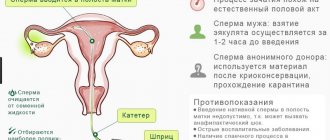
На первом этапе процедуры проводят стимуляцию суперовуляции под контролем эхографического и эндокринологического мониторинга. Затем под контролем эхографии преовуляторные фолликулы аспирируются. Следующим важным шагом является культивирование оплодотворенных яйцеклеток «инвитро», в специальной среде, в течение 3-5 суток, после чего их переносят в полость матки женщины.
Как себя вести после ЭКО
Период после подсадки эмбрионов в полость матки является крайне томительным и эмоционально напряженным, что вполне объяснимо, ведь зачастую для пары, решившейся на проведение процедуры ЭКО, путь к родительскому счастью был усеян препятствиями и разочарованиями. Получив надежду — пройдя искусственное оплодотворение, женщина, как правило, изматывает саму себя нервными переживаниями, связанными со страхом вновь потерпеть неудачу. Это в корне неправильное поведение, так как после ЭКО будущая мама, как никогда, нуждается в отсутствии стрессов и спокойном, размеренном ритме жизни.
Для улучшения состояния можно применять простые успокоительные средства: настойка пустырника, валерианы, травяные успокоительные сборы. Возможен прием и других средств, обладающих более сильным седативным действием, но их употребление необходимо предварительно согласовать с лечащим врачом.
Образ жизни после переноса эмбрионов
После ЭКО (после подсадки эмбрионов) в жизнь женщины вносятся некоторые ограничения:
• после переноса эмбрионов образ жизни должен стать спокойным и малоподвижным; • первые 24 часа после процедуры ЭКО рекомендуется соблюдать постельный режим, отказавшись от посещения ванной и душа; • необходимо исключить физические нагрузки (домашнюю работу, физкультуру, занятия спортом); • ограничить поднятие тяжестей и любые наклоны туловища; • отказаться от вождения автомобиля; • совершать прогулки на свежем воздухе, не менее 20-30 минут в день; • ограничить половые контакты; • избегать нахождения в слишком горячем либо слишком холодном помещениях (сауны, бани, бассейны); • соблюдать режим сна и отдыха; • отказаться от ношения узких брюк, джинсов; • придерживаться сбалансированного питания: дневной рацион должен включать большое количество натуральных продуктов без консервантов, нежирного мяса, натуральной рыбы, птицы, свежих овощей, фруктов, кисломолочных продуктов; • употреблять достаточное количество жидкости (не менее 2,5 литров в сутки); • ограничить употребление бобовых, квашеной капусты, копченых продуктов, грибов; • избегать нахождения в многолюдных местах и общения с больными.
Имплантация эмбриона после ЭКО
Имплантация после ЭКО происходит на протяжении сорока часов со дня после переноса эмбриона в полость матки будущей матери, и именно в это время следует проявить особую внимательность к рекомендациям лечащего врача.
Гормональная поддержка после ЭКО
Некоторые женщины после процедуры отмечают появление скудных кровянистых выделений и незначительных болей внизу живота тянущего характера. Как правило, эти состояния обусловлены поддержкой беременности на ранних сроках гормональными препаратами. Зачастую после ЭКО (после переноса эмбрионов) женщине назначается прием препаратов с прогестероном (Утрожестан, Дюфастон, микронизированный прогестерон), с помощью которых поддерживается функция желтого тела. Для введения препаратов, содержащих прогестерон, используются различные схемы и индивидуальные дозировки, выбор которых проводят в соответствии с состоянием эндометрия и уровня эндогенного синтеза гормонов.
Диагностика удачной имплантации
Саму имплантацию эмбриона ощутить невозможно, несмотря на то, что практически каждая женщина старается обнаружить у себя те или иные симптомы наступившего зачатия после ЭКО. Признаки беременности: появление сонливости, головокружения, тошноты, набухание молочных желез – являются лишь субъективными и не могут безоговорочно свидетельствовать об успешности процедуры. Более достоверным доказательством наличия либо отсутствия беременности является тест на ХГЧ после ЭКО, который рекомендуется провести не ранее чем через две недели после переноса эмбриона. Тест после ЭКО, проведенный ранее, не даст достоверных результатов, так как уровень гормона ХГЧ, изменение которого лежит в основе данного теста, еще слишком низок.
Основным диагностическим методом, который на 100% подтверждает наступившее зачатие, является УЗИ. После ЭКО его необходимо провести на 21-22 день. С помощью данного исследования можно убедиться в отсутствии эктопической (внематочной) беременности и определить количество плодных яиц (является ли беременность многоплодной, т.к. двойня после ЭКО — нередкое явление).
После успешной имплантации и наступившей беременности после ЭКО у женщины появляются признаки беременности, которые аналогичны симптомам обычной беременности.
Необходимо регулярно измерять общую температуру тела и базальную температуру после ЭКО. Температура тела, как правило, остается в пределах нормы. У большинства женщин отмечается повышение базальной температуры, что связано с гормональной перестройкой организма.
Выделения после ЭКО
Выделения после ЭКО могут быть необильными, жидкой консистенции, в некоторых случаях – кровянистыми, что является нормой и свидетельствуют об имплантации. Насторожить женщину должно их продолжение больше двух суток, а также изменение их цвета и запаха: если выделения приобрели желто-зеленый или бурый оттенок, неприятный запах, а также в них увеличилось количество примесей крови.
Боли после ЭКО
Тянущие слабовыраженные боли в области низа живота через несколько дней после переноса эмбриона являются нормальным явлением и связаны с процессом имплантации эмбриона в стенку матки.
Менструальный цикл после ЭКО
Если попытка искусственного оплодотворения оказалась безуспешной, месячные после ЭКО у женщин, как правило, восстанавливаются в обычный срок. Ненаступление менструации при проведенном отрицательном тесте ХГЧ и подтвержденном ультразвуковым исследованием отсутствии беременности не дают надежды на положительные результаты после ЭКО.
Месячные после неудачного ЭКО могут задержаться в связи с продолжением приема гормональных препаратов либо физиологической особенностью женщины.
Клиника «Центр ЭКО» Нальчика обладает огромным опытом успешного проведения процедуры ЭКО, о чем говорят результаты: 49,7% первых попыток оказываются удачными!
Благодаря современной медицинской аппаратуре и профессионализму наших специалистов сотням пар уже удалось ощутить родительское счастье, и вы можете присоединиться к их числу, обратившись к нам по телефону или заполнив заявку на сайте клиники. Мы будем рады помочь вам!
Калькулятор ПДР после ЭКО
При экстракорпоральном оплодотворении слияние сперматозоидов с яйцеклеткой обычно проводится спустя 2-6 часов после отбора материала из фолликулов. Через 3-5 дней осуществляется подсадка в матку и приблизительно через 2-4 дня происходит имплантация. Если сравнивать данный процесс с естественным циклом женщины, то имплантация происходит на 5-8 сутки после овуляции.
Калькулятор даты родов может рассчитать как эмбриональный, так и акушерский срок беременности. В первом случае необходимо вести отсчет от момента отбора яйцеклеток, а во втором – прибавить к этому дню еще две недели.
Также можно воспользоваться уже готовыми калькуляторами. В них необходимо указать всего два параметра:
- точную дату переноса оплодотворенной яйцеклетки в матку;
- стадию развития эмбриона при пересадке (его «возраст», исчисляемый в днях).
После этого надо нажать кнопку «рассчитать», и калькулятор выдаст предполагаемую дату родов после ЭКО.
Во время вынашивания могут произойти разные ситуации, которые способны как приблизить, так и, наоборот, отсрочить дату рождения ребенка.
Ни один из вышеуказанных методов или калькуляторов не может дать гарантию, что именно это число является датой родов. Все калькуляторы, методики и способы вычисления носят лишь относительный характер. Многое зависит от организма матери, длительности менструального цикла и индивидуальных особенностей развития малыша.
При выдаче больничного дородового листа, как правило, опираются на данные УЗИ и первый день последней менструации при коротком протоколе. При длинном протоколе основываются на ультразвуковом методе.
Другие препараты при ЭКО
Помимо гормонов, в практике репродуктологии также используются другие препараты. Наиболее частыми из них являются:
- Гормоны коры надпочечников (Дексаметазон, Преднизолон или Кортизол) нередко используют для создания иммунных связей между матерью и вынашиваемым ею плодом, а также для снижения уровня андрогенов. Также эти препараты устраняют факторы развития антигена к ХГЧ гормону, устраняя гипоксию плода и предотвращая преждевременные роды у женщины.
- Препараты гонадотропинов для физиологического поддержания механизмов беременности. При этом используют два вида этих гормонов: препараты ЧМГ и ФСГ. Чаще всего в клиниках применяются препараты «Менопур», «Элонва», «Пурегон», «Гонал-Ф». Все эти препараты воспринимаются организмом в качестве естественных и не вызывают реакции со стороны иммунной системы. Однако при их приеме могут быть побочные реакции (утомляемость, беспокойство, метеоризм и др.) Также при приеме гонадотропов возможна опасность гиперстимуляции яичников
- Препараты ХГЧ дублируют естественные гормоны женского организма и способствуют выработке механизмов сохранности плода. В качестве аналогов ХГЧ применяются препараты Профази или Прегнил.
- Разжижающие кровь препараты (Аспирин, Гепарин, Курантил) нередко назначают беременным для поддержания нормальной густоты крови и снижения агрегации тромбоцитов. Назначаются эти лекарства под контролем анализа крови. Они обеспечивают нормальное кровообращение в матке и плаценте, предотвращая кислородное голодание плода.
- Витамины-антигипоксанты (фолиевая кислота, витамины А, В и Е, бета-каротин) назначают для витаминной поддержки организма матери и будущего малыша, поддерживая их иммунитет на достаточном уровне.
Никакую беременность после ЭКО нельзя пускать на самотек. К методике экстракорпорального оплодотворения обращаются женщины с патологиями, которые без современных технологий были бы обречены на пожизненное бесплодие. Как правило, в этих сложных ситуациях организм не имеет ресурсов, помогающих женщине самостоятельно не только беременеть, но и сохранять зародившуюся беременность.
Если женщина уже решилась на ЭКО, то без медикаментозной поддержки она в большинстве случаев не сумеет выносить так дорого доставшуюся ей беременность. Главное – довериться хорошему врачу и принимать все препараты по схемам, расписанным доктором. Но все это делается ради того, чтобы женщина смогла испытать огромное счастье стать, наконец, матерью.
Похожие статьи
Нет похожих статей
Развитие плода по неделям беременности при ЭКО
Первый триместр-наиболее ответственное время для развития новой жизни. Именно в этот период каждую секунду происходит развитие маленького человека
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Шалфей при бесплодии отзывы
Именно сейчас так важно избегать влияния на организм женщины любых неблагоприятных воздействий, начиная от психологических факторов, заканчивая вредными привычками и приемом любых препаратов, если они назначаются не по жизненным показаниям, а также для поддержки лютеиновой фазы. Влияние на любом этапе неблагоприятного воздействия могут повлечь за собой различные осложнения, даже пороки развития плод
Поэтому нужно быть максимально ответственными и осторожными в этот триместр беременности.
Неделя после ЭКО, а именно неделя после оплодотворения соответствует периоду имплантации эмбриона в эндометрий женщины. Длительность имплантации составляет примерно двое суток.
Прогестероновая поддержка после успешного ЭКО
Прогестерон является одним из важнейших гормонов для поддержания беременности. Основными его функциями в этот момент являются:
- создание максимально благоприятных условий эндометрию для надежного закрепления эмбриона;
- снижение риска сокращения эндометрия ,предотвращение риска прерывания беременности;
- поддержание цервикального канала в закрытом состоянии.
В настоящее время женщинам после ЭКО назначают прогестерон в виде обычных или вагинальных таблеток. Прогестерон в виде инъекций в этот момент крайне редко используется из-за неудобств для будущей матери. Кроме того, длительное инъекционное введение часто приводит к появлению болезненности, гематом или даже абсцессов в месте ведения данного препарата.
Препараты для прогестероновой поддержки
- Дюфастон. Он используется в виде таблеток. Считается, что применять это лекарство можно длительно без риска причинения вреда матери или плоду. Однако некоторые репродуктологи осторожно относятся к его назначению беременным. Принимать Дюфастон надо ежедневно, в одно и то же время. Его доза колеблется от 30 до 60 мг.
- Утрожестан. Это максимально популярный препарат гормональной коррекции женского организма. Он изобретен французской фирмой Besins и является микронизированным прогестероном. Данное лекарство получают из растительного сырья. Его используют в виде вагинальных капсул. При этом 600 мг микронизированного препарата соотносимы с 6 инъекциями прогестерона. Для профилактики вытекания капсулу желательно размещать максимально глубоко, поближе к шейке матки. Чаще всего препарат используют по 1 капсуле (200 мг) два — три раза в день через одинаковые временные промежутки (600 мг в день). Иногда врач может назначить усиленную дозу этого препарата: по капсуле 4 раза в день с параллельным двукратным введением 2,5% масляного раствора этого же препарата.
- Прогестерон в виде масляного раствора (по 1 мл 2,5% или 1%) может назначаться в форме внутримышечных или подкожных введений. Но способ приема в виде «масляных уколов» может вызывать болезненность при инъекции и способствовать повышению аппетита. Уже через неделю инъекций женщины жалуются на боль в ягодицах от уколов.
- Лютеин. Содержит все тот же прогестерон, но используется сублингвально 3-4 раза в день по 100-150 мг (под язык) или интравагинально 2 раза в день по 150-200 мг (внутрь влагалища). Дозу для гормональной поддержки определяет врач.
- Крайнон. Это гель для влагалищного использования с прогестероном. Вводится он специальным аппликатором. Этот вид поддержки хорош тем, что обеспечивает насыщение организма в течение 3 дней после приема. Данный препарат меньше вытекает из влагалища, чем Утрожестан, особенно летом. Также такой прием лекарства минимально действует на печень.
Особенности использования
Любые гормональные препараты необходимо принимать с учетом их «коварности», так как бездумный их прием или отмена могут нанести вред здоровью женщины или плода.
Поэтому есть ряд правил при использовании прогестероносодержащих препаратов:
- Препараты с содержанием прогестерона обычно начинают использовать в день забора женской яйцеклетки, продолжаясь до подтверждения факта беременности, а затем до 12 недель беременности. При назначении их дозировки врач обязательно учитывает все индивидуальные факторы беременной (толщина эндометрия, собственный уровень прогестерона и др.)
- Использование данной группы препаратов может внести в жизнь женщины некоторые неудобства: необходимость во время работы несколько раз вводить препарат во влагалище или производить инъекцию.
- Появление «побочки» при использовании препаратов для прогестероновой поддержки у беременных в виде набора веса, повышения аппетита, появления головокружения или слабости.
- Отмена препаратов с содержанием прогестерона производится по схеме отмены (с постепенным снижением дозы). Ни в коем случае нельзя резко прекратить прием этих препаратов. Перед отменой препаратов данной группы чаще всего назначают анализ крови на определение уровня гормона в организме женщины. Полностью отказаться от прогестероновой поддержки чаще всего возможно в сроке беременности 14-15 недель. Но при этом в организме будущей мамы не должно быть никаких отклонений. Кроме того, у женщины должна быть полностью сформирована плацента, берущая на себя все функции по поддержанию беременности. Если же у женщины в этот период обнаружены риски по угрозе прерывания беременности, то прогестероновая поддержка может продлиться до 20 недель.
Пренатальная диагностика во время ЭКО беременности
Неинвазивные методы:
- общий клинический анализ крови и мочи;
- биохимический анализ крови;
- определение группы крови, резус-фактора, исследование крови на гепатиты В и С, ВИЧ, реакцию Вассермана;
- анализ крови на сахар;
- гормональное исследование крови;
- коагулограмма и Д-димер;
- пренатальный генетический скрининг;
- анализ крови на антитела и антигены;
- диагностика хромосомных патологий и пола плода по крови матери;
- УЗИ, 3D-УЗИ, 4D-УЗИ;
- ЭКГ;
- допплерометрия;
- КГТ;
- УЗИ всех внутренних органов и сосудов.
Инвазивные методы:
- биопсия хориона;
- биопсия плаценты;
- амниоцентез;
- кордоцентез.
Пренатальная диагностика в «Мать и дитя» — это «экспертный класс» в области дородовых исследований. Наши центры оснащены всем необходимым оборудованием для проведения любых видов функциональной диагностики, а собственные лаборатории позволяют получать результаты лабораторных исследований в кратчайшие сроки.
Естественное зачатие после неудачного экстракорпорального оплодотворения
После неудачного ЭКО возможность организма к зачатию естественным путем также увеличивается. Особенно актуально это в первый месяц после безрезультатной процедуры. Поскольку родители проходили подготовку к протоколу: соблюдали режим, получали медикаментозную и гормональную поддержку организма – все это является благоприятным фоном для наступления «спонтанной» беременности.
Иногда наступлению беременности мешают психологические факторы. По состоянию здоровья противопоказаний к зачатию нет, но забеременеть женщина не может. Это может быть связано с избыточными переживаниями и рефлексией на эту тему. С другой стороны, женщина сама психологически не готова к рождению ребенка, имеет скрытые тревоги. В этих случаях требуется не врачебная, а психологическая помощь.
Экстракорпоральное оплодотворение – реальная возможность стать родителями, когда ситуация кажется безвыходной.
Однако следует помнить, что это не волшебная панацея, а серьезная медицинская процедура. Во-первых, требуется ответственная подготовка со стороны родителей. Во-вторых, не нужно бояться неудачи.
По статистике только третья часть протоколов заканчивается наступлением беременности. То есть, если у одной женщины беременность наступит с первой процедуры, то у другой это может произойти лишь с третьей, пятой и даже десятой попытки. Шансы наступления естественной беременности не пропадают, так что необходимо подключить все возможные варианты, ведь на кону настоящее чудо – новая жизнь.
Признаки и симптомы наступления беременности
Многие женщины утверждают, что первые симптомы беременности можно ощутить уже на второй день после подсадки эмбриона. Такие утверждения не имеют под собой четкого медицинского объяснения. Врачи не сопоставляют появившиеся характерные признаки с успешным оплодотворением. Они считают, что это связано с активной гормональной терапией, предшествующей ЭКО и остаточными явлениями инъекций ХГЧ.
По медицинским показаниям женщина может ощущать такие изменения:
- Первый день. Ощущается тянущая боль внизу живота и пояснице.
- Второй день. Появляется вздутие, нарушается работа ЖКТ.
- Третий день. Возможно повышение температуры тела. Если отметка переходит показатель 37,5˚С – это повод обратиться к врачу.
- Четвертый день. Боль внизу живота утихает.
- Пятый день. Дискомфорт в лобковой зоне.
- Шестой день. Снова появляются тянущие боли внизу живота, напоминающие начало менструации. Считается, что в этот период эмбрион внедряется в стенки матки. Если этого не произошло, эмбрион погибает.
- Седьмой – восьмой день. Иногда отмечаются выделения мажущего характера. Могут означать удачное внедрение эмбриона либо начало нового менструального цикла.
- Девятый-десятый день. Тест на беременность может показать слабоположительный результат, но отсутствие второй красной полосы не означает неудачу ЭКО.
- Тринадцатый-четырнадцатый день. Появляются достоверные симптомы беременности. Отмечается реакция на уровень ХГЧ (тест на беременность положительный).
Тест на беременность не является достоверным способом подтверждения наступившей беременности.
В организме может быть остаточный ХГЧ после проведенных перед экстракорпоральной процедурой инъекций. Подтвердить оплодотворение способно только УЗИ исследование.
Когда проводится
Если беременность не наступает естественным путем, будущие родители, в первую очередь женщина, проходит тщательное всестороннее медицинское обследование. Причины могут быть разные, как соматические, так и психологические. Прежде чем задуматься об эко, устраните возможные факторы, по которым не происходит зачатие. Как правило, львиная доля пар, испытывающих такие проблемы, до ЭКО не доходят.
Перечень показаний для назначения ЭКО четкий: это физиологическое женское и мужское бесплодие определенных форм, а так же случаи, когда после длительного обследования пары причина бесплодия так и не выявлена.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Беременность после Ярины
Что такое биохимическая беременность
После оплодотворения трофобласт зародыша начинает секретировать хорионический гонадотропин. Но его концентрация еще недостаточна, чтобы определить с помощью теста на беременность. Уровни гормона нарастают, но на раннем этапе развитие беременности останавливается, начинается менструация.
Определить, что произошло зачатие, можно только с помощью анализа крови, изменения в котором сохраняются еще несколько дней. Поэтому такую беременность называют биохимической.
До периода широкого распространения ЭКО о такой проблеме не знали. Но с началом применения вспомогательных репродуктивных технологий начался контроль над каждым этапом прогрессирования беременности. Наблюдения показали высокую частоту этого состояния.
Коротко об ЭКО
Экстракорпоральное оплодотворение считается одним из наиболее эффективных методов среди вспомогательных репродуктивных технологий. Процесс зачатия проводится в пробирке, куда помещается яйцеклетка и сперматозоид. Полученный эмбрион подращивают в течение 5-7 суток, после чего он готов к подсадке в матку будущей матери.
Чтобы беременность после ЭКО наступила, важна подготовка организма женщины. Поэтому проводится медикаментозная терапия, направленная на повышение уровня прогестерона в крови. Это приводит к гиперовуляции с развитием нескольких доминантных фолликулов, а также к разрастанию эндометрия в матке. Проще говоря, готовятся не только яйцеклетки, но и место для подсадки эмбриона.
Тридцать первая тридцать четвертая неделя
Вес ребенка составляет около 2,5 килограмм. А длинна достигает 40-45 сантиметров.
У плода четко выражены периоды сна и бодрствования. Когда он спит, то глаза закрываются, во время бодрствования –открыты, активные движения и толчки так же характерны данному этапу развития.
В сроке 34 недели в связи с увеличением самого плода места ему становиться меньше. Поэтому и движения ощущаются реже, но сильнее по интенсивности. В этом сроке плоду уже достаточно сложно менять кардинально положение и уже устанавливается его предлежащая часть над входом в малый таз. Уже можно говорить о предлежании плода: головном. Если ребенок лежит не в продольно, то его положение обозначается как поперечное либо косое.
Происходит рост волос на головке, укрепляются все костно-суставные элементы скелета.
Все органы и системы функционируют в привычном режиме, выполняя каждый свою функцию.
Тридцать пятая неделя – тридцать седьмая неделя.
Плод продолжает активно набирать массу, за 1 день прибавка может составлять около 30 грамм. На этом сроке включаются генетические аспекты размеров плода, которые передались ему от матери и отца, то есть его размеры могут значительно отличаться у беременных, в зависимости от генетических особенностей родителей. В 37 недель беременность называется доношенной и в любой момент могут начаться роды, которые уже не будут считаться преждевременными, а называются срочными, то есть свершившиеся в положенный срок. В последующие недели ребенок набирает вес и ждет момента долгожданной встречи с мамой.
Правильное поведение перед переносом эмбрионов
Перенос эмбрионов – это финальная и важнейшая часть протокола ЭКО, требующая правильной подготовки пациентки и высокого мастерства лечащего врача. Перед переносом пациентке следует избегать физических нагрузок, предпочесть пищу, не вызывающую газообразования, выполнить назначения лечащего врача (обычно назначают препараты прогестерона, фолиевую кислоту и некоторые индивидуально подобранные препараты).
В процессе наблюдения за развитием эмбриона, лечащий врач находится в постоянном контакте с эмбриологом и будущими родителями, ежедневно обсуждая с ними перспективы переноса. В зависимости от количества эмбрионов и их качества (ссылка на оценку качеств эмбрионов), перенос проводится либо на третий, либо на пятый день жизни эмбрионов. В случае, если эмбрионов мало или они развиваются с отставанием, принимается решение о переносе на 3й день, причем предпочтительнее перенос 2х эмбрионов сразу. В случае, если количество и качество эмбрионов позволяет, их продолжают наблюдать до 5го дня, до образования т.н. бластоцисты( ссылка на оценку качества эмбрионов). Процедура проводится при наполненном мочевом пузыре. Важнейшее значение имеет позитивный настрой, доверие к своему врачу и клинике, максимальное спокойствие и уверенность в успехе!
Подсадка эмбриона при ЭКО – технически сложная процедура. В нашей клинике она проводится с постоянным ультразвуковым контролем, при этом и врач, и будущая мама могут видеть на экране всё происходящее в матке, вплоть до места, куда помещен эмбрион. Перенос осуществляется с помощью ультратонкого катетера со специальным покрытием, не повреждающим эмбрион. Вся процедура длится обычно не более 5 минут и абсолютно безболезненна. «Золотым стандартом» считается перенос одного здорового эмбриона с целью профилактики многоплодной беременности, которая считается осложнением ЭКО. Вариант беременности двойней обязательно обсуждается с пациентами перед переносом независимо от того, сколько переносится эмбрионов, т.к. даже при переносе одного эмбриона двойня возможна.
Самостоятельная беременность после неудачного ЭКО
Некоторые пациентки после неэффективных попыток искусственного оплодотворения, в корне меняют образ жизни. Они соблюдают режим дня, следят за своим рационом и ведут активный образ жизни. В ряде случаев такие позитивные изменения приводят к улучшению гормонального фона. Врачи знают о многих случаях, когда женщина забеременела сама после неудачного ЭКО. На практике опытных специалистов таких спонтанных беременностей может быть несколько. На улучшение репродуктивных функций может повлиять также использование лекарственных препаратов во время протокола и после него. В таком случае естественная беременность после неудачного ЭКО становится логичным завершением гормональной терапии, которая была направлена на поддержание искусственного оплодотворения.
Диагноз «бесплодие» еще не означает, что женщина никогда не станет матерью, а просто говорит, что ее шансы невелики. Медицинская статистика доказывает, что беременность после неудачного ЭКО вполне реальна. Кроме того, роды могут быть не единственные, и не исключена возможность зачатия ребенка естественным путем. Тем не менее, вероятность возникновения спонтанной беременности после ЭКО меньше 2%, поэтому подумайте о том, стоит ли терять месяцы и годы, рассчитывая на чудо? Профессиональный подход поможет Вам быстрее достичь результата, поэтому не затягивайте с обращением в клинику. Приходите в «Центр ЭКО». Ответы на все вопросы, касающиеся беременности после неудачной попытки ЭКО, вам предоставят квалифицированные специалисты нашего медицинского центра. Для записи на консультацию звоните по телефону и приходите в клинику.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Как выглядят выделения при имплантации плодного яйца
Бесплатный прием репродуктолога в клинике «Центр ЭКО» по 31 декабря 2019Осталось дней: 28
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) — наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
ПГД при ЭКО. Что такое ПГД и для чего оно нужно
Многих потенциальных родителей, планирующих оплодотворение in vitro, занимает вопрос: ПГД при ЭКО — что это? В чем суть этой процедуры и так ли она важна и безопасна, как утверждают врачи?
Читать статью
Что происходит после ЭКО: беременность и ее особенности
Когда подсадка завершена, следует придерживаться рекомендаций доктора. Ведь в 30% случаев, беременность после ЭКО заканчивается выкидышем на ранних сроках. Чтобы снизить риски, будущей матери назначают специальные препараты. Медикаменты поддерживают определенный гормональный фон и увеличивающие концентрацию прогестерона. Это поможет эмбриону закрепиться и начать развиваться.
Учитывая повышенные риски, акушеры-гинекологи более внимательны к наблюдению пациенток после экстракорпорального оплодотворения. Не забывайте, что обо всех изменениях в самочувствии стоит своевременно сообщать врачу. Даже незначительные отклонения от нормы требуют внимания медиков!
Не забывайте и о распорядке дня. Будущим мамам рекомендуют чаще гулять на свежем воздухе, правильно питаться и больше двигаться. Также важно следить за состоянием здоровья, ведь вирусные инфекции очень опасны на ранних сроках.
Беременность при эко по неделям Двадцать третья неделя Двадцать четвертая неделя
Ребенок активно накапливает подкожную клетчатку, однако все еще выглядит худым со сморщенной кожей, которая обильно покрыта смазкой.
Продолжается формирование половой системы, яичек и яичников, кишечник накапливает понемногу образовавшийся меконий. В норме, до момента родов меконий не должен выходить из кишечника. Такое может происходить при гипоксии плода во время гестационного периода, а также в родах, это является плохим прогностическим признаком.
У ребенка заканчивают свой органогенез органы чувств, он дает реакцию на свет, звуки, разделяет те, которые ему нравятся. При этом ведет себя спокойно, совершая плавные движения, и которые нет – может начинать спонтанную двигательную активность. Между мамой и ребенком прослеживаются эмоциональные связи. Если мамочка испытывает какие-либо отрицательные эмоции, ребенок так же становится беспокойным.
Двадцать пятая неделя – тридцатая неделя.
В весе ребенок может набирать до 1 килограмма и 300 грамм,
Происходит формирование элементов легочной ткани плода. Легкие начинают постепенно зреть для того, чтобы быть готовыми к первому вдоху во внеутробной жизни, начинает формироваться сурфактант.
У мальчиков может начаться процесс опускания яичек, большие половые губы девочек так же увеличиваются в размерах.
Подкожная клетчатка все больше и больше накапливается, тем самым способствую расправлению кожных складок плода.
С каждым днем продолжается процесс дозревания легких плода.
Несколько неудачных протоколов последствия
Естественно, прошедшая через неудачный протокол эко женщина, возлагавшая на него заветные надежды, находится в состоянии фрустрации, когда руки опускаются и весь мир кажется бессмысленным. О том, какие переживания после второго или последующих неудачных попыток, сложно даже догадываться.
Усугубляется положение тем, что перерыв для проведения новой процедуры после неудачного протокола – минимум полгода. К сожалению, депрессия в этой ситуации практически неизбежна. Поэтому необходимо подключить мужество, а возможно, и поддержку психолога, чтобы успешно с ней справиться.
Помимо удара по психологическому состоянию, несколько неудачных протоколов подряд могут также привести к проблемам с пищеварительной системой, почками печенью и новыми (или усугубившимися) проблемами женской репродуктивной системы. Это связано с обильной медикаментозной поддержкой организма во время подготовки и прохождения процедуры, а также с высоким уровнем стресса.