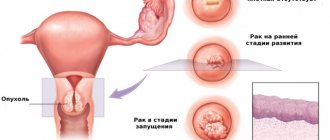
Дисплазия шейки матки – заболевание, связанное с изменением эпителиальной ткани выстилающей шейку матки слизистой. В отличие от эрозии шейки матки данная патология встречается редко, в основном у женщин детородного возраста (от 25 до 40 лет).
Специалисты рассматривают дисплазию в качестве предракового состояния и рекомендуют не откладывать лечение болезни на поздний срок. Диагноз ставится в зависимости от того, насколько обширны изменения эпителия. Своевременная терапия дисплазии – верная профилактика очень распространенного сегодня рака шейки матки.
Классификация заболевания
Система классификации дисплазии шейки матки была разработана с целью облегчения постановки диагноза. В своем развитии заболевание проходит три основных стадии, каждая из которых требует особого лечения. Чем более запущена дисплазия, тем выше риск развития онкологии.
Дисплазия шейки матки 1 степени (CIN1) затрагивает отдельные клетки эпителия слизистой, расположенные, как правило, в самых верхних его слоях, не имеет характерных признаков и достаточно трудно диагностируется. Определить болезнь на раннем этапе ее развития можно, прибегнув к скринингу.
Дисплазия шейки матки 2 степени (CIN2) предполагает распространение процесса изменения клеток в более глубокие слои слизистой. Внешние признаки заболевания также отсутствуют.
Дисплазия шейки матки 3 степени (CIN3) характеризуется сильными и обширными изменениями структуры эпителия слизистой матки, затрагивает самый глубокий слой слизистой – базальный, собственно предраковое состояние. Иногда на данном этапе развития болезни уже диагностируется карцинома in city (местная, еще не получившая распространения в организме опухоль).
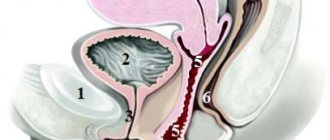
Дисплазия способна поражать различные участки слизистой шейки матки, в частности обнаруживаться на наружной ее части, в канале, соединяющем влагалище и матку, и в области, примыкающей к самой матке.
ВАМ БУДЕТ ИНТЕРЕСНО
Уреаплазма у женщин
Степени тяжести течения дисплазии
В медицинской практике распространённой считается классификация дисплазии, которая проводится по степеням.
- Слабая степень.
- Умеренная.
- Выраженная или тяжёлая.
- Атипическая гиперплазия.
Критерием определения степени служит интенсивность атипического процесса в эпителиальных клетках.
По мере нарастания степени тяжести отмечается развитие изменений:
- Увеличение размеров клеточного ядра эпителиоцитов.
- Полиморфизм ядер и всего эпителиоцита.
- Гиперхроматизм при окрашивании препаратов.
- Изменение структуры хроматина, который образует грубые комки.
- Увеличение числа ядрышек клетки и их величины
- Активизация митоза.
Течение эпителиальной дисплазии способно носить прогрессирующий характер, быть стабильным и регрессирующим. Динамические трансформации в структуре клеток напрямую зависят от продолжительности течения патологического процесса и степени интенсивности.
Наиболее легкая степень эпителиальной дисплазии часто обнаруживает благоприятный прогноз и в 100% случаев подлежит обратному регрессированию. Чем выше степень активности патологического процесса, тем больше процент вероятности ракового перерождения клеток. В виде крайней степени развития дисплазии можно рассматривать появление cancer in situ.
Симптомы дисплазии
Само по себе наличие патологических процессов слизистой матки никак не проявляется, однако оно часто бывает сопряжено с различными инфекционными заболеваниями половой сферы (ИППП), имеющими ярко выраженную симптоматику. У многих женщин с подобным диагнозом также обнаруживается цервицит (воспалительный процесс цервикального канала), ВПЧ, трихомониаз.
Подозрения на дисплазию шейки матки должны возникнуть при наличии следующих симптомов:
- редкие тянущие боли в нижней части живота;
- кровянистые выделения из влагалища, не связанные с менструацией;
- зуд в области влагалища;
- дискомфорт, боль в момент полового акта;
- обильные выделения с неприятным запахом.
Данные симптомы характерны для многих заболеваний женской половой сферы, в том числе сопряженных с дисплазией шейки матки. При отсутствии сопутствующих болезней дисплазия никак не проявляется и может быть установлена только в ходе медицинского обследования пациентки.
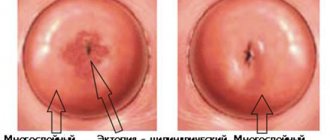
Специалист может заметить характерные для дисплазии изменения слизистой еще при осмотре. Пораженная заболеванием слизистая оболочка становится красной, рыхлой, на ней могут отмечаться пятна различного диаметра и цвета (чаще всего светло-розовые), незначительные изъявления, эрозии.
Профилактика
Основная профилактическая мера – это избегание заражения вирусом папилломы человека, для этого достаточно использовать презервативы при каждом половом акте и не допускать случайных связей. Также важно убрать провоцирующие факторы:
- отказаться от курения;
- поддерживать иммунитет на должном уровне;
- следить за здоровьем партнера;
- вовремя лечить заболевания, особенно гинекологической сферы;
- избегать стрессов;
- следить за корректным рационом питания.
Лечение дисплазии
Для определения болезни необходимо провести ряд исследований, в частности:
- кольпоскопию, позволяющую не только увидеть структурные изменения слизистой, но и взять ткань на дальнейшее ее изучение в лаборатории;
- биопсию, в ходе которой берется небольшой фрагмент измененной слизистой. Далее этот фрагмент подлежит цитологическому исследованию, позволяющему выявить наличие раковых клеток;
- осмотр шейки матки гинекологом.
Большинству женщин с подозрениями на дисплазию рекомендуется сдать анализ на ИППП, поскольку основной причиной развития этого заболевания считается довольно распространенная инфекция – ВПЧ. Наиболее точный результат дает ПЦР.
На вопрос о том, как лечить дисплазию шейки матки, отвечают специалисты гинекологи и гинекологи-онкологи. Терапия назначается с учетом степени развития заболевания и причины его возникновения. Причин возникновения болезни очень много. Спровоцировать атипичные процессы в слизистой могут беременность, тяжелые роды, любые хирургические вмешательства в область половой сферы женщины, а также курение и низкий иммунитет.
ВАМ БУДЕТ ИНТЕРЕСНО
Конизация шейки матки
Лечение начальной стадии развития заболевания проводится консервативными методами. Пациентке назначаются иммуностимулирующие препараты, витамины. Женщина с подобным диагнозом, независимо от возраста, должна находиться под наблюдением специалиста и регулярно проходить обследование (каждые 3 месяца). Существуют случаи самопроизвольного излечения дисплазии шейки матки.
В тех случаях, когда вероятность развития рака велика, применяются более радикальные методы лечения, в частности прижигание дисплазии. При наличии высокого риска рака шейки матки, измененный участок слизистой просто удаляется. Процедура проводится с применением лазера, жидкого азота, радионожа. При обнаружении начальной стадии рака рекомендована ампутация шейки матки, при этом сама матка остается нетронутой и полностью выполняет свои функции.
Причины
Основная причина, ведущая к развитию дисплазии шейки матки, – это особый папилломавирус, атакующий человека. Существует более 80 типов инфекции, но только 30 из них приводят к болезням шейки матки или других половых органов.
13 типов ВПЧ обладают высоким риском возникновения онкологического процесса, а при заражении 16 или 18 вирусом рак развивается более чем в 80% случаев.
Далеко не во всех случаях инфицирование папилломавирусом приводит к онкологии. Чтобы возникла дисплазия эпителия, которая затем перерастет в рак, нужны провоцирующие факторы:
- наличие у женщины паритета, то есть многочисленных родов в анамнезе;
- длительное использование гормональных препаратов в качестве защиты от нежелательной беременности. При приеме таблетированных форм контрацептивов в течение пяти лет риск атипических изменений в шейке маткивозрастает вдвое;
- наличие онкологических изменений в пенисе партнера;
- резкие гормональные скачки – беременность, использование посткоитальной контрацепции, менопауза;
- употребление табака – даже пассивное курение увеличивает риск развития неоплазии;
- гиповитаминоз – наиболее опасна недостача витаминов А и С;
- снижение защитных сил организма – СПИД, прием иммуносупрессоров, стрессовые состояния, истощение иммунитета диффузными инфекциями;
- наличие инфекций в половых путях, хронических воспалений.
Также к предрасполагающим факторам относят ранние беременности (до наступления 18 лет), травмы во время абортов или родов, половую жизнь, начатую в юном возрасте. Кроме того, большую роль играет наследственность.
Причиной развития дисплазии клеток эпителия может быть один или несколько провоцирующих факторов. Как правило, к возникновению приводит совокупность нескольких негативных явлений.
В перечень возможных причин включают следующее:
- Гормональный дисбаланс в организме.
- Генетическая предрасположенность.
- Воспалительные процессы.
- Инфекционные болезни.
- Повреждения эпителия органов.
- Сбой обменных процессов в организме.
- Проживание в местности с плохой экологической обстановкой.
Нельзя сбрасывать со счетов и образ жизни человека. От него тоже многое зависит. Вероятность развития недуга повышается, если увлекаться спиртными напитками, курить, мало двигаться, употреблять в пищу вредные продукты.
Дисплазия развивается в несколько стадий. Выделяют следующие формы:
- Слабая.
- Умеренная.
- Тяжелая.
Они отличаются друг от друга обширностью поражения, проявляющейся симптоматикой. Слабую дисплазию плоского эпителия выявить удается редко, потому что она не беспокоит пациентов неприятными признаками. На средней стадии уже начинают возникать симптомы, но не слишком выраженные, поэтому многие не обращают на них внимание. При тяжелой степени же не заметить недуг практически невозможно.
По типу пораженных клеток врачи выделяют дисплазию железистого эпителия и дисплазию клеток плоского эпителия. Первый вид наблюдается чаще всего у женщин, потому что такие ткани выстилают половые органы. Но еще они есть в пищеварительном тракте. Второй вид можно встретить нередко в легких.
Возникает закономерный вопрос, почему после заражения вирусом папилломы – а его носителями по разным данным являются до 95% населения планеты – лишь единицы из них столкнутся с заболеванием? Какие факторы дают возможность вирусу выйти из «спящего» состояния и начать активное деление?
1. Стресс. Эмоциональные переживания снижают иммунитет, и даже сильные положительные эмоции являются стрессом для организма.
2. Псевдоэрозия (эктопия) шейки матки – это физиологическая особенность организма, которая тем не менее создает благоприятные условия для инфицирования большим количеством вируса. Этому риску наиболее подвержены молодые женщины с неустановленными стабильными отношениями с противоположным полом.
3. Воспалительные заболевания (кольпит, цервицит). Эндометрий влагалища и шейки матки выполняет функцию кожи – защищает от инфекций. Воспалительные заболевания не только снижают его барьерную способность, но я являются благоприятным условием для прогрессирования вируса. Поэтому женщины с часто возникающими воспалениями относятся к группе риска по развитию дисплазии.
4. Курение. Никотин сам по себе является одним из самых сильных канцерогенов, а его концентрация в слизи цервикального канала зачастую значительно выше, чем в крови. Второй фактор канцерогенного действия сигареты – смолы. Они радикально меняют свойства слизи влагалища и цервикальной пробки, ослабляют местный иммунитет и делают эпителий крайне уязвимым пред ВПЧ и другой инфекцией.
5. Наследственность. Генетическая предрасположенность к развитию атипических процессов, которая зачастую может реализовываться даже без участия ВПЧ. Вам нужно быть особенно внимательной к себе, если ваши прямые родственницы имеют диагноз «дисплазия шейки матки» или «рак шейки матки».
6. ВПЧ высокого онкогенного риска. Эти серотипы увеличивают риск развития дисплазии, так как лучше других вирусов приспособлены к защите от подавления иммунной системой.
Конизация шейки матки при дисплазии
Процедура конизации шейки матки относится к радикальным методам лечения. Среди основных ее показаний – дисплазия 2 и 3 степени. В ходе выполнения конизации измененный участок слизистой оболочки полностью удаляется, соседние ткани при этом остаются целыми и невредимыми.
Подобный метод лечения не используется в случае обнаружения злокачественной опухоли шейки матки. Также конизация противопоказана при наличии ИППП. В подобном случае сначала проводится лечения инфекции антибиотиками, затем назначается удаление дисплазии.
Конизация шейки матки при помощи скальпеля считается устаревшим способом лечения. Сегодня процедура проводится более щадящими методами (лазерная и радиоволновая конизация). В первом случае на удаляемый участок ткани оказывается воздействие лазерного луча, полностью выжигающего атипичную ткань, во втором – высокочастотный ток, под действием которого клетки слизистой буквально испаряются.
Операция проводится в стационарных условиях. После ее окончания пациентка в течение 3-4 дней остается в медицинском учреждении и подлежит наблюдению врача. В первые несколько часов после процедуры ее могут беспокоить тянущие боли, незначительные выделения крови из влагалища. Результат лечения оценивается спустя 2-3 недели с момента выполнения операции.
ВАМ БУДЕТ ИНТЕРЕСНО
Эндометриоз матки
Конизация шейки матки осуществляется под местным обезболиванием, осложнения возникают редко. При правильном проведении процедуры на слизистой остается незначительный рубец, не являющийся в последующем препятствием для рождения ребенка.
Дисплазия тяжёлой степени
Выраженную дисплазию принято называть интраэпителиальной неоплазией. Состояние в клинической практике расценивается как облигатно предраковое. Можно считать тяжёлую дисплазию начальной стадией патоморфологических изменений, которые постепенно трансформируются в злокачественное новообразование.
Гистологическая картина тяжёлой степени дисплазии показывает массу схожих черт с морфологией раковых клеток. Отличительной чертой признано отсутствие инвазии в прилежащие ткани. Это объясняет необходимость экстренного лечения и проведения ряда профилактических мероприятий при обнаружении у пациента признаков выраженной дисплазии. Лечение подобной стадии подразумевается обязательно хирургическим и носит радикальный характер. Пациент обязательно наблюдается у онколога.
Дисплазия шейки матки и беременность
Дисплазия часто возникает у беременных женщин на фоне изменения гормонального фона их организма. Если заболевание прогрессирует медленно и находится на начальном этапе развития, особой необходимости в лечении нет. Специалисты в подобном случае рекомендуют подождать до рождения ребенка. Часто после родов заболевание прогрессирует, поэтому в подобных случаях наблюдение врача просто необходимо.
Если женщине, предполагающей в будущем беременность, был поставлен диагноз дисплазии 2 или 3 степени, лечение проводится наиболее щадящим методом (лазерная конизация шейки матки).
Также вы можете посмотреть видео для получения более подробной информации о дисплазии шейки матки.
Как лечится дисплазию
Многие врачи сходятся во мнении, что лечить дисплазию легкой степени нет нужды, стоит только тщательно следить за состоянием репродуктивной системы пациентки, чтобы не допустить усугубления болезни.
Более запущенные случаи обязательно нуждаются в терапии, операция обычно требуется только при неинвазивном раке, умеренная неоплазия лечится консервативным путем.
В гинекологии дисплазию можно лечить только медикаментозными препаратами, когда выявлена патология была в самом начале развития. Для этого используются несколько групп лекарственных средств:
- иммуномодуляторы – повышают резистентность организма, устойчивость к инфекциям, помогают бороться с ВПЧ (Изопринозин, Продигиозан);
- противовирусные – препараты, направленные на уничтожение папилломавируса;
- гормоны – восстанавливают нормальную структуру эпителиальных клеток, обычно используются оральные контрацептивы, которые содержат различные концентрации эстрогена и прогестерона;
- противовоспалительные средства – неоплазия всегда сопровождается воспалением, которое важно убрать для успешного выздоровления.
Также назначают прием витаминных комплексов, которые в обязательном порядке содержат повышенные концентрации аскорбиновой кислоты и каротина.
Когда к неоплазии присоединяется бактериальная инфекция, используются антибиотики и пробиотики. Первые борются с самой инфекцией, а вторые восстанавливают микрофлору кишечника после приема антибактериальных средств.
Использование медикаментов не всегда дает положительный результат, поэтому в определенных случаях приходится прибегать к удалению дисплазии шейки матки хирургическим путем.
Показаниями к переходу к более действенным методам являются неинвазивный рак и отсутствие реакции на медикаменты, которые принимаются более полугода.
Патологические ткани разрушаются под воздействием электрического тока высокой частоты, а на их месте образуются здоровые клетки.
Лазер направляют на больной участок, и он высушивает неправильные клетки, выпаривая из них жидкость. Как следствие, они разрушаются, уступая место здоровым аналогам.
Метод похож на диатермокоагуляцию, но некроз тканей происходит под воздействием холода, а не тока.
Радиоволны, как и лазер, заставляют клеточную жидкость испаряться, а эпителий – некротизироваться.
Если вышеописанные методики оказываются неэффективными, женщине предлагают провести операцию. Она может быть двух типов – иссечение измененных тканей или полное удаление шейки.
Предлагаем ознакомиться Диазолин: от чего помогает, инструкция по применению
Ко второму варианту рекомендуют прибегать рожавшим пациенткам, которые в будущем не планируют иметь детей. Молодым девушкам стараются сохранить детородную функцию.
После оперативного вмешательство накладываются определенные запреты – в течение нескольких месяцев нельзя заниматься сексом, поднимать тяжелые вещи, кроме того, желательно избегать физических нагрузок.
Народные средства
Лечение дисплазии шейки матки народными средствами возможно только в комплексе с традиционной терапией. Можно принимать настойки или отвары из растений, которые повышают иммунитет, стабилизируют гормональный фон, борются с воспалением. Также популярно использование тампонов.
Часто в борьбе с неоплазией используется чистотел. С отваром или маслом из его цветков ставят тампоны или проводят спринцевания, принимать цветок внутрь противопоказано.
Помочь восстановить женское здоровье способны средства на основе боровой матки. Растение обладает противоопухолевым, обезболивающим и антисептическим эффектом. Кроме того, оно способно нормализировать гормональный фон больного, заставляя половые железы работать активнее.
Диагностические процедуры
Дисплазия шейки матки симптомы имеет, которые в большинстве случаев стёрты, требует немаленьких физических и материальных затрат для подтверждения диагноза.
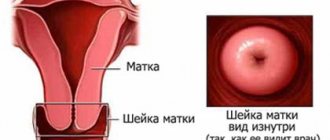
Осмотр шейки матки в зеркалах
Рутинное исследование, которое выполняется всем женщинам, обратившимся к гинекологу с жалобами или для профилактического осмотра. При этом глазом оценивается внешний вид шейки, состояние слизистой, цвет, рельеф, наличие и консистенция выделений. Во время осмотра выполняется забор всех необходимых анализов.
Для постановки диагноза не достаточно осмотра! Решающее значение имеет гистологическое заключение, полученное после изучения соскоба слизистой цервикального канала и биопсийного материала из шейки матки.
Цитологическое исследование мазка (мазок по Папаниколау (РАР-тест))
Самый доступный из имеющихся видов исследования, который позволяет в относительно короткие сроки обследовать большое количество женщин. С помощью цитощётки или шпателя Эйра с поверхности шейки матки и из цервикального канала (после тщательного удаления слизи и выделений) выполняется соскоб эпителиальных клеток. Далее забранный материал распределяется по предметному стеклу, которое отправляется в цитологическую лабораторию, где после ряда обязательных процедур (высушивание, фиксация, специальная окраска) цитологи изучают соскоб под микроскопом. Всё большую популярность приобретает цитологическое исследование РАР-тест в растворе. Материал забирается цитощёткой, которая сразу погружается в специальный раствор и в таком виде транспортируется в лабораторию, где по специальной технологии готовится мазок. Метод считается более информативным, но является более дорогим и выполняется пока не во всех лечебных учреждениях.
Женщина должна готовиться к походу в женскую консультацию. Для того чтобы анализы были максимально информативны, следует за двое суток до похода к специалисту отказаться от сексуальных контактов, спринцеваний, применения свечей и вагинальных кремов, тампонов. Мазок не берётся во время менструации и при воспалительных процессах.
Расширенная кольпоскопия
Кольпоскопия представляет собой изучение структуры шейки матки с помощью оптических приборов (микроскопа). Расширенная кольпоскопия, в отличие от обычной, выполняется с применением химических растворов, которые специфически окрашивают участки изменённого эпителия. Чаще всего используется проба с уксусной кислотой и проба Шиллера (2% раствор Люголя).
Прицельная биопсия шейки матки
Биопсия – высокоинформативный метод исследования, заключающийся во взятии кусочка ткани для дальнейшего послойного исследования. Для получения достоверного результата должен выполняться забор участка на границе здоровой и поражённой ткани. Существует несколько методов получения материала, но самым предпочтительным является использование скальпеля или конхотома. Несмотря на относительную болезненность и «кровавость», именно так удаётся получить самые информативные участки. В некоторых клиниках предлагают безболезненные бескровные процедуры забора биоптата с применением электропетли, к примеру. Но! Ткани, подвергшиеся тепловому воздействию, разрушаются, попросту варятся и обугливаются, и получить достоверно информативный материал из такого образца просто невозможно, исключение – если берётся большой кусочек, внутри которого остаётся «живая» ткань. Поэтому, прежде чем дать согласие на такую процедуру, женщина должна всё хорошо взвесить и решить, что важнее – безболезненная процедура или получение точных результатов. Тем более, что в последнее время специалисты выполняют влагалищные манипуляции по желанию женщины под местным обезболиванием.
Прицельная биопсия выполняется после расширенной кольпоскопии, когда специалист точно знает, из какого участка необходимо получить ткань для получения максимально информативных срезов.
Выскабливание слизистой цервикального канала
Процедура выполняется в условиях стационара или хирургического кабинета женской консультации под местным обезболиванием. Необходима для уточнения распространённости патологического процесса. Полученный соскоб погружается в специальный фиксирующий раствор и направляется в лабораторию, где из него готовят мазки, которые изучают в дальнейшем под микроскопом.
Дополнительные исследования
Вышеописанных методов вполне достаточно для установления и подтверждения диагноза. Однако специалист, который займётся лечением поражённой шейки матки, назначит ещё ряд обследований, которые помогут подобрать наиболее эффективный и безопасный метод лечения. Для уточнения, что спровоцировало развитие процесса, будут назначены:
- гормонограмма крови (исключить гиперэстрогению и другие гормональные нарушения);
- иммунограмма (иммунодефицитные состояния);
- анализ крови из вены на ВИЧ, сифилис, хламидии, гепатиты;
- анализ крови для обнаружения онкомаркеров;
- мазки для диагностики ИППП, куда обязательно войдёт развёрнутый анализ для обнаружения ВПЧ инфекции.
УЗИ ОМТ выполняется для исключения поражения внутренних половых органов.
Лечение
При диагностировании неоплазии шейки матки методы лечения назначаются исходя из выявленной степени заболевания. На начальных стадиях применяется медикаментозная терапия. Но при 2 и 3 степени врач проводит хирургическое вмешательство.
Медикаментозная терапия
Препараты назначаются в качестве дополнительной терапии, так как при неоплазии лечение чаще всего происходит при помощи хирургического вмешательства. Это обусловлено тем, что на начальных стадиях заболевание не проявляет симптомов и его достаточно трудно выявить.
Задачами медикаментозной терапии являются:
- Повышение местного и общего иммунитета.
- Восстановление микрофлоры – нормализация вагинального биоценоза.
- Лечение гормонального дисбаланса.
- Противовирусная терапия.
- Терапия ИППП.
Для лечения неоплазии шейки матки назначаются препараты интерферона, индукторы интерферона. Используются Продигиозан, Интереферон-альфа 2, Циклоферон, Гроприносин, Кагоцел, Генферон и прочее. Учитывая тот факт, что ВПЧ в значительной степени подавляет продукцию собственного интерферона, вырабатываемого лейкоцитами, назначение препаратов обоснованно.
Среди противовирусных средств высокой эффективностью отличается Панавир.
Для нормализации влагалищной флоры назначаются пробиотические медикаменты, содержащие бифидо- и лактобактерии.
Лечение ИППП осуществляется антибиотиками в зависимости от выделенного микроорганизма.
Также показан прием витаминных комплексов (витамины группы В, антиоксиданты), омега кислот.
При помощи препаратов не во всех случаях можно полностью избавиться от заболевания. Именно поэтому чаще всего специалисты все же назначают хирургическое вмешательство. Перед и после операции показана медикаментозная поддерживающая терапия.
Лечение неоплазии шейки матки должно быть комбинированным и длительным, затрагивающим все аспекты патогенеза заболевания.
Хирургическое лечение
Операция назначается в случаях установления 2 или 3 степени дисплазии шейки матки. Исходя из индивидуальных особенностей организма, наличия противопоказаний, площади поражения могут быть назначены следующие методы хирургического вмешательства:
- Лазерное иссечение. Метод выполняется при помощи лазерного скальпеля, посредством которого происходит удаление поражённого участка.
- Радиоволновая терапия. Является одной из новых методик лечения. Удаление пораженных клеток происходит при воздействии высокочастотных радиоволн. Процедура выполняется аппаратом «Сургитрон».
- Электроконизация. Посредством металлической петли, на которую подаётся разряд тока, иссекается конусообразный участок шейки с захватом здоровой ткани. Данная методика считается наиболее распространённой в хирургическом лечении неоплазии шейки матки — она подразумевает полное удаление измененных тканей. Конизация может быть выполнена лазерным способом. Так удается снизить риск развития кровотечений. Все процедуры выполняются по окончании месячных.
- Фотодинамическая терапия. Современный способ лечения патологических состояний шейки матки. Принцип работы основан на избирательном накоплении новообразованием фотосенсибилизатора после введения. В клетках тканей происходит выделение синглетного кислорода, что и приводит к гибели измененных клеток.
- Диатермокоагуляция и криодеструкция в лечении неоплазии шейки матки используются крайне редко. Врач не может контролировать глубину и объём воздействия, поэтому вероятность рецидива после процедур высока. При иссечении тканей проводится обязательное гистологическое исследование, а при прижигании или замораживании выполнение такого метода оказывается невозможным. Традиционно жидкий азот и прижигание применяются для лечения фоновых патологий, а не предраковых.
После получения ответа гистологического анализа врач принимает решение о последующих действиях. Если обнаружены раковые клетки, возможно дополнительное хирургическое лечение, лучевая терапия, химиотерапия.
Факторы и группы риска
Основной фактор – ВПЧ. Почему он активируется?
Сам по себе вирус ВПЧ может длительно существовать в организме человека, не вызывая никаких изменений, а в 40% случаев клетки эпителия способны самостоятельно элиминировать его. Для того чтобы возбудитель активировался, ему нужны определённые условия:
- нарушение гормонального фона (гиперэстрогения);
- общие хронические заболевания, истощающие организм;
- инфекционные заболевания генитального тракта;
- травматизация эпителия шейки матки при диагностических выскабливания, абортах, родах;
- неразборчивость в половых связях;
- курение;
- ранний половой дебют;
- врождённые и приобретённые иммунодефицитные состояния.
В некоторых источниках можно найти информацию о повышении риска развития рака шейки матки у женщин, применяющих оральные контрацептивы. Вопрос дискутабельный и не имеет однозначного мнения.
Группы риска
Исходя из вышесказанного, можно выделить несколько групп риска. Это женщины:
- с нарушением менструального цикла;
- с нарушением жирового обмена;
- подвергшиеся неоднократному медицинскому вмешательству на шейке матки;
- многорожавшие;
- ведущие беспорядочную половую жизнь.
Методы диагностики неоплазии шейки матки
- Гинекологический осмотр. Врач видит изменения окраски слизистой, на которой появляются светлые пятна, которые могут кровоточить при контакте.
- Кольпоскопия – осмотр слизистой с помощью прибора кольпоскопа, снабженного оптикой и источником света. Устройство позволяет разглядеть эктоцервикс под увеличением, чтобы врач мог увидеть даже небольшие предраковые очаги. Зачастую во время обследования у женщины выявляются и другие патологии – эрозии, полипы, кондиломы.
- Расширенная кольпоскопия, при проведении которой эктоцервикс обрабатывают специальными растворами. Это позволяет лучше выявить имеющиеся изменения и определить границы патологических очагов. Пациентке проводятся:
- Проба Шиллера, при которой поверхность эктоцервикса смазывают растворами, содержащими йод. Нормальная здоровая ткань этой области содержит гликоген – вещество, которое при взаимодействии с йодом окрашивается в коричневый цвет. Клетки, поражённые неоплазией, не имеют гликогена, поэтому остаются светлыми.
- Уксусная проба – под действием уксуса поражённые участки приобретают белый цвет. Такая ткань называется ацетобелым эпителием.
Кольпоскопия
На шейке обнаруживаются патологические изменения:
- Пунктуация – при проведении йодной пробы на светлом участке неоплазии выявляются красные точки – мелкие сосуды. В зависимости от тяжести дисплазии, пунктуация может быть слабой (нежной) и выраженной (грубой).
- Мозаика – под воздействием йода и уксуса на поверхности эктоцервикса проступает сеть из мелких сосудов – капилляров, которые сливаются, образуя подобие мозаики. В легких случаях она может быть нежной, а в тяжелых – грубой. При выраженной дисплазии поверхность слизистой становится неровной, похожей на булыжную мостовую.
- Кератоз – появление на слизистой плотных ороговевших участков, представляющих собой скопление мёртвых клеток.
- Внутренние границы – в этом случае внутри одного патологического участка обнаруживается другой, тоже изменённый. Это признак тяжелой степени заболевания.
- Гребень – непрозрачный гребневидный нарост, обнаруживаемый в месте выхода цервикального канала, идущего из матки. Наросты чаще всего появляются у молодых женщин с тяжелой степенью предрака.
На поверхности шейки также могут обнаруживаться неправильно развитые сосуды, изъязвления, уплотнения, язвочки. Такие поражения, как правило, указывают на тяжелую дисплазию, которая могла уже перейти в рак.
- Взятие мазка на цитологию по Папаниколау. Для этого берётся мазок с поверхности эктоцервикса и цервикального канала. Образцы окрашиваются в лаборатории и изучаются под микроскопом. Изучаются четыре критерия, по которым можно заподозрить начавшееся предраковое перерождение:
- Клеточный – в лаборатории изучают форму клеток, их величину, строение, структуру белка хроматина, который входит в их состав. При дисплазии форма и размер клеток изменены, а структура нарушена.
- Функциональный – для этого изучается цитоплазма – жидкая часть клетки. При дисплазии в ней обнаруживают различные несвойственные соединения и примеси.
- Структурный – во время обследования оценивают структуру самой ткани, которая меняется при предраке.
- Фоновый – в материале обнаруживают фоновые включения, которых в здоровой ткани быть не должно.
Цервикальная щетка
При правильном взятии материала, использовании современных лабораторных методов и технологий результативность исследования доходит до 96%.
Существует несколько классификаций неоплазий шейки –
по Папаниколау, Bethesda, Дисплазия, Система CIN, классификация ВОЗ (Всемирной организации здравоохранения). По их результатам можно узнать, что конкретно обнаружено у женщины.