- Здоровье мамы
Были времена, когда порок сердца являлся причиной бесплодия — рожать таким женщинам было категорически нельзя. Сейчас, благодаря современным методам диагностики и лечения заболеваний сердечнососудистой системы, «сердечницы» могут выносить и родить здорового малыша без риска для своей жизни. Конечно же, такая беременность требует особого внимания, как со стороны самой будущей мамы, так и от врачей, но при соблюдении определенных правил благоприятный исход гарантирован.
Увеличение числа женщин, имеющих пороки сердца и планирующих беременность, в последнее время связано со многими факторами: сейчас стали проводить раннюю диагностику подобных заболеваний, стали возможными операции на сердце, появились новые методы сохранения сложных беременностей, успехи медицины и лечебной практики придали женщинам с сердечнососудистыми заболеваниями уверенность в возможности выносить и родить ребенка.
Порок сердца — что это такое
Порок сердца – врожденная аномалия с дефектами в структуре сердечной мышцы или крупных сосудов.
ВПС характеризуется нарушением кровообращения в сердечной полости, большом и малом кругах.
Сердечные аномалии в свою очередь имеют классификация и подразделяются на виды.
Помимо врожденного порока существует приобретенный вид заболевания На его долю приходится не более 5 % случаев, в отличие от ВПС.
Ему присуще нарушение деятельности сердечного клапана в результате инфекционных процессов, травм и висцеральных поражений.
Симптомы и признаки
Иногда крик малыша без причины может указывать на наличие врожденного порока сердца
При развитии у малыша врожденного порока миокарда, симптомы проявления заболевания выражаются не только по мере взросления, но и в первые дни и даже часы после рождения.
Признаки формирования патологии включают в себя следующие симптомы:
- Изменение оттенка кожных покровов: синюшность или бледность. Особенно четко выделяется носогубный треугольник в момент грудного вскармливания.
- Частое срыгивание малыша молоком при кормлении грудью.
- Периодические приступы одышки или постоянные проблемы с дыханием.
- Необоснованное возникновение брадикардии или тахикардии.
- Чрезмерная потливость.
- Беспокойство или слабость во всем теле в момент прикладывания к груди для кормления.
- Отечность в нижних конечностях.
- Медленное набирание младенцем веса.
- Крик без определенной причины.
Если обнаружены подобные признаки, родители крохи не должны медлить. Необходимо сразу обратиться за консультацией к доктору. Чем быстрее начнется лечение, тем больше шансов на выздоровление ребенка.
Можно ли рожать
При беременности нагрузка на сердце увеличивается. Так, например, в последнем триместре отмечается увеличение массы тела (около 10 кг), и превышение уровня воды в среднем на 4,8 литра.
Повышение натрия происходит с 10 недели гестации. Изменяется кровообращение, добавляется ветвь маточно-плацентарного кровотока, нуждающаяся в определенном количестве крови.
Все эти естественные процессы негативно сказываются на течении беременности «сердечницы».
Сердечная патология не является абсолютным противопоказанием к беременности. Такие беременные попадают в группу риска развития осложнений, связанных с особенностью течения беременности.
Они являются постоянными «клиентами» кардиолога и кабинета УЗ диагностики.
Благодаря современной медицине ВПС у женщин оперируется, исправляется аномалия органа, и пациентка ведет обычный образ жизни.
Неоперабельный порок сердца может явиться запретом к планированию ребенка.
Три критических периода
- 10-12 недель гестации. Первые проявления ревматических осложнений. В данном сроке решается вопрос о прерывании беременности по показаниям, либо ее пролонгация.
- 26-32 недели гестации. Из-за повышенной нагрузки на сердечную мышцу пациентке оказывают помощь в условиях стационара;
- 37-40 недель гестации. Развивается выраженная перегрузка сердечно-сосудистой системы. Достаточно часто родовая деятельность при ВПС наступает раньше положенного срока.
Пороки сердца, появившиеся в течение жизни
Эффективное лечение инфекционных заболеваний снизило распространенность осложнений в виде поражения сердца. При беременности приобретенные пороки сердца встречаются только в 6% случаев. Чаще всего они являются следствием ревматизма, но иногда развиваются под влиянием следующих патологий:
- системная красная волчанка;
- эндокардит;
- атеросклероз;
- сифилис;
- склеродермия.
Механизм поражения клапанов или отверстий сосудов связан с воспалительной реакцией. Она приводит к склерозной деформации и укорочению клапана. Так развивается его недостаточность. Иногда следствием воспаления является стеноз отверстия, который развивается в результате сужения просвета.
Митральный стеноз
Чаще всего развивается как следствие инфекционного эндокардита, для его формирования нужно 2-3 года после перенесенной болезни.
Клинически патология проявляется одышкой из-за застоя крови в малом кругу кровообращения. Сначала она беспокоит только при нагрузках, а позже появляется и в состоянии покоя.
Беременность может осложниться гестозом, угрозой преждевременного прерывания, гипохромной анемией и плацентарной недостаточностью. На поздних сроках возможно появление легочной гипертензии, отека легких. На сроке 14, 20-32 недели может произойти обострение ревматической лихорадки.
Лечение проводят курсами Бензилпенициллина, а также глюкокортикоидами, нестероидными противовоспалительными препаратами. При сроке гестации не позднее 28 недели может выполняться хирургическое вмешательство – комиссуротомия. Ее рекомендуют при появлении кровохарканья, отеке легких и увеличении печени.
Недостаточность митрального клапана
Происходит неполное смыкание створок клапана, часть крови во время сердечного сокращения оттекает назад, в предсердие. Причиной развития порока считается ревматизм и атеросклероз.
Проявления патологии во время беременности неспецифичные. Это может быть повышенная утомляемость, одышка, легочная астма. При тяжелом течении может развиться отек легких. Для беременных характерно появление отеков на ногах, гепатомегалия.
Беременность может осложниться следующими состояниями:
- гестоз;
- кровотечения;
- токсикоз;
- угроза прерывания;
- аномалии родовой деятельности.
Недостаточность митрального клапана часто корректируется его протезированием. Это требует использования антикоагулянтов на протяжении всего периода вынашивания, чтобы снизить риск тромботических осложнений.
Стеноз устья аорты
Наиболее частой причиной является ревматизм. Но поражение аортального отверстия редко происходит изолированно. Чаще всего оно сочетается с митральным стенозом. Иногда патология является следствием инфекционного эндокардита.
Аортальный стеноз долго протекает бессимптомно. Только уменьшение кровотока на 50% приводит к появлению клинических признаков нарушения мозгового кровообращения:
- головокружение;
- тошнота;
- обмороки.
Позже беспокоит одышка. Беременность на фоне порока осложняется гестозом, токсикозом и плацентарной недостаточностью.
Основная цель проводимой терапии – облегчить состояние пациентки, но существенно повлиять на состояние медикаментозными средствами тяжело. Необходимо до беременности или после родоразрешения провести замену клапана.
Недостаточность аортального клапана
Неполное смыкание створок клапана приводит к обратному току крови из аорты в желудочек. Причиной поражения клапанного аппарата становятся ревматизм, реже – травмы грудной клетки, системная красная волчанка, ревматоидный артрит.
Клинические проявления недостаточности могут не проявляться в течение 10-15 лет. Исключение – острые воспалительные процессы, ведущие к формированию порока.
Прогноз для беременности благоприятный при отсутствии признаков сердечной недостаточности и нарушений ритма.
Трикуспидальный стеноз и недостаточность
Стеноз трикуспидального клапана редко встречается как самостоятельный порок. Обычно он сочетается с поражением других отделов сердца, а иногда с трикуспидальной недостаточностью.
Пороки трикуспидального клапана приводят к серьезным осложнениям беременности. Если до зачатия наблюдалась гипертрофия правых отделов сердца, то при увеличении объема циркулирующей крови, эти процессы усиливаются, желудочек и предсердие дилатируются. Это проявляется:
- выбуханием вен шеи;
- застоем крови в печени;
- асцитом;
- генерализованными отеками.
Позже присоединяется мерцательная аритмия. Это состояние очень плохо поддается лечению и часто становится показанием к прерыванию беременности или досрочному родоразрешению путем кесарева сечения.
Врожденные пороки сердца при беременности, как и приобретенные, требуют пристального внимания врача. Поэтому женщинам необходима госпитализация трижды за весь срок: в 12 недель, в 22-24 и перед родами в 36 недель, чтобы оценить состояние и выбрать тактику родоразрешения. При выраженной сердечной недостаточности показано кесарево сечение, а в некоторых случаях роды ведут через естественные пути, но с выключением периода потуг. Это делается путем наложения акушерских щипцов.
Формы заболевания
- Клапанная недостаточность. Врожденная аномалия сердечного клапана (1 или нескольких). При задействовании нескольких клапанов – сочетанный порок. Края клапана не прилегают тесно друг к другу, и через образовавшуюся щель проникает кровь.
- Стеноз сердечного клапана. Утолщение стенок препятствует полноценному раскрытию, и сердечная мышца недополучает необходимый объем крови;
- Комбинированный порок. Стеноз и недостаточность выявлены на одном клапане.
Сердечных пороков существует около 50 видов, но ни один не является абсолютным противопоказанием к беременности и родам.
В период планирования беременности женщина проходит большое количество исследований, где итог гласит о разрешении или запрете беременности.
Как планировать беременность при пороках сердца
Современная медицина обладает достаточно эффективными методиками, позволяющими вычислить степень риска, связанного с беременностью и родами у женщин с пороками сердца. С их помощью врачи помогают женщине определить оптимальное время для зачатия или решить судьбу незапланированной беременности.
Важнейшим из методов оценки состояния сердечно-сосудистой системы при пороке сердца является УЗИ сердца — эхокардиография. Она безвредна и помогает объективно оценить состояние полостей, клапанов и отверстий сердца. Вспомогательную роль в диагностике пороков сердца играют электрокардиография (ЭКГ — графическая регистрация электрической активности сердца), фонокардиография (ФКГ — графическая регистрация звуковых явлений сердца) и допплерография (УЗИ, позволяющее оценить кровоток).
У беременных пороки сердца составляют от 0,5 до 10% всех заболеваний сердца. Чаще всего у них обнаруживается дефект межпредсердной или межжелудочковой перегородки, незаращение артериального протока. Женщины с вышеназванными пороками обычно (при соответствующем лечении, компенсирующем порок) хорошо переносят беременность и роды.
В настоящее время возможность родить появилась и у многих женщин, перенесших операцию на сердце. Восстановительный период после такой операции занимает, как правило, 1 год. Поэтому именно через год можно планировать беременность — конечно, при отсутствии противопоказаний (неблагоприятный результат операции, развитие заболеваний, осложняющих послеоперационную реабилитацию и снижающих эффект от операции).
Излишне напоминать о том, что вопрос о возможности беременности и допустимости родов должен решаться индивидуально до беременности в зависимости от общего состояния женщины, характера заболевания, тяжести операции и т.п. После комплексного обследования пациентки врач может дать вполне определенное заключение.
Однако и при стабилизации состояния женщины после хирургического (или терапевтического) лечения беременность на фоне растущей нагрузки на сердце увеличивает риск рецидива основного заболевания (ранее компенсированный порок может стать декомпенсированным) — это еще один аргумент в пользу необходимости консультаций с врачом и медицинского наблюдения до и во время беременности, даже если самой женщине кажется, что она здорова и полна сил.
Существуют тяжелые пороки сердца со значительными нарушениями кровообращения (стеноз устья легочной артерии, тетрада Фалло, коарктация аорты и др.), при наличии которых могут развиваться столь драматические нарушения работы сердечно-сосудистой системы, что в 40-70% случаев они приводят к гибели беременной, поэтому при этих пороках беременность противопоказана.
Такие пороки могут передаваться по наследству, причем вероятность передачи заболевания ребенку определяется в каждом конкретном случае. (Например, если порок сердца имеется у двух или более членов семьи, то вероятность его наследования увеличивается.)
Вообще прогноз для будущей матери и ребенка тем хуже, чем более выражено нарушение кровообращения и активность ревматического процесса. При тяжелой сердечной недостаточности и высокой степени активности ревматического процесса беременность противопоказана. Однако вопрос о сохранении беременности решается пациенткой и врачом в каждом конкретном случае.
Осложнения родового акта, вызванные заболеванием
Возможные осложнения в гестационном периоде вызванные врожденной патологией сердца:
- поздний гестоз;
- преждевременные роды;
- высокий риск развития кровотечения;
- частое родоразрешение при помощи ОКС;
- высокая летальность.
При пороке сердца разрешено рожать самостоятельно, если нет выраженных гемодинамических патологий системы кровообращения. Данное состояние присуще малым сердечным аномалиям.
В некоторых случаях беременную пускают в естественные роды, блокируя потуги. Важно отметить, что ребенка извлекают специальными инструментами, неосторожное обращение с которыми может стоить жизни и здоровью малыша.
Роды проводятся в специализированном центре. Состав бригады представлен следующими профессионалами: анестезиолог, реаниматолог, неонатолог, терапевт, кардиолог и акушер-гинеколог.
Осложнения родов при ВПС
- материнская смертность;
- слабость родовой деятельности;
- большие кровопотери;
- коагулопатия;
- остановка сердечной деятельности;
- ишемические поражения сердца и головного мозга;
- коматозное состояние;
- гнойно-воспалительные процессы.
Последствия для малыша
- 90 % уверенности, что ребенок унаследует порок сердца (одна из причин развития ВПС у плода – наследственность);
- гипоксия плода в виду плацентарной недостаточности;
- задержка развития плода;
- перинатальная гибель ребенка вследствие пороков несовместимых со внеутробной жизнью.
Рекомендации женщинам, страдающим пороками сердца
Помните, что основной причиной неблагоприятного исхода беременности и родов у тех женщин с пороками сердца, которым беременность в принципе не противопоказана, является недостаточное или нерегулярное обследование в женской консультации, отсутствие комплексного ведения беременности акушероми кардиологом и, как следствие, недостаточная эффективность лечебных мероприятий и ошибки в ведении родов и послеродового периода.
Рекомендуется:
- постарайтесь не допускать внеплановой беременности;
- проконсультируйтесь с наблюдающим вас кардиологом до беременности; выясните, в состоянии ли вы выносить ребенка и к какому способу родоразрешения вам следует готовиться;
- если вы страдаете врожденным пороком сердца, непременно (лучше до беременности) проконсультируйтесь с генетиком;
- узнайте, какого режима вам следует придерживаться, чтобы не подвергать риску себя и будущего ребенка, как правильно питаться, какие лечебно-физкультурные упражнения могли бы помочь вам выносить и родить ребенка;
- не пропускайте назначенных вам посещений женской консультации и приемов у врача-кардиолога, вовремя проходите все предписанные обследования;
- не отказывайтесь от госпитализации и приема лекарств — ведь от того, насколько эффективно поддерживается работа вашего сердца, зависит не только ваше самочувствие, но и здоровье и жизнь вашего малыша.
Особенности обезболивания рожениц с пороками сердца
Ваниным Л.В. предложена схема ведения родовой деятельности беременных с сердечными аномалиями:
- С начала родовой деятельности и до 4 см раскрытия вводить беременной транквилизаторы (например седуксен), антигистаминные препараты, спазмолитики и анальгезирующие средства.
- На втором этапе беременной предоставляется медикаментозный сон не менее полутора часов.
- До появления потуг проводится аутоаналгезия азотной закисью и кислородом. Появившиеся потуги свидетельствуют о прекращении манипуляции.
При родоразрешении путем кесарева сечения применяется эпидуральная анестезия (ее используют и при естественных родах в качестве обезболивания).
Спинальное обезболивание противопоказано, так как значительно снижает артериальное давление.
Предпочтение отдают общему наркозу с применением аппарата искусственной вентиляции легких.
Последствия
Последствием отсутствия лечения врожденного порока сердца у новорожденного может стать ишемическая болезнь сердца
Если лечение не начато вовремя, не было воздействия лекарствами, не проводилась операция, то малышу не избежать появления последствия.
У таких детей чаще обычного возникают инфекции, ишемическая болезнь или железодефицитная анемия. Нестабильное функционирование сердца стимулирует появление проблем с нервной системой.
Самым опасным осложнением является эндокардит. Он обусловлен попаданием бактерии в сердце, имеющие возможность поражать не только оболочку сердечной мышцы, но и почки, печень и селезенку. Для борьбы с подобным последствием врачи рекомендуют срочную терапию в виде антибиотиков.
Показания к кесареву сечению
ОКС не исключает развития негативных последствий для матери и ребенка. При подготовке к операции особое внимание уделяется системе гомеостаза и состоянию сердечной мышцы и ее клапанов.
Беременность при пороках сердца – показания к кесареву сечению:
- Сочетанная недостаточность митрального и аортального клапанов;
- II –III стадия митрального стеноза;
- Эндокардит бактериальной этиологии;
- Осложнения после корректировки сердечного порока;
- Клапанные протезы (в том числе многоклапанность);
- Тромбоэмболии в анамнезе;
- Коарктация аорты.
Экстренную операцию проводят при нарастающей гипоксии плода, при предлежании «детского места» и во время преждевременного отслоения плаценты.
Абсолютные противопоказания к оперативному родоразрешению:
- Цирроз печени;
- Кардиомегалия;
- ВПС синего типа со сложным течением;
- Тяжелое декомпенсированное кровообращение как результат аномалий сердца;
- Крайняя степень легочной гипертензии.
У беременных с указанными признаками сердечных аномалий неблагоприятный прогноз в момент родовой деятельности и на протяжении всего гестационного периода.
Автор: Елена Юрьевна, акушер-гинеколог высшей категории Специально для сайта kakrodit.ru
Пороки сердца. Осложнения после родов
В первые несколько дней после родов у женщины могут проявляться такие осложнения, как:
- тромбозы;
- кровотечения;
- сердечная недостаточность.
Потому в течение недели следует сохранять постельный режим в условиях стационара.
Примерно через десять дней необходимо пройти исследования. Систематический контроль подобного рода после рождения ребенка должен осуществляться также на протяжении всего года.
Необходимый период госпитализации – не менее двух недель. Важным условием для выписки женщины с ребенком домой является обоюдное удовлетворительное состояние и гарантия наблюдения у кардиолога по месту жительства.
Можно ли с заболеванием сердца (пороки) кормить грудью ребенка?
Это возможно и даже желательно в том случае, если после рождения ребенка не произошла декомпенсация, а прием лечебных препаратов врачом не прописан.
Родившемуся ребенку обязательно потребуется обследование на возможные патологии или их потенциальную опасность ввиду того, что у таких детей риск возникновения сердечных заболеваний возрастает многократно.
Развитие врожденного порока сердца и методы лечения
В своем развитии ВПС проходит три фазы. Стадия заболевания имеет значение для проводимого лечения. Фаза первичной адаптации (аварийная) протекает с задействованием всех резервов организма для компенсации нарушения функций сердца. Когда возможности организма недостаточны, порок может привести к гибели малыша, если не применить кардиохирургическое лечение.
Если организм справляется с экстремальной ситуацией, он переходит в стадию относительной компенсации и все системы и органы работают с определенной стабильностью. Когда резервные возможности организма исчерпываются, наступает фаза декомпенсации. Структуры сердца, сосуды и ткани легких уже не в состоянии выполнять свои функции, и происходит развитие сердечной недостаточности.
Операцию обычно проводят в стадии компенсации, когда организм приспособился к повышенным требованиям. Но иногда операция нужна экстренно в начале аварийной фазы, когда малышу без нее не выжить. Операцию в третьей фазе развития заболевания обычно уже не проводят. При необратимых изменениях систем и органов она становится бесполезной.
Не все виды пороков можно устранить проведением одной операции. Иногда врачам приходится делать паллиативные, направленные на временную стабилизацию состояния. Они позволяют ребенку дожить до момента, когда он подрастет, окрепнет и без осложнений сможет перенести полноценную операцию и полностью восстановится после нее. До и после хирургического вмешательства назначают противоаритмики, кардиотонические препараты и блокаторы. Главное условие благоприятного прогноза операции — своевременность.
puzikkarapuzik.com
Что скрывается за страшным диагнозом
Словосочетание «врождённый порок сердца» уже само по себе наводит ужас, а загадочные аббревиатуры, которые врач пишет в детской карточке, могут в этом случае довести родителей до паники. Однако следует успокоиться и выяснить, какие нарушения характеризуются буквенным сочетанием ВПС.
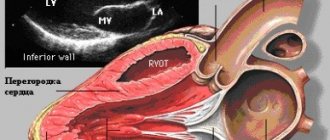
Сердце является одним из важнейших органов человека, и его задача состоит в обеспечении правильного кровотока и, как следствие, насыщения всего организма жизненно необходимым кислородом и питательными веществами. За счёт сокращения сердечных мышц в нижние камеры сердца – предсердия — поступает венозная кровь, насыщенная углекислым газом. Проходя в желудочки – верхние камеры сердца, кровь снова обогащается кислородом и отправляется в главные артерии, по которым доставляется к органам и тканям, отдавая им все полезные вещества и забирая углекислый газ и продукты обмена веществ. Далее кровь проходит по венам и снова попадает в предсердие. Переход крови из камер и её равномерный и своевременный выход в артерии регулируется мышечными клапанами.
Кровообращение в организме происходит по двум направлениям. Большой круг кровообращения берёт своё начало в левом предсердии и заканчивается в правом желудочке. По этому сосудистому пути осуществляется поддержание жизнедеятельности всех тканей и органов. Однако сердцу постоянно необходим кислород, поэтому малый круг кровообращения связывает его только с лёгкими, начинаясь от правого предсердия, проходя через лёгочные артерии и возвращаясь в левый желудочек.
Очевидно, что сердце и сосуды – чёткая, безупречно отлаженная система, где малозначимых деталей попросту не существует. Малейшая погрешность в работе любой из составляющих органа может вызвать нарушения в организме в целом, а в особо серьёзных случаях – даже привести к смертельному исходу. Поэтому неправильно функционирующие сердечные камеры, несвоевременно открывающиеся клапаны или поражённые крупные сосуды и относят к порокам сердца.
По статистике на каждую тысячу здоровых младенцев приходится по 6–8 детей с сердечными патологиями. Врождённый порок сердца у новорождённых является вторым по распространённости заболеванием сердечно-сосудистой системы.
Чаще всего возникновение патологий сердца и сосудов вызвано следующими причинами.
- Инфекционные заболевания на ранних сроках беременности. Такие болезни особенно опасны в первый триместр, между 3 и 8 неделями беременности, когда формируются сердце и сосуды ребёнка. Самым коварным недугом является краснуха, вызывающая тяжёлые поражения плода.
- Возраст и состояние здоровья матери. С возрастом защитные силы организма понемногу ослабевают, а при беременности эндокринная и иммунная системы перестраиваются таким образом, чтобы максимально поддерживать здоровье женщины, пусть даже и в ущерб будущему ребёнку. Поэтому, чем старше будущая мама и, чем больше у неё хронических заболеваний, тем выше риск неправильного формирования сердечно-сосудистой системы малыша.
- Несоблюдение здорового образа жизни в период беременности – курение, употребление наркотических веществ, алкогольных напитков, бесконтрольный приём лекарственных препаратов или работа на вредном производстве негативно влияют на организм, а в первую очередь – на работу сердца.
- Наследственность. К сожалению, склонность к сердечным патологиям способна передаваться на генетическом уровне. И если среди родственников по материнской или отцовской линии у кого-либо был диагностирован врождённый порок сердца, то наблюдать за беременностью необходимо очень пристально, поскольку риск заболевания крайне высок.
Стопроцентной гарантии, что у ребёнка не возникнет порок сердца, не может дать никто. Однако будущая мать в состоянии свести этот риск к минимуму. Правильное питание, отказ от вредных привычек, укрепление иммунитета и тщательное планирование беременности обеспечат нормальное развитие и правильное формирование всех органов будущего малыша.
Как проявляется патология
Нередко после выявления сердечных патологий ребёнка родители напуганы не столько самим диагнозом, сколько отсутствием необходимой информации. Формулировки, которыми пользуются врачи, нередко не только не могут прояснить ситуацию, а нагоняют ещё больше страха. Поэтому важно примерно представлять себе, что имеется в виду под тем или иным диагнозом.
Всего классифицируют около ста разновидностей врождённых пороков сердца, но наиболее часто встречаются следующие патологии.
- Гипоплазия – недостаточное развитие одного из желудочков. При таком нарушении эффективно работает лишь часть сердца. Встречается не слишком часто, однако является одним из самых серьёзных пороков.
- Транспозиция магистральных сосудов (ТМС) – крайне тяжёлый порок сердца, который характеризуется зеркальным расположением артерий. При этом процесс обогащения крови кислородом нарушается.
- Дефекты обструкции. Связаны с неправильным формированием отверстий в сосудах. Чаще всего у детей с пороком сердца определяют стеноз (аномальное сужение сосудов или сердечных клапанов) и атрезию (частичное заращивание просвета сосудов). Особенно опасна коарктация аорты – сужение самого крупного кровеносного сосуда в организме.
- Дефект межпредсердной перегородки (ДМПП) – нарушения развития тканей между камерами сердца, вследствие чего кровь перемещается из одного предсердие в другое, и стабильность кровообращения нарушается.
- Дефект межжелудочковой перегородки (ДМЖП) – самый распространённый порок сердца. Характеризуется недоразвитием тканевой стенки между правым и левым желудочками, что приводит к некорректной циркуляции крови.
Нередко пороки сердца сочетаются друг с другом, поэтому при постановке диагноза требуется указывать все поражения сердца и сосудов. Отсюда и возможные многочисленные аббревиатура в детских карточках, которые так пугают родителей.
Нарушения кровообращения в первую очередь сказываются на цвете кожных покровов. Исходя из этого пороки сердца делятся на две группы: бледные и синие.
Бледные, или белые пороки – аномальное сужение сосудов, дефекты перегородок между сердечными камерами. Артериальная и венозная кровь при этом не смешиваются. У детей с такими патологиями наблюдается нездоровая бледность кожи. К синим порокам сердца относятся транспозиция магистральных сосудов и тетрада Фалло (комплексный порок сердца с сужением сосудов, дефектом перегородки и недоразвитием одного из желудочков).При таких нарушениях автономия всех сердечных камер нарушена, вследствие чего смешивается артериальная и венозная кровь. Из-за этого кожа приобретает синюшный или сероватый оттенок, что особенно заметно на коже конечностей и в районе носогубного треугольника.
Помимо нездорового оттенка кожи отмечаются следующие симптомы врождённого порока сердца у новорождённых:
- сильная одышка;
- учащённое сердцебиение;
- быстрая утомляемость;
- плохой аппетит, медленный набор веса, частые срыгивания;
- шумы в сердце при прослушивании стетоскопом.
Каждый из этих симптомов в отдельности еще не говорит о наличии порока сердца. Однако наличие более двух неблагополучных признаков требует немедленного обращения к специалистам, поскольку любой порок сердца ведет к серьёзным осложнениям. Если лёгкие нарушения в работе сердца и сосудов могут привести к замедленному развитию ребёнка, частым обморокам и головокружениям, снижению иммунитета, то более тяжёлые в любой момент могут привести к острой сердечной недостаточности и летальному исходу. Поэтому если есть подозрения, что с сердцем ребёнка не всё в порядке, ждать не стоит: в этом случае каждая секунда на счёту, и обследование необходимо провести как можно скорее. Порок сердца особенно опасен тем, что в первый год жизни может никак себя не проявлять. Именно поэтому УЗИ сердца в возрасте 6-9 месяцев включено в список обязательных обследования для детей первого года жизни.