Стимулирование родов, в каких случаях необходимо, риски, виды процедуры
Каждая будущая мама в предродовой период усиленно наблюдается акушерами-гинекологами во избежание возникновения рисков для своего здоровья и жизни малыша.
В практике специалистов много случаев преждевременных родов, либо своевременных (в 39-40 недель), но с неготовностью матки к этому процессу. Для обеспечения безопасности ребенку и матери необходимо ее полное созревание к моменту начала схваток. Сама беременная женщина не может определить это, оценить ситуацию могут только специалисты путем гинекологического осмотра.
Если матка своевременно не открывается, для прохождения плода через родовые пути, а момент родоразрешения уже близок, акушеры прибегают к методам стимулирования.
Возможные проблемы
Примерно с 37 недели организм женщины начинает активно готовиться к предстоящим родам. Немало беременных женщин к этому сроку, испытывая страх перед предстоящим событием, впадают в панику.
Стресс, нервное перенапряжение, недостаточная психологическая готовность часто приводят к тому, что выработка необходимых для начала раскрытия гормонов затормаживается, из-за чего организм вынужден оттягивать и дату родов.
Многие женщины задаются вопросом: что делать, если шейка матки не раскрывается? Во-первых, не нервничать. Во-вторых, нужно слушать врача и выполнять все его рекомендации.
Нередко раскрытие шейки матки не происходит при выраженном многоводии или маловодии.
- При многоводии матка слишком сильно растягивается, из-за чего значительно снижается ее естественная сократительная способность и это приводит к возникновению слабости родовой деятельности в целом.
- При маловодии плодный пузырь не может оказать необходимого давления на шейку матки для ее правильного полного раскрытия и это также становится причиной слабости родовой деятельности.
Также проблемы с раскрытием возникают и у женщин, чей возраст старше 35 лет. В этом случае трудности связаны со снижением эластичности тканей шейки матки и влагалища.
Кроме этого, сложности в родах, связанные с тем, что шейка матки не раскрывается, часто возникают у женщин, имеющих различные заболевания эндокринной системы, например, ожирение или сахарный диабет, а также заболевания гениталий.
Нередко случается и так, что посещая врача перед родами, женщина слышит о том, что шейка матки еще не готова и не имеет нужной зрелости, хотя день родов уже близок. Эта проблема является серьезной в тех случаях, когда беременность уже доношена и превышает 40 недель, поскольку в этот период плацента уже не может выполнять необходимые функции по обеспечению плода питанием и кислородом, в результате чего возникает .
Провести стимуляцию родовой деятельности и начала раскрытия можно как медикаментозным способом, так и немедикаментозным.
При этом медикаментозная стимуляция с использованием таблеток и препаратов для раскрытия шейки матки проводится только в стационарных условиях, поскольку такие действия могут вызвать стремительные роды.
К медикаментозной стимуляции можно отнести:
- введение специальных препаратов в цервикальный канал, что позволяет всего за несколько часов добиться необходимого результата;
- введение палочек ламинарии в цервикальный канал. Поглощая влагу, палочки из морских водорослей начинают разбухать, раскрывая шейку механическим способом за 4-5 часов. Но, кроме этого, палочки содержат эндогенные простагландины, стимулирующие созревание шейки матки биохимическим способом;
- амниотомия также является методом стимуляции и заключается в прокалывании околоплодного пузыря. После проведения такой процедуры происходит излитие передних вод, и опускающаяся головка младенца начинает оказывать дополнительное давление на шейку матки, вынуждая ее растягиваться.
К немедикаментозным способам
относится не только проведение очистительной клизмы, разглаживающей заднюю маточную стенку и вызывая при этом ее сокращение, но и половой акт, а также физические нагрузки.
Но применять такие методы самостоятельно не следует, поскольку риск возникновения других осложнений будет очень велик.
Раскрытие шейки матки является первым этапом рождения малыша, от правильности прохождения которого зависит весь родовой процесс, его скорость и появление возможных осложнений.
Не стоит самостоятельно пытаться ускорить роды и воздействовать на шейку матки для ее раскрытия, если в этом есть необходимость − нужно доверить такие действия врачу. Важно правильно настроиться на роды в эмоциональном плане и быть психологически готовой к этому процессу, тогда все пройдет гораздо легче и быстрее.
Что представляет собой стимуляция
Под стимулированием в работе акушеров-гинекологов предполагается вызывание родов искусственными методами по медицинским показаниям, либо активация родовой деятельности непосредственно во время естественного процесса, чтобы усилить потуги и схватки.
Оптимальным сроком для появления малыша на свет является 40 недель беременности матери. В этот период обследования врачей становятся чаще для исключения развития патологий, рисков. Контроль жизнеобеспечения ребенка происходит с помощью ультразвукового исследования, которое дает понять, в каком состоянии плод, каким образом он расположен, показатели размеров.
Искусственное вызывание родов рекомендуется, когда малыш небольшой по размерам, либо очень крупный (весит более 4,5 килограмм). Если этого не произойдет, то он будет набирать массу, что затруднит естественное родоразрешение.
Чаще всего, показания к таким действиям возникают у будущих мам, страдающих хроническими заболеваниями, с осложненной беременностью, развитием патологий.
Показания и противопоказания для родовозбуждения
Индукция считается целесообразной, когда риск от ее проведения ниже риска продления беременности, и противопоказаний к естественным родам нет. Роды врачи вызывают, если на то есть показания. Они бывают общими, а также только со стороны женщины или плода.
К первым относят срок беременности 41 неделя с явными признаками перенашивания плода; тяжелое многоводие; излитие околоплодных вод с отсутствием родовой деятельности; подготовительный период с нерегулярными и болезненными схватками.
Со стороны матери показаниями для использования стимуляции являются тяжелые формы гестоза, преэклампсия, сахарный диабет. Также это могут быть и другие прогрессирующие недуги, угрожающие жизни женщины. Со стороны плода показанием для индукции являются тяжелые пороки его развития, задержка внутриутробного развития, гемолитическая болезнь и антенатальная его гибель.
Относительным показанием для родовозбуждения является предположительно крупный плод или многоплодная беременность на сроке 37-38 недель.
Для индукции существуют и противопоказания, среди которых рубец на матке, узкий таз женщины, аномальное положение плода, полное предлежание плаценты, первичное острое заболевание генитальным герпесом, наличие шеечного миоматозного узла, тяжелые заболевания будущей мамы.
Вопрос о возможности стимуляции родов всегда акушерами рассматривается в индивидуальном порядке.
Когда применяется стимуляция
Стимулирование медицинскими работниками в родильном доме используется для того, чтобы матка женщины раскрылась для выхода плода в кротчайшие сроки, так как нахождение ребенка в чреве матери перестает быть безопасным, а срок беременности подходит к концу.
Это мероприятие реализуется специалистами как планово, так и внепланово.
Планово
Планирование искусственного вызывания родовой деятельности происходит, если у ребенка в процессе беременности возникают проблемы с внутриутробным развитием, имеются патологии, у матери наблюдается болезненное состояние. Если женщина наблюдается у врача регулярно, эту процедуру можно спланировать, с учетом медицинских показаний для ее применения.
В случае нерегулярного посещения гинеколога, но наличия причин к планированию стимулирования, роженица рискует как своим здоровьем, так и жизнью ребенка.
Внепланово
Чаще в практике акушеров встречается внеплановое родоразрешение искусственным путем. Оно используется в следующих случаях:
- если родовая деятельность не начинается в установленный срок (началась 41 неделя беременности);
- воды у женщины отошли, но матка не раскрыта, а процесс родов не начинается более 24 часов после этого момента;
- начались схватки, а малыш не может выйти из утробы вследствие неполного раскрытия матки.
Обычно проблемные моменты возникают с роженицами, которые не ощущают, что ребенок готов выйти на 40-41 неделе. Это значит, что степень зрелости шейки матки еще не достигла нужного состояния для естественного процесса.
Этот затруднительный момент опасен тем, что показаний к родовой деятельности еще не имеется, но следует оценить состояние плаценты, так как она может перестать выполнять свои функции – доставку питательных веществ, обеспечение кислородом кровообращения малыша. Если это произошло, а внутренние органы еще не готовы к рождению, внеплановая стимуляция будет обязательной, чтобы спасти жизнь ребенка.
Гель для стимуляции родовой деятельности и во время родов: кому он необходим?
Если срок, в который вы и ваш гинеколог ждали новорожденного, уже остался далеко позади, а малыш все еще не появился на свет, доктор, скорее всего, заведет речь о стимуляции родовой деятельности. А на вопрос о том, как это будет происходить, вам в качестве одного из вариантов могут предложить гель для стимуляции родов. Кроме того, тот же гель врач может использовать не перед схватками, а непосредственно во время родов.
В этой статье мы расскажем, как используется стимуляционный гель и что именно происходит в процессе его применения перед родами и при родах.
Обязательные условия для стимуляции
Стимулирование реализуется специалистами при наличии определенных условиях для проведения этой процедуры. Ими являются:
- зрелое состояние шейки матки;
- необходимая и оптимальная продолжительность схваток;
- достаточная сила схваток.
Если динамика этих показателей слабая, можно говорить о предположительных затруднениях во время родов, так как у женщины фактически не хватает сил, чтобы вытолкнуть плод через родовой канал.
Раскрытие шейки матки
Этот орган половой системы будущей матери отвечает за успешное и безопасное родоразрешение, так как от того, насколько своевременно произойдет его созревание, в какие сроки осуществится раскрытие, зависит весь процесс.
В практике акушеров-гинекологов принято считать, что подготовка к отторжению малыша начинается примерно с 32-ой недели. Матка начинает размягчаться, длится это до 38-ой недели. После чего, происходит опускание плода вниз живота, он дополнительно давит на нее, естественно стимулируя к раскрытию. Весь этот период будущая мать обязательно наблюдается у врача, который диагностирует, насколько близко начало родов по степени раскрытия.
Если врач говорит женщине, что раскрытие осуществлено на 1 палец, можно задумываться и оценивать по собственным ощущениям ожидание родов. Но, такое положение дел сигнализирует только о физиологической готовности, последующее раскрытие начинается во время схваток.
Оптимальным состоянием готовности считается момент, когда шейка раскрылась на 3-4 сантиметра. Многие врачи при наблюдении беременных ориентируются не на сантиметры, а на размер своих пальцев.
С какой недели можно начинать стимуляцию
Обычно к этому мероприятию прибегают на 40 неделе беременности, так как этот срок является оптимальным для вынашивания ребенка.
Сейчас приветствуется естественный процесс родоразрешения, исключая влияние препаратов на состояние матери и малыша. Его не применяют раньше 42 недели, если у женщины нет отечности, околоплодные воды по ультразвуковому излучению светлые, она чувствует себя нормально.
Стимулирование иногда применяется и до указанного периода, но только по медицинским показаниям, в случае угрозы жизни плоду или будущей матери.
Противопоказания к применению геля для стимуляции
В каких же случаях врач предпочитает отказаться от применения геля для стимуляции родов?
В первую очередь, если существуют определенные риски для здоровья матери и плода:
- развитие гипоксии (кислородного голодания) у плода;
- развитие аспирационного синдрома (если существует риск попадания геля в дыхательные пути плода).
Противопоказаниями для введения геля являются следующие состояния:
- узкий таз (анатомическое сужение таза) у беременной, а именно — нессответствие размеров головки плода параметрам таза: это явление наблюдается примерно у 3% женщин;
- если положение плода в матке не является нормой;
- при кардиологических нарушениях у плода;
- если использование основных компонентов геля опасно для здоровья будущей матери.
Разумеется, обо всех этих моментах врачу будет известно заранее. Поэтому к началу родовой деятельности акушер-гинеколог уже будет знать — возможно ли применение геля для стимуляции родов именно у вас.
- Эксперт
- Последние статьи
- Обратная связь
Об эксперте: +МАМА
Мы самый дружелюбный сайт для мам и ваших малышей. Вопросы и ответы на них, уникальные статьи от врачей и писателей — все это у нас 
- Маловодие при беременности —
- Гноится глазик у новорождённого —
- Когда закрывается родничок у новорожденных —
- Питание после родов —
- Головная боль при беременности —
- Как похудеть после родов —
- Второй скрининг при беременности —
- Предвестники родов у повторнородящих —
- Сколько спят новорожденные —
- Как убрать живот после родов —
Смотреть все
Безопасно ли вызывать схватки без раскрытия шейки матки
Мероприятия, предполагающие стимуляцию, направлены на раскрытие шейки матки, поэтому вызов схваток помогает женщине пройти процедуру родоразрешения быстрее, чем это произошло бы естественным путем. Они применяются по медицинским показаниям, если беременной это требуется и самостоятельное выталкивание ребенка из утробы не происходит.
Вызов схваток, если матка еще не раскрылась, имеет свои риски, так как это является оперативным вмешательством в природный процесс рождения, но без этих действий при ее незрелости, существует другая угроза – нанесения вреда плоду или роженице.
Как оценивается зрелость шейки матки
Начиная со срока беременности в 38 недель на осмотре у гинеколога женской консультации или в роддоме врач проводит влагалищное исследование, чтобы оценить состояние шейки. Обязательным является и осмотр шейки матки перед родами, а также в процессе родовой деятельности. Это необходимо, чтобы понять на сколько быстро происходит процесс ее созревания.
Существует четыре основных параметра, оценивая которые акушер-гинеколог может сделать вывод о готовности шейки к родам. Ее зрелость определяется по специальной шкале Бишопа, согласно которой каждый из параметров оценивается по трехбалльной системе (от 0 до 2 баллов). Если по этой шкале ставится оценка 5, то можно говорить о готовности к естественным родам.
Можно ли простимулировать роды в домашних условиях
Многие женщины при наступлении 40-ой недели беспокоятся, что признаков родовой деятельности в их состоянии не наблюдается. Обратившись к врачу, они получают рекомендацию – лечь в стационарное отделение для проведения этого процесса в искусственном режиме.
Некоторые роженицы предпочитают вариант вызова родов без применения препаратов, которые могут оказать негативное влияние на здоровье – в домашних условиях с использованием легкой физической активности, продуктов питания, других процедур (принятие ванн, массаж).
Гимнастика
Умеренная физическая активность для беременной под контролем врача – неплохой метод вызова схваток, так как движения могут спровоцировать раскрытие матки, что запустит процесс естественного родоразрешения. К мероприятиям, которые не противопоказаны роженицам, относят:
- прогулки пешком на улице (свежий воздух в сочетании с движением благотворно влияет на развитие плода);
- уборка в домашних условиях (мыть пол можно не с помощью швабры, а вручную, опускаясь на корточки);
- если женщина живет не на 1 этаже – подниматься на необходимый этаж по лестницам в положении боком;
- йога хорошо влияет на процесс стимуляции путем сбалансирования дыхания;
- зарядка в легком режиме с применением приседаний.
Приветствуется легкая или умеренная нагрузка на организм, если беременная переусердствует с упражнениями, процесс родов может оказаться затруднительным, будет присутствовать напряжение мышц.
Питание, провоцирующее схватки продукты
Питание для будущей мамы – один из важных аспектов благополучия и гармоничного развития младенца.
Она должна понимать, что продукты, потребляемые ею, приносят пользу, не наносят вреда. В качестве продуктов, которые способны спровоцировать родовую деятельность считают:
- острая пища (она стимулирует работу кишечника, вследствие этого матка начинает сокращение и раскрытие). С этим способом необходимо быть осторожнее и посоветоваться с гинекологом о его использовании (в большинстве случаев женщины не терпят остроты в пище, так как она вызывает изжогу и неприятные вкусовые ощущения);
- чай, в котором содержатся листья малины или мякоть имбиря (использовать его можно не всем, не рекомендуется роженицам с особенностями в строении таза, так как имеется риск начала стремительных родов);
- мякоть ананасов (в нем содержится бромелин, смягчающий матку и подготавливает ее к раскрытию);
- продукты, содержащие клетчатку (например, морская капуста), обладает расслабляющим эффектом.
В домашних условиях нельзя использовать медицинские препараты для ускорения родов, такие процедуры проводят только акушеры в условиях стационара.
Гель для интимной гигиены
В практике врачей часто используется процедура по введению специализированного геля во влагалище.
Роженицу присаживают на гинекологическое кресло, с помощью шприца производят заполнение гелем влагалища, после чего, оставляют ее в состоянии лежа на 30 минут, чтобы исключить вытекание препарата. Объем лекарства, который можно ввести за 1 раз не превышает 5 мг.
В течение 4-5 часов она чувствует несильные схваткообразные боли, которые распространяются и набирают силу. Если этого не произошло, процедуру можно повторить через 6 часов после первой попытки. После повторного ввода имеется большая вероятность ускорения процесса, так как концентрация стимулирующих веществ в организме увеличивается.
Способы подготовки шейки матки к родам
Проблема рационального подхода к прединдукционной подготовке шейки матки является одной из наиболее сложных и актуальных в современном акушерстве. Готовность организма женщины к родам определяется рядом признаков, появление которых свидетельствует о возможности спонтанного начала родов в ближайшее время либо позволяет рассчитывать на положительный эффект от применения родовозбуждающих средств [1,4,9,12]. Своевременная и правильная оценка состояния готовности («зрелости») шейки матки к родам имеет большое значение при определении прогноза течения предстоящих родов и особенно при уточнении показаний и выбора времени для родовозбуждения. Связано это прежде всего с тем, что состояние шейки матки является достоверным показателем готовности организма беременной женщины к родам. При плохо или недостаточно выраженной степени зрелости шейки матки самопроизвольное начало родов в ближайшее время маловероятно. С другой стороны, при преждевременном излитии вод и незрелой шейке матки в начале и середине первого периода родов могут наблюдаться патологические отклонения в сократительной деятельности матки, которые проявляются в гипертонусе нижнего сегмента, в отсутствии синергизма сокращений всех отделов матки и др. В таком состоянии спонтанно начавшиеся роды приобретают патологическое (затяжное) течение, связанное с развитием дискоординированной родовой деятельности, ее слабостью и т.д. По данным литературы [3,5,13], при незрелой или недостаточно зрелой шейке матки роды в 57,2% случаев сопровождаются преждевременным излитием вод, в 44,2% – аномалиями родовой деятельности, и в результате в 16,3% случаев проводятся оперативные вмешательства. Наличие незрелой шейки матки перед своевременными родами составляет у первородящих 16,5%, у повторнородящих – 3,5% [2,6,8]. Однако при сопутствующих соматических заболеваниях эти показатели возрастают. Так, например, при ожирении II степени при доношенной беременности незрелая шейка матки встречается в 15,4% случаев, при ожирении III степени – в 30,4%. Кроме того, при экстрагенитальной патологии (гипертоническая болезнь, порок сердца, сахарный диабет и др.) и осложненном течении беременности (преэклампсия, перенашивание, хроническая гипоксия плода, иммунноконфликтная беременность и др.) часто возникает необходимость в досрочном родоразрешении. В таких случаях перед родовозбуждением требуется подготовить шейку матки к родам [2,4,7,11]. Еще в 1960 году проведены исследования, которые показали, что все изменения в шейке матки во время беременности, в родах и послеродовом периоде могут быть объяснены соединительнотканными превращениями. Шейка матки представляет собой гетерогенный орган, состоящий из фибросоединительной ткани, гладких мышечных волокон, эпителия кровеносных сосудов и крипт, глубоко проникающих в стромальную ткань. Верхняя часть шейки содержит больше гладкомышечных волокон, а во влагалищной ее части преобладает фиброзная ткань. Внеклеточную основу фиброзной соединительной ткани шейки матки составляют коллагеновые волокна и эластин, разделенные основной субстанцией. Коллаген придает ткани устойчивость, а эластин обеспечивает ее эластичность. Во время беременности происходит постепенное замещение мышечной ткани соединительной, образуются «молодые» коллагеновые волокна, обладающие большой гидрофильностью и гибкостью, что обеспечивает цервикальную резистентность и выполнение маткой роли плодовместилища. К сроку родов уменьшается концентрация коллагена и изменяются его физико–химический свойства. Деградация (частичное рассасывание) коллагена – основной признак созревающей шейки матки. В 1978 году было обнаружено повышенное количество частично разрушенного коллагена в биоптатах, взятых из шейки матки перед родами и сразу после родов, в то время как оно было низким в биоптатах, полученных у небеременных фертильных женщин. Процесс деградации коллагена вызывается поверхностно–концентрическим отщеплением молекул от стержневых волокон в сочетании с деструкцией некоторых из них. Частичное рассасывание коллагеновых волокон, изменение концентрации гликопротеина, гликозаминогликана начинается во влагалищной части шейки матки, распространяясь постепенно от наружного зева к внутреннему. Это наблюдение позволило выдвинуть понятие о соединительнотканном «ядре» шейки матки, наличие которого объясняет, почему в процессе «созревания» область внутреннего зева размягчается и раскрывается последней. К родам необычайного развития достигает система разветвленных лакун, расположенных в толще ткани шейки матки. Было выявлено увеличение объема шейки за счет депонирования в них артериальной крови. Это создает эффект дилатации, воздействующей на внутреннюю структуру шейки матки силой и обеспечивающий «дорастяжение» цилиндрической части нижнего сегмента матки. Умеренный эффект дорастяжения является одним из механизмов созревания шейки матки. Изменения микроциркуляторного русла шейки матки используются многими исследователями для оценки ее зрелости. Эти структурно–биохимические сдвиги являются обоснованием появления клинических признаков зрелости шейки матки [1,2,10]. Пальпаторное определение состояния шейки матки является не только достоверным методом оценки готовности беременной к родам, но и наиболее простым. Впервые в 1942 году De Snoo предложил называть шейку матки «созревшей для родов» при обнаружении в ней путем пальпации разрыхления, укорочения и зияния шеечного канала. В дальнейшем стали учитывать также расположение шейки относительно проводной оси малого таза и местонахождение предлежащей части плода. В нашей стране методики оценки «зрелости» шейки матки при влагалищном исследовании разрабатывались М.В. Федоровой (1969), А.П. Голубевым (1972), Г.Г. Хечинашвили (1974) и др. Достаточно часто в России используется схема М.S. Burnhill (1962) в модификации Е.А. Чернухи. При этой методике при влагалищном исследовании определяют консистенцию шейки матки, ее длину, расположение ее по отношению к проводной оси таза и проходимость цервикального канала. Каждый признак оценивают от 0 до 2 баллов. При суммарном количестве 0–2 балла шейку матки следует считать незрелой, 3–4 балла – недостаточно зрелой, 5–8 баллов – зрелой. Однако за рубежом наибольшее распространение получила шкала Е.Н. Bishop (1964), где, кроме указанных выше признаков, учитывают местонахождение предлежащей части плода. Каждый признак оценивают от 0 до 2 баллов. При оценке 0–4 баллов шейку матки считают незрелой, 5 баллов – недостаточно зрелой, более 5 – зрелой [2, 4, 6]. В связи с вышеизложенным актуальное значение приобретают способы подготовки шейки матки к родам при недостаточно выраженной ее зрелости и необходимости быстрого родоразрешения. Несмотря на наличие разнообразных методик подготовки шейки матки к родам, исследования в этой области продолжаются. Если в 39 недель определяется «незрелая» шейка матки, то могут быть проведены следующие мероприятия для подготовки шейки матки к родам: • немедикаментозные методы; • инструментальные (методы иглорефлексотерапии, массаж, интраназальная электростимуляция, акупунктура, электростимуляция сосков молочных желез и др.); • местное применение простагландинов; • введение ламинарий; • назначение спазмолитиков. К немедикаментозным методам подготовки шейки к родам после 36 недель относят регулярную половую жизнь без презерватива. Сперма размягчает шейку, готовит ее к родам. Именно поэтому во время самой беременности презерватив необходим. Очень многие врачи считают, что секс – самый лучший способ подготовить шейку к родам. С 34 недель можно принимать масло примулы вечерней в капсулах – по 1 в сутки, с 36 недель – по 2, с 39 – по 3 капсулы в сутки. Пить сбор трав для подготовки шейки матки к родам: плоды шиповника (измельчить) – 1 ст.л. – трава зверобоя – 2 ч.л. – трава сушеницы – 1 ст.л. – плоды боярышника (измельчить) – 1 ч.л. – трава пустырника – 1 ст.л. – почки березы – 1 ч.л. – трава хвоща – 1 ст.л. – листья брусники 2 ст.л. – плоды или листья земляники – 1 ч.л. Залить 1 л кипятка. Кипятить 30 сек. Настоять 10–15 мин. Процедить и пить горячим по 100 мл 3 раза в сутки за 30 мин. до еды в течение 35 дней. 10 дней перерыв и снова 35 дней. Т.е. за 80 дней до предполагаемой даты родов. Советуют также готовить салаты, приправленные растительным маслом, заваривать и пить листья малины, чай из листьев малины – 1 ч.л. на стакан кипятка. В 36 недель по 1 чашке в день, в 37 – по 2, с 38 по 3, с 40 по 4 чашки в день. После 40 недель можно пить шалфей и ставить тампоны с шалфеем (об этом желательно посоветоваться с врачом). Разработка медикаментозных методов подготовки к родам базируется на том, что основными в развитии родовой деятельности являются гормональные факторы: материнские (окситоцин, простагландины), плацентарные (эстрогены и прогестерон) и плодовые гормоны коры надпочечников и задней доли гипофиза, которые изменяют на уровне плаценты метаболизм стероидных гормонов (снижение продукции прогестерона и повышение уровня эстрогенов). ПГ относятся к местным гормонам и синтезируются во многих тканях: в семенных пузырьках, матке, мозге, тромбоцитах, миокарде, эндокринных железах. Важнейшим физиологическим действием ПГ является их способность вызывать сокращение гладких мышц. Первоначальной целью применения ПГ было размягчение и сглаживание шейки матки, т.е. ее созревание, что облегчает индуцирование родов. Если этого удавалось достигнуть, можно было приступать к обычному способу индуцирования родов. Позднее инициированное созревание шейки матки стали воспринимать, как собственно индуцирование своевременных родов, не разделяя эти процессы. Показанием к назначению ПГ является «незрелая» шейка матки. При этом они чаще всего используются при степени «зрелости» шейки матки по Бишопу 0–4 балла. Предложены различные пути введения простагландинов. Первоначально применявшийся внутривенный путь введения ПГ является эффективным. Однако выявлено, что такой способ введения требует сравнительно больших доз, так как простагландины достаточно быстро инактивируются в легких и, кроме того, часто возникают побочные явления (в частности, тахикардия, тошнота, рвота, понос, бледность кожных покровов, мышечная дрожь и др.). Стремление избежать подобных неспецифических (системных) осложнений привело к созданию лекарственных форм для местного применения. Гели и вагинальные свечи – наиболее часто используемые лекарственные формы ПГ для местного применения. Реже используются таблетки, шеечные колпачки, влагалищные кольца. Опыт использования геля показал бо’льшую длительность действия препарата и значительное снижение частоты побочных эффектов. Обычно локальное введение одной дозы ПГ выполняют за день до запланированного родовозбуждения. Таким образом, в большинстве исследований пытались ускорить процесс созревания шейки матки (который физиологически может продолжаться несколько дней) и вместить его в течение 18–24 часов. Необходимо отметить, что достаточно часто у значительной части пациенток развиваются роды без дальнейшего лечения и при интактных плодных оболочках. У большинства же тех беременных, у которых не удалось вызвать роды, наблюдается значительное улучшение степени «готовности» шейки матки, и после введения окситоцина значительно сокращается интервал времени между проведением индуцирования родов и рождением ребенка. Местное применение простагландинов предполагает использовать следующие пути введения: экстраамниальное, интравагинальное и интрацервикальное. За последние годы именно местное применение ПГ получило наибольшее распространение. Однако в большинстве клиник экстраамниальный метод не применяется ввиду большого количества осложнений (преждевременное излитие вод, отслойка плаценты, гипертонус миометрия и т.д.). В акушерской практике из ПГ наиболее часто используются ПГЕ2 (динопростон), реже – ПГЕ1 (мизопростол), который практически исключительно применяется для интравагинального введения. Редко используются в настоящее время ПГF2
α из–за более высоких терапевтических доз, которые приводят к повышению частоты побочных эффектов и снижают эффективность. Эффективность однократного применения ПГ зависит от дозы, способа применения (интравагинального, интрацервикально или экстраамниально) и фармацевтической формы препарата (таблетки, суппозитории, гели). При повторном применении ПГ эффективность созревания шейки матки существенно увеличивается. Так, например, при ежедневном введении вагинальных свечей с 0,1 мг энзапроста (ПГF2 α) созревание шейки матки наблюдается у 92,2% рожениц. При этом интервал между процедурами авторы используют весьма различный (как правило, это 4–6–часовой интервал). Большие интервалы (1–2 суток) используются в амбулаторной практике. Используемые в практической медицине дозы и кратность их введения подобраны так, чтобы при максимальной эффективности было минимальное количество побочных эффектов. В целом из осложнений наиболее часто встречается гипертонус матки: от 0,8% до 1,6–3,6%. Значительно чаще возникают частые схваткообразные боли внизу живота, в пояснице (до 38%), которые не влияют на состояние здоровья матери и плода и не требуют врачебного вмешательства. Для назначения ПГ есть противопоказания: бронхиальная астма, активная фаза язвенного колита, глаукома, серповидно–клеточная анемия, туберкулез, нарушение свертываемости крови, миома и пороки развития матки. Учитывая вышесказанное, можно заключить, что простагландины обладают следующими достоинствами: 1) ПГ – высоко эффективное средство для созревания шейки матки; 2) вызывают не только созревание шейки матки, но и индукцию родов; 3) при правильном использовании редко вызывают побочные эффекты; 4) относительно просты в употреблении (особенно вагинальные формы препаратов, которые могут вводиться самостоятельно в амбулаторных условиях). Наряду с отмеченными преимуществами использование ПГ имеет свои недостатки: 1) наличие достаточно большого перечня противопоказаний к применению; 2) при индивидуальной передозировке возможны побочные эффекты как у матери, так и у плода; 3) необходима специальная аппаратура для диагностики основных осложнений; 4) относительно высокая цена одной процедуры. К смешанному способу подготовки шейки матки относится применение натуральных и искусственных ламинарий. Натуральные ламинарии – это морские водоросли, которые встречаются в северных и дальневосточных морях. В акушерстве и гинекологии используются два вида ламинарий: Laminaria digitata (пальчаторассеченная) и Laminaria japonica (японская). Основным действующим началом ламинарий являются полисахариды (главным образом натриевые, кальциевые и магниевые соли альгиновых кислот). Альгиновые кислоты являются по химической структуре полиуронидами и представляют собой линейные полимеры. Благодаря полисахаридам высушенные ламинарии способны быстро поглощать воду из окружающей среды, увеличиваясь в размерах. Кроме указанных полисахаридов, ламинарии содержат белковые вещества, аминокислоты, маннит, микроэлементы (в том числе йод), витамины. Из специально обработанных ламинарий изготавливаются палочки длиной 6–7 см и диаметром 2–3 мм. Через палочку пропускают прочную шелковую нить, за которую извлекается использованный расширитель. Благодаря гигроскопичности уже через 3–4 часа после попадания в жидкость ламинария разбухает в поперечнике, достигая максимума расширения в 3–5 раз через 24 часа, а консистенция ее из плотной превращается в значительно более мягкую и напоминает резиновую. Важной положительной особенностью является то, что, расширяя цервикальный канал до 9–12 мм, ламинария после разбухания остается неизменной по длине. Ламинария воздействует на шейку матки не только за счет приложения радиальной силы, но и путем удаления воды из цервикальной стромы. Как говорилось выше, шейка матки образована в основном из волокнистой соединительной ткани. Плотная мускулатура составляет немногим более 15% от массы шейки и не концентрируется в мышцы. В наибольшей степени цервикальная ткань состоит из длинных сложных молекул протеогликана, растянутых на ядрах гиалуроновой кислоты. Боковые цепи ядра гиалуроновой кислоты нагружены, и вследствие того, что нагрузка неравномерная, молекула свертывается в длинную спираль. Внутри спиральных молекул находятся молекулы воды. Процесс цервикального расширения, по–видимому, включает извлечение молекул воды из витков спиральных молекул. Недостатками применения ламинарий являются нечасто сопутствующая их введению острая боль, а также умеренно выраженная боль спастического характера во время нахождения палочек в цервикальном канале. Возможны смещения палочек во влагалище, ущемление разбухшей ламинарии в шейке. Таким образом, анализ литературных данных позволил определить следующие положительные стороны использования ламинарий для подготовки шейки матки к родам: достаточно высокая эффективность созревания шейки, низкая частота осложнений и побочных эффектов, относительно низкая стоимость палочек из ламинарий, наличие комплекса биологически активных веществ, которые благоприятно влияют на слизистую оболочку. В то же время ламинарии обладают следующими недостатками: необходимо неопределенное количество палочек для достаточного расширения цервикального канала (от 2–3 до 10–12), требуется достаточно длительное время для получения клинического эффекта (до 16–24 часов и более), имеется риск инфекционных осложнений, а также аллергических реакций [2,3,6]. В большинстве случаев, по данным литературы, для подготовки шейки матки к родам можно ограничиться назначением с 38 недель беременности спазмолитических средств. Одним из наиболее часто назначаемых является гиосцина бутилбромид. Гиосцина бутилбромид – селективный блокатор м–холинорецепторов; м–холинолитик, спазмолитик. Понижает тонус гладких мышц внутренних органов, снижает их сократительную активность, вызывает уменьшение секреции экзокринных желез. Гиосцина бутилбромид – полусинтетическое производное гиосциамина – алкалоида, содержащегося в красавке, белене, дурмане, скополии; четвертичное аммониевое соединение. Одним из основных показаний к применению данного препарата в акушерской практике является подготовка шейки матки к родам при доношенной беременности, а также его спазмолитический эффект для ускорения раскрытия шейки матки в родах. Главной характеристикой гиосцина бутилбромида является способность вызывать местную миорелаксацию за счет влияния на м–холинорецепторы гладкой мускулатуры (происходит подавление внутриклеточного тока кальция) в сочетании с плохой абсорбцией в системный кровоток. С учетом селективности гиосцина бутилбромида (воздействие только на м–холинорецепторы спазмированной мускулатуры) и его низкой биодоступности в международной практике существует опыт его применения и при позднем раскрытии зева матки во время родов. Отмечено, что в ряде случаев его эффект превосходит эффект дротаверина и папаверина. Накоплен многолетний клинический опыт применения гиосцина бутилбромида в акушерстве, отраженный в базе Кокрейновской библиотеки. В 1952 году описаны результаты по клиническому его использованию в практике родовспоможения в Германии. Установлено, что применение гиосцина бутилбромида для подготовки шейки матки к родам благоприятно сказывается на их течении и исходе. В 2005 году были получены результаты, свидетельствующие о высокой эффективности гиосцина бутилбромида по укорочению длительности первого периода родов (периода раскрытия) у женщин, получавших в активную фазу родов свечи гиосцина бутилбромида, по сравнению с теми роженицами, которым гиосцина бутилбромид не назначался. Длительность первого периода родов в первой группе составила 123,86±68.89 минут, во второй группе – 368,05±133,0 минут (p<0,05) [1,2,5,13]. Таким образом, накопленный нами опыт и данные отечественной и зарубежной литературы свидетельствуют о том, что назначение селективного в отношении м–холинорецепторов спазмолитика гиосцина бутилбромида в виде ректальных свечей, обладающего хорошим спектром эффективности и переносимости, является высокоэффективным средством для подготовки шейки матки к родам при доношенной беременности, а также для ускорения раскрытия шейки матки в родах.
Литература 1. Абрамченко В.В., Абрамян Р.А. Индукция родов и их регуляция простагландинами. Руководство для врачей, Элби: СПб, 2005, 288c. 2. Глаголева Е.А. Подготовка шейки матки к родам (сравнительная эффективность применения динопростона, Дилапана и натуральных ламинарий): Автореф. дисс. канд. мед. наук, М., 2000.– 27с. 3. Гутиков Л.В, Лискови В.А. Применение ламинарий для подготовки шейки матки к родам при гестозе лёгкой степени. // Акушерство и гинекология.–2006.– №5.– С.47–49. 4. Кузьминых Т.И., Айламазян Э.К. Подготовка беременных к родам. Методическое пособие, Издательство Н–Л, СПб, 2007, 36с. 5. Сидорова И.С., Макаров И.О., Эдогова А.Б. и др. Эффективность родовозбуждения с помощью вагинального геля Простин Е2. // Вестник Российской ассоциации акушеров–гинекологов.–2000.– № 2.– С.33–35. 6. Синчихин С.П., Мамиев О.Б., Огуль Л.А. и др. Сравнительная оценка эффективности различных методов подготовки шейки матки к родам. // Проблемы репродукции.–2009.– № 4.– С.12–17. 7. Allen R, O’Brien BM. Uses of misoprostol in obstetrics and gynecology. Rev Obstet Gynecol. 2009, 2(3):159–68. 8. Chammas MF, Nguyen TM, Vasavada RA et al. Sequential use of Prepidil and extra–amniotic saline infusion for the induction of labor in NULLiparous women with very low Bishop scores. J Matern Fetal Med. 2001, 10(3):193–6. 9. Church S, Van Meter A, Whitfield R. Dinoprostone compared with misoprostol for cervical ripening for induction of labor at term. J Midwifery Womens Health. 2009, 54(5):405–11. 10. Denoual–Ziad C, Hors Y, Delande I et al. Comparative efficacy of vaginal insert and dinoprostone gel for cervical ripening at term in current practice. Gynecol Obstet Biol Reprod (Paris). 2005, 34(1 Pt 1):62–8. 11. Facchinetti F, Venturini P, Fazzio M, Volpe A. Elective cervical ripening in women beyond the 290th day of pregnancy: a randomized trial comparing 2 dinoprostone preparations. J Reprod Med. 2007, 52(10):945–9. 12. Facchinetti F, Venturini P, Verocchi G, Volpe A. Comparison of two preparations of dinoprostone for pre–induction of labour in NULLiparous women with very unfavourable cervical condition: a randomised clinical trial. Eur J Obstet Gynecol Reprod Biol. 2005, 119(2):189–93. 13. Vollebregt A, van’t Hof DB, Exalto N. Prepidil compared to Propess for cervical ripening. Eur J Obstet Gynecol Reprod Biol. 2002, 104(2):116–9. Подарок для новорожденных детей
Виды стимуляции
Гинекологи в своей практике используют мероприятия по стимуляции, как без оперативного вмешательства, так и с его применением. Если ранее проведенные действия – гимнастика, йога, употребление продуктов питания, влияющих на вызов схваток, не помогли, специалисты прибегают к более серьезным способам стимулирования.
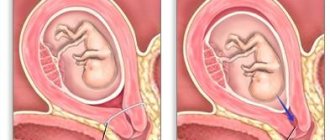
Амниотомия
Под этим мероприятием понимают разрыв плодного пузыря, который сдерживает околоплодные воды от выхода наружу. Его могут проколоть или разрезать специальными инструментами. После чего, жидкость изливается из матки.
Ее проводят только по определенным медицинским показаниям, с учетом того, что исключен риск для плода и матери. Она назначается акушером, просто по желанию рожениц без наличия условий, не производится.
Для мероприятия характерны следующие условия:
- плод лежит головой вперед;
- вынашивание 1 ребенка;
- срок не менее 38 недель;
- вес малыша не больше 3 килограмм;
- родовые пути готовы к родоразрешению;
- размеры таза в норме;
- на матке отсутствуют рубцы после операций.
Если эти условия не выполняются, то для реализации процедуры нет показаний.
Инъекции или капельницы Окситоцина
Вызов схваток практикуется с помощью воздействия гормона окситоцина, который вводится пациентке уколом или капельницей. Он несет ответственность за сокращение мышц и запуск процесса лактации.
После 30 недель беременности естественное содержание его в организме растет. В ситуациях, когда имеются отклонения от нормы, гормон не вырабатывается в количестве, эффективном для начала родовой деятельности, поэтому требуется его введение искусственным путем. Когда содержимое попадает в кровь, активность матки увеличивается уже в течение 5 минут. Одна инъекция действует на срок до 3 часов.
Простагландины
Одним из актуальных и безопасных способов стимулирования родовой деятельности считается воздействие веществ с содержанием простагландинов. Точно такие же компоненты вырабатывает женский организм, когда процесс родоразрешения идет в плановом режиме без отклонений. После их применения, происходит концентрация веществ у матки, они размягчают ее, заставляют сокращаться мышцы, вызывая схватки.
Введение содержимого происходит только в стационарных условиях акушером через цервикальный канал. Согласно практике, действие начинается уже после 4-6 часов с момента введения геля в организм женщины.
Врачебные отзывы о стимуляции родов
Многим важна оценка врачей для того или иного лекарства. Практически все специалисты положительно относятся к применению стимулирующих гелей. Хотя и отмечают побочные действия.
Вертикальные роды: преимущества и 8 противопоказаний
Минусы применения препарата:
- Гипертонус матки;
- В некоторых случаях головные боли и ощущение озноба;
- Пациентки жаловались на тошноту и нарушения со стороны работы ЖКТ;
- Нарушения со стороны кровеносной системы.
И все же специалисты часто применяют гели стимуляторы, считая их наиболее безопасными средствами.
Отзывы беременных женщин в основном положительны. Они отмечают быстрый вызывающий эффект и редко страдают от побочных реакций.
На рожениц гель действует по-разному. Некоторые отмечали быстрое действие и скорые роды, у других для открытия матки и вызова процесса использовались дополнительные препараты.
Будущих мам интересует: насколько больно введение геля в канал матки? По отзывам большинства женщин, процедура безболезненна. Во врачебной практике применяют аналоги «Препидила» и «Простина».
Название препаратов для стимуляции родов:
- «Простенон»;
- «Простенонгель»;
- «Цервипрост»;
- «Вазапростан».
Для облегчения родов, при сухости влагалища и после родовых травм используют «Гинодек» гель и свечи. Они помогают восстановить промежность и оказывают антибактериальное и противовирусное действие.
Через сколько начинаются роды после стимуляции
Время действия стимулирующих процедур зависит от особенностей организма пациентки, количества воздействующего содержимого, механизма проведения мероприятия. Родовой процесс начинается по-разному:
- если будущая мама самостоятельно пытается вызвать схватки с помощью физической активности, питания, гелей, начало родов зависит от организма, степени воздействия, могут наступить через несколько часов, либо результат не будет достигнут и придется применять оперативное вмешательство;
- при стимулировании инъекциями и капельницами, попадание гормонов в кровь провоцирует схватки уже в течение 5 минут;
- метод введения простагландинов через цервикальный канал в среднем дает результат через 4-6 часов;
- в случае амниотомии эффект наблюдается в течение 3-4 часов.
Более действенными способами можно считать медикаментозные методы, так как действие препаратов и гормонов быстро стимулирует родоразрешение.
Шейка не готова к родам, что делать
В основном врач перед родами осматривает шейку матки и говорит о том, готова она или нет. На момент 40ой недели шейка матки должна иметь показатель в 2 см, быть не только мягкой, но и эластичной, а область зева должна пропускать поперечный палец. В момент родов шейка опускается к центру влагалища.
Не стоит переживать, если врач не сообщил положительную новость о зрелости матки, существует много методов, которые помогут достичь нужного результата.
В основном врачи назначают будущим мамам массаж, медикаменты, а иногда и иглоукалывания, каждый подход сориентирован на особенности организма. Очень важно запомнить, что все процедуры должны проводиться исключительно по назначению ведущего вашу беременность врача и под присмотром персонала.
Есть некоторые народные способы, которые влияют на подготовку матки к родам. Один из самых популярных, это половой акт на последнем сроке беременности. Научно доказано, что при оргазме мышцы матки у женщины тонизируются.
Зачем делают клизму перед родами
Но в этом случае нужно быть предельно осторожными, так как такие действия могут привести к преждевременным схваткам и родам. Многие врачи утверждают, что не подготовленной матке может помочь мужская сперма, а так же масло вечерней примулы. Последнее является лекарством, и принимать его можно только по рекомендации специалиста. Если же врач не позволил его принимать, то оснастите свой рацион рыбой и растительным маслом, это станет прекрасной заменой любому препарату.
Риски для матери и плода
Многие женщины стараются вызвать схватки естественным путем, так как считают, что медицинское вмешательство может навредить малышу. В большинстве ситуаций процедура проходит без затруднений, ведь без нее положение женщины может ухудшиться, что приведет к кесареву сечению.
При реализации стимулирования отмечают следующие риски:
- инфицирование плода (вследствие оперативного вмешательства может возникнуть инфекция, оказывающая негативное влияние на малыша);
- кислородное голодание ребенка;
- требуется введение обезболивающих препаратов с риском воздействия на плод;
- возникновение осложнений при родах (отслаивание плаценты, разрыв матки).
Более предпочтительно естественное рождение, так как такой способ представляет собой закономерный процесс, при котором не предполагается ввода препаратов или инструментов в матку.
Как протекают роды при стимулировании
В случае стимуляции процесс родоразрешения отличается от естественного. Во-первых, женщина испытывает болевые ощущения сильнее, ей требуются лекарственные средства, способные обезболить. Во-вторых, не раскрытие матки вовремя предполагает трудности с появлением ребенка на свет, в-третьих, существуют риски инфицирования.
Мамы, которые рожали таким способом, дольше наблюдаются в родильном доме до полного восстановления состояния. В таком случае акушеры более внимательно относятся к пациентам, так как они имеют больше рисков негативных последствий, но при правильно применяемых процедурах, профессиональном ведении беременности, они сводятся к минимуму.
Восстановление организма
После рождения малыша при искусственной стимуляции, восстановление организма происходит в обычном режиме. Все системы жизнедеятельности приходят в норму в течение 3 дней.
Гормональный фон восстанавливается полностью только после окончания кормления ребенка грудью. Если применялся оксиотоцин, мама может чувствовать боли в виде схваток в животе в момент лактации. Менструации подлежат восстановлению от 1 до 1,5 месяцев в зависимости от особенностей организма. Матка уменьшается и приходит к дородовому состоянию в течение 6 недель.
Родовой процесс, особенно со стимуляцией требует особенного внимания акушеров, главной задачей которых является сохранить здоровье ребенка и матери. Женщине при наличии показаний необходимо полностью выполнять рекомендации специалистов, чтобы ее роды прошли без затруднений и критических проблем, приводящих к необратимым последствиям.
Что происходит с шейкой матки перед родами
Шейка матки начинает готовиться к рождению ребенка с 32 — 34 недель беременности. Сперва размягчаются ее края, оставляя плотный участок ткани по ходу цервикального канала. Ближе к родам матка чаще приходит в тонус, благодаря чему размягчается и становится тоньше ее нижний сегмент. Верхний же миометрий, напротив, становится плотнее.
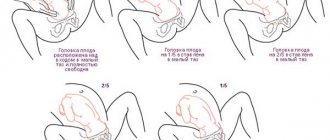
За счет этого плод начинает постепенно опускаться и давить свои весом на шейку, провоцируя ее дальнейшее раскрытие.
Раскрытие шейки матки перед родами не одинаково происходит у женщин, которые рожают впервые, и у повторнородящих. У первых оно начинается с раскрытия внутреннего зева.
У вторых же процесс открытия внутреннего и наружного зева происходит одновременно, поскольку к окончанию беременности у них наружный зев обычно уже пропускает 1 палец. Раскрываясь, шейка таким образом становится короче. За пару дней до начала самих родов процесс ее созревания значительно ускоряется. Постепенно она полностью сглаживается и спокойно пропускает 2 пальца и больше.
Исходя из приведенной выше шкалы Бишопа, накануне родов шейка матки должна соответствовать определенным параметрам.
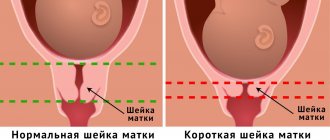
Идеальной для родов является мягкая шейка. О ее размягченности говорит тот факт, что она свободно пропускает 2 и более пальцев врача. В этот период женщина может заметить отхождение слизистой пробки. Это один из предвестников ближайших родов, свидетельствующий о скором начале схваток. Что касается длины шейки, то на протяжении беременности нормальной для нее считается длина в 3 см.
При этом обязательно должны быть сомкнуты оба конца цервикального канала. Ближе к родам она укорачивается. Длина шейки матки перед родами не должна превышать 1 см, постепенно сглаживаясь полностью.
Что же касается ее расположения, то всю беременность она отклонена назад. Это дополнительно помогает удерживать плод внутри. Постепенно, благодаря размягчению нижнего сегмента матки, она начинает разворачиваться вперед. Когда же наступает время родов, она должна расположиться точно в центре малого таза.