Кордоцентез: суть методики
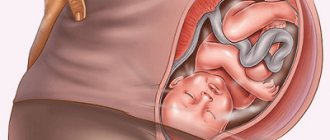
Кордоцентез – это взятие крови из пуповины плода для проведения анализа. Широко применять такую методику пренатальной диагностики состояния здоровья плода начали во второй половине прошлого века, что связанно с внедрением в медицинскую практику ультразвукового метода исследования. Именно УЗИ позволяет увидеть пуповину и ввести в неё иглу.
Многие считают кордоцентез и амниоцентез одной и той же процедурой, но это не так. Общее между ними лишь то, что эти два метода обследования относятся к внутриутробным обследованиям. Амниоцентез предусматривает забор околоплодных вод, а кордоцентез именно пуповинной крови плода.
В каких условиях и как проводится кордоцентез?
До 22 недели беременности кордоцентез обычно проводится в амбулаторном учреждении или в кабинете медицинского работника. После 23 недели беременности кордоцентез обычно проводится в больнице, в случае, если у ребенка развиваются осложнения, которые могут потребовать неотложных родов путем операции кесарева сечения
.
Перед процедурой будет взят образец вашей крови для сравнения с образцами крови плода
.
Приблизительно за 30-60 минут до процедуры вам могут дать антибиотики для снижения риска инфекции матки
. Обычно это делается через венозный катетер, чтобы был венозный доступ в случае необходимости введения во время или после процедуры других препаратов.
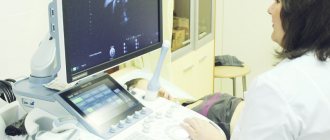
Ваш лечащий врач или другой специалист в этой области будет использовать ультразвук для определения местоположения пуповины в вашей матке. Вы будете лежать на спине, а лечащий врач нанесет специальный гель на ваш живот
. Затем он будет использовать небольшое устройство, известное как ультразвуковой датчик, чтобы показать положение вашего ребенка на мониторе.
Затем ваш врач очистит ваш живот от геля и других возможный загрязнений специальными антисептиками. Иногда обезболивающие лекарства назначают для предотвращения дискомфорта во время процедуры, но часто в этом нет необходимости
. Если почитать мнения пациенток, которым выполнялся кордоцентез при беременности, отзывы обычно говорят о том, что процедура довольно неприятная, но не слишком болезненная, чтобы дополнительно вводить обезболивающее женщине.
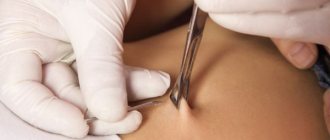
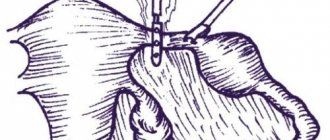
Под контролем ультразвука врач сделает прокол кожи живота, затем введет тонкую полую иглу через брюшную стенку и в матку. Небольшое количество крови из вены в пуповине будет набрано в шприц, и игла будет удалена
. Вам нужно будет лежать на месте, пока игла вставлена, а кровь забрана. Вы можете заметить ощущение жжения, когда игла входит в вашу кожу, и вы можете чувствовать спазмы, когда игла входит в вашу матку.
Кроме того, есть две методики проведения кордоцентеза. Кстати, обычно параллельно проводится и амниоцентез. Итак, одноигольный метод – когда вводится одна игла, с помощью которой набирается и амниотическая жидкость, а затем и пуповинная кровь после прокола пупочного канатика
.
Двухигольный метод – когда вводится более толстая игла в амниотический пузырь, производится забор жидкости, а затем через просвет этой иглы вводится более тонкая, которой прокалывается сосуд пуповины и производится забор крови – то есть непосредственно кордоцентез
.
Вынимаются иглы в обратном порядке – вначале тонкая игла, которой производился забор крови, а затем игла с широким просветом
. После извлечения иглы место прокола обработается антисептиком.
Что делать после процедуры?
После завершения процедуры прокола и забора крови у вас могут возникнуть ощущения тонуса матки или небольшой дискомфорт.
Ваш лечащий врач будет использовать УЗИ или внешний монитор родов для отслеживания частоты сердечных сокращений вашего ребенка после процедуры.
Когда вам уже будет проведен кордоцентез, после процедуры врач может предложить отдохнуть до конца дня, но для этого не всегда оставаться в больнице на весь день. Скорее всего, вы сможете возобновить нормальную деятельность на следующий день
. Дома в день кордоцентеза нужно будет отдохнуть, полежать, избегать чрезмерной активности.
Если возникнут малейшие подозрения, что что-то пошло не так – нужно будет сразу же обратиться к врачу – позвонить или вызвать скорую помощь
.
Такое может быть, например, если у вас появятся боли в животе, ощущение чрезмерного тонуса матки или схваткообразные боли, отхождение даже небольшого количества околоплодных вод или даже незначительные кровянистые выделения из половых путей
.
Также нужно будет обратить внимание на активность малыша – характер шевелений не должен значительно измениться в норме
. Все эти признаки, а также такие дискомфортные ощущения, как сильное головокружение, приступ слабости, тошнота, должны стать поводом немедленного обращения к специалисту. Это не значит, что у вас обязательно возникло жизнеугрожающее состояние, либо ваш малыш страдает, но лучше перестраховаться, и убедиться, что все в порядке.
Этапы выполнения процедуры кордоцентез:
- Обработка операционного поля по стандартной методике — места на передней брюшной стенке женщины, куда будут вводить пункционную иглу.
- Прокалывание пункционной тонкой иглой передней брюшной стенки беременной женщины, которое контролируется ультразвуковым датчиком. УЗИ позволяет контролировать продвижение иглы к пупочной вене и дает возможность избежать травматизации самого плода.
- Введение иглы в пупочную вену в том месте, где она прикрепляется к плаценте.
- Непосредственно забор пуповинной крови в количестве около 1 мл.
В основном для выполнения процедуры кордоцентез не требуется обезболивание.
Алгоритм проведения и методы диагностики
Технически манипуляция, как и остальные инвазивные процедуры, осуществляется либо посредством метода «свободной руки» (чаще), либо с использованием пункционного адаптера (реже).
Прокол может быть одноигольным и двухигольным.
- Одноигольный прокол. После того как прокалывают плодный пузырь, той же иглой делают пункцию сосуда пуповины, к игле присоединяют шприц и осуществляют забор необходимого для диагностики количества кордовой крови (1–4 мл), а затем иглу извлекают.
- Двухигольный прокол. Игла в данном случае используется двойная: внутри большой внешней располагается малая. Прокол амниотической оболочки производят сначала большой иглой. Подводят её к выбранной заранее точке на пуповине, а затем малой прокалывают сосуд пуповины и берут на анализ пуповинную кровь. После чего иглы извлекают из полости матки в обратном порядке.
Операцию проводят под непрерывным контролем аппарата УЗИ, а в третьем триместре для контроля состояния плода задействуют и КТГ (кардиотокографию).
Так выглядят пункционные иглы для проведения инвазивных вмешательств и для ультразвуковых датчиков
Последовательность действий
- Место вмешательства определяется с помощью УЗИ-датчика. Прокол не должен затрагивать плаценту. Но бывают ситуации, когда условие это соблюсти технически невозможно. Тогда стараются обозначить на ней самый тонкий участок.
- Чтобы получить материал только плода (без примеси материнского), пункцию проводят на участке свободной петли пуповины. Он, конечно, более подвижен, но и результаты анализа будут более достоверными.
- При необходимости плод обездвиживают медикаментозно.
- Длительность манипуляции — около 30 минут.
- После проведения кордоцентеза будущая мама находится 1–2 дня в стационаре под наблюдением врачей.
Забор пуповинной крови считается процедурой безболезненной.
Кордоцентез при беременности: цель анализа
Проведение анализа пуповинной крови плода позволяет выявить следующие состояния:
- Синдром Дауна, Патау, Эдвардса и пр. (изменение количества аутосом в хромосомном наборе);
- Синдром Кляйнфельтера и Шерешевского-Тернера и пр. (изменение числа половых хромосом);
- Муковисцидоз;
- Болезнь Дюшена;
- Талассемия, гемофилия и другие генетические болезни плода;
- Инфицирование внутриутробное;
- Выявление причин внутриутробной задержки развития плода.
Кордоцентез при беременности позволяет, кроме диагностических анализов, провести лечение плода внутриутробное (переливание крови, введение различных лекарственных средств).
В большинстве специализированных клиник можно провести процедуру кордоцентез. Цена будет озвучена до её проведения.
Когда анализ кордоцентез назначают
Выделяют ряд строгих показаний
к проведению такого вида диагностики состояния плода, ведь процедура небезопасна. Кордоцентез проводят лишь в тех случаях, когда его риск не превышает вероятного риска для будущего здоровья ребенка.
- Высокая степень риска рождения ребенка с пороками развития.
- Ситуации, когда возраст первородящей превышает 35 лет, когда значительно возрастает риск возникновения хромосомных нарушений у плода.
- Случаи, в которых скрининговые тесты имеют отрицательные результаты и указывают на нарушения здоровья будущего ребенка.
- Патология предыдущих беременностей (выкидыш, замершая беременность и пр.) и ранее рожденных детей.
- Наличие каких-либо наследственных заболеваний у матери или отца, а также в семейном анамнезе (у родственников).
- Перенесенные во время беременности тяжелые инфекции у матери, которые часто вызывают развитие пороков.
- Ряд осложнений во время беременности.
- Признак внутриутробной инфекции плода.
- Состояния плода, которые требуют лечения, введения специальных лекарственных средств в пренатальном периоде (фетотерапия).
Это далеко не весь список патологий, при которых назначают кордоцентез. Сроки проведения процедуры также будут подбираться строго индивидуально, зависимо от предполагаемого диагноза.
Показания
Основное назначение к процедуре – наличие сомнительных или неблагоприятных результатов при проведении скрининговых исследований.
Если в анализе крови имеются отклонения от стандарта и в УЗ-маркерах определяются хромосомные аномалии, к примеру, короткая носовая кость, наличие у плода излишне толстого воротникового пространства.
Когда врач получает такие результаты, женщина проходит консультацию у генетика, а затем полученные результаты оценивает экспертная комиссия. Именно от заключения врачей будет зависеть решение провести кордоцентез.
Также анализ назначается, если у ребенка имеется высокий риск формирования генетически детерминированных патологий. Дополнительными предпосылками к этому могут служить наследственность, наличие в семье других детей с патологическими отклонениями.
Специалисты учитывают анамнез женщины (акушерское направление):
- наличие других беременностей, разрешившихся рождением мертвых детей;
- невынашивание плода;
- новорожденные с пороками, болезнями дисметаболического характера;
- замершая беременность.
Показание к кордоцентезу – наличие резус-конфликта, подозрение на гемофилию, инфицирование плода.
Кордоцентез: сроки проведения
Не во всех периодах (триместрах) беременности рекомендуется проводить кордоцентез. Сроки беременности должны превышать 17 недель, ведь до этого времени пупочные сосуды не достаточно прочные и возрастает риск возникновения осложнений.
Существует ещё несколько причин, по которым анализ кордоцентез стараются проводить на более поздних сроках беременности. До 17 недели у плода объем циркулирующей крови незначителен и диаметр сосудов маленький, что затрудняет выполнение процедуры.
Как подготовиться к исследованию
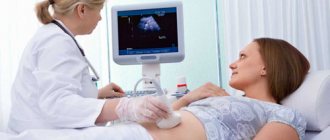
Кордоцентез – это инвазивная процедура, которая не требует особой подготовки. Накануне исследования проводится УЗИ беременной, которое позволяет установить количество плодов, точный срок беременности, количество воды и расположение плаценты. Исследование позволяет установить наличие анатомических особенностей женщины и ребенка, которые могут повлиять на ход процедуры.
Анализ кордоцентез: противопоказания
Даже в тех ситуациях, когда другие анализы и обследования беременной женщины указывают на вероятность наличия пороков развития и генетических заболеваний у плода, не всегда можно проводить кордоцентез. Последствия могут быть более плачевными как для матери, так и для будущего ребенка.
Кордоцентез противопоказан при таких состояниях беременной:
- Гипертермия (повышение температуры тела женщины).
- Наличие симптомов, угрожающих прерыванием беременности (самопроизвольный выкидыш, замирание плода и пр.).
- Обострение хронических заболеваний различных органов и систем.
- Острое инфекционное заболевание беременной.
- Миома матки (значительные размеры одного или нескольких миоматозных узлов).
- Хронические серьезные заболевания у беременной женщины, которые находятся в стадии декомпенсации.
- Несостоятельность шейки матки (истмико-цервикальная недостаточность) и т.д.
Нельзя проводить анализ кордоцентез при вышеперечисленных состояниях, что связанно с высоким прииском, который создает выполнение процедуры кордоцентез. После него может развиться ряд серьезных проблем.
Отличие кордоцентеза от амниоцентеза
Если говорить о том, какой из методов инвазивной диагностики самый распространённый, то с уверенностью первенство можно закреплять за амниоцентезом.
Амниоцентез предполагает прокол амниотической оболочки и забор на анализ околоплодных вод
Амниоцентез — это пункция амниотической оболочки, целью проведения которой является получение на анализ околоплодных вод. Этот вид диагностики проводится на 14–20 неделе беременности и считается не таким сложным, а также в меньшей степени сопряжённым с различного рода рисками.
Видео «Что такое амниоцентез?»
При выдаче направления на диагностику врач-генетик учитывает ряд факторов, которые и влияют на то, какой метод окажется в каждом конкретном случае более предпочтительным. Бывают ситуации, когда именно кордоцентез по всем показателям беременности становится приоритетным. Но подобных обстоятельств не так уж и много.
Таблица «Кордоцентез или амниоцентез?»
| Фактор, влияющий на выбор метода диагностики | Кордоцентез | Амниоцентез |
| Сроки проведения | Не ранее 20 недели беременности | На любом сроке (лучше после 16 недели) |
| Сложность манипуляций | Высокая | Более низкая, чем при кордоцентезе |
| Вероятность осложнений | До 3% | До 0,5–1% |
| Сроки получения результатов | До 10 дней — это максимальный срок, но, как правило, результаты приходят гораздо быстрее | До 28 дней (реже — до 14 дней) |
| Достоверность | До 99,9% | До 99,5% |
К примеру, для подтверждения или опровержения наличия пороков развития плода, несовместимых с жизнью, беременную, конечно, направят на кордоцентез, так как здесь важна не только точность, но и скорость получения результата.
Ведь если диагноз подтвердится, будет принято решение о прерывании беременности по медицинским показателям. А такую операцию откладывать нельзя во избежание возникновения у женщины осложнений.
Если же кариотип плода определяется по другим показаниям, то чаще предпочтение отдаётся амниоцентезу.
Анализ кордоцентез: подготовка к процедуре
Доктор, который назначает анализ кордоцентез, и специалист, который будет его проводить, обязаны разъяснить беременной женщине, какой должна быть подготовка перед процедурой. Чаще всего от женщины не требуется соблюдение каких-либо четких строгих рекомендаций. Питание должно оставаться обычным, а прием лекарственных препаратов (если таковые назначены) не отменяют. Последний момент связан с тем, что чаще всего они не влияют на состав пуповинной крови, так как работает гематоплацентарный барьер, не пропускающий лекарства из материнского кровотока в кровоток плода.
Перечислены те моменты, которые касаются действий беременной накануне процедуры кордоцентез, но есть ряд обследований, которые обязательно должны быть проведены заранее. К ним относятся:
- Общеклинические анализы крови и мочи беременной, которые сданы не более, чем 14 дней тому назад.
- Мазки из влагалища на чистоту давностью не выше трех месяцев.
- Анализы венозной крови беременной на наличие самого вируса или антител к ВИЧ-инфекции, гепатитов С и В, которые были сданы не более трех месяцев тому назад.
- Заключение ультразвукового обследования.
- Направление врача-генетика именно на анализ кордоцентез и другие обследования при необходимости.
Кордоцентез: достоверность полученных результатов
Кордоцентез — это анализ, после которого имеется очень высокая достоверность результатов, которая достигает значений более 99%.
Единственной проблемой может быть наличие примеси материнских клеток к клеткам крови плода. Разработаны и используются новейшие анализаторы, которые отлично справляются с указанной проблемой, так как они определяют «чистоту» взятого материала. Кроме того, возможны погрешности при выполнении самой процедуры забора пуповинной крови плода, результатом которых будет малое количество материала для исследований. Этот фактор напрямую зависит от квалификации медицинского работника, который проводит процедуру кордоцентез.
Интерпретация результатов
Выполнение кордоцентеза позволяет диагностировать болезни плода, связанные с количеством хромосом (изучается кариотип будущего малыша по его венозной крови), такие как синдромы Дауна, Клайнфельтера, Патау, Эдвардса, Шерешевского-Тернера и другие. Также данный диагностический метод помогает выявить у ребенка тяжелые наследственные болезни, не имеющие отношения к строению и числу хромосом (муковисцидоз, хронический гранулематоз, фенилкетонурия, гемофилия, талассемия и прочие).
Обратите внимание
Медицине сегодня известно примерно 6 тысяч наследственных болезней, тысячу из которых помогает диагностировать своевременно выполненный кордоцентез.
Немаловажную роль играет пункция пуповинной вены при выявлении гемолитической болезни плода и степени ее тяжести. Биохимический анализ плодовой крови дает возможность определить уровень гемоглобина, гематокрит, количество тромбоцитов, билирубин, группу/резус-фактор будущего малыша. Тяжесть гемолитической болезни плода определяется по гематокритному числу: о тяжелой свидетельствует понижение гематокрита на 10 – 15%.
Результаты исследования становятся известны на 3 – 12 сутки, в зависимости от них пациентке предлагается прервать гестацию при выявлении тяжелой наследственной или хромосомной патологии, либо выбирается дальнейшая тактика ведения беременной в случае отказа ее от прерывания (определяется специализированный роддом или перинатальный центр для родоразрешения).
Кроме того, процедура кордоцентеза предполагает проведение фетотерапии (внутривенное введение антибиотиков при выявлении внутриутробной инфекции) или гемотрансфузии плоду (при его гемолитической болезни).
Достоверность результатов исследования достигает 99%.
Кордоцентез: последствия
Как и любой другой инвазивный метод обследования, не относится к полностью безопасным процедурам и кордоцентез. После его проведения возможно возникновение ряда нежелательных последствий как для самой беременной женщины, так и для её будущего ребенка. К таким осложнениям относятся:
- Возникновение брадикардии плода менее 100 ударов за минуту. Это проявляется урежением частоты его сердечных сокращений, а в редких случаях возможна даже остановка сердцебиения.
- Возникновение кровотечений из кровеносных сосудов пуповины в том месте, где был выполнен прокол пункционной иглой. В большинстве случаев такое кровотечение продолжается не более одной минуты и никаким образом не влияет на состояние здоровья плода и его матери. Но в определенных ситуациях, когда длительность кровотечения превышает указанные границы, ситуация может стать угрожающей для плода. Во избежание таких проблем рекомендуется пунктировать венозный, а не артериальный сосуд пуповины, а также использовать иглу минимально возможного диаметра.
- Возникновение гематомы в месте проведения пункции пуповины плода. Это последствие кордоцентеза зачастую не влияет на состояние и дальнейшее развитие плода.
- Хориоамнионит – воспалительное заболевание, которое профилактируют посредством назначения определенного курса антибиотикотерапии всем женщинам после выполнения кордоцентеза.
- Самопроизвольный выкидыш. Согласно всем статистическим данным, такое осложнение процедуры кордоцентез после её выполнения встречается очень редко. Опасаться и профилактировать самопроизвольный выкидыш необходимо на протяжении двух недель после выполнения забора крови из пуповины.
В тех случаях, когда на кону стоит полноценная жизнь и здоровье будущего ребенка, необходимо выполнять кордоцентез. Последствия, которые указанны выше, возникают достаточно редко.