Подробнее о заболевании
Левосторонний колит вызван необычной реакцией иммунной системы организма, приводящей к воспалению толстого кишечника. Это воспаление приводит к небольшим язвам в слизистой толстой кишки. Левосторонний колит — это хроническое заболевание, от которого в настоящее время нет препаратов.
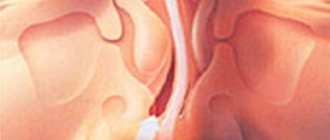
В этой форме язвенного колита воспаление простирается от прямой кишки к селезенному изгибу. Изгиб селезенки — это название изгиба в толстой кишке, рядом с селезенкой. Он расположен на левой стороне живота.
Воспаление слизистой оболочки кишечника приводит к значительным нарушениям в работе пищеварительной системы. Этому заболеванию подвержены мужчины от 40 лет и женщины начиная с 20. Но не всем больным оказывается своевременное лечение. Специалисты считают, что проявления левостороннего колита возникают более чем у половины людей, имеющих проблемы с желудочно-кишечным трактом.
Левосторонний колит сопровождается воспалительными процессами прямой кишки, которые, в свою очередь, распространяются вверх до селезеночного изгиба ободочной кишки. Это приводит к возникновению проктосигмоидита и ложного поноса, сопровождающимся кровяными выделениями. Данные симптомы явно свидетельствуют о нарушенных функциях толстой кишки, лечение которого является первостепенной задачей. Кроме того, формы колита могут перетекать в другие, и левосторонний может развиться из язвенной болезни.
Поражение левого бока отмечают 60% больных. Левосторонний колит констатируют при воспалении нисходящей ободочной кишки, сигмовидной и прямой кишки. На ректосигмоидит приходится основная доля воспалений. При нём отмечается запор, повышенное отделение слизистого секрета ректальными стенками.
Именно раздражение прямой кишки слизью приводит к такому явлению, как тенезмы. Больной чувствует позывы к дефекации, но ходит в туалет той самой слизью с небольшими комочками кала, примешанными к ним тяжами крови и гноя.
Когда нужно обязательно обращаться за помощью к врачу
Для устранения сильной боли необходимо ввести наркотические болеутоляющие, противовоспалительные препараты («Нимесулид», «Ибупрофен»). При накладывании на абдоминальную область холода. Любая боль в области живота у женщин является симптомом патологии или заболевания. И чтобы исключить проблемы в гинекологической сфере нужно записаться на прием к врачу. Запомните! Для диагностики следует пойти или к терапевту, или к гинекологу.
Всем известно, что как только возникает какое-нибудь покалывание внизу живота – это значит, что орган, который находиться в брюшной полости дал сбой в работе. Определить причину возникновения боли самостоятельно практически невозможно, здесь требуется тщательное медицинское обследование. Часто причину, почему колит низ живота трудно определить даже профессиональному врачу, так как боль может происходить справа, а источник боли находится в левой части живота. Сегодня мы расскажем, почему колит низ живота и что нужно делать в такой ситуации.
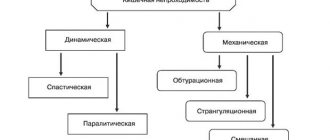
Классификация колитов
Недуг классифицируют по нескольким признакам:
- По характеру протекания: Острый. Возникает вместе с другими заболеваниями: гастритом, язвами, поэтому симптомы схожи с признаками других желудочно-кишечных воспалений.
- Хронический – это возвращающаяся периодами патология, протекающая без ярко выраженных симптомов, однако он опасен тем, что медленно разрушает структуру стенки кишечника, поэтому после его лечения потребуется долгий период восстановления.
- По типу заболевания: Спастический – одна из форм хронического колита. Характеризуется таким признаком как нарушение двигательной активности кишечника. В результате проблем с перистальтикой больной страдает от запоров, болей и спазмов.
- Инфекционный – развивается вследствие активности болезнетворных микроорганизмов, сопровождается симптомами вирусного или бактериального заражения, например, повышением температуры тела.
- Токсический – может появиться при отравлениях различными продуктами питания или химическими веществами, а также при длительном лечении некоторыми фармацевтическими средствами. Если больной не обратит на симптомы болезни внимание и продолжит терапию, или не пересмотрит состав ежедневного меню, то недуг перейдет в одну из хронических форм, например, в спастический колит.
- Алиментарный – из-за несбалансированного питания.
- Язвенный – в большинстве случаев результат хронического. Также возможен неспецифический язвенный колит, характеризующийся диффузными поражениями эпителия толстого кишечника. Способы его лечения описаны здесь.
- Ишемический – форма заболевания, поражающая преимущественно людей пожилого возраста. Её возникновение связано со старческим нарушением кровоснабжения органов желудочно-кишечного тракта.
Необходимые обследования и анализы
При первичном осмотре врач не может поставить точный диагноз и установить причину, по которой возникает острая колющая боль. Пациенту назначается ряд необходимых обследований и анализов, по результатам которых будет видна полная клиническая картина. На основе полученных данных врач ставит точный диагноз и расписывает схему лечения. При точном соблюдении всех инструкций болевые приступы получается сначала снизить, а затем полностью убрать. На первом этапе обследования специалист проводит опрос и осмотр пациента, необходимо четко описать характер боли и сказать в какой области она локализуется. А также следует вспомнить, как на болевые ощущения влияет прием еды.
Пациент обязательно должен пройти УЗИ брюшной полости, результаты которого продемонстрируют состояние органов, принимающих участие в пищеварительной системе. Специалист сможет увидеть возможные изменения в структуре тканей, которые и провоцируют боль.
Эзогастродуоденография позволяет увидеть врачу во время процедуры, как выглядят все органы пищеварительного тракта изнутри, он установит причины колющей боли. Обследование проводится специальным зондом с камерой на конце. При необходимости пациент также проходит компьютерную термограмму, результат которой помогают врачу классифицировать и дифференцировать все возможные изменения в органах пищеварительного тракта
Детальный рассказ пациента о своем самочувствии также помогает завершить клиническую картину заболевания. Нужно указать после каких продуктов возникает резкая боль, в какое время суток. Также следует проконтролировать температуру тела, ее повышение может быть косвенным признаком определенного заболевания. Если боль сопровождается тошнотой, рвотой, диареей это следует указать.
Отдельно следует упомянуть о колющей боли, которая бывает у беременных женщин. Причины такого состояния индивидуальные. Чаще всего такое состояние не относится к органам пищеварительной системы. Покалывание провоцирует растяжение мышц в области матки и изменение ее формы. Чтобы убедиться в том, что все нормально, лучше все-таки обратиться к специалисту.
Если колющаяся боль сопровождается запорами, то сначала нужно изменить свой рацион, добавить в него больше овощей, фруктов и исключить тяжелую еду.
Причины возникновения колита
Нет точной причины левостороннего колита, но есть много гипотез, почему он возникает. Некоторые исследователи считают, что язвенный колит является аутоиммунным расстройством, которое направлено на пищеварительную систему.
Врачи знают, что существует много различных факторов риска левостороннего колита:
- наличие в анамнезе воспаления и использования антибиотиков;
- наличие в семейном анамнезе язвенного колита или других расстройств пищеварения;
- проживание в развитой стране;
- проживание дальше от экватора.
Эти факторы риска не являются причинами язвенного колита, но означают, что у людей с этими факторами чаще развивается данное состояние.
Острый левосторонний колит часто возникает в следствии поражения кишечника: сальмонеллами, вирусами, патогенными грибками. Причинами могут также быть различные отравления и интоксикации организма.
Развитие левостороннего колита может быть вызвано:
- неправильным питанием;
- длительным приемом антибиотиков;
- хроническими запорами;
- перенесенные ранее болезни желудка;
- врожденная недостаточность функции кишечника;
Факторы риска для возникновения колита:
- снижение иммунитета;
- недостаток растительной пищи в рационе;
- алкоголизм;
- частое употребление острой пищи;
- стрессы.
Симптомы левостороннего колита
Симптомы левостороннего колита очень похожи на различные виды воспалительного колита. Хроническая диарея является наиболее распространенным симптомом левостороннего колита. Многие люди также жалуются на ощущение постоянной необходимости сходить в туалет. Это ощущение называется тенезмы и вызвано раздражением и воспалением в прямой кишке.
Другие симптомы язвенного колита включают:
- потерю веса;
- обезвоживание, вызванное диареей;
- лихорадку;
- боли в животе;
- ректальные спазмы;
- запор.
Стул может иметь кровь, которая является признаком повреждения толстой кишки.
Самые частые симптомы при левостороннем колите:
- урчание в животе;
- вздутие кишечника;
- болезненность при пальпации;
- понос;
- отсутствие аппетита;
- общее недомогание, снижение трудоспособности.
Воспаление аппендикса – болит справа внизу живота
Происходит такой процесс из-за нарушения микрофлоры кишечника. Это самое распространенное заболевание среди всех абдоминальных. Однако стоит заметить, что именно у женского пола это происходит чаще, нежели у мужчин. Болеть начинает справа в нижней подвздошной области. Хотя часто боль имеет разлитой характер – болит вся плоскость живота. Покалывания сначала будут более ощутимые, но постепенно боль начнет утихать. Вся симптоматика начинается с расстройства кишечника, спазмов в животе и тошнота, рвота. Запомните! Держится субфебрилитет, а АД повышается.
1 ОАК (лейкоциты и СОЭ увеличиваются);
2 рентген (с целью исключения других патологий);
4 Лапороскопия через видео связь.
Далее производится аппендэктомия.
Особенности колита у детей
При остром колите течение заболевания и лечебные мероприятия у детей такие же, как и у взрослых. Хронический колит у детей, как правило, является исходом острых кишечных инфекций, чаще дизентерии. Реже причиной хронического колита бывают амебиаз, лямблиоз балантидиаз, глистные инвазии, а также отравление грибами. В развитии заболевания большое значение имеют дисбактериоз, нарушения нервной и гуморальной регуляции кишечника.
Причины
Определенную роль отводят снижению местного иммунитета слизистой оболочки толстой кишки, аутоиммунным процессам. Основными причинами колита у детей являются нерациональное применение антибиотиков, несбалансированное питание (преобладание в пище углеводов, дефицит белков и витаминов), пищевая аллергия у детей, физическое и нервно-психическое перенапряжение, заболевания других органов.
При сроке заболевания до 2—3 лет, как правило, наблюдается сегментарный колит, с поражением преимущественно дистальных отделов толстой кишки, чему способствуют такие аномалии ее развития, как долихосигма, мегаколон. При более длительном процессе развивается панколит.
Симптомы
Симптомы зависят как от фазы заболевания, так и локализации патологического процесса. При обострении отмечаются боли в животе, чаще приступообразные, локализующиеся вокруг пупка или по ходу толстой кишки в правой (при тифлите) или левой (при сигмоидите) подвздошной области. Боли усиливаются перед дефекацией, при метеоризме, физической нагрузке, чрезмерном употреблении свежих фруктов, овощей, молока.
Эквивалентом болей у детей младшего возраста является симптом «проскальзывания» (послабление стула после приема пищи), обусловленный усилением гастроилеоцекального рефлекса. Отмечают урчание в кишечнике, метеоризм, повышенное отхождение газов. Характерны запоры, которые могут сменяться поносами. Стул учащается, становится кашицеобразным или жидким.
Наблюдаются тошнота, отрыжка, реже изжога, рвота, в большинстве случаев обусловленные вовлечением в процесс верхних отделов пищеварительного тракта. При пальпации толстая кишка болезненна, местами спазмирована, В стадии неполной клинической ремиссии жалоб у детей нет, но сохраняются болезненность при пальпации и расстройства стула. В стадии клинической ремиссии дети чувствуют себя здоровыми, однако при обследовании выявляются изменения в толстой кишке.
Некоторым своеобразием отличается колит, вызванный клостридиями, который обычно развивается после приема антибиотиков широкого спектра действия (псевдомембранозный колит). Характерны внезапные приступообразные боли в животе без четкой локализации, понос или запор. Кал фрагментирован, окутан слизью, почти не содержит остатков непереваренной пищи. Течение болезни волнообразное. обострения, как правило, связаны с приемом пищи, содержащей аллергены.
Лечение колита у детей
При обострении хронического колита показана госпитализация. Постельный режим назначают до исчезновения самостоятельных болей. Применяют диету №4, при заболеваниях аллергического генеза — диету Т (гипоаллергическая) с исключением молочных продуктов, яиц, ограничением мучных изделий; при сопутствующем поражении тонкой кишки и развитии синдрома мальабсорбции может быть эффективной безглютеновая диета, исключающая мучные изделия, манную и геркулесовую каши, сосиски, колбасу, крепкие мясные бульоны и соусы.
Соотношение жиров, углеводов в питании детей с хроническим колите приближается к физиологической норме, количество белков может быть повышено на 10—15%. Жиры, входящие в состав рекомендуемой диеты, должны содержать жирные кислоты с углеродной цепью средней длины (нежирные сорта мяса, рыбы, растительное масло, яйца). При назначении медикаментозного лечения колита у детей в основном используют препараты, применяемые у взрослых, однако антибиотики и сульфаниламиды используют редко.
Наиболее эффективны в детском возрасте бактериальные препараты, нормализующие кишечную микрофлору (колибактерин, бифидумбактерин, бификол), специфические бактериофаги.
Часто у детей проводят местное лечение (микроклизмы с маслом облепихи, шиповника, эвкалипта, бальзамом Шостаковского и др.). Широко применяют физиотерапевтическое лечение (при обострении — согревающие компрессы, теплые грелки на живот, электрофорез новокаина, хлорида кальция, в период ремиссии — грязелечение, диатермию, озокерит. парафин), массаж живота, ЛФК. Санаторно-курортное лечение проводят не ранее, чем через 3—6 мес. после выписки из стационара.
Диагностика левостороннего колита
Правильная диагностика левостороннего колита является важнейшим шагом в лечении. Врачи назначают эндоскопию, чтобы получить изображение толстой кишки, которое поможет врачам найти признаки воспаления, такие как покраснение, отек и другие визуальные изменения.
Диагностика кишечного воспаления состоит из определения стадии процесса, локализации недуга и степени поражения слизистой. Необходимо отличать симптомы колита от признаков болезни Крона, гинекологических, урологических, кардиологических заболеваний.
Установить точный диагноз помогут:
- внешний осмотр, пальпация;
- общий анализ крови, мочи, а также биохимия крови, исследование кала на дисбактериоз, яйца глистов, кальпротектин;
- обзорная рентгенография;
- рентгенография с сульфатом бария;
- эндоскопия кишечника со взятием материала для гистологии;
- УЗИ, МРТ, .
Разрыв яичника – острая колющая боль
Так называется патология, когда в ткани яичника происходит кровоизлияние. Во время этого процесса происходит кровотечение в брюшную полость и яичник полностью или частично разрушается. Причин для этого много: от активного полового акта, тяжелого физического труда до патологий женских органов. В постановке диагноза поможет гинеколог.
Важно! При апоплексии возможна большая кровопотеря, нужно быть внимательным. Боль распространяется по низу живота и опоясывает поясничный отдел. Также наблюдаются кровянистые выделения из влагалища, головная боль, тошнота, возможна рвота. Для выявления разрыва яичника необходимо сделать пункцию заднего свода, УЗД и ОАК.
Для лечения есть два метода: консервативное и оперативное. При первом нужно обеспечить покой, положить холодное на область живота, дать кровоостанавливающее и болеутоляющее. Для второго метода проводят операцию по удалению трубы и придатка.
Лечение
Лечение колита направленно на устранение причин, которые приводят к патологии. В курс лечения входят:
- при остром колите назначают антибиотики (подбирают индивидуально для каждого пациента);
- препараты для выведения токсинов(активированный уголь, белый уголь и др.);
- спазмолитики — при сильных болях(но-шпа, ревалгин);
- при диарее — лоперамид, настой коры дуба и др.;
- при запорах слабительное;
- пробиотики — при дисбактериозе (линекс или российский аналог Линекса только дешевле, нормобакт);
- физиотерапия (электрофорез, иглорефлексотерапия);
Лечение левостороннего колита будет зависеть от нескольких факторов: тяжести симптомов и как человек реагирует на препараты.
Лекарственные средства в настоящее время являются первой линией лечения колита. В зависимости от диагноза и тяжести симптомов врачи назначают один или несколько препаратов для лечения левостороннего колита.
Одним из самых распространенных и эффективных препаратов является 5-аминосалициловая кислота (5-АСК). Его можно принимать перорально, с клизмой или местно. 5-АСК уменьшает воспаление толстой кишки. Недавние исследования отметили, что местное применение 5-АСК может быть более эффективным, чем другие методы. Эти методы лечения вызывают ремиссию в 72% случаев. Исследователи также отметили, что сочетание перорального и местного применения помогают уменьшить симптомы.
В то время как 5-АСК помогает в большинстве случаев, некоторые люди не реагируют на данный препарат. В этих случаях врачи назначают кортикостероиды, чтобы справиться с воспалением. Кортикостероиды часто используют вместе с 5-АСК для лучшего эффекта.
В случаях, когда и 5-АСК и кортикостероиды не помогают, врачи могут порекомендовать иммунодепрессанты. Эти препараты направлены на белки иммунной системы, которые вызывают воспаление при воспалительном колите.
Тяжелые случаи колита могут потребовать госпитализации. В клинике человек получает внутривенные препараты и стероиды для снижения симптомов. В редких случаях врачи могут рекомендовать удаление части толстой кишки. Это обычно связано с тяжелым повреждением, воспалением или кровотечением в пораженной области.
Антибактериальные средства при колите
Лечение колита инфекционной природы проходит при участи антибактериальных медикаментов. Врач лечит воспаление кишечника препаратами:
- группа нитрофуранов – Энтерофурил, Фуразолидон;
- группа сульфаниламидов – Фталазол;
- группа рифампицина – Альфа Нормикс;
- группа фторхинолонов – Цифран;
- группа полимиксинов – Полимиксина-в сульфат, Полимиксина-м сульфат;
- антибиотики широкого спектра – Тетрациклин, Левомицетин, Олететрин, Стрептомицин, Неомицин, Мономицин.
Перед применением антибиотиков производится анализ чувствительности флоры к лекарствам для назначения максимально действенного средства. Принимают в указанной рецептом дозировке, чётко соблюдая временные интервалы.
Антигельминтные средства при колите
Если колит вызван паразитическими червями, назначают антигельминтные препараты. Методы и средства лечения зависят от вида паразитов.
Вылечить гельминтозы при колите способны:
- Немозол;
- Вермокс;
- Альбендазол;
- Декарис;
- Празиквантел;
- Пирантел.
Таблетки и суспензии от глистов имеют высокую токсичность. Лечат гельминтозы осторожно, соблюдая дозировку и указания врача.
Спазмолитики при колите
Лечить колит с болезненными спастическими болями призваны препараты-спазмолитики. Они снимут боль, расслабив сжатую мускулатуру.
Терапию спазмов проводят лекарствами:
- Но-Шпа;
- Спазмол;
- Дюспаталин;
- Дицетел;
- Бускопан;
- Папаверин;
- Папазол.
Кроме аптечных препаратов, избавить от болей при недуге помогут народные методы. Обезболят, снимут спазм, успокоят раздражённую слизистую отвары мяты, ромашки, душицы, аира болотного. Чайную ложку сухой травы заварить 200 мл кипятка, настоять 30 минут. Принимать по 50 мл между приёмами пищи 4 раза в день. Курс лечения – от 2-х недель до месяца.
Средства от поноса
Понос грозит обезвоживанием и нарушением водно-электролитного обмена. Остановить понос можно Смектой, Энтеросгелем, Имодиумом. Для восполнения влаги пьют больше воды, слабого чая, компота, отвара шиповника.
Эффективными при колите с поносом окажутся отвары трав:
- соплодия серой ольхи, корневища змеиного горца;
- кора дуба, корневище лапчатки.
Берут чайную ложку смешанных в равных долях сухих ингредиентов, заливают 300 мл кипятка и томят 15 минут на водяной бане. Остужают, процеживают, принимают по 2 столовых ложки за 20 минут до еды.
Средства от вздутия и газообразования
Большое неудобство страдающим колитом причиняет избыток кишечных газов. Решается проблема просто – нужно приготовить отвар по рецепту:
- цветки ромашки, трава душицы, плоды тмина;
- цветки календулы, цветки ромашки, листья перечной мяты, корень валерианы.
Чайную ложку смеси в равных частях сухих растений заварить 300 мл кипятка, настоять 30 минут. Принимать по 100 мл отвара через час после еды трижды в сутки.
Хирургическое вмешательство
Показаниями к хирургическому лечению является неэффективность диеты и консервативной терапии, развитие осложнений (массированного кровотечения, перфорации толстой кишки, при подозрение на возникновение злокачественного новообразования и т. д.).
Резекция толстого кишечника с последующим созданием илеоректального анастомоза (соединения свободного конца подвздошной кишки с анальным каналом) является наиболее распространенной хирургической методикой лечения неспецифического язвенного колита. В некоторых случаях удалению подвергается ограниченный в пределах здоровых тканей участок пораженного кишечника (сегментарная резекция).
Осложнения левостороннего колита
Левосторонний колит может вызвать осложнения, в том числе токсический мегаколон и анемию.
Токсический мегаколон является частым осложнением воспалительного заболевания кишечника и вызывает расширение толстого кишечника. Симптомы включают боль в животе, лихорадку, обезвоживание и недоедание. Токсический мегаколон может вызвать повреждение толстой кишки. Состояние обычно лечится препаратами, внутривенными вливаниями, а иногда применяют оперативное лечение.
Анемия может быть еще одним осложнением левостороннего колита. Потеря крови при воспаленном кишечнике может привести к анемии. При лечении используют препараты железа или переливание крови.
Дополнительные методы лечения заболевания
Многие люди используют диетическое питание и изменение образа жизни, чтобы уменьшить симптомы левостороннего колита. Необходимо провести больше исследований, чтобы найти естественные методы, которые эффективны при симптомах язвенного колита. Например, пробиотики могут уменьшить симптомы колита, но не должны рассматриваться как самостоятельное лечение. Существуют также доказательства того, что людям с колитом может помочь иглоукалывание.
Другие натуральные добавки и пищевые продукты, которые могут помочь при язвенном колите:
- Омега-3 жирные кислоты;
- пробиотики;
- куркума;
- фолаты и продукты богатые фолиевой кислотой.
Питание при патологии
Режим питания строится с учетом специфики заболевания: обострение или ремиссия заболевания, преобладают запоры или поносы, есть ли пищевая аллергия.
При диарее в период обострения назначается химически и механически щадящая диета №4б. В рацион включаются: айва, груша, крепкий чай, протертые каши, слизистые супы, черника, черемуха — т.е. продукты, которые снижают перистальтику кишечника. Фрукты и овощи употребляют в отварном и протертом виде.
Из рациона исключаются: молоко — при метеоризме, редис, капуста (грубая растительная клетчатка), бобовые, ржаной хлеб (газообразующие продукты).
Если левосторонний колит сопровождается запорами, назначается диета №15, и рацион в таком случае строится из продуктов, содержащих грубую растительную клетчатку и способствующих более полному опорожнению кишечника (черный хлеб, сырые овощи, фрукты). Также в основе диеты должен лежать большой объем витаминов группы В.
Завершающий этап пищеварения происходит в толстом отделе кишечника. Всасывание воды, оформление каловых масс, продукция витаминов группы В, РР, Е, К осуществляются преимущественно в длинной ободочной кишке. Колит, или воспаление толстого кишечника, проявляется специфическими симптомами и подлежит лечению у взрослых и детей. Кишечный колит нарушает естественные процессы пищеварения, ухудшает самочувствие, ограничивает жизненные возможности.
Диета с высоким содержанием клетчатки и низким содержанием рафинированных углеводов может облегчить воспаление в толстой кишке.
В период обострения или при остром течении колита меню состоит из отваренных блюд или приготовленных на пару. Пища не должна иметь грубых частиц, которые могут раздражать слизистую кишечника, поэтому супы и каши перебивают блендером или протирают через сито.
Список запрещенных продуктов при колите:
- ржаной и свежий хлеб;
- сдобная выпечка;
- макароны;
- наваристые бульоны;
- жирные сорта мяса, рыбы и птицы;
- молоко;
- икра;
- яйца, сваренные вкрутую или жареные;
- перловая каша и суп;
- бобовые;
- сырые фрукты;
- мед;
- сладости;
- фруктовые соки, которые повышают газообразование в кишечнике;
- спиртные напитки;
- газированные напитки.
В период ремиссии питание должно быть сбалансированным и здоровым. Питаться нужно дробно (5-6 раз в день) небольшими порциями, также важно употреблять достаточное количество жидкости.
Рекомендуется исключить из рациона острые и жирные блюда, цельное молоко, а также продукты, которые содержат грубую растительную клетчатку и способствуют газообразованию – белокочанная капуста, бобовые, черный и цельнозерновой хлеб, виноград и другие. Категорически запрещается употреблять спиртные напитки.
При приготовлении пищи предпочтение следует отдавать запеканию, отвариванию или готовить блюда на пару.
При колите, который сопровождается запором, в меню должны обязательно присутствовать свекла, морковь, сухофрукты, абрикосы, киви, а также поможет ослабить стул употребление 1 столовой ложки любого растительного масла утром натощак.
Народные методы лечения
Лечение колита народными средствами происходит в зависимости от разновидности заболевания. Полностью вылечить недуг у взрослых травами невозможно, особенно острый тип. Перед тем как начать лечение народными средствами, нужно обязательно проконсультироваться с врачом. Он подскажет — есть ли смысл проводить такую терапию в конкретном клиническом случае.
Лечат этот недуг у взрослых с помощью травяных сборов. Корень валерианы, семена фенхеля, цветки ромашки, листья мяты в пропорции 1:1:6:2. Шалфей, мята, зверобой, плоды тмина, ромашка — все 1:1. Душица, пастушья сумка, горец, пустырник, зверобой, тысячелистник, крапива в одинаковых пропорциях. Эти сборы оказывают противовоспалительное действие и используются при лечении хронических типов недуга у взрослых.
Набрать 2 ст. л. сбора залить 1 л. кипятка и настаивать 10−12 часов. Пить нужно по трети стакана 4 раза в сутки. Курс лечения 3 месяца с перерывом в две недели. После перерыва применять следующий сбор. Часто в народной медицине используется сода. Лечение содой поможет восстановить естественную микрофлору кишечника. для этого 0,5 ч. л. соды растворить в 0,5 ст. теплой воды и пить утром.
Характер болей в кишечнике
Бывают моменты, когда человек может спутать дискомфорт в кишечнике с недугом любого другого органа ЖКТ. Боли в кишечнике различаются по характеру. По причине того, чем они вызваны, их можно разделить на:
- Схваткообразные — возникающие неожиданно;
- Непрекращающиеся.
Виды болей:
Режущая;- Колющая;
- Тянущая;
- Ноющая;
- Тупая и острая.
В зависимости от интенсивности ещё выделяют слабую, умеренную, сильную.
Профилактика
Чтобы избежать осложнений и серьезных проблем со здоровьем, необходимо своевременное лечение, а также профилактические меры:
- ведение здорового образа жизни;
- использование личных бытовых вещей;
- строгое соответствие назначенному питанию, соблюдение диеты;
- своевременное употребление пищи (нельзя игнорировать завтрак);
- соблюдение элементарных правил гигиены (подмывание, мытье рук);
- исключение приема сырой воды и тщательное вымывание овощей и фруктов перед употреблением;
- посещение врачей, регулярный медосмотр у стоматолога, семейного врача, гастроэнтеролога.
Прогноз заболевания
При нетяжелом течении без осложнения прогноз благоприятный. Порядка 80% пациентов, принимающих 5-ацетилсалицилаты в качестве поддерживающие терапии, не отмечают рецидивов и осложнений заболевания на протяжении года. У больных обычно происходят рецидивы 1 раз в пять лет, в 4% обострения отсутствуют в течение 15-ти лет. К хирургическому лечению прибегают в 20% случаев. Вероятность развития злокачественной опухоли у больных НЯК колеблется в пределах 3-10% случаев.
Источники
https://www.kolit.su/vidy/levostoronnij-kolit-kishechnika https://medicalinsider.ru/news/chto-takoe-levostoronnijj-kolit/ https://kcson-sp.ru/levostoronniy-kolit-kishechnika-simptomy-i-lechenie-u-vzroslyh.html https://zhkt.guru/kolit-2/vidy-4/levostoronniy https://bolvkishkah.com/kolit/levostoronnij-kolit.html https://ru.oldmedic.com/what-is-left-sided-ulcerative-colitis-6350 https://lechenie.gastrit-i-yazva.ru/yazva/hronicheskij-levostoronnij-kolit-kishechnika/